Tiotandvård – ett förstärkt högkostnadsskydd för tandvård
Slutbetänkande av Utredningen om
ett förstärkt högkostnadsskydd för tandvård
Stockholm 2024
SOU och Ds finns på regeringen.se under Rättsliga dokument.
Svara på remiss – hur och varför
Statsrådsberedningen, SB PM 2021:1.
Information för dem som ska svara på remiss finns tillgänglig på regeringen.se/remisser.
Layout: Kommittéservice, Regeringskansliet
Omslag: Elanders Sverige AB
Tryck och remisshantering: Elanders Sverige AB, Stockholm 2024
ISBN 978-91-525-1027-8 (tryck)
ISBN 978-91-525-1028-5 (pdf)
ISSN 0375-250X
Till statsrådet Jakob Forssmed
Regeringen beslutade den 7 juli 2022 att tillkalla en särskild utredare med uppdrag att se över frågan om stärkt tillgång till tandvård för våldsutsatta ur ett brett perspektiv och lämna förslag som stärker deras rätt till ersättning vid tandskador. Utredaren skulle vidare lämna för- slag som bidrar till ökad kontroll över tandvårdssektorn för att komma till rätta med att oseriösa aktörer missbrukar det statliga tandvårds- stödet. Ett delbetänkande lämnades den 23 februari 2023 avseende de delar som berör stärkt stöd till tandvård för våldsutsatta.
Regeringen beslutade den 5 oktober 2023 ett tilläggsdirektiv till ut- redningen. Uppdraget utvidgades med innebörden att utredaren ska analysera och lämna skalbara, ändamålsenliga och kostnadseffektiva förslag om hur tandvårdens högkostnadsskydd kan förstärkas för att mer efterlikna det i övrig vård och där äldre med sämst munhälsa prio- riteras. I utredningens uppdrag har även ingått att analysera och föreslå hur det nuvarande systemet för statligt tandvårdsstöd kan anpassas utifrån ett förstärkt högkostnadsskydd och lämna nödvän- diga författningsförslag. Vidare ska utredaren analysera och föreslå hur de särregler om avgifter för tandvård till asylsökande och till utlän- ningar som vistas i Sverige utan nödvändiga tillstånd kan tas bort, utan att det påverkar rätten till tandvård som inte kan anstå. Utrednings- tiden förlängdes. Det uppdrag som tilläggsdirektivet angav ska redo- visas senast den 31 oktober 2024. Ett delbetänkande som avser delarna i de ursprungliga direktiven om ökad kontroll över tandvårdssektorn skulle dock alltjämt lämnas senast den 30 november 2023.
Ett delbetänkande avseende kontroll över tandvårdssektorn läm- nades den 30 november 2023.
Utredningen beslutade den 4 december 2023 att anta namnet Utred- ningen om ett förstärkt högkostnadsskydd för tandvård (S 2022:12).
Ämnesrådet Martin Färnsten förordnades att från och med den 7 juli 2022 vara särskild utredare.
Den 11 januari 2023 beslutades att sakkunniga från och med den
20 september 2022 ska vara departementssekreteraren Thea Arvidsson, Finansdepartementet, departementssekreteraren Kalle Brandstedt, Socialdepartementet samt kanslirådet Helen Kasström, Socialdeparte- mentet. Den 11 januari 2023 beslutades att experter från och med den 20 september 2022 ska vara utredaren Veronica Brohoff, Privat- tandläkarna, handläggaren Gunilla Thörnwall Bergendahl, Sveriges Kommuner och Regioner, utredaren Lisa Carlsson, Inspektionen för socialförsäkringen, klinikchefen Fouzieh Eliassy, Sveriges Tand- hygienistförening, juristen Marie Forssell, Tandvårds- och läkemedels- förmånsverket, strategen Gunnar Henning, Sveriges Folktandvårds- förening, avdelningschefen Anna Häger, Nationellt centrum för kvinnofrid, utredaren Lena Landén Jonas, Jämställdhetsmyndigheten, chefsåklagaren Lars Olson, Ekobrottsmyndigheten, enhetschefen Birgit Rengren Borgersen, Inspektionen för vård och omsorg, juristen Fredrik Selin, Brottsoffermyndigheten, koordinatorn Lars Sjödin, Försäkringskassan, medicinalrådet Elisabeth Wärnberg Gerdin, Social- styrelsen, samt ordföranden Chaim Zlotnik, Sveriges Tandläkarför- bund.
Den 28 juni 2023 entledigades, med verkan från och med den 1 januari samma år, handläggaren Gunilla Thörnwall Bergendahl, Sveriges Kommuner och Regioner, från uppdraget att vara expert i utredningen. Samma datum förordnades, med verkan från och med den 1 januari 2023, Gunnel Håkansson, Sveriges Kommuner och Regioner, att vara expert i utredningen. Den 1 september 2023 entle- digades utredaren Veronica Brohoff, Privattandläkarna, från sitt upp- drag att vara expert i utredningen. Samma datum förordnades den näringspolitiske chefen Lars Olsson, Privattandläkarna, att vara expert i utredningen.
Den 13 september 2023 entledigades avdelningschefen Anna Häger, Nationellt centrum för kvinnofrid, utredaren Lena Landén Jonas, Jämställdhetsmyndigheten, och juristen Fredrik Selin, Brottsoffer- myndigheten, från uppdragen att vara experter i utredningen.
Den 15 september 2023 entledigades koordinatorn Lars Sjödin, Försäkringskassan, från att vara expert i utredningen. Samma datum förordnades verksamhetsutvecklaren Sophia Nyzelius, Försäkrings- kassan, att vara expert i utredningen.
Den 16 oktober 2023 entledigades juristen Marie Forssell, Tand- vårds- och läkemedelsförmånsverket, från att vara expert i utred-
ningen. Samma datum förordnades den odontologiske utredaren Peter Karlsson, Tandvårds- och läkemedelsförmånsverket, att vara expert i utredningen.
Den 20 februari entledigades departementssekreteraren Thea Arvidsson, Finansdepartementet, från att vara sakkunnig i utred- ningen. Samma datum förordnades departementssekreteraren Marcus Johansson, Finansdepartementet, att vara sakkunnig i utredningen. Den 16 maj 2024 entledigades Birgit Rengren Borgersen, Inspektio- nen för vård och omsorg från att vara expert i utredningen.
Den 8 augusti 2022 förordnades juristen Fredrik Sellberg att vara sekreterare i utredningen.
Den 1 september 2023 förordnades juristen Marie Forssell och ekonomen Mattias Ossowicki att vara sekreterare i utredningen. Den 9 oktober 2023 förordnades tandläkaren Lars Sjödin att vara sekrete- rare i utredningen med en tjänstgöringsgrad motsvarande 20 procent av heltid.
Utredningens sakkunniga och experter har under utrednings- arbetet bidragit med värdefulla och konstruktiva synpunkter. Avvik- ande uppfattningar i enskilda frågor har förekommit. Ett gemensamt särskilt yttrande har lämnats av Lars Olsson, Chaim Zlotnik och Fouzieh Eliassy. Därutöver har enskilda särskilda yttranden lämnats av Chaim Zlotnik, Fouzieh Eliassy samt Gunnar Henning. När be- greppet utredningen används i betänkandet avses den särskilde utre- daren samt sekretariatet. Den särskilde utredaren svarar ensam för innehållet i betänkandet.
I och med detta slutbetänkande (SOU 2024:70) är uppdraget av- seende ett förstärkt högkostnadsskydd för tandvård samt uppdraget om särregler för avgifter för tandvård till asylsökande med flera slutfört.
Stockholm i oktober 2024
Martin Färnsten
Fredrik Sellberg
Marie Forssell
Mattias Ossowicki
Lars Sjödin
Sammanfattning
Mot bakgrund av Tidöavtalet, som är en överenskommelse mellan Sverigedemokraterna, Moderaterna, Kristdemokraterna och Libera- lerna, fick utredningen den 5 oktober 2023 i uppdrag att analysera och lämna skalbara, ändamålsenliga och kostnadseffektiva förslag om hur tandvårdens högkostnadsskydd kan förstärkas för att mer efterlikna det i övrig vård och där äldre med sämst munhälsa prioriteras och lämna nödvändiga författningsförslag. I utredningens uppdrag har även ingått att analysera och föreslå hur det nuvarande systemet för statligt tand- vårdsstöd kan anpassas utifrån ett förstärkt högkostnadsskydd och lämna nödvändiga författningsförslag. Vidare har utredningen haft i uppdrag att analysera och föreslå hur de särregler för avgifter för tand- vård för asylsökande och för utlänningar som vistas i Sverige utan nöd- vändiga tillstånd kan tas bort, utan att det påverkar rätten till tandvård som inte kan anstå, och lämna nödvändiga författningsförslag.
I denna sammanfattning har utredningens förslag och bedömningar därför delats upp i följande tre huvudområden:
•Uppdraget om ett förstärkt högkostnadsskydd
•Uppdraget om anpassningar i övriga delar av det statliga tandvårds- stödet
•Uppdraget om särregler för asylsökande med flera.
21
Sammanfattning |
SOU 2024:70 |
Uppdraget om ett förstärkt högkostnadsskydd
Utredningens förslag i korthet
Utredningen föreslår att ett förstärkt skydd mot höga kostnader för tandvård införs. Syftet med förslaget är att successivt minska tandvårdskostnaderna för patienter med ett av behandlaren kon- staterat tandvårdsbehov och därigenom bidra till en bättre mun- hälsa för hela befolkningen.
Utredningen föreslår att den förstärkta tandvårdsersättningen till patienten benämns tiotandvård. Tiotandvård ska omfatta be- handling av sjukdom och smärta, reparativ vård samt rehabilite- rande och habiliterande vård. För sådan tandvård föreslås patien- ten betala 10 procent av referenspriset, alternativt 10 procent av vårdgivarens pris om detta är lägre.
För behandling i det statliga tandvårdsstödet som inte omfattas av tiotandvård gäller bestämmelserna om generell tandvårdsersätt- ning, det vill säga det högkostnadsskydd som finns i dag.
Eftersom undersökningar och förebyggande åtgärder inte kom- mer att omfattas av tiotandvård, är det angeläget att nuvarande subventioner av sådana tandvårdsbesök är ändamålsenliga, kost- nadseffektiva och tillräckliga för att även fortsättningsvis stimulera till regelbundna och förebyggande tandvårdsbesök. Utredningens föreslår därför att perioden för när allmänt tandvårdsbidrag (ATB) får användas förlängs till tre år. För äldre patienter med ett efter- satt tandvårdsbehov som inte besökt tandvården på ett antal år, innebär förändringen exempelvis att undersökningen inklusive röntgen kan subventioneras med 1 800 kronor, vilket gör kost- naden lägre än i dag. Vidare föreslår utredningen att det särskilda tandvårdsbidraget (STB) höjs från högst 600 kronor till högst 1 000 kronor per halvår och giltighetsperioden förlängs till ett år. Detta innebär ett förstärkt stöd till äldre personer med behov av regelbunden förebyggande tandvård under förutsättning att de uppfyller ställda krav på viss sjukdom eller nedsatt funktion som ger en ökad risk för försämrad tandhälsa.
Vårdgivare föreslås ersättas av staten för tiotandvård enligt referenspris, med avdrag för patientens kostnad på 10 procent – det vill säga det patienten själv betalar. Det innebär att vårdgiva- rens pris inom tiotandvård regleras, till skillnad från övrig tand- vård inom det statliga tandvårdsstödet där prissättningen är fri.
SOU 2024:70 |
Sammanfattning |
För att tandvården i hela landet ska ha kapacitet att erbjuda tiotandvård föreslår utredningen att en högre ersättning i form av ett kommuntypstillägg lämnas till vårdgivaren för patienter bo- satta utanför storstadskommunerna.
Reformen föreslås bli skalbar genom att kriteriet för vilka patien- ter som ska omfattas av tiotandvård kan justeras stegvis i kom- bination med att medel tillförs tandvårdsanslaget för att täcka de ökade kostnaderna för staten. Utredningen bedömer att refor- men tiotandvård bör utvidgas i den takt som tandvårdens kapa- citet medger. Det första steget föreslås följas upp och utvärderas löpande. Beslut om ytterligare steg bör i möjligaste mån tas med beaktande av iakttagelser i nämnda uppföljning och utvärdering.
Det första steget av reformen tiotandvård föreslås genomföras från och med den 1 juli 2026. I detta första steg föreslås kriteriet för vilka patienter som ska omfattas av tiotandvård vara patien- tens ålder. Den ålder som föreslås är 67 år och äldre.
Inför reformens eventuella fortsatta steg bör övervägas att ersätta ålderskriteriet med en munhälsoprofil som kan genereras inom ramen för det nationella riskbedömningssystem som Social- styrelsen getts i uppdrag av regeringen att utveckla. En munhälso- profil kan på ett bättre sätt än en åldersgräns nå de patienter i befolkningen som har en sämre munhälsa.
Reformens närmare utformning och förväntade effekter
Patienten ska betala 10 procent av referenspriset och priserna på tiotandvård regleras
För sådan tandvård som omfattas av bestämmelserna om förstärkt tandvårdsersättning (tiotandvård) ska patienten betala motsvarande
10procent av de utförda åtgärdernas aktuella referenspris enligt Tand- vårds- och läkemedelsförmånsverkets (TLV:s) föreskrifter och allmänna råd om statligt tandvårdsstöd. Förslaget omfattar såväl allmäntand- vård som specialisttandvård. Om vårdgivarens pris för en åtgärd är lägre än referenspriset ska patienten i stället betala 10 procent av vårdgivarens pris och förstärkt tandvårdsersättning ska lämnas med motsvarande
90procent av vårdgivarens pris.
Sammanfattning |
SOU 2024:70 |
Ett kommuntypstillägg ska ges för tiotandvård
Utöver 90 procent av referenspris som förstärkt tandvårdsersättning och 10 procents patientandel lämnas ett procentuellt tillägg till vård- givaren utifrån var patienten är bosatt, med utgångspunkt i myndig- heten Tillväxtverkets kommuntypsindelning, och referenspriset för den vård som utförts. För patient boende i storstadskommun ska till- lägget vara +0 procent. För patient boende i blandad kommun ska tillägget vara +10 procent av referenspriset. För patient boende i lands- bygdskommun ska tillägget vara +20 procent av referenspriset.
Tiotandvård ska omfatta tandvårdsbehandling av sjukdom och smärta, reparativ vård samt rehabiliterande och habiliterande vård med vissa begränsningar
Tiotandvård ska lämnas för tandvård som patienten behöver och som syftar till att åstadkomma en frihet från smärta och sjukdom, förmåga att äta, tugga och tala utan större hinder, eller ett utseendemässigt god- tagbart resultat. Det innebär att tiotandvård ska omfatta behandling av tandvårdsstödets tillstånd för sjukdom och smärta, tillstånd för repa- rativ vård samt rehabiliterande och habiliterande tillstånd.
Ny fast tand- och implantatstödd protetik bakom tandposition 5 undantas från bestämmelserna om tiotandvård. För sådan behandling gäller i stället det befintliga generella skyddet mot höga kostnader och fri prissättning.
Tiotandvård ska erbjudas personer från och med det år de fyller 67 år
Äldre med sämst munhälsa ska definieras som personer som är 67 år eller äldre och som har behov av tandvårdsbehandling av sjukdom och smärta, reparativ vård samt rehabiliterande och habiliterande vård. Det förstärkta högkostnadsskyddet tiotandvård ska därför erbjudas perso- ner från och med det år de fyller 67 år.
SOU 2024:70 |
Sammanfattning |
En munhälsoprofil bör på sikt ersätta ålder som kriterium för tiotandvård
En munhälsoprofil är ett mer ändamålsenligt kriterium än ålder för att identifiera patienter med sämst munhälsa. Det riskbedömningssystem som Socialstyrelsen under åren 2023 och 2024 getts i uppdrag av reger- ingen att utveckla bör, på sikt och med vissa anpassningar, kunna till- lämpas för att fastställa munhälsoprofiler som utöver risk även om- fattar en bedömning av befintlig oral hälsa. När ett sådant system finns tillgängligt bör en munhälsoprofil ersätta ålder som kriterium för tio- tandvård.
Tiotandvård bör införas stegvis
Utredningen bedömer att reformen tiotandvård bör införas stegvis i den takt som tandvårdens kapacitet att möta en ökad efterfrågan med- ger. Det första steget, med ett ålderskriterium på 67 år och äldre, före- slås följas upp och utvärderas löpande. Eventuella beslut om ytterligare steg bör i möjligaste mån tas med beaktande av iakttagelser i uppfölj- ning och utvärdering samt Socialstyrelsens arbete med riskbedömnings- systemet.
TLV ska ges i uppdrag att följa upp och utvärdera konsekvenser och effekter av reformen tiotandvård
TLV ska ges i uppdrag att följa upp och utvärdera konsekvenser och effekter av reformen tiotandvård. Områden som uppföljningen och utvärderingen ska omfatta är bland annat tandvårdens kapacitet, pris- utveckling, tandvårdskonsumtion inklusive regionala effekter, tand- vårdsmarknadens sammansättning, produktivitet och lönsamhet samt statens utgifter. En delredovisning ska lämnas efter tre år och uppdraget ska slutredovisas efter sex år. TLV ska genomföra uppdraget i nära sam- verkan med Försäkringskassan och Socialstyrelsen. Även andra organi- sationer, däribland Sveriges Kommuner och Regioner och Privattand- läkarna, bör beredas möjlighet att ta del av myndighetens arbete med uppdraget.
Sammanfattning |
SOU 2024:70 |
Socialstyrelsen ska ges i uppdrag att följa upp reformen med avseende på munhälsan
Socialstyrelsen ska ges i uppdrag att följa upp reformen med avseende på munhälsan i befolkningen. Uppdraget ska lämnas vid reformens ikraftträdande och pågå i tre år samt därefter integreras i myndighetens reguljära uppföljning på området.
Försäkringskassan och TLV ska ges i uppdrag att förbereda införandet av reformen tiotandvård
Försäkringskassan ska ges i uppdrag att genomföra nödvändiga för- beredande åtgärder för att reformen tiotandvård ska kunna införas från och med den 1 juli 2026. Uppdraget ska bland annat avse it-utveck- ling, föreskriftsarbete och vissa informationsinsatser. Vidare ska TLV ges i uppdrag att genomföra vissa åtgärder för att reformen tiotand- vård ska kunna införas från och med den 1 juli 2026. Uppdraget ska främst avse att meddela föreskrifter.
Tiotandvård från 67 år beräknas öka statens kostnader med 3,4–4,5 miljarder per år
Vid ett införande av tiotandvård för personer som är 67 år eller äldre beräknas statens kostnader för tandvård öka i intervallet 3,4–4,5 mil- jarder kronor per år. Vid ett ikraftträdande vid halvårsskiftet 2026 be- räknas statens kostnader i huvudscenariot öka med 1,9 miljarder kronor mellan juli och december 2026.
Vid en fullt utbyggd reform (patienter 20 år eller äldre) bedöms statens kostnader öka i intervallet 7,7–9,9 miljarder kronor. I huvud- scenariot beräknas den ökade kostnaden för tandvård till cirka 8,4 mil- jarder kronor. Siffrorna ovan inkluderar en dynamisk effekt i form av ökad efterfrågan på tandvård samt kostnader för det föreslagna kom- muntypstillägget. Kommuntypstillägget, vilket knyts till patienter i blandade respektive landsbygdskommuner, bedöms öka vårdgivarnas intäkter med 540 miljoner kronor vid en reform från 67 år och med 1,1 miljarder kronor när alla i åldersgruppen 20 år eller äldre inkluderas. Det ska nämnas att dessa ekonomiska konsekvensberäkningar är be- häftade med osäkerhet. Det beror främst på att beräkningen av den
SOU 2024:70 |
Sammanfattning |
ökade efterfrågan på tandvård som förväntas uppstå är osäker och svår att uppskatta.
Patienternas andel av kostnaden mer än halveras
Vid ett införande av tiotandvård för patienter som är 67 år eller äldre beräknas patienternas kostnadsandel sjunka från drygt 60 procent till omkring 25 procent för denna åldersgrupp. Vid en fullt utbyggd re- form beräknas patienternas kostnadsandel sjunka från 63 procent till cirka 29 procent.
Den totala omsättningen på tandvårdsmarknaden beräknas öka
Vid införande av tiotandvård från 67 år bedöms den statiska effekten av prisregleringen (utan hänsyn tagen till en ökad efterfrågan på tand- vård) innebära att omsättningen för vårdgivarna sjunker med omkring 800 miljoner kronor per år. Det är endast de privata vårdgivarna som bedöms få minskad omsättning. Beloppet motsvarar cirka 300 kronor i lägre intäkt per patient och år. För folktandvården bedöms inte om- sättningen minska i någon nämnvärd omfattning. Förklaringen till det är att folktandvårdens priser i utgångsläget är lägre och att kommun- typstilläget i de flesta regioner kompenserar för effekten av prisregler- ingen. Vid en fullt utbyggd reform bedöms den statiska effekten av införandet av tiotandvård minska omsättningen på tandvårdsmarkna- den med omkring 1,5 miljarder kronor. Även vid en fullt utbyggd re- form är effekten på folktandvårdens omsättning sammantaget be- gränsad.
Inklusive den dynamiska effekten av en förväntad ökad efterfrågan på tandvård bedöms dock den totala omsättningen på tandvårdsmark- naden öka något i huvudscenariot vid ett införande av tiotandvård för personer som är 67 år eller äldre. Vid en fullt utbyggd reform och i huvudscenariot bedöms omsättningen öka med cirka 600 miljoner kro- nor som en konsekvens av reformen.
Sammanfattning |
SOU 2024:70 |
Tiotandvård från 67 år innebär att cirka 29 procent av marknaden prisregleras
Utredningens beräkningar visar att införandet av tiotandvård från 67 år innebär att ungefär 29 procent av tandvårdsmarknaden kommer att prisregleras. Storleken på tandvårdsmarknaden mäts som summan av vårdgivarpriser inom det statliga tandvårdsstödet. Om reformen im- plementeras för patienter 24 år eller äldre prisregleras ungefär 65 pro- cent av marknaden.
Uppdraget om anpassningar i övriga delar av det statliga tandvårdsstödet
Utredningens uppdrag har varit att analysera och föreslå hur det nu- varande systemet för statligt tandvårdsstöd kan anpassas utifrån ett förstärkt högkostnadsskydd och lämna nödvändiga författningsförslag. Vidare har utredningen haft i uppdrag att säkerställa att förslagen ut- formas så att de minimerar riskerna för brott och felaktiga utbetalningar. Utredningen har också haft i uppdrag att analysera hur högkostnads- skyddet kan förstärkas på ett sätt som ger incitament som motverkar överutnyttjande bland vårdtagarna av tandvård och som främjar effektiv resursanvändning och vårdkvalitet bland tandvårdens aktörer.
Utredningens förslag och bedömningar
Skyldighet att ta emot ersättningsberättigade patienter och prioritera patienter efter behov
En vårdgivare som är ansluten till Försäkringskassans elektroniska sys- tem för statligt tandvårdsstöd ska vara skyldig att ta emot patienter som omfattas av stödet för ersättningsberättigande tandvård, om vård- givaren inte kan visa att förutsättningar för detta saknas. Den som har det största behovet av tandvård ska ges företräde till vården.
SOU 2024:70 |
Sammanfattning |
Ökad kontroll av inrapporterad vård och behandling, patienten ska få information om den ersättning vårdgivaren ansökt om för patienten samt direktåtkomst till inrapporterad tandvård
Försäkringskassans kontroll av ärenden om tiotandvård bör vara mer omfattande än den kontroll som sker i dag. Försäkringskassan bör även kontrollera vilka tandvårdsåtgärder som patienten debiteras när ersätt- ningsberättigande tandvård utförs och med vilka belopp.
I kontrollen av inrapporterad tandvård ska Försäkringskassan i ökad omfattning involvera patienten genom att delge information om inrap- porterad vård samt beslut om den tandvårdsersättning och det tand- vårdsbidrag som vårdgivaren ansökt om för patientens genomförda behandling. Informationen ska även vara möjlig att inhämta genom direktåtkomst vid Försäkringskassan.
TLV ska bistå Försäkringskassan med termer och begrepp som förenklar patientens förståelse av tillstånd och åtgärder
Utredningen föreslår att TLV får i uppgift att ta fram en handbok eller motsvarande med patientanpassad information. Handboken föreslås vara ett stöd för Försäkringskassans riktade patientinformation. Infor- mationen föreslås även användas i den prisjämförelsetjänst som TLV ansvarar för, ett arbete som delvis redan utförts för vanliga behandlingar.
Försäkringskassans självbetjäningsfunktion på internet bör kompletteras med möjligheten för patienten att förhandspröva sin rätt till STB
Försäkringskassan erbjuder i dag en självbetjäningsfunktion för pati- enter som ansöker om ersättning för tandvård utförd i annat EU/EES- land. I övrigt finns inga självbetjäningstjänster inom tandvård att tillgå via Försäkringskassans Mina sidor.
En patient som tror sig vara berättigad till STB, men där vårdgivaren inte gör samma bedömning, har möjlighet att ansöka om att Försäk- ringskassan prövar dennes förutsättningar för STB. Antalet patienter som i dag är berättigade till STB är betydligt färre än det antagande som gjordes om patientunderlag av den utredning som föreslog tandvårds- bidraget. Utredningen bedömer att ett enklare sätt att ansöka om för-
Sammanfattning |
SOU 2024:70 |
handsprövning på webben skulle öka antalet patienter som är berät- tigade till bidraget.
Försäkringskassan bör utreda om patienten ska informeras om utförda efterhandskontroller som rör patientens vård och behandling
Försäkringskassan bör enligt utredningen utreda möjligheten att infor- mera patienten om att utbetalad tandvårdsersättning för patienten i efterhand har kontrollerats av Försäkringskassan och beslut om åter- krav fattats i avslutade perioder och skälen därtill.
Beloppsgränser och ersättningsnivåer ska bestämmas av regeringen och indexering av högkostnadstrappan bör övervägas
Regeringen ska bestämma beloppsgränser och ersättningsnivåer inom det generella skyddet mot höga kostnader i likhet med övriga bestäm- melser om ATB, STB och förstärkt tandvårdsersättning inom tiotand- vård.
Nuvarande bemyndigande till TLV att meddela föreskrifter om vilka beloppsgränser och ersättningsnivåer som ska gälla för generell tandvårdsersättning ska upphävas. Som en följd av förslaget ska även TLV:s uppdrag i denna del ändras till ett bemyndigande att meddela föreskrifter om vilka tandvårdsåtgärder som kan berättiga till ersätt- ning och under vilka förutsättningar ersättning kan lämnas, referens- priser samt när i andra fall som förhandsprövning ska ske.
Det bör övervägas om beloppsgränser och ersättningsnivåer inom det generella skyddet för höga kostnader på sikt ska indexeras.
Vårdgivarpriset för viss åtgärd inom statligt tandvårdsstöd ska innehålla alla kostnader för vald behandlingsmetod och material
Vad ett vårdgivarpris innefattar ska definieras i lag. När vårdgivaren utför en ersättningsberättigande behandling ska alla kostnader som ingår i åtgärden, alla material och moment vid behandling samt i före- kommande fall även dentalt material och tandteknisk kostnad, om detta ingår i åtgärden, ingå i vårdgivarens pris för åtgärden.
SOU 2024:70 |
Sammanfattning |
Försäkringskassan ska ges utökade förutsättningar att avansluta vårdgivare
Försäkringskassan ska få besluta att anslutningen till statligt tandvårds- stöd ska upphöra om vårdgivaren uppsåtligen eller av grov oaktsamhet åsidosatt bestämmelser om statligt tandvårdsstöd.
Giltighetsperioden för ATB ska förlängas till tre år och åldersgränsen för förhöjt ATB ska höjas till 67 år
ATB ska få användas för betalning av ersättningsberättigande tand- vårdsåtgärder under en giltighetsperiod av högst tre år räknat från och med den 1 juli varje år.
ATB ska lämnas med 600 kronor om året för patienter som fyller lägst 67 år under det år som tandvårdsbidraget tidigast kan användas.
STB ska höjas till 1 000 kronor och kan sparas under 12 månader
STB ska lämnas med högst 1 000 kronor per halvår.
Varje STB ska få användas under en giltighetsperiod av högst
12 månader räknat från och med den 1 januari respektive den 1 juli.
Anslag för tandvårdsförmåner ska delas upp
Utredningen föreslår att anslaget 1:4 Tandvårdsförmåner ska delas upp
ianslagsposterna tandvårdsbidrag, generell tandvårdsersättning, för- stärkt tandvårdsersättning (tiotandvård) samt kommuntypstillägg.
Uppdraget om särregler för bland annat asylsökande
Utredningens analys och förslag i korthet
Utredningen har haft i uppdrag att analysera och föreslå hur särreg- lerna för avgifter för tandvård för asylsökande och för utlänningar som vistas i Sverige utan nödvändiga tillstånd kan tas bort, utan att det på- verkar rätten till tandvård som inte kan anstå, och lämna nödvändiga författningsförslag. I uppdraget har också ingått att analysera och redo-
Sammanfattning |
SOU 2024:70 |
visa ekonomiska och hälsomässiga effekter för enskilda och ekono- miska effekter för staten om de ekonomiska särreglerna tas bort.
Uppdraget innebär i praktiken att utredningen ska föreslå hur för- ordningen (1994:362) om vårdavgifter m.m. för vissa utlänningar och förordningen (2013:412) om vårdavgifter m.m. för utlänningar som vistas i Sverige utan nödvändiga tillstånd, ska ändras så att särreglerna om avgifter inte längre ska gälla för tandvårdsbehandlingar. Utred- ningens analys ger dock vid handen att det inte är möjligt att lämna för- slag vars effekter träffar andra utlänningar än sådana som har tillräck- liga medel. Skälen till detta är följande.
När det gäller tandvårdskostnader för asylsökande med flera är med- lemsstaterna skyldiga enligt EU:s mottagandedirektiv1 att se till att asylsökande får nödvändig hälso- och sjukvård. Ett villkor för att med- lemsstaterna ska få kräva att de asylsökande täcker eller bidrar till kost- naderna för vården är att de sökande har tillräckliga tillgångar.
När gäller tandvårdskostnader för utlänningar som vistas i Sverige utan nödvändiga tillstånd, har utredningen uppfattat sitt uppdrag så att tandvårdsinrättningar ska vara fortsatt tillgängliga för alla i Sverige, inte enbart formellt, utan även ekonomiskt.
Mot bakgrund av EU:s mottagandedirektiv samt utredningsdirek- tivens krav på att rätten till tandvård som inte kan anstå inte ska på- verkas, har utredningen alltså ansett det nödvändigt att lämna förslag som upprätthåller rätten till tandvård som inte kan anstå, inte bara i formell mening, utan även så att de berörda personerna också har råd att ta den i anspråk.
Därutöver har utredningen tolkat sina direktiv så att det inte ingår i dess uppdrag att ta bort särreglerna för barn, bevispersoner och mass- flyktingar, trots att de på olika sätt omfattas av samma regelverk som vuxna asylsökande. Barn omfattas inte av de särregler som utrednings- direktiven avser. Detsamma gäller bevispersoner, det vill säga utlän- ningar som beviljats uppehållstillstånd för att förundersökning eller huvudförhandling i brottmål ska kunna genomföras. Med massflyk- tingar avses utlänningar som ansökt om eller beviljats uppehållstillstånd med tillfälligt skydd och som inte är folkbokförda i Sverige. Mass-
1Regler om mottagande av asylsökande finns i Europaparlamentets och rådets direktiv 2013/33/EU av den 26 juni 2013 om normer för mottagande av personer som ansöker om internationellt skydd (mottagandedirektivet). Direktivet kommer att upphöra att gälla den 11 juni 2026 och ersätts av det nya mottagandedirektivet, Europaparlamentets och rådets direktiv (EU) 2024/1346 av den 14 maj 2024 om normer för mottagande av personer som ansöker om internationellt skydd som trädde i kraft den 11 juni 2024.
SOU 2024:70 |
Sammanfattning |
flyktingar vars rätt till ekonomiskt bistånd från Migrationsverket har upphört eller som håller sig undan ett avlägsnandebeslut omfattas dock av utredningens förslag. Vidare menar utredningen att uppdraget om- fattar utlänningar som tagits i förvar i Migrationsverkets lokaler, oavsett om de ansökt om asyl eller inte.
Sammanfattningsvis innebär utredningens förslag att särreglerna delvis tas bort för vuxna asylsökande och förvarstagna i Migrations- verkets lokaler. För dem kommer i stället en medelsprövning att ske hos Migrationsverket. Den som har tillgångar ska betala ett skäligt belopp som ersättning till Migrationsverket. Utredningen har haft Migrationsverkets prövning av återbetalningsskyldighet för logi på asylboende som förebild för förslaget i denna del.
För vuxna utlänningar utan nödvändiga tillstånd, inklusive skydds- sökande vars rätt till ekonomiskt bistånd har upphört och utlänningar som håller sig undan verkställighet av utvisningsbeslut, innebär för- slaget att särreglerna tas bort. Sådana utlänningar utan egna medel kom- mer i stället att kunna få ekonomiskt bistånd på samma villkor som boende i Sverige, dock enbart för tandvård som inte kan anstå.
Den närmare utformningen av förslagen och förväntade effekter
Asylsökande och vissa förvarstagna
En vuxen asylsökande, eller utlänning i förvar i Migrationsverkets lo- kaler, som har inkomst av förvärvsarbete eller som har annan inkomst eller egna tillgångar och som har tagit emot behandling på grund av ett tandvårdsbehov som inte kunnat anstå, ska betala ett skäligt belopp som ersättning till Migrationsverket, om utlänningen hade tillräckliga medel för att täcka kostnaderna vid den tidpunkt då behandlingen ut- fördes. Regionerna, som redan i dag får ersättning av Migrationsverket i efterhand för hälso- och sjukvård inklusive tandvård av förvarstagna, ska få ersättning i efterhand för tandvårdsbehandlingar av vuxna asyl- sökande.
I dag betalar Migrationsverket en schablonersättning till regionerna som rymmer ersättning för tandvård som inte kan anstå. Reglerna om ersättning i förordningen (1996:1357) om statlig ersättning för hälso- och sjukvård för asylsökande, ska ändras så att schablonerna för vuxna asylsökande inte omfattar tandvård som inte kan anstå. Schablonerna ska med andra ord sänkas.
Sammanfattning |
SOU 2024:70 |
Asylsökande med flera vars rätt till ekonomiskt bistånd från Migrationsverket har upphört
Asylsökande vars rätt till ekonomiskt bistånd från Migrationsverket har upphört ska för tandvård som inte kan anstå betala enligt de grunder som regionen bestämmer. De ska, om de vistas i Sverige utan uppe- hållstillstånd, ha rätt till ekonomiskt bistånd enligt socialtjänstlagen för tandvård som inte kan anstå på samma villkor som boende i Sverige. I praktiken rör det sig huvudsakligen om utlänningar vars utvisnings- beslut vunnit laga kraft och som inte har någon löpande frist för fri- villig avresa.
Vissa utlänningar som saknar nödvändiga tillstånd
Vuxna utlänningar som vistas i Sverige utan stöd av myndighetsbe- slut eller författning, inklusive asylsökande med flera som håller sig undan ett avlägsnandebeslut, ska för tandvård som inte kan anstå betala enligt de grunder som vårdgivaren bestämmer. Dessa utlänningar ska ha rätt till ekonomiskt bistånd enligt socialtjänstlagen för tandvård som inte kan anstå, på samma villkor som boende i Sverige.
Ekonomiska effekter för enskilda
De asylsökande som har egna medel kommer att påverkas negativt av utredningens förslag i den bemärkelsen att de måste använda en större del av sina medel till att betala för tandvård som inte kan anstå. Ut- länningar som lever utan nödvändiga tillstånd befinner sig ofta i en utsatt situation så till vida att de saknar sysselsättning och har svårt att finna en lämplig bostad. Utredningens förslag riskerar att förvärra denna situation för personer i gruppen.
Hälsomässiga effekter för enskilda
De utlänningar som berörs av de borttagna särreglerna uppvisar ofta en sämre munhälsa än den övriga befolkningen. Utredningen bedömer att dess förslag riskerar att leda till minskad tandvårdskonsumtion bland de berörda utlänningarna och därmed en ytterligare försämrad munhälsa. Det finns även en överhängande risk att de berörda utlän-
SOU 2024:70 |
Sammanfattning |
ningarna prioriterar andra utgifter än tandvård, vilket kan få negativa konsekvenser för individernas hälsa. De orala sjukdomstillstånden kan förvärras. Vidare finns det väl dokumenterat att eftersatt munhälsa kan leda till allvarliga somatiska sjukdomar. Slutligen kan problem med få kvarvarande och intakta tänder leda till problem med att äta eller att interagera socialt, vilket kan få negativa konsekvenser för hälsan och välbefinnandet hos utlänningen och personer i dess närhet. De upp- gifter som utredningen har inhämtat tyder också på att de utlänningar som saknar nödvändiga tillstånd att vistas i Sverige ofta avstår från kon- takt med hälso- och sjukvård eller socialtjänst, trots att dessa myndig- heter har ett annat uppdrag än att arbeta för ett återvändande.
Ekonomiska effekter för staten
Utredningens bedömning är att förslagen om att ta bort de ekonomiska särreglerna för asylsökande med flera kan innebära något ökade statliga kostnader. Den huvudsakliga förklaringen till detta är att mycket få individer bedöms ha egna medel till tandvård. Utredningen föreslår att regionerna ska få sänkt schablonersättning för hälso- och sjukvård för asylsökande. I stället för schablonersättning föreslås regionerna få tandvårdsersättning för utförd tandvård från Migrationsverket.
Statsbidraget för tandvård till utlänningar utan nödvändiga tillstånd omfördelas från regionerna till kommunerna. Ett centralt antagande för att statens kostnader ska bli förhållandevis oförändrade, eller öka något, är att mycket få asylsökande samt utlänningar utan nödvän- diga tillstånd har egna medel till tandvård. När individerna själv ska betala för vården kan det bli färre som besöker tandvården. Samtidigt innebär förslagen att både Migrationsverket och kommunernas social- tjänster kommer att få fler ärenden att hantera som innebär ökad administration och handläggning. Sammantaget bedöms kostnads- effekterna i form av ökad egen finansiering, lägre besöksfrekvens samt ökade handläggningskostnader att i någon mån ta ut varandra. Den ökade kostnaden för administration och handläggning blir dock sanno- likt högre än den besparing som uppstår när individerna själva ska be- tala för tandvården.
Det ska vidare nämnas att en besparing på kort sikt på grund av en lägre besöksfrekvens kan innebära högre tandvårds- och sjukvårds- kostnader på lång sikt. Obehandlade sjukdomstillstånd kan på lång
Sammanfattning |
SOU 2024:70 |
sikt innebära en försämrad och mer akut hälsosituation för dessa per- soner som medför att kostnaderna för hälso- och sjukvård blir högre än vad de annars skulle ha blivit.
Tandvårdsstödens utformning med utredningens förslag
Det svenska tandvårdssystemet kan sägas bestå av två huvuddelar – det statliga tandvårdsstödet och regionernas tandvårdsstöd. Inom re- spektive del finns sedan ett antal olika stöd. Om utredningens för- slag genomförs kommer ett helt nytt stöd införas inom det statliga tandvårdsstödet samt några av de nuvarande stöden förändras. Bilden nedan illustrerar det nya stödet (blått) samt de förändrade stöden (grönt). Utredningen tillämpar begreppen generellt stöd respektive selektivt stöd för att beskriva det statliga tandvårdsstödet olika delar (vit).2
Figur 1 Tandvårdsstödens utformning med utredningens förslag
Grön färg indikerar förslag till förändring, blå färg nytt tandvårdsstöd
|
|
|
|
Statligt tandvårdsstöd |
|
|
|
|
|
|
Regionernas |
|
|
|
|
|
|
|
|
|
|
tandvårdsstöd |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Generellt stöd |
|
|
|
Selektivt stöd |
|
Tandvård till barn och |
Särskilt tandvårdsstöd |
|
Tandvård till vuxna |
|
|
|
|
unga vuxna |
|
för vuxna |
|
|
asylsökande m.fl. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Allmänt |
|
|
|
Särskilt |
|
Oralkirurgiska |
|
|
|
|
Led i sjukdoms |
|
|
tandvårdsbidrag |
|
tandvårdsbidrag |
|
åtgärder |
|
|
|
|
behandling |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Generellt skydd mot |
|
Förstärkt skydd mot |
|
Utbyte av |
|
|
|
|
Extremt |
|
|
|
|
|
|
höga kostnader |
|
|
|
|
|
|
|
|
|
höga kostnader |
|
|
|
tandfyllningar |
|
|
|
|
tandvårdsrädda |
|
|
|
|
Tiotandvård |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Långvarig sjukdom |
|
|
Uppsökande |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
eller funktions |
|
|
|
|
verksamhet och |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
nedsättning |
|
|
|
nödvändig tandvård |
Källa: Egen illustration.
2Begreppen användes även i SOU 2021:8, När behovet får bestämma – ett tandvårdssystem för en mer jämlik tandhälsa.
SOU 2024:70 |
Sammanfattning |
Tiotandvård blir ett nytt selektivt inslag i det statliga tandvårdsstödet i och med att stödet, precis som STB, inte gäller generellt utan först om patienten uppfyller vissa krav. I ett första steg är kravet viss ålder, i ett senare skede kan kravet för tillhörighet i stället vara en munhälso- profil som indikerar en dålig eller försämrad munhälsa.
1 Författningsförslag
1.1Förslag till lag om ändring i tandvårdslagen (1985:125)
Härigenom föreskrivs att 4 § tandvårdslagen (1985:125) ska ha föl- jande lydelse.
Nuvarande lydelse |
Föreslagen lydelse |
4 §1 |
Vårdgivaren får ta ut ersätt- |
Vårdgivaren får ta ut ersätt- |
ning för undersökning och tand- |
ning för undersökning och be- |
behandling. Ersättningen ska vara |
handling. Ersättningen ska vara |
skälig med hänsyn till behand- |
skälig med hänsyn till behand- |
lingens art, omfattning och ut- |
lingens art, omfattning och ut- |
förande samt omständigheterna i |
förande samt omständigheterna i |
övrigt. I 15 a § finns särskilda be- |
övrigt. |
stämmelser om avgifter. |
|
I 15 a § finns särskilda be- stämmelser om den avgift som vård- givaren får ta ut av patienten. Vid förstärkt tandvårdsersättning en- ligt 2 kap. 4 b § lagen (2008:145) om statligt tandvårdsstöd finns särskilda bestämmelser om den kost- nad som vårdgivaren får ta ut av patienten.
Innan en undersökning eller viss behandling påbörjas ska vård- givaren upplysa patienten om kostnaden för åtgärden. Om en följd av behandlingar behövs ska vårdgivaren upplysa patienten om de be-
1Senaste lydelse 2011:1188.
39
Författningsförslag |
SOU 2024:70 |
räknade sammanlagda kostnaderna för behandlingarna. Om förutsätt- ningarna för behandlingsförslaget eller kostnadsberäkningen ändras ska patienten upplysas om detta och om anledningen till ändringen.
Vårdgivaren är skyldig att på begäran av patienten ge honom eller henne ett intyg med uppgifter om vilka material som använts vid pro- tetiska arbeten och andra behandlingar som syftat till att permanent ersätta förlorad vävnad.
Denna lag träder i kraft den 1 juli 2026.
SOU 2024:70 |
Författningsförslag |
1.2Förslag till lag om ändring i lagen (1994:137) om mottagande av asylsökande m.fl.
Härigenom föreskrivs att 1, 15 och 19 §§ lagen (1994:137) om mot- tagande av asylsökande m.fl. ska ha följande lydelse.
Nuvarande lydelse |
Föreslagen lydelse |
1 §1
I denna lag ges bestämmelser om sysselsättning för och bistånd till utlänningar som
1.har ansökt om uppehållstillstånd i Sverige som flykting enligt 4 kap. 1 § eller som alternativt skyddsbehövande enligt 4 kap. 2 § utlänningslagen (2005:716) eller motsvarande äldre bestämmelser (asylsökande),
2.har ansökt om eller beviljats uppehållstillstånd med tillfälligt skydd eller uppehållstillstånd efter tillfälligt skydd med stöd av be- stämmelserna i 21 kap. 2, 3, 4 eller 6 § utlänningslagen och som inte är folkbokförda här i landet, eller
3.har ansökt om uppehållstillstånd i Sverige och av särskilda skäl medgetts rätt att vistas här medan ansökan prövas.
Den som omfattas av denna |
Den som omfattas av denna |
lag har inte rätt till bistånd en- |
lag har inte rätt till bistånd en- |
ligt 4 kap. 1 § socialtjänstlagen |
ligt 4 kap. 1 § socialtjänstlagen |
(2001:453) för förmåner av mot- |
(2001:453) för förmåner av mot- |
svarande karaktär. Rätt till bistånd |
svarande karaktär, utöver i fall |
föreligger inte heller för bostads- |
som avses i 2 a kap. 3 a § den lagen. |
kostnader. |
Rätt till bistånd föreligger inte |
|
heller för bostadskostnader. |
15 §2 |
Den som har inkomst av för- |
Den som har inkomst av för- |
värvsarbete eller som har annan |
värvsarbete eller som har annan |
inkomst eller egna tillgångar och |
inkomst eller egna tillgångar och |
som har logi på en förläggning |
som har logi på en förläggning |
skall betala ett skäligt belopp som |
ska betala ett skäligt belopp som |
ersättning till Migrationsverket. ersättning till Migrationsverket.
1Senaste lydelse 2022:1006.
2Senaste lydelse 2000:296.
Regeringen eller den myndig- het regeringen bestämmer kan med stöd av 8 kap. 7 § regerings- formen meddela föreskrifter om grunder för beräkning av de be- lopp som avses i 15 § första stycket och 16–18 §§ samt närmare före- skrifter om i vilka fall bostads- ersättning och särskilt bidrag får beviljas.
Författningsförslag |
SOU 2024:70 |
När kost ingår i inkvarteringen på en förläggning skall skälig er- sättning betalas även för detta.
När kost ingår i inkvarteringen på en förläggning ska skälig er- sättning betalas även för detta.
Av 9 § lagen (2008:344) om hälso- och sjukvård åt asylsökande m.fl. framgår att regeringen eller den myndighet som regeringen be- stämmer får meddela föreskrifter om skyldighet för en utlänning att betala ett skäligt belopp som ersätt- ning till Migrationsverket för tand- vård.
19 §3
Regeringen eller den myndig- het regeringen bestämmer fast- ställer grunder för beräkning av de belopp som avses i 15–18 §§ samt meddelar närmare före- skrifter om i vilka fall bostads- ersättning och särskilt bidrag får beviljas.
Denna lag träder i kraft den 1 juli 2026.
3Senaste lydelse 2004:1377.
SOU 2024:70 |
Författningsförslag |
1.3Förslag till lag om ändring i socialtjänstlagen (2001:453)
Härigenom föreskrivs i fråga om socialtjänstlagen (2001:453) dels att 2 kap. 1 § ska ha följande lydelse,
dels att det ska införas en ny paragraf, 2 a kap. 3 a §, av följande lydelse.
Nuvarande lydelse |
Föreslagen lydelse |
2kap. 1 §1
Varje kommun svarar för socialtjänsten inom sitt område, och har det yttersta ansvaret för att enskilda får det stöd och den hjälp som de behöver. Detta innebär ingen inskränkning i det ansvar som vilar på andra huvudmän.
Bestämmelser om ansvarsfördelningen mellan kommuner i fråga om stöd och hjälp enligt denna lag finns i 2 a kap.
I fråga om den som omfattas |
I fråga om den som omfattas |
av lagen (1994:137) om motta- |
av lagen (1994:137) om motta- |
gande av asylsökande m.fl. finns |
gande av asylsökande m.fl. finns |
det särskilda bestämmelser om |
det särskilda bestämmelser om |
bistånd och placering av barn i den |
bistånd och placering av barn i den |
lagen. |
lagen. För kostnader för tandvård |
|
gäller dock vad som sägs i 2 a kap. |
|
3 a §. |
2 a kap.
3 a §
En ansökan om stöd för tand- vård som inte kan anstå från en enskild som omfattas av 5 § lagen (2013:407) om hälso- och sjuk- vård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd ska behandlas som om den enskilde var bosatt i vistelse- kommunen.
1Senaste lydelse 2018:347.
Författningsförslag |
SOU 2024:70 |
1.Denna lag träder i kraft den 1 juli 2026.
2.För tandvårdsbehandlingar som har påbörjats före ikraftträdan- det gäller äldre föreskrifter.
SOU 2024:70 |
Författningsförslag |
1.4Förslag till lag om ändring i lagen (2008:145) om statligt tandvårdsstöd
Härigenom föreskrivs i fråga om lagen (2008:145) om statligt tand- vårdsstöd
dels att 1 kap. 1 och 2 §§, 2 kap. 1, 1 a, 4 och 6 §§, 3 kap. 1 § och 4 kap. 8 och 11 §§ ska ha följande lydelse,
dels att rubriken närmast före 2 kap. 4 § ska sättas närmast före 2 kap. 3 a §,
dels att det ska införas två nya paragrafer, 2 kap. 3 a och 4 b §§, av följande lydelse.
Nuvarande lydelseFöreslagen lydelse
1 kap.
1 §1
Denna lag innehåller bestämmelser om ersättning till vårdgivare för utförd tandvård (statligt tandvårdsstöd).
Statligt tandvårdsstöd lämnas |
Statligt tandvårdsstöd lämnas |
i form av allmänt tandvårdsbi- |
i form av allmänt tandvårdsbi- |
drag, särskilt tandvårdsbidrag och |
drag, särskilt tandvårdsbidrag och |
tandvårdsersättning. |
generell eller förstärkt tandvårds- |
|
ersättning. |
|
Regeringen kan med stöd av |
|
8 kap. 7 § regeringsformen med- |
|
dela föreskrifter om att statligt tand- |
|
vårdsstöd även ska lämnas i form |
|
av kommuntypstillägg till vård- |
|
givaren. |
2 §
I denna lag avses med
1.tandvård: åtgärder för att förebygga, utreda och behandla sjukdomar och skador i mun- hålan,
1.tandvård: åtgärder för att förebygga, utreda och behandla sjukdomar och skador i mun- hålan,
1Senaste lydelse 2011:1189.
Författningsförslag |
SOU 2024:70 |
2.vårdgivare: fysisk eller juri- disk person som yrkesmässigt be- driver tandvård.
2.vårdgivare: fysisk eller juri- disk person som yrkesmässigt be- driver tandvård,
3.vårdgivarens pris: det totala priset för den ersättningsberätti- gande åtgärden inklusive alla mate- rial och moment i behandlingen samt i förkommande fall även den- talt material och tandteknisk kost- nad om detta ingår i åtgärden.
2 kap.
1 §2
Allmänt tandvårdsbidrag får |
Allmänt tandvårdsbidrag får |
användas för betalning av ersätt- |
användas för betalning av ersätt- |
ningsberättigande tandvårdsåtgär- |
ningsberättigande tandvårdsåtgär- |
der under en period av högst två |
der under en period av högst tre |
år räknat från och med den 1 juli |
år räknat från och med den 1 juli |
varje år, om patienten detta datum |
varje år, om patienten detta datum |
uppfyller kraven i 1 kap. 5 § 1 |
uppfyller kraven i 1 kap. 5 § 1 |
eller 2. |
eller 2. |
Varje bidrag får användas för betalning vid endast ett tillfälle. |
1 a §3 |
Särskilt tandvårdsbidrag får |
Särskilt tandvårdsbidrag får |
användas för betalning av ersätt- |
användas för betalning av ersätt- |
ningsberättigande förebyggande |
ningsberättigande förebyggande |
tandvårdsåtgärder under två perio- |
tandvårdsåtgärder under en period |
der om vardera högst sex månader |
av högst ett år, räknat från och |
varje år, räknat från och med den |
med den 1 januari och den 1 juli |
1 januari respektive den 1 juli, |
varje år, om patienten |
om patienten |
|
1.detta datum uppfyller kraven i 1 kap. 5 § 1 eller 2, och
2.när tandvårdsåtgärden påbörjas har en sjukdom eller funktions- nedsättning som medför risk för försämrad tandhälsa.
2Senaste lydelse 2011:1189.
3Senaste lydelse 2011:1189.
SOU 2024:70 |
Författningsförslag |
Regeringen eller den myndig- het som regeringen bestämmer meddelar föreskrifter om de sjuk- domar och funktionsnedsättningar som avses i första stycket 2.
Regeringen eller den myndig- het som regeringen bestämmer kan med stöd av 8 kap. 7 § reger- ingsformen meddela föreskrifter om de sjukdomar och funktions- nedsättningar som avses i första stycket 2.
3 a §
Tandvårdsersättning är antingen generell eller förstärkt.
Generell tandvårdsersättning får inte lämnas för sådana tand- vårdsåtgärder som berättigar till för- stärkt tandvårdsersättning.
4 §4 |
|
För ersättningsberättigande |
För |
ersättningsberättigande |
tandvårdsåtgärder som har slut- |
tandvårdsåtgärder som har slut- |
förts under en ersättningsperiod |
förts under en ersättningsperiod |
om ett år, lämnas tandvårdsersätt- |
om ett år, lämnas generell tand- |
ning med en viss andel av patien- |
vårdsersättning med en viss an- |
tens sammanlagda kostnader, i |
del av |
patientens sammanlagda |
den mån dessa överstiger det be- |
kostnader, i den mån dessa över- |
lopp som har fastställts enligt |
stiger det belopp som har fast- |
6 § 1. |
ställts enligt 6 § 1. |
Kostnaderna beräknas med utgångspunkt i referenspriser för ersätt- ningsberättigande tandvårdsåtgärder. Kostnaden för en utförd åtgärd får dock inte beräknas högre än ett belopp motsvarande vårdgivarens pris för åtgärden för den aktuella patienten.
Ersättningsperioden enligt första stycket påbörjas när en första ersättningsberättigande åtgärd har slutförts. Vårdgivaren kan på patien- tens begäran anmäla hos Försäkringskassan att en ny ersättnings- period ska påbörjas innan den tidigare ersättningsperioden har löpt ut.
Regeringen eller den myndighet som regeringen bestämmer kan med stöd av 8 kap. 7 § regeringsformen meddela föreskrifter om an- mälan enligt tredje stycket samt om när en ny ersättningsperiod ska börja löpa.
4Senaste lydelse 2020:712.
Regeringen kan med stöd av 8 kap. 7 § regeringsformen med- dela föreskrifter om
1. vilket belopp som patien- tens sammanlagda tandvårdskost- nader under ersättningsperioden ska överstiga för att generell tand- vårdsersättning enligt 4 § ska kunna lämnas,
Författningsförslag |
SOU 2024:70 |
Regeringen kan med stöd av 8 kap. 7 § regeringsformen vid extra- ordinära händelser i fredstid meddela sådana föreskrifter om beräk- ning av tandvårdsersättning som avviker från bestämmelserna om ersättningsperioder i första och tredje styckena.
4 b §
För ersättningsberättigande tandvårdsåtgärder som har slut- förts under de förutsättningar som fastställts enligt 6 § 3, lämnas en förstärkt tandvårdsersättning med en viss andel av kostnaden.
För de tandvårdsåtgärder som omfattas av förstärkt tandvårds- ersättning får vårdgivarens pris inte överstiga referenspriset för re- spektive tandvårdsåtgärd.
Patientens kostnad får som högst uppgå till en viss andel av referenspriset för respektive ersätt- ningsberättigande tandvårdsåtgärd. Om vårdgivarens pris för slutförd tandvårdsåtgärd är lägre än refe- renspriset för den aktuella patien- ten utgår patientens kostnad i stället från en viss andel av vårdgivarens pris.
6 §
Regeringen, eller den myndig- het som regeringen bestämmer, med- delar föreskrifter om
1. vilket belopp som patien- tens sammanlagda tandvårdskost- nader under ersättningsperioden ska överstiga för att tandvårds- ersättning ska kunna lämnas,
SOU 2024:70 |
Författningsförslag |
2.med vilken andel av patientens sammanlagda kostnader över- stigande beloppet enligt 1 som tandvårdsersättning ska lämnas, samt
3. referenspriser för ersättnings- |
3. förutsättningar för berätti- |
berättigande tandvårdsåtgärder. |
gande till förstärkt tandvårdsersätt- |
|
ning enligt 4 b § och med vilken |
|
andel av patientens kostnad som |
|
förstärkt tandvårdsersättning ska |
|
lämnas. |
|
Regeringen eller den myndig- |
|
het som regeringen bestämmer kan |
|
med stöd av 8 kap. 7 § regerings- |
|
formen meddela föreskrifter om |
|
referenspriser för ersättningsberät- |
|
tigande tandvårdsåtgärder. |
3kap. 1 §
För att en vårdgivare ska kunna få ersättning enligt denna lag ska vårdgivaren vara ansluten till Försäkringskassans elektroniska system för statligt tandvårdsstöd.
Den anslutna vårdgivaren är skyldig att ta emot patienter som omfattas av denna lag för ersätt- ningsberättigande tandvård, om vårdgivaren inte saknar förutsätt- ningar för detta. Den patient som har det största behovet av tand- vård ska ges företräde till vården.
Regeringen, eller den myndighet som regeringen bestämmer, får meddela föreskrifter om kraven för och upphörande av anslutning till det elektroniska systemet för statligt tandvårdsstöd.
4kap. 8 §5
För att vårdgivaren ska kunna få ersättning enligt denna lag, ska ansökan om ersättning ges in till Försäkringskassan inom två veckor från det att den tandvårdsåtgärd för vilken ersättning begärs har
5Senaste lydelse 2017:431.
Författningsförslag |
SOU 2024:70 |
slutförts. Om det finns särskilda skäl, kan Försäkringskassan betala ut ersättning även om ansökan har kommit in för sent.
Regeringen får meddela före- skrifter om undantag från första stycket.
11 §
Regeringen, eller den myndig- |
Regeringen eller den myndig- |
het som regeringen bestämmer, |
het som regeringen bestämmer |
meddelar föreskrifter om |
kan med stöd av 8 kap. 7 § reger- |
|
ingsformen meddela föreskrifter |
|
om |
1.ansökan om samt beräkning och utbetalning av ersättning enligt denna lag,
2.abonnemangstandvård, samt
3.förhandsprövning.
Regeringen kan med stöd av 8 kap. 7 § regeringsformen med- dela föreskrifter om vilka uppgifter som patienten får ha direktåtkomst till om sig själv hos Försäkrings- kassan.
1.Denna lag träder i kraft den 1 juli 2026.
2.För tandvårdsåtgärder som har påbörjats före ikraftträdandet men inte slutförts tillämpas de föreskrifter som gäller vid tidpunkten för slutförandet.
3.De nya föreskrifterna tillämpas även för allmänt tandvårds- bidrag som kunnat användas för betalning av ersättningsberättigande tandvårdsåtgärder från och med den 1 juli 2024 och som lämnas efter ikraftträdandet.
4.De nya föreskrifterna tillämpas även för särskilt tandvårdsbidrag som kunnat användas för betalning av ersättningsberättigande före- byggande tandvårdsåtgärder från och med den 1 januari 2026.
SOU 2024:70 |
Författningsförslag |
1.5Förslag till lag om ändring i lagen (2008:344) om hälso- och sjukvård åt asylsökande m.fl.
Härigenom föreskrivs i fråga om lagen (2008:344) om hälso- och sjukvård åt asylsökande m.fl.
dels att 4 § ska ha följande lydelse,
dels att det ska införas en ny paragraf, 9 §, och närmast före 9 § en ny rubrik av följande lydelse.
Nuvarande lydelse |
Föreslagen lydelse |
4§1
Denna lag omfattar utlänningar som
1.har ansökt om uppehållstillstånd i Sverige som flykting enligt 4 kap. 1 § eller som alternativt skyddsbehövande enligt 4 kap. 2 § utlänningslagen (2005:716) eller motsvarande äldre bestämmelser och som inte är folkbokförda här i landet,
2.har ansökt om eller beviljats uppehållstillstånd med tillfälligt skydd eller uppehållstillstånd efter tillfälligt skydd med stöd av be- stämmelserna i 21 kap. 2, 3, 4 eller 6 § utlänningslagen och som inte är folkbokförda här i landet,
3.hålls i förvar enligt 10 kap. 1 eller 2 § utlänningslagen och som inte har placerats i kriminalvårdsanstalt, häkte eller polisarrest, eller
4.vistas här med stöd av tidsbegränsat uppehållstillstånd enligt 5 kap. 15 eller 15 d § utlänningslagen.
Sådana utlänningar som avses i första stycket 1 eller 2 omfattas av lagen även om de har meddelats ett beslut om avvisning eller utvis- ning. Det gäller dock inte en utlänning som håller sig undan så att be- slutet inte kan verkställas.
Lagen gäller inte för tand- vårdsbehandlingar av utlänningar vars rätt till bistånd enligt lagen (1994:137) om mottagande av asylsökande m.fl. har upphört en- ligt 11 § andra och tredje styckena eller 11 a § den lagen.
1Senaste lydelse 2022:1007.
Författningsförslag |
SOU 2024:70 |
Bemyndigande
9 §
Regeringen eller den myndig- het som regeringen bestämmer får meddela föreskrifter om skyldighet för en utlänning att betala ett skä- ligt belopp som ersättning till Migra- tionsverket för tandvård.
För beslut som avses i första stycket gäller vad som föreskrivs i tillämpliga delar i 21 och 22 §§ lagen (1994:137) om mottagande av asylsökande m.fl.
Denna lag träder i kraft den 1 juli 2026.
SOU 2024:70 |
Författningsförslag |
1.6Förslag till lag om ändring i offentlighets- och sekretesslagen (2009:400)
Härigenom föreskrivs att det i offentlighets- och sekretesslagen (2009:400) ska införas en ny paragraf, 28 kap. 6 a §, av följande lydelse.
Nuvarande lydelse |
Föreslagen lydelse |
28kap.
6 a §
Sekretessen enligt 2 § hindrar inte att uppgift lämnas till den vård- eller behandlingsbehövande själv enligt vad som föreskrivs i lagen (2008:145) om statligt tand- vårdsstöd eller föreskrifter som har meddelats i anslutning till lagen.
Denna lag träder i kraft den 1 juli 2026.
Författningsförslag |
SOU 2024:70 |
1.7Förslag till lag om ändring i lagen (2013:407) om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd
Härigenom föreskrivs att 5 § lagen (2013:407) om hälso- och sjuk- vård till vissa utlänningar som vistas i Sverige utan nödvändiga till- stånd ska ha följande lydelse.
Nuvarande lydelse |
Föreslagen lydelse |
5 §
Denna lag omfattar utlänningar som vistas i Sverige utan stöd av myndighetsbeslut eller författning.
Lagen omfattar dock inte utlänningar vars vistelse i Sverige är av- sedd att vara tillfällig.
Lagen och föreskrifter som har meddelats med stöd av lagen gäller i tillämpliga delar även för tand- vårdsbehandling av en utlänning som avses i 4 § tredje stycket lagen (2008:344) om hälso- och sjuk- vård åt asylsökande m.fl.
Denna lag träder i kraft den 1 juli 2026.
SOU 2024:70 |
Författningsförslag |
1.8Förslag till förordning om ändring i förordningen (1994:362) om vårdavgifter m.m. för vissa utlänningar
Härigenom föreskrivs att det i förordningen (1994:362) om vård- avgifter m.m. för vissa utlänningar ska införas två nya paragrafer, 1 a och 8 a §§, av följande lydelse
Nuvarande lydelse |
Föreslagen lydelse |
|
|
1 a § |
|
|
|
|
|
Denna |
förordning |
omfattar |
|
inte tandvårdsbehandlingar av ut- |
|
länningar vars rätt till bistånd har |
|
upphört |
enligt |
11 § andra och |
|
tredje styckena eller 11 a § lagen |
|
(1994:137) |
om |
mottagande av |
|
asylsökande m.fl. |
|
|
8 a § |
|
|
|
|
|
En utlänning som avses i 4 § |
|
första |
stycket 1 |
eller |
3 lagen |
|
(2008:344) om hälso- och sjuk- |
|
vård åt asylsökande m.fl. och som |
|
har inkomst eller egna tillgångar |
|
ska betala ett skäligt belopp som |
|
ersättning till Migrationsverket för |
|
tandvård enligt 8 § första stycket, |
|
om utlänningen hade tillräckliga |
|
medel för att täcka kostnaderna vid |
|
den tidpunkt då behandlingen ut- |
|
fördes. Från detta belopp ska den |
|
avgift avräknas som utlänningen |
|
har betalat till vårdgivaren. |
|
Migrationsverket får meddela |
|
föreskrifter |
om |
verkställighet av |
|
första stycket. |
|
|
Författningsförslag |
SOU 2024:70 |
1.Denna förordning träder i kraft den 1 juli 2026.
2.För tandvårdsbehandlingar som har påbörjats före ikraftträdandet gäller äldre föreskrifter.
SOU 2024:70 |
Författningsförslag |
1.9Förslag till förordning om ändring i förordningen (1996:1357) om statlig ersättning för hälso- och sjukvård till asylsökande
Härigenom föreskrivs att 2, 5, 6 och 8 a §§ förordningen (1996:1357) om statlig ersättning för hälso- och sjukvård till asylsökande ska ha följande lydelse.
Nuvarande lydelseFöreslagen lydelse
2 §1
Ersättning får ges för hälso- och sjukvård som enligt andra och tredje stycket lämnas till utlänningar som avses i 1 § första stycket 1
och 2 lagen (1994:137) om mottagande av asylsökande m.fl. |
|
För personer som fyllt arton |
För personer som fyllt arton |
år ges ersättning för omedelbar |
år ges ersättning för |
|
vård och vård som inte kan anstå, |
1. omedelbar |
vård och |
vård |
mödrahälsovård, förlossningsvård, |
som inte kan anstå, mödrahälso- |
preventivmedelsrådgivning, vård |
vård, förlossningsvård, preventiv- |
vid abort, vård och åtgärder en- |
medelsrådgivning, vård vid abort, |
ligt smittskyddslagen (2004:168) |
vård och åtgärder enligt smitt- |
samt omedelbar tandvård och |
skyddslagen (2004:168), samt |
tandvård som inte kan anstå. |
2. omedelbar |
tandvård |
och |
|
tandvård som inte kan anstå. |
För personer som inte fyllt arton år samt för personer som avses i 4 § och som har beviljats uppehållstillstånd som föranleder folk- bokföring i Sverige ges ersättning för hälso- och sjukvård samt tand- vård.
5 §
Ersättning enligt 2–4 §§ får inte ges för vård av utlänningar som enligt 12 § lagen (1994:137) om mottagande av asylsökande m.fl. inte har rätt till bistånd enligt den lagen.
För omedelbar tandvård och tandvård som inte kan anstå som lämnas till utlänningar vars rätt till bistånd har upphört enligt 11 § andra och tredje styckena eller 11 a § lagen om mottagande av
1Senaste lydelse 2006:1011.
Hälso- och sjukvård enligt 2 § andra stycket 1 och 4 § ersätts i form av en schablonersättning som lämnas med ett visst belopp per kvartal och person för utlän- ningar som bor inom regionen eller kommunen och som är regi- strerade hos Migrationsverket den sista dagen i kvartalet. Ersättningen betalas ut i den månad som följer varje kvartalsskifte.
Tandvård enligt 2 § andra stycket 2 som lämnas till utlän- ningar som avses i 1 § första stycket 2 lagen (1994:137) om mottagande av asylsökande m.fl. ersätts också på det sätt som före- skrivs i första stycket.
Författningsförslag |
SOU 2024:70 |
asylsökande m.fl. får ersättning inte ges i andra fall än som avses i 5 a §.
6 §2
Hälso- och sjukvård enligt 2 och 4 §§ ersätts i form av en schablonersättning som lämnas med ett visst belopp per kvartal och person för utlänningar som bor inom regionen eller kom- munen och som är registrerade hos Migrationsverket den sista dagen i kvartalet. Ersättningen be- talas ut i den månad som följer varje kvartalsskifte.
Schablonersättningen är
–3 740 kronor för personer till och med 18 år,
– 4 435 kronor |
för |
personer |
– 4 247 kronor |
för |
personer |
från och med 19 år till och med |
från och med 19 år till och med |
60 år, och |
|
|
60 år, och |
|
|
– 5 635 kronor |
för |
personer |
– 5 396 kronor |
för |
personer |
som är 61 år eller äldre. |
|
som är 61 år eller äldre. |
|
Kostnader för tolk, hjälpmedel och transport eller sjukresa i sam- band med vård som ger rätt till ersättning inkluderas i schablon- ersättningen.
2Senaste lydelse 2019:1025.
SOU 2024:70Författningsförslag
8 a §3
För hälso- och sjukvård samt |
Migrationsverket betalar ut er- |
hälsoundersökning enligt 5 a § be- |
sättning efter ansökan i efterskott för |
talar Migrationsverket ut ersättning |
1. hälso- |
och |
sjukvård |
samt |
efter ansökan i efterskott. |
hälsoundersökning enligt 5 a §, och |
|
2. tandvård enligt 2 § |
andra |
|
stycket 2 som lämnas till utlänningar |
|
som avses i |
1 § |
första stycket 1 |
|
lagen (1994:137) om mottagande |
|
av asylsökande m.fl. |
|
Ersättning ges inte för vård till utlänningar som är folkbokförda
ilandet.
1.Denna förordning träder i kraft den 1 juli 2026.
2.För tandvårdsbehandlingar som har påbörjats före ikraftträdandet gäller äldre föreskrifter.
3Senaste lydelse 2000:411.
Författningsförslag |
SOU 2024:70 |
1.10Förslag till förordning om ändring i förordningen (2007:1206) med instruktion för Tandvårds- och läkemedelsförmånsverket
Härigenom föreskrivs att 1 a och 5 b §§ förordningen (2007:1206) med instruktion för Tandvårds- och läkemedelsförmånsverket ska ha följande lydelse.
Nuvarande lydelse |
Föreslagen lydelse |
1 a §1
Myndigheten ansvarar för
–beslut om subventionering och prisreglering av varor som ingår
iläkemedelsförmånerna,
–frågor om öppenvårdsapotekens handelsmarginal och utbyte av läkemedel,
–tillsyn över efterlevnaden av lagen (2002:160) om läkemedels- förmåner m.m. och av föreskrifter och villkor som har meddelats i anslutning till lagen,
– beslut om utformningen av |
– beslut om utformningen av |
det statliga tandvårdsstödet i fråga |
det statliga tandvårdsstödet i fråga |
om ersättningsberättigande åt- |
om ersättningsberättigande åt- |
gärder, referenspriser samt be- |
gärder samt referenspriser, och |
loppsgränser och ersättningsgrader |
|
inom skyddet mot höga kostnader, |
|
och |
|
–tillhandahållande av information i en prisjämförelsetjänst för tandvård inom det statliga tandvårdsstödet.
5 b §2
Nämnden för statligt tand- |
Nämnden för statligt tand- |
vårdsstöd ska utforma sina be- |
vårdsstöd ska utforma sina be- |
slut så att utgifterna för det stat- |
slut så att utgifterna för det stat- |
liga tandvårdsstödet ryms inom |
liga tandvårdsstödet ryms inom |
ram för anvisade medel på stats- |
ram för anvisade medel på stats- |
budgeten. Om utgifterna bedöms |
budgeten. |
överstiga anvisade medel ska nämn- |
|
1Senaste lydelse 2019:115.
2Senaste lydelse 2008:843.
SOU 2024:70 |
Författningsförslag |
den vid behov snarast möjligt be- sluta om ändringar i de föreskrif- ter som avses i 5 a §.
Denna förordning träder i kraft den 1 juli 2026.
Författningsförslag |
SOU 2024:70 |
1.11Förslag till förordning om ändring i förordningen (2008:193) om statligt tandvårdsstöd
Härigenom föreskrivs i fråga om förordningen (2008:193) om stat- ligt tandvårdsstöd
dels att nuvarande 19 a och 19 b §§ ska betecknas 19 b och 19 c §§, dels att 4, 4 b, 5, 6, 8–11, 14, 18 b och 19 §§, de nya 19 b och
19 c §§ och 20 § ska ha följande lydelse,
dels att rubriken närmast före 19 a § ska sättas närmast före 19 b §, dels att det ska införas sju nya paragrafer, 5 a–5 d, 19 a, 19 d och
19 e §§ och närmast före 5 b, 6 och 14 §§ nya rubriker av följande lydelse,
dels att det närmast före 7 § ska införas en ny rubrik som ska lyda ”Ersättning vid krav på förhandsprövning”.
Nuvarande lydelseFöreslagen lydelse
4 §1
Allmänt tandvårdsbidrag lämnas med 300 kronor om året.
För patienter som fyller lägst |
För patienter som fyller lägst |
24 år och högst 29 år eller lägst |
24 år och högst 29 år eller lägst |
65 år under det år som tandvårds- |
67 år under det år som tandvårds- |
bidraget tidigast kan användas, |
bidraget tidigast kan användas, |
lämnas bidrag med 600 kronor |
lämnas bidrag med 600 kronor |
om året. |
om året. |
4 b §2 |
Särskilt tandvårdsbidrag läm- |
Särskilt tandvårdsbidrag läm- |
nas med högst 600 kr per halvår. |
nas med 1 000 kronor per halvår. |
5 §3 |
Tandvårds- och läkemedelsför- |
När patientens sammanlagda |
månsverket får meddela föreskrif- |
kostnader för ersättningsberätti- |
ter om |
gande tandvårdsåtgärder, beräk- |
1. vilket belopp som patientens |
nade enligt 2 kap. 4 § andra stycket |
sammanlagda tandvårdskostnader |
lagen (2008:145) om statligt tand- |
under en ersättningsperiod ska över- |
vårdsstöd, under en ersättnings- |
1Senaste lydelse 2018:1593.
2Senaste lydelse 2011:1184.
3Senaste lydelse 2008:844.
SOU 2024:70 |
Författningsförslag |
stiga för att tandvårdsersättning ska kunna lämnas, samt
2.med vilken andel av patien- tens sammanlagda kostnader över- stigande beloppet enligt 1 som tand- vårdsersättning ska lämnas.
period överstiger 3 000 kronor läm- nas generell tandvårdsersättning med
–50 procent av den del av kost- naderna som överstiger 3 000 kro- nor men inte 15 000 kronor, och
–85 procent av den del som överstiger 15 000 kronor.
5 a §
Från och med det år patienter fyller 67 år gäller följande. Patien- ten betalar 10 procent av kostna- den enligt 2 kap. 4 b § tredje stycket lagen (2008:145) om statligt tand- vårdsstöd och förstärkt tandvårds- ersättning lämnas med 90 procent av kostnaden upp till fastslaget referenspris vid
1.behandling av sjukdoms- och smärttillstånd,
2.reparativ vård, och
3.rehabiliterande och habilite- rande vård.
Ny fast tand- eller implantat- stödd protetik är endast ersättnings- berättigande med förstärkt tand- vårdsersättning inom tandposi- tion 5–5.
För annan behandling än en- ligt första och andra styckena gäller
istället 5 §.
Författningsförslag |
SOU 2024:70 |
Kommuntypstillägg till vårdgivaren
5 b §
För ersättningsberättigande tand- vårdsåtgärder som har slutförts och som berättigar till förstärkt tand- vårdsersättning får även ett kom- muntypstillägg lämnas till vård- givaren.
En ansökan om förstärkt tand- vårdsersättning i enlighet med 4 kap. 8 § första stycket lagen (2008:145) om statligt tandvårds- stöd ska också anses omfatta en ansökan om kommuntypstillägg.
Tillägget ska lämnas när den förstärkta tandvårdsersättningen betalas ut. Om tandvårdsersätt- ningen därefter ska återbetalas en- ligt 4 kap. 2 eller 3 § lagen om statligt tandvårdsstöd gäller mot- svarande även lämnat tillägg.
5 c §
Kommuntypstillägg lämnas en- ligt följande.
1.Om patienten när tandvårds- åtgärden slutförs har sin bosätt- ning i kommun där minst 50 pro- cent av befolkningen bor i rurala områden, lämnas ett tillägg mot- svarande 20 procent av referens- priset.
2.Om patienten när tand- vårdsåtgärden slutförs har sin bo- sättning i kommun där mer än 50 procent men mindre än 80 pro- cent av befolkningen bor i urbana
SOU 2024:70 |
Författningsförslag |
områden som tillsammans med angränsande kommuner har en sam- lad folkmängd under 500 000 in- vånare, lämnas ett tillägg motsva- rande 10 procent av referenspriset.
3.Om patienten när tandvårds- åtgärden slutförs har sin bosättning
ien kommun som inte uppfyller kriterierna i 1 eller 2, lämnas inget tillägg.
Vid tillämpning av första stycket ska det som sägs 5 a § tandvårds- lagen (1985:125) om vilken region som är ansvarig för att erbjuda patienten tandvård ha motsva- rande tillämpning när det gäller att bestämma i vilken kommun en patient, som omfattas av 1 kap. 5 § 2 lagen (2008:145) om statligt tandvårdsstöd, ska anses vara bo- satt.
5 d §
Om Försäkringskassan inte har uppgift om var patienten är bosatt får Försäkringskassan betrakta folk- bokföringsorten som patientens bo- sättning och för detta inhämta uppgift om patientens folkbok- föringsort från det register som förs enligt 2 kap. lagen (2001:182) om behandling av personuppgifter i Skatteverkets folkbokföringsverk- samhet för att beräkna tillägg.
Författningsförslag |
SOU 2024:70 |
|
Protetisk behandling |
|
som behöver göras om |
6 §4 |
Om en protetisk behandling |
Om en protetisk behandling |
behöver göras om och den nya |
behöver göras om får Försäkrings- |
behandlingen |
kassan lämna ersättning till den |
|
vårdgivare som gör om behand- |
|
lingen med ett belopp motsvarande |
|
det belopp som får krävas åter eller |
räknas av från en annan fordran enligt 4 kap. 3 § andra stycket lagen (2008:145) om statligt tand- vårdsstöd, under förutsättning att den nya behandlingen
1.enligt föreskrifter som meddelats med stöd av 2 § 1 inte är ersätt- ningsberättigande, och
2. utförs av en annan vård- |
2. utförs av en annan vård- |
givare än den som utförde den be- |
givare än den som utförde den be- |
handling som behöver göras om, |
handling som behöver göras om. |
får Försäkringskassan lämna ersätt- ning till den vårdgivare som gör om behandlingen med ett belopp motsvarande det belopp som får krävas åter eller räknas av från en annan fordran enligt 4 kap. 3 § andra stycket lagen (2008:145) om statligt tandvårdsstöd.
Ersättning enligt första stycket får dock inte överstiga det lägsta av följande belopp:
–vårdgivarens pris för att göra om behandlingen för den aktuella patienten, och
–referenspriset för att göra om behandlingen.
Om den nya behandlingen är |
Om den nya behandlingen är |
mer omfattande eller i övrigt be- |
mer omfattande eller i övrigt be- |
står av andra ersättningsberätti- |
står av andra ersättningsberätti- |
gande tandvårdsåtgärder än den |
gande tandvårdsåtgärder än den |
behandling som behöver göras |
behandling som behöver göras |
4Senaste lydelse 2011:83.
SOU 2024:70 |
Författningsförslag |
om, får tandvårdsersättning läm- nas för kostnaderna för dessa åtgärder enligt vad som anges i 2 kap. 4 § lagen om statligt tand- vårdsstöd. Kostnaderna får dock inte beräknas högre än ett belopp motsvarande skillnaden mellan kostnaden för den nya behand- lingen och kostnaden för den be- handling som behöver göras om. Beräkningen av kostnaderna för de åtgärder som ingår i behand- lingarna ska ske med utgångs- punkt i referenspriserna för dessa åtgärder, dock högst vårdgivarens pris för den aktuella patienten.
om, får tandvårdsersättning läm- nas för kostnaderna för dessa åtgärder enligt vad som anges i 2 kap. 4 eller 4 b § lagen om stat- ligt tandvårdsstöd. Kostnaderna får dock inte beräknas högre än ett belopp motsvarande skillnaden mellan kostnaden för den nya behandlingen och kostnaden för den behandling som behöver göras om. Beräkningen av kostnaderna för de åtgärder som ingår i behand- lingarna ska ske med utgångs- punkt i referenspriserna för dessa åtgärder, dock högst vårdgivarens pris för den aktuella patienten.
|
8 § |
|
Vårdgivaren ska tillhandahålla prislistor med uppgifter om |
|
1. vårdgivarens priser |
samt |
1. vårdgivarens priser |
samt |
referenspriser för de ersättnings- |
referenspriser för de ersättnings- |
berättigande tandvårdsåtgärder |
berättigande tandvårdsåtgärder |
som vårdgivaren utför, |
|
som vårdgivaren utför inom gene- |
|
|
rell tandvårdsersättning, |
|
|
|
2. patientens kostnad inom för- |
|
|
stärkt tandvårdsersättning |
för de |
|
|
ersättningsberättigandetandvårds- |
|
|
åtgärder som vårdgivaren utför, |
2. vilka garantier som |
vård- |
3. vilka garantier som |
vård- |
givaren lämnar för sina arbeten, |
givaren lämnar för sina arbeten, |
samt |
|
samt |
|
3. patientens rätt att på be- |
4. patientens rätt att på be- |
gäran få skriftlig information om |
gäran få skriftlig information om |
vilka material som använts vid |
vilka material som använts vid |
protetiska arbeten och andra be- |
protetiska arbeten och andra be- |
handlingar som syftat till att per- |
handlingar som syftat till att per- |
manent ersätta förlorad vävnad. |
manent ersätta förlorad vävnad. |
Författningsförslag |
SOU 2024:70 |
9 §
Om vårdgivaren föreslår en tandvårdsåtgärd som inte är ersätt- ningsberättigande, ska vårdgivaren upplysa patienten huruvida det finns någon annan åtgärd som kan berättiga till statligt tandvårdsstöd.
Om vårdgivaren föreslår en be- handling som omfattas av generell tandvårdsersättning och patienten är berättigad till förstärkt tanvårds- ersättning, ska vårdgivaren upp- lysa patienten huruvida det finns något behandlingsalternativ som omfattas av förstärkt tandvårds- ersättning.
10 §
Om en patient behöver be- |
Om en patient behöver be- |
handlas vid mer än ett tillfälle, |
handlas vid mer än ett tillfälle, |
ska vårdgivaren ge patienten en |
ska vårdgivaren ge patienten en |
preliminär skriftlig prisuppgift |
preliminär skriftlig prisuppgift |
över den totala behandlings- |
över den totala behandlingskost- |
kostnaden. |
naden. Den skriftliga prisupp- |
|
giften ska tydliggöra vilken be- |
|
handling som omfattas av generell |
|
tandvårdsersättning och vilken be- |
|
handling som omfattas av förstärkt |
|
tandvårdsersättning för patienter |
|
som är berättigade till detta. |
Om patienten behöver en mer omfattande behandling, ska vård- givaren även ge patienten en skriftlig behandlingsplan. Behandlings- planen ska innehålla uppgifter om
1.vilken diagnos som har ställts,
2.den föreslagna behandlingen och skälen för denna,
3.eventuella alternativa behandlingsförslag,
4. huruvida tandvårdsåtgär- |
4. huruvida tandvårdsåtgär- |
derna är ersättningsberättigande, |
derna är ersättningsberättigande |
samt |
och om den tandvårdsersättning som |
|
lämnas är generell eller förstärkt, |
|
samt |
SOU 2024:70Författningsförslag
5. vårdgivarens priser, referens- |
5. vårdgivarens priser, referens- |
priser och åtgärdskoder för tand- |
priser och åtgärdskoder för tand- |
vårdsåtgärderna. |
vårdsåtgärderna. Om behandlingen |
|
omfattas av förstärkt tandvårds- |
|
ersättning ska i stället patientens |
|
andel av referenspriser i kronor, |
|
eller vårdgivarens priser om dessa |
|
är lägre, anges jämte referenspriser |
|
och åtgärdskoder. |
11 §
På det kvitto som patienten får över erlagd betalning, ska vård- givaren ange
1.sitt pris för varje utförd tandvårdsåtgärd för den aktuella patienten,
2.referenspris och åtgärdskod för varje utförd tandvårdsåtgärd,
samt
3.i förekommande fall den ersättning som lämnas enligt lagen (2008:145) om statligt tandvårdsstöd.
Om behandling omfattas av förstärkt tandvårdsersättning ska vårdgivaren i stället ange
1.patientens andel av referens- priset i kronor, eller vårdgivarens pris om detta är lägre, för varje utförd tandvårdsåtgärd för den aktuella patienten,
2.referenspris och åtgärdskod för varje utförd tandvårdsåtgärd, samt
3.den förstärkta tandvårds- ersättning i kronor som lämnas.
Om tandtekniskt arbete har ingått i behandlingen, ska det till kvittot fogas en kopia av det underlag som det tandtekniska labo- ratoriet lämnat över kostnaderna för det tandtekniska arbetet.
FörfattningsförslagSOU 2024:70
Försäkringskassans uppgifts- skyldighet mot vårdgivaren
14 §5
Försäkringskassan ska på begäran av en vårdgivare tillhandahålla uppgifter enligt 4 kap. 1 § lagen (2008:145) om statligt tandvårds-
stöd om |
|
1. huruvida patienten omfattas |
1. huruvida patienten omfattas |
av rätten till statligt tandvårds- |
av rätten till statligt tandvårds- |
stöd, |
stöd och om patienten är be- |
|
rättigad till förstärkt tandvårds- |
|
ersättning, |
2. patientens utnyttjande av tandvårdsbidrag, |
3. patientens sammanlagda |
3. patientens sammanlagda |
kostnader för ersättningsberätti- |
kostnader för ersättningsberätti- |
gande tandvårdsåtgärder som har |
gande tandvårdsåtgärder som har |
slutförts under pågående ersätt- |
slutförts inom generell tandvårds- |
ningsperiod, |
ersättning under pågående ersätt- |
|
ningsperiod, |
4. vilket datum pågående ersättningsperiod började löpa, |
5. vilket datum den senast slut- |
5. vilket datum den senast er- |
förda ersättningsberättigande tand- |
sättningsberättigande tandvårds- |
vårdsåtgärden slutfördes, |
åtgärden slutfördes inom generell |
|
tandvårdsersättning, |
6.förekomst av avtal om abonnemangstandvård enligt 2 kap. 2 § lagen om statligt tandvårdsstöd samt, i förekommande fall, abonne- mangsperiod för avtalet och vilken tandvård som omfattas av det, och
7.beslut i ärenden om förhandsprövning enligt 4 kap. 5 a § lagen om statligt tandvårdsstöd.
Uppgifterna får endast avse patienter som vårdgivaren står i be- grepp att behandla eller har behandlat.
18 b §6
Försäkringskassan får neka en vårdgivare anslutning till det elek- troniska systemet för statligt tandvårdsstöd om vårdgivaren inte upp- fyller kraven i 18 § andra–fjärde styckena.
5Senaste lydelse 2011:1184.
6Senaste lydelse 2019:114.
SOU 2024:70 |
Författningsförslag |
Anslutning får även nekas om någon av de personer som vård- givaren lämnat uppgift om enligt 18 § tredje stycket tidigare har varit vårdgivare eller verksam hos en vårdgivare som varit ansluten till Försäkringskassans elektro- niska system för statligt tand- vårdsstöd och den vårdgivaren allvarligt har åsidosatt bestäm- melserna i lagen (2008:145) om statligt tandvårdsstöd eller i före- skrifter som har meddelats med stöd av lagen och som avser vård- givarens skyldigheter eller förut- sättningar för ersättning.
Anslutning får även nekas om någon av de personer som vård- givaren lämnat uppgift om enligt 18 § tredje stycket tidigare har varit vårdgivare eller verksam hos en vårdgivare som varit ansluten till Försäkringskassans elektro- niska system för statligt tand- vårdsstöd och den vårdgivaren medvetet eller av grov oaktsamhet har åsidosatt bestämmelserna i lagen (2008:145) om statligt tand- vårdsstöd eller i föreskrifter som har meddelats med stöd av lagen och som avser vårdgivarens skyl- digheter eller förutsättningar för ersättning.
19 §
Försäkringskassan får besluta att anslutningen till det elektroniska systemet för statligt tandvårdsstöd ska upphöra om vårdgivaren
1.skriftligen begär att anslutningen ska upphöra,
2.har upphört att bedriva tandvård,
3.inte längre uppfyller de krav som anges i 18 § andra stycket,
4.ersätter en sådan person som anges i 18 § tredje stycket med en annan person eller om någon annan person tillkommer och det med- för att förhållandena är sådana att vårdgivaren hade nekats anslut- ning enligt 18 b § andra stycket om det varit fråga om en ansökan om anslutning,
5. allvarligt har åsidosatt be- |
5. medvetet eller av grov oakt- |
stämmelserna i lagen (2008:145) |
samhet har åsidosatt bestämmel- |
om statligt tandvårdsstöd eller i |
serna i lagen (2008:145) om stat- |
föreskrifter som har meddelats |
ligt tandvårdsstöd eller i före- |
med stöd av lagen och som avser |
skrifter som har meddelats med |
vårdgivarens skyldigheter eller för- |
stöd av lagen och som avser vård- |
utsättningar för ersättning, eller |
givarens skyldigheter eller förut- |
|
sättningar för ersättning, eller |
6.inte har påbörjat verksamheten senast sex månader efter det att Försäkringskassan meddelat beslut om anslutning.
Författningsförslag |
SOU 2024:70 |
Om en anslutning har upphört enligt första stycket, får beslut om ny anslutning meddelas efter ansökan om förutsättningarna för an- slutning är uppfyllda.
19 a §
Vad som föreskrivs i 18 b § och
19 § första stycket 5 gäller inte om åsidosättandet är ringa eller om det annars med hänsyn till om- ständigheterna skulle vara oskäligt att neka anslutning.
19 b §7
För att Tandvårds- och läkemedelsförmånsverket ska kunna full- göra sin verksamhet i fråga om beslut om utformningen av det stat- liga tandvårdsstödet och följa upp utvecklingen på tandvårdsområ- det ska Försäkringskassan till verket lämna uppgifter om:
1.löpnummer för patientens personnummer och i förekommande fall samordningsnummer,
2. patientens kön och ålder, |
2. patientens kön och ålder, |
tillstånds- respektive åtgärdskod |
kommuntypstillhörighet, tillstånds- |
för den utförda åtgärden, tand- |
respektive åtgärdskod för den ut- |
nummer och tandposition, datum |
förda åtgärden, tandnummer och |
när åtgärden slutfördes samt i |
tandposition, datum när åtgärden |
förekommande fall om patienten |
slutfördes samt i förekommande |
remitterats för åtgärden till tand- |
fall om patienten remitterats för |
läkare med bevis om specialist, |
åtgärden till tandläkare med bevis |
|
om specialist, |
3.patientens ersättningsperiod, start- och slutdatum samt nytt- jande av tandvårdsbidrag,
4.vårdgivarens pris för den utförda åtgärden för den aktuella patienten samt om huruvida behandlande tandläkare har bevis om specialistkompetens,
5.i förekommande fall avtal om abonnemangstandvård enligt 2 kap. 2 § lagen (2008:145) om statligt tandvårdsstöd, abonnemangsperiod och om utförd tandvård som omfattas av sådant avtal samt avgiften för abonnemanget,
7Senaste lydelse av tidigare 19 a § 2019:116.
SOU 2024:70Författningsförslag
6. referenspris per utförd åt- |
6. referenspris per utförd åt- |
gärd, med vilket belopp patien- |
gärd, med vilket belopp patien- |
ten har fått statligt tandvårds- |
ten har fått statligt tandvårds- |
stöd, patientens pris per besök, |
stöd per åtgärd samt om tand- |
ersättningsgrundande belopp per |
vårdsersättningen är generell eller |
besök, vårdgivares pris för besök, |
förstärkt, patientens pris per åtgärd |
ackumulerat ersättningsgrundande |
och per besök, ersättningsgrun- |
belopp under ersättningsperioden |
dande belopp per besök, vårdgiva- |
samt förekommande korrigerings- |
res pris för besök, ackumulerat er- |
belopp, |
sättningsgrundande belopp under |
|
ersättningsperioden samt före- |
|
kommande korrigeringsbelopp, |
7.tandvårdsmottagningens geografiska läge i fråga om län och uppgifter om slag av vårdgivare: offentlig, privat eller annan, eller i förekommande fall om åtgärden utfördes i ett annat EU- eller EES- land,
8.löpnummer för vårdgivares organisationsnummer och tandvårds- mottagning,
9. datum när vårdgivares ford- |
9. datum när vårdgivares ford- |
ran mot |
staten uppkommer, |
ran mot |
staten uppkommer, |
datum när |
vårdgivares fordran |
datum när |
vårdgivares fordran |
mot staten regleras, datum när |
mot staten regleras, datum när |
ärendet registreras eller ändras i |
ärendet registreras eller ändras i |
databas hos Försäkringskassan, |
databas hos Försäkringskassan, |
och |
|
|
|
10. löpnummer för administra- |
10. löpnummer för administra- |
tiva uppgifter som ärendenum- |
tiva uppgifter som ärendenum- |
mer, radnummer från databas hos |
mer, radnummer från databas hos |
Försäkringskassan, ärendetyp och |
Försäkringskassan, ärendetyp och |
ärendestatus. |
ärendestatus, och |
|
|
11. i förekommande fall kom- |
|
|
muntypstillägg i kronor till vård- |
givaren per slutförd tandvårds- åtgärd.
Varje personnummer, samordningsnummer, organisationsnum- mer och tandvårdsmottagningsnummer ska innan uppgifter enligt första stycket lämnas ut vara krypterade på ett sådant sätt att iden- tifiering inte är möjlig.
Författningsförslag |
SOU 2024:70 |
Uppgifterna får lämnas ut på medium för automatiserad be- handling.
19 c §8
För att Tandvårds- och läkemedelsförmånsverket ska kunna full- göra sin verksamhet i fråga om att tillhandahålla information i en prisjämförelsetjänst för tandvård inom det statliga tandvårdsstödet ska Försäkringskassan till verket lämna uppgifter om:
1.åtgärdskod och tandvårdsmottagningens pris för varje utförd åtgärd samt i förekommande fall om patienten remitterats för åt- gärden till tandläkare med bevis om specialistkompetens,
2.datum när åtgärden slutfördes,
3.Försäkringskassans mottagningsidentitet och tandvårdsmot- tagningens namn, adress, postnummer och ort,
4.datum för tandvårdsmottagningens anslutning till Försäkrings- kassans elektroniska system för statligt tandvårdsstöd och datum när anslutningen ska upphöra,
5.vårdgivarens namn, adress, postnummer, ort och organisations- nummer samt slag av vårdgivare: offentlig, privat eller annan, och
6.administrativa uppgifter som ärendetyp, ärendestatus och åt- gärdsstatus.
Behandling som utförts med förstärkt tandvårdsersättning en- ligt 5 a § ska inte omfattas av första stycket. För sådan behand- ling ska Försäkringskassan i stället lämna uppgifter om:
1. åtgärdskod,
2. datum när åtgärden slutför- des, och
5. vårdgivarens namn, adress, postnummer, ort och organisations- nummer samt slag av vårdgivare: offentlig, privat eller annan.
Uppgifterna får lämnas ut på medium för automatiserad be- handling.
8Senaste lydelse av tidigare 19 b § 2019:116.
SOU 2024:70 |
Författningsförslag |
19 d §
Patienten får ha direktåtkomst till följande uppgifter om sig själv hos Försäkringskassan:
1.tillstånd respektive åtgärd, tandnummer, tandposition och datum när respektive åtgärd slut- fördes,
2.start- och slutdatum för på- gående ersättningsperiod, eventu- ellt ackumulerat ersättningsgrun- dande belopp, samt om patienten är berättigad till förstärkt tand- vårdsersättning,
3.tandvårdsbidrag som nytt- jats under ersättningsperioden och datum för nyttjande,
4.outnyttjade tandvårdsbidrag samt giltighetsperiod,
5.vårdgivarens pris för respek- tive inrapporterad åtgärd, om åt- gärden är ersättningsberättigande inom generell eller förstärkt tand- vårdsersättning, referenspris per åtgärd och med vilket belopp patien- ten har fått statligt tandvårdsstöd,
6.patientens kostnad per besök, eventuellt ersättningsgrundande be- lopp per besök och vårdgivares pris per besök,
7.i förekommande fall avtal om abonnemangstandvård enligt 2 kap. 2 § lagen (2008:145) om statligt tandvårdsstöd, abonne- mangsperiod och om utförd tand- vård som omfattas av sådant avtal samt avgiften för abonnemanget, och
Författningsförslag |
SOU 2024:70 |
8. behandlande tandläkares eller tandhygienists namn, om behand- lande tandläkare har bevis om specialistkompetens, tandvårdsmot- tagning och vårdgivare.
19 e §
Försäkringskassan ska så snart som möjligt skriftligen underrätta patienten om beslut om ersättning till vårdgivaren för slutförd tand- vård.
Underrättelsen till patienten ska även innehålla sådana uppgifter en- ligt 19 d § som lagts till grund för beslutet och som inte meddelats tidi- gare samt uppgifter enligt 19 d § 8.
20§
Försäkringskassan får meddela föreskrifter om
1.ansökan om samt beräkning och utbetalning av ersättning enligt lagen (2008:145) om statligt tandvårdsstöd,
2.abonnemangstandvård,
3.anmälan om ny ersättningsperiod enligt 2 kap. 4 § lagen om statligt tandvårdsstöd och om när en sådan period ska börja löpa,
4.anslutningen till Försäkringskassans elektroniska system för statligt tandvårdsstöd,
5.vårdgivarens uppgiftsskyldighet enligt 3 kap. 3 § första stycket lagen om statligt tandvårdsstöd,
6.ansökan om förhandsprövning,
7.prislistor enligt 8 §,
8. behandlingsplaner enligt |
8. behandlingsplaner enligt |
10 §, samt |
10 §, |
9. undersökningsprotokoll |
9. undersökningsprotokoll |
enligt 12 §. |
enligt 12 §, och |
|
10. kommuners indelning en- |
|
ligt 5 c § första stycket. |
SOU 2024:70 |
Författningsförslag |
Försäkringskassan får meddela ytterligare föreskrifter om verk- ställigheten av lagen om statligt tandvårdsstöd och av denna för- ordning.
1.Denna förordning träder i kraft den 1 juli 2026.
2.Äldre föreskrifter gäller fortfarande, för patienter födda år 1959 och 1960, avseende allmänt tandvårdsbidrag som kunnat användas för betalning av ersättningsberättigande åtgärder från och med den 1 juli 2024, den 1 juli 2025 eller från och med den 1 juli 2026 och som lämnas efter ikraftträdandet.
3.De nya föreskrifterna tillämpas även för särskilt tandvårds- bidrag som kunnat användas för betalning av ersättningsberättigande förebyggande tandvårdsåtgärder från och med den 1 januari 2026 och som lämnas efter ikraftträdandet.
Författningsförslag |
SOU 2024:70 |
1.12Förslag till förordning om ändring
i förordningen (2013:412) om vårdavgifter m.m. för utlänningar som vistas i Sverige utan nödvändiga tillstånd
Härigenom föreskrivs att 8 § förordningen (2013:412) om vård- avgifter m.m. för utlänningar som vistas i Sverige utan nödvändiga tillstånd ska ha följande lydelse.
Nuvarande lydelse |
Föreslagen lydelse |
8 § |
Utlänningar som omfattas av |
Utlänningar som omfattas av |
denna förordning och som är |
denna förordning och som är |
över 18 år ska betala avgift med |
över 18 år ska betala avgift enligt |
50 kronor för behandling hos en |
1 § andra stycket för behandling |
tandläkare som omfattas av det |
hos en tandläkare som omfattas |
statliga tandvårdsstödet. |
av det statliga tandvårdsstödet. |
Tandvård hos en tandläkare som omfattas av det statliga tandvårds- stödet är kostnadsfri för barn som inte har fyllt 18 år.
1.Denna förordning träder i kraft den 1 januari 2026.
2.För tandvårdsbehandlingar som har påbörjats före ikraftträdandet gäller äldre föreskrifter.
2Uppdrag, arbetssätt och tankar om framtida utredningsbehov
2.1Utredningens uppdrag
Mot bakgrund av Tidöavtalet, som är en överenskommelse mellan Sverigedemokraterna, Moderaterna, Kristdemokraterna och Liberalerna, fick Utredningen om stärkt stöd till tandvård för våldsutsatta och ökad kontroll över tandvårdssektorn (S 2022:12) i oktober 2023 till- läggsdirektiv. När de två ursprungliga utredningsuppdragen om vålds- utsatta respektive om ökad kontroll senare under hösten 2023 slut- redovisats,1 valde utredningen att inför det fortsatta arbetet byta namn till Utredningen om ett förstärkt högkostnadsskydd för tandvård (S 2022:12).
Utredningens uppdrag enligt tilläggsdirektiven har varit att ana- lysera och lämna skalbara, ändamålsenliga och kostnadseffektiva för- slag om hur tandvårdens högkostnadsskydd kan förstärkas för att mer efterlikna det i övrig vård och där äldre med sämst munhälsa priori- teras. I utredningens uppdrag har även ingått att analysera och före- slå hur det nuvarande systemet för statligt tandvårdsstöd kan an- passas utifrån ett förstärkt högkostnadsskydd och lämna nödvändiga författningsförslag. Vidare har utredningen haft i uppdrag att analy- sera och föreslå hur de särregler för avgifter för tandvård för asyl- sökande och för utlänningar som vistas i Sverige utan nödvändiga tillstånd kan tas bort, utan att det påverkar rätten till tandvård som inte kan anstå, och lämna nödvändiga författningsförslag. Uppdragen redovisas i detta slutbetänkande.
1SOU 2023:10 Tandvårdens stöd till våldsutsatta patienter samt SOU 2023:82 Ökad kontroll över tandvårdssektorn.
79
Uppdrag, arbetssätt och tankar om framtida utredningsbehov |
SOU 2024:70 |
2.2Utredningens arbetssätt
Utredningens sekretariat har haft en sammansättning anpassad till uppdraget och de kompetenskrav som detta ställt. Således har juridisk, statsvetenskaplig, nationalekonomisk och odontologisk kompetens funnits representerad i sekretariatet. Därutöver har en expert- och sak- kunniggrupp med bred representation av berörda myndigheter och organisationer bistått i utredningsarbetet. För en närmare redovis- ning av gruppens sammansättning, se förordet till detta betänkande.
Utredningen har under 2024 hållit fyra sammanträden med expert- och sakkunniggruppen med anledning av tilläggsuppdraget. Efter några månaders analysarbete och ekonomiska beräkningar, fick expert- och sakkunniggruppen på ett sammanträde den 13 februari 2024 ta del av en första preliminär skiss på hur ett förstärkt högkostnads- skydd skulle kunna utformas, inklusive vissa beräkningar av förvän- tade effekter av en sådan reform. Vid ett sammanträde den 4 juni 2024 redovisades huvuddelen av det kommande betänkandets innehåll avseende ett förstärkt högkostnadsskydd i utkastform. Den 17 septem- ber 2024 presenterade utredningen ett komplett manus i utkastform för expert- och sakkunniggruppen. Formatsäkring, sättning och tryck- ning inleddes i månadsskiftet september/oktober 2024.
Arbetet med uppdraget om särregler för avgifter för tandvård för asylsökande och för vissa utlänningar som saknar nödvändiga tillstånd genomfördes på motsvarande sätt stegvis. Den 16 april 2024 redo- visade utredningen sina preliminära förslag för expert- och sakkun- niggruppen. Därefter integrerades denna fråga i arbetsprocessen för frågan om ett förstärkt högkostnadsskydd. Det material som, enligt vad som anges ovan, redovisades för utredningen i september 2024, omfattade således även denna fråga.
Utredningen har vinnlagt sig om att så långt möjligt arbeta utåt- riktat och inkluderande. Under utredningsarbetet med tilläggsupp- draget har utredningens sekretariat därför träffat ett stort antal myn- digheter, organisationer och företag. Utöver sammanträdena med expert- och sakkunniggruppen har särskilda möten hållits med före- trädare för Socialstyrelsen, Nationella vårdkompetensrådet, Tand- vårds- och läkemedelsförmånsverket, Migrationsverket, Stockholms Universitet/Handelshögskolan i Stockholm, Försäkringskassan, Folk- tandvården Stockholms län AB, Folktandvården i Västra Götalands- regionen och Folktandvården i Region Halland, Folktandvården i
SOU 2024:70 |
Uppdrag, arbetssätt och tankar om framtida utredningsbehov |
Örebro, Folktandvården i Västmanland AB, Folktandvården i Skåne AB, Folktandvården i Uppsala Län, Svensk Folktandvårdsförening, Svenskt kvalitetsregister för karies och parodontit (SKaPa), Sveriges Samhällsodontologiska Förening, Sveriges Kommuner och Regio- ner, Sveriges Tandläkarförbund, Tandhälsoförbundet, Svenska Tand- sköterskeförbundet, Rosengrenska stiftelsen, Läkare i Världen, Svenska Röda Korset, Oral Care AB, Aqua Dental AB, Smile AB, Praktiker- tjänst, Tandborsten team Roslund, Gröndalspraktiken och Privat- tandläkarna. Utredningen har även träffat enskilda behandlare med erfarenhet av att behandla asylsökande med flera. Därutöver har utred- ningen haft underhandskontakter med ett antal andra för utrednings- uppdraget relevanta statliga utredningar.
Enligt kommittéförordningen får sakkunniga foga särskilda ytt- randen till kommitténs betänkande. När det gäller experter finns inte någon motsvarande bestämmelse, utan det är upp till den särskilde utredaren att bestämma om denna möjlighet ska erbjudas experterna. I denna utredning har bestämts att erbjuda experter att, om de så önskar, lämna ett särskilt yttrande. Enligt utredningens uppfattning ger det regeringen ett bättre samlat beredningsunderlag om även avvikande uppfattningar från personer som deltagit i arbetet finns tydligt redovisade i betänkandet. Samtidigt bör påpekas att detta kan ge intryck av att det förekommit större meningsskiljaktigheter än det faktiskt gjort. Det finns också, som utredningen ser det, en princi- piellt viktig skillnad mellan att, å ena sidan motsätta sig själva upp- draget i sig eller de uppfattningar eller premisser i övrigt som uttrycks i direktiven och att, å andra sidan, motsätta sig utredningens tolkning av sitt uppdrag, de överväganden som gjorts och utredningens förslag. Enligt utredningens uppfattning bör ett särskilt yttrande i första hand gälla det senare. Som framgår av förordet samt av bilagorna har Chaim Zlotnik, Fouzieh Eliassy och Lars Olsson lämnat ett gemen- samt särskilt yttrande. Därutöver har Chaim Zlotnik samt Fouzieh Eliassy lämnat egna särskilda yttranden. Vidare har Gunnar Henning lämnat ett särskilt yttrande.
Uppdrag, arbetssätt och tankar om framtida utredningsbehov |
SOU 2024:70 |
2.2.1Beställning och bearbetning av data
Det datamaterial som används i de statistiska analyserna och beräk- ningarna i detta betänkande kommer i huvudsak från en mikrodata- beställning som genomfördes under hösten 2023. Det var Statistiska centralbyrån (SCB) som på uppdrag av utredningen samkörde mikro- data och skapade databaser som utredningen har haft tillgång till under utredningstiden. Databaserna innehåller mikrodata från offent- liga register som finns hos Försäkringskassan, Socialstyrelsen och SCB. Den huvudsakliga populationen i databeställningen var alla in- divider 24 år eller äldre som var folkbokförda i Sverige under 2021. Vid tillfället för beställningen var 2021 det senaste utfallsåret för samt- liga dataregister i mikrodatamaterialet. Data om exempelvis befolk- ningens inkomster har en eftersläpning på drygt två år. Den tand- vårdsdata som levereras månadsvis från Försäkringskassan till SCB ingick i beställningen. Från Socialstyrelsen beställdes data från tand- hälsoregistret. Uppgifterna från tandhälsoregistret möjliggör analyser av tandvårdspatienternas tandhälsa. Data från Försäkringskassan och Socialstyrelsen matchades sedan med data från register och databaser som administreras av SCB. Några av dessa register och databaser var Registret över totalbefolkningen (RTB), Longitudinell integrations- databas för sjukförsäkrings- och arbetsmarknadsstudier (LISA), Re- gistret för integrationsstudier (STATIV), Geografidatabasen (GDB) och Befolkningens arbetsmarknadsstatus (BAS). Utredningen har vidare haft tillgång till data om vårdgivare (inklusive deras mottag- ningar) som är anslutna till Försäkringskassans elektroniska system för statligt tandvårdsstöd. Dessa data från Försäkringskassan matcha- des med data från SCB:s Företagsdatabas. Populationen av vårdgivare var samtliga organisatoriska enheter som förekom i Försäkrings- kassans tandvårdsdata år 2021. Utredningen har även löpande under utredningstiden beställt och sammanställt aggregerad statistik från framför allt Försäkringskassan, Socialstyrelsen och SCB.
2.3Tankar om framtida utredningsbehov
Som framgått är huvuduppdraget till denna utredning att föreslå ett förstärkt högkostnadsskydd som mer liknar det i övrig vård och där äldre med sämst tandhälsa prioriteras. En reform i syfte att göra tand- vårdens högkostnadsskydd mer likt det för övrig vård har varit före-
SOU 2024:70 |
Uppdrag, arbetssätt och tankar om framtida utredningsbehov |
mål för en politisk diskussion i decennier. Att faktiska eller förväntat höga kostnader hindrar vissa patienter med stora behov – däribland äldre
–att söka vård, är en angelägen fråga. Svensk tandvård står emellertid inför en rad andra utmaningar som inte adresseras i direktiven till denna utredning. I detta avsnitt har utredningen valt att, mycket kort- fattat och översiktligt, peka på några områden som utredningen be- dömer skulle behöva bli föremål för framtida utredningar och reformer.
En mycket angelägen fråga är lärosätenas förutsättningar att be- driva tandläkar- och tandhygienistutbildningar. Problemet uppmärk- sammades även av Utredningen om jämlik tandhälsa.2 Det handlar främst om bristen på lärare. För att bedriva utbildningarna behövs både vetenskaplig, pedagogisk och klinisk specialistkompetens. Det är i dag mycket svårt för lärosätena att rekrytera lärare med rätt kompetens. Även förutsättningarna för forskning inom odontologi och oral hälsa, bland annat som ett sätt att kunna erbjuda doktorandtjänster, skulle enligt utredningen behöva förbättras. Utredningens bedöm- ning är att det skulle behöva tillsättas en särskild utredning med upp- draget att samlat se över lärosätenas förutsättningar att bedriva tand- läkar- och tandhygienistutbildningar och därigenom kunna bidra till den långsiktiga kompetensförsörjningen på tandvårdsområdet.
En annan omständighet som påverkar tandvårdens tillgång till personal – och därmed kapacitet – är den växande branschen för estetiska kirurgiska ingrepp och estetiska injektionsbehandlingar. Sedan 2021 finns kompetenskrav på utförare av estetiska kirurgiska ingrepp och estetiska injektionsbehandlingar.3 Estetiska kirurgiska ingrepp får endast utföras av den som är legitimerad läkare eller legi- timerad tandläkare och har bevis om specialistkompetens inom en för ingreppet adekvat specialitet. För estetiska injektionsbehandlingar ställs krav på legitimation som läkare, tandläkare eller sjuksköterska. Ur patientsäkerhetssynpunkt är det självfallet väsentligt att det en- dast är personer som uppfyller högt ställda kompetens- och kunskaps- krav som får utföra dessa ingrepp. I ljuset av tandvårdens mycket om- fattande kompetensförsörjningsproblem är emellertid förhållandet att legitimerad tandvårdspersonal väljer att, i stället för tandvård, arbeta med estetiska kirurgiska ingrepp och estetiska injektionsbehandlingar, inte oproblematiskt. Från samhällets sida måste det anses vara en rim- lig förväntan att de personer som givits möjligheten att genomgå en
2SOU 2021:8 När behovet får styra- ett tandvårdssystem för en mer jämlik tandhälsa, s. 120.
3Lagen (2021:363) om estetiska kirurgiska ingrepp och estetiska injektionsbehandlingar.
Uppdrag, arbetssätt och tankar om framtida utredningsbehov |
SOU 2024:70 |
omfattande och offentligt finansierad högre utbildning till ett tand- vårdsyrke, därefter också arbetar med tandvård som förebygger, ut- reder och behandlar sjukdomar och skador i munhålan. Ett uttryck- ligt förbud för legitimerad tandvårdspersonal att utföra sådana este- tiska kirurgiska ingrepp och estetiska injektionsbehandlingar som inte är tandvård, skulle emellertid innebära betydande patientsäkerhets- risker genom att fler oseriösa personer med bristande kompetens i stället skulle utföra dessa ingrepp och behandlingar. Mot bakgrund av den omfattande bristen på legitimerad personal i tandvården anser ut- redningen dock att frågan om hur tandvårdens kompetensförsörjning och kapacitet påverkas av att legitimerad personal efter genomförd utbildning väljer att arbeta med sådana estetiska kirurgiska ingrepp och estetiska injektionsbehandlingar som inte är tandvård, skulle be- höva belysas och analyseras.
Ett annat område där utredningen ser behov av reformer är regler- ingen av barn- och ungdomstandvården. Folktandvården svarar för regelbunden och fullständig tandvård för barn och unga vuxna. Regio- nen får sluta avtal med någon annan om att utföra de uppgifter som regionen och dess folktandvård svarar för. Det finns emellertid ingen rätt för barn och unga vuxna att fritt välja utförare vid sidan av folk- tandvården och få tandvården kostnadsfritt. Även om samtliga regio- ner har infört valfrihet för allmäntandvård på olika sätt för dessa patienter, är det endast 14 procent av patienterna inom tandvården till barn och unga vuxna som är listade hos en privat vårdgivare. Som en konsekvens blir privattandvården alltmer koncentrerad till allmän- tandvård till vuxna inom ramen för det statliga tandvårdsstödet. Denna tudelning av marknaden påverkar folktandvårdens attraktivitet som arbetsgivare negativt, eftersom behandlare ofta efterfrågar en variation av patienter och behandlingar. Privata vårdgivares goda till- gång till vuxna patienter inom det statliga tandvårdsstödet i kombina- tion med villkor och ersättningar för att bedriva regionfinansierad tandvård som de privata vårdgivarna ser som otillräcklig, förstärker uppdelningen. Samtidigt redovisar mer än hälften av regionerna ett underskott för sin barn- och ungdomstandvård. Förhållandena pekar enligt utredningen på ett behov av att hitta sätt att motverka uppdel- ningen av tandvårdsmarknadens olika segment och patientgrupper mellan de offentliga och privata vårdgivarna. Det bör därför över- vägas att ge en utredare i uppdrag att analysera och överväga om an- svaret för barn- och ungdomstandvården skulle kunna regleras annor-
SOU 2024:70 |
Uppdrag, arbetssätt och tankar om framtida utredningsbehov |
lunda än i dag. Exempelvis bör prövas om en mer enhetlig och nationellt likvärdig ersättningsmodell för barn- och ungdomstandvård skulle kunna införas. Även huvudmannaskapsfrågan – det vill säga om tand- vård till barn och unga vuxna även fortsättningsvis ska vara regioner- nas ansvar eller om den ska ingå i det statliga tandvårdsstödet – bör analyseras, utan att för den skull ta bort regionernas sistahandsansvar.
Ett fjärde område som enligt utredningen bör utredas är ytter- ligare åtgärder för att förstärka patienters ställning och möjligheter att göra informerade val. Tandvårdspatienter upplever generellt ett informationsunderläge i relation till vårdgivaren. Det är i normal- fallet inte möjligt att själv bedöma omfattningen av sitt vårdbehov, vilken behandlingsmetod som är bäst i det individuella fallet samt vårdgivarens relativa prisläge och kvaliteten på utförandet. Undersök- ningsprotokoll lämnas sällan till patienten. Prislistor saknas i recep- tionen på många kliniker, trots författningskrav på att tillhandahålla såväl undersökningsprotokoll som prislistor. Vård- och omsorgs- analys har i en utvärdering år 2022 visat att många patienter efter- frågar ytterligare information om sin tandvård och behandling samt att behovet av ytterligare information är störst vad avser kostnader och behandlingsalternativ. De som har större behov av tandvård har även ett större behov av information. Inte ens hälften av patienterna uppgav att de innan behandling fick tillräcklig information om kost- naden för den planerade behandlingen.4 Ett sätt att stärka patientens ställning skulle kunna vara att införa en ordning som innebär att den behandlare som bedömer munhälsan och den som sedan utför vår- den inte tillhör samma vårdgivare. Den som gör bedömningen har ingen ekonomisk vinning av att föreslå annat än vad som reellt kan behövas. Alternativt en funktion där den planerade behandlingen vid behov kan värderas av annan oberoende part genom att jämföra ex- empelvis en behandlingsplan med aktuella röntgenbilder. Ett system med så kallad second opinion skulle sannolikt stärka patientens ställ- ning. Samtidigt behöver en behandlare som ska utföra en behandling själv först göra en egen bedömning av tidigare utförd undersökning, vilket i sig kan driva på kostnaderna. Olika behandlare kan göra olika värderingar av en sjukdom eller skada och välja olika tillvägagångs- sätt för att behandla.
4Vård- och omsorgsanalys, Tala om tänder – Patienters erfarenheter och behov av information om tandvården, 2022.
Uppdrag, arbetssätt och tankar om framtida utredningsbehov |
SOU 2024:70 |
Slutligen vill utredningen peka på behovet av att komplettera in- rapporteringen till Socialstyrelsens tandhälsoregister. I samband med tandvårdsreformen år 2008 infördes två tandhälsomått för att ini- tiera mätning av tandhälsans utveckling över tid för vuxna patienter, nämligen intakta och kvarvarande tänder. Ett ökat antal kvarvarande respektive intakta tänder i befolkningen skulle utgöra effektmål vid stödets uppföljning.5 Uppgifterna syftar till att göra analyser om tand- hälsoutveckling på aggregerad nivå, men inte på individnivå. Det an- sågs väsentligt att inrapporteringen utformades som en begränsad och enkel uppgiftsinlämning för vårdgivarna utan alltför stor tids- åtgång och det bedömdes att uppgifterna med stor sannolikt redan fanns registrerade i vårdgivarens journalsystem.6 Tandhälsomåtten rapporteras in av vårdgivaren i samband med att patienten nyttjar sitt ATB.7 Utredningen anser att de digitaliserade journalsystemen i dag möjliggör en utveckling av inrapporteringen av befintliga tandhälso- mått. En tand kan beroende på dess position i ett icke fullt betandat bett vara mer eller mindre nödvändig för förmågan att tugga. Tanden behöver även mötas av en tand i motsatt käke, så kallad motbitning för att ha en god funktion. I och med att uppgifter om intakta och kvarvarande tänder hämtas digitalt och automatiskt ur journalsyste- met ser utredningen att måtten med enkelhet exempelvis skulle kunna kompletteras med de olika tandpositionerna, utan att öka den admi- nistrativa bördan för vårdgivaren. Analyser som förbättrar förståel- sen av tandhälsan kan därefter utföras med it-stöd. På samma sätt skulle måtten kunna kompletteras med tandpositioner för installe- rade implantat, vilket ger en annan bild av hur tandhälsan är vid in- rapporteringen. En patient som enligt tandhälsomåttet kvarvarande tänder ses som i stort sett tandlös, kan ha fått de tänder som saknats ersatta med en implantatkonstruktion och därmed är tuggfunktio- nen bättre än vad måttet annars indikerar. Även om ett implantat kan installeras mellan två tandpositioner i vissa fall ger ett inrapporterat implantat på endera positionen ändå en bättre uppgift om patientens tandhälsa än vad som är fallet i dag.
5Prop. 2007/08:49 Statligt tandvårdsstöd, s. 49.
6SOU 2007:19 Friskare tänder – till rimliga kostnader, s. 377 f.
715 § tredje stycket förordningen (2008:193) om statligt tandvårdsstöd.
3Det nuvarande systemet för tandvårdsstöd
3.1Tandvårdsstöd – ett tudelat ansvar mellan staten och regionerna
Ansvaret för tandvårdsstöd i Sverige är delat mellan staten och lan- dets regioner. Barn och unga vuxna tillhör regionernas (folktandvår- dens) ansvar medan vuxna patienter omfattas av statligt tandvårds- stöd. Vid sidan av detta generella statliga stöd för vuxna finns även ett särskilt tandvårdsstöd för vissa patientgrupper i regional regi. Erbjuds patienten regionernas särskilda tandvårdsstöd kan inte stat- ligt tandvårdsstöd lämnas för den tandvård som omfattas av regio- nens stöd och som omfattas av bestämmelserna om vårdavgifter i öppen hälso- och sjukvård.1 Däremot kan patienten använda statligt tandvårdsstöd om ytterligare behandling behövs, exempelvis en fast- sittande protetisk behandling som inte ingår i regionalt stöd för per- soner med en långvarig sjukdom eller funktionsnedsättning.
Regionen ska erbjuda vuxna skyddssökande, det vill säga asyl- sökande med flera och vuxna som vistas i Sverige utan nödvändiga till- stånd, tandvård som inte kan anstå. Barn som söker skydd i Sverige eller vistas i Sverige utan nödvändiga tillstånd ska erbjudas tandvård i samma omfattning som erbjuds det barn som är bosatt inom regionen.
11 kap. 6 § lagen (2008:145) om statligt tandvårdsstöd.
87
Det nuvarande systemet för tandvårdsstödSOU 2024:70
Figur 3.1 |
Det svenska tandvårdssystemet |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Regionernas |
|
|
|
|
|
|
|
Statligt tandvårdsstöd |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
tandvårdsstöd |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Tandvård till barn och |
Särskilt tandvårdsstöd |
|
Tandvård till |
|
Generellt stöd |
|
|
|
Selektivt stöd |
|
asylsökande och |
|
|
|
|
|
unga vuxna |
|
för vuxna |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
papperslösa |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Allmänt |
|
|
|
|
|
|
Särskilt |
|
|
Oralkirurgiska |
|
|
|
Led i |
|
|
|
|
|
tandvårdsbidrag |
|
tandvårdsbidrag |
|
|
åtgärder |
|
sjukdomsbehandling |
|
|
Skydd mot höga |
|
|
|
|
|
|
|
Utbyte av |
|
|
|
Extremt |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
kostnader |
|
|
|
|
|
|
|
|
|
|
tandfyllningar |
|
|
tandvårdsrädda |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Långvarig sjukdom |
|
|
Uppsökande |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
eller |
|
|
|
verksamhet och |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
funktionsnedsättning |
|
nödvändig tandvård |
Källa: SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa.
Med tandvård avses enligt 1 § tandvårdslagen (1985:125) åtgärder för att förebygga, utreda och behandla sjukdomar och skador i mun- hålan. Det framgår i förarbetena till tandvårdslagen att till tandvård hör samtliga åtgärder som föranleds av sjukdomar i munhålan, tänderna, käkarna och de omgivande vävnaderna. Åtgärder med anledning av maligna tumörer räknas dock inte som tandvård. Till tandvård räknas också tandreglering.2 Det finns således viss behandling i munhålan som ska ses som vård enligt hälso- och sjukvårdslagen (2017:30, HSL), eller som har sådan koppling till viss medicinsk sjukdom att den därmed i stället omfattas av ersättningsystemet för öppen hälso- och sjukvård enligt HSL med lägre andel egenfinansiering, se vidare nedan avsnitt 3.3.
Genom att begreppet tandvård enligt tandvårdens ramlagstift- ning är inriktat på sjukdom och skador i munhålan ligger det i sakens natur att en behandling som är rent estetisk inte är sådan tandvård som omfattas av statliga och regionala tandvårdsstöd. Ett exempel är en tandblekning för att ljusa upp gula tänder som i enlighet med denna distinktion är en behandling som helt bekostas av patienten. Tand- vårdsstöden kan dock subventionera viss estetisk behandling, under förutsättningen att den behandling som lämnas är nödvändig för att patienten ska uppnå ett utseendemässigt godtagbart resultat. Ett så-
2Prop. 1984/85:79 med förslag till tandvårdslag m.m., s. 55.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
dant exempel kan vara att avhjälpa en väl synlig tandlucka i fronten, även om tandluckan varken ger smärta eller svårigheter att äta, tugga eller tala.3
Nedanstående beskrivning av de olika delarna av tandvårdsstöden är till del hämtad från betänkandet När behovet får styra – ett tandvårds- system för en mer jämlik tandhälsa (SOU 2021:8), vilket lämnades av Utredningen om jämlik tandhälsa.4
3.2Det statliga tandvårdsstödet
3.2.1Ett generellt stöd till den vuxne patienten
Det statliga tandvårdsstödet består av tandvårdsbidrag och ett skydd mot höga kostnader riktat till den vuxna befolkningen från och med det år patienten fyller 24.5 Tandvårdsstöd lämnas för undersökning och diagnostik, förebyggande tandvård och för den tandvård som patienten behöver i syfte att åstadkomma frihet från smärta och sjuk- dom, en förmåga att äta, tugga och tala utan större hinder, eller få ett utseendemässigt godtagbart resultat. Behandlingens kvalitet och håll- barhet ska genom regelverket vägas mot kostnaderna och tandvården ska så långt som möjligt bevara munnens vävnader.6
Målsättningen med tandvårdsstödet är dels att bibehålla en god tandhälsa hos individer med inga eller små tandvårdsbehov genom det allmänna tandvårdsbidraget (ATB), dels möjliggöra för individer med stora tandvårdskostnader att få tandvård till en rimlig kostnad genom ett skydd mot höga kostnader, oavsett den vuxne patientens ålder.7
Systemet gör det möjligt att, i likhet med 1999 års tandvårdsstöd, ha fri etableringsrätt och fri prissättning. För en beskrivning av erfaren- heter från tidigare tandvårdsstöd, se kapitel 9.
Patienten ska, för att vara berättigad till stöd, när tandvårdsåtgär- den påbörjas uppfylla villkor för bosättningsbaserade förmåner enligt 4 och 5 kap. socialförsäkringsbalken eller utan att vara bosatt i Sverige
3Prop. 2007/08:49 Statligt tandvårdsstöd, s. 161.
4SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa.
5I prop. 2023/24:158 Ändrad åldersgräns för avgiftsfri tandvård föreslås att åldersgränsen för den avgiftsfria barn- och ungdomstandvården ska sänkas från 23 till 19 år och att åldersgränsen för att kunna få statligt tandvårdsstöd ska sänkas från 24 till 20 år.
61 kap. 3 § lagen (2008:145) om statligt tandvårdsstöd.
7Prop. 2007/08:49, Statligt tandvårdsstöd, s. 44.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
ha rätt till förmåner som följer av Europaparlamentets och rådets förordning (EG) nr 883/2004 av den 29 april 2004 om samordning av de sociala trygghetssystemen. Regeringen har föreslagit att stat- ligt tandvårdsstöd ska lämnas även om patienten är massflykting (se nedan). För att förbereda för en reform där äldre med sämst mun- hälsa prioriteras ska denna ändring vara tidsbegränsad och upphöra att gälla vid utgången av 2026.8
All tandvård berättigar inte till ersättning inom statligt tandvårds- stöd. Tandvårds- och läkemedelsförmånsverket (TLV) har till uppgift att föreskriva vilken behandling som kan omfattas och under vilka för- utsättningar som ersättning kan lämnas.9
Figur 3.2 Tandvård som omfattas av statligt tandvårdsstöd
Tandvård som är möjlig att utföra
Tandvård som är lege artis*
Tandvård som är lege artis och är ersättningsberättigande inom statligt tandvårdsstöd
Anm. *Lege artis innebär att en behandling utförs på korrekt sätt, i överensstämmelse med vetenskap och beprövad erfarenhet.
Som exempel på tandvård som är möjlig att utföra men som inte är förenlig med lege artis anges exempelvis nya behandlingsformer och nya material som inte prövats tillräckligt, men även direkt skadlig tandvård eller behandling som är komplett verkningslös.
Som exempel på tandvård som är lege artis men som inte ingår i statligt tandvårdsstöd anges
tandstödd krona där fyllningsterapi skulle fungera som behandling, tandblekning, tandreglering för problem av ringa art eller behandling som inte är prioriterad att få statligt stöd.
Källa: SOU 2007:19 Friskare tänder – till rimliga kostnader, s. 257.
Prioriteringar av den ersättningsberättigande tandvården görs av den inom TLV beslutande Nämnden för statligt tandvårdsstöd. Prioriter- ingarna görs, dels för att hålla tandvårdsstödet inom anslagen ram,10 dels för att prioritera vilken vård och behandling som patienten be-
8Prop. 2023/24:151 Förbättrade levnadsvillkor för utlänningar med tillfälligt skydd.
92 § förordningen (2008:193) om statligt tandvårdsstöd.
105 b § förordningen (2007:1206) med instruktion för Tandvårds- och läkemedelsförmånsverket.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
höver och som syftar till att åstadkomma en frihet från smärta och sjukdom, en förmåga att äta, tugga och tala utan större hinder, eller ett utseendemässigt godtagbart resultat. Tandvården inom tandvårds- stödet ska vara en kostnadseffektiv behandling som så långt möjligt bevarar munnens vävnader. Tandvårdsstöd lämnas även för förebyg- gande tandvård.11 På grund av utförda prioriteringar finns det således tandvård som är i enlighet med vetenskap och beprövad erfarenhet, men som inte omfattas av tandvårdsstöd.
Det framgår av förarbetena att det statliga tandvårdsstödet är detal- jerat i sin regeluppbyggnad med syfte att tydligt definiera omfatt- ningen av det statliga åtagandet inom tandvårdsområdet. Genom detaljerade regler skapas förutsättningar för en minskad administra- tion eftersom förhandsprövningar endast utförs i vissa undantagsfall. Ersättningsreglerna har samtidigt utformats på ett sådant sätt att det avsatta statsfinansiella utrymmet kan hållas och de statliga resurserna träffa de mest angelägna tandvårdsbehoven.12
Tillstånd, tandvårdsåtgärder och tandposition
Stödets konstruktion har utvecklats från de tidigare tandvårdsstödens fokus på val av olika behandlingar från en åtgärdslista, oavsett anled- ningen till att behandlingen utfördes. I dag väljer behandlaren först det tillstånd som överensstämmer med den diagnos som fastställts för patienten. Tillstånden i tandvårdsstödet är vanligen en gruppering av olika diagnoser, men av ersättningstekniska skäl kan även en dia- gnos delas upp på olika tillstånd.13 När korrekt tillstånd valts finns ett antal tandvårdsåtgärder kopplade till det specifika tillståndet att välja mellan för att behandla patienten inom tandvårdsstödet. Det är således inte åtgärderna i sig som är ersättningsberättigande, utan det krävs också att vårdgivaren ställt en diagnos eller identifierat en situa- tion, ett tillstånd, som enligt regelverket motiverar respektive åtgärd.14
111 kap. 3 § lagen (2008:145) om statligt tandvårdsstöd.
12Prop. 2007/08:49 Statligt tandvårdsstöd, s. 84.
13Exempelvis kan en kavitet (skada) i en tand vara av mindre eller större omfattning och där- med lämnas olika tandvårdsersättning för skadan beroende därav.
14Prop. 2007/08:49 Statligt tandvårdsstöd, s. 58.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
Ett behandlingsexempel
Patienten har en mindre skada på en tands tuggyta på grund av karies, vilket motsvarar tillstånd 4002 ”Kavitet i tand på grund av primärkaries”. De behandlingar som är ersättningsberättigande inom tillståndet är dels åtgärder i form av olika undersökningar och sjukdomsbehandlingar för att komma till rätta med själva kariessjukdomen, dels åtgärder för att reparera tanden. Reparation gör vanligen med fyllning, men om skadan nått pulpan behöver tanden rotfyllas. Möjlighet ges också att i stället dra ut tanden.
Patienten kan i stället för fyllning även välja att reparera tanden med en tandstödd krona. Eftersom skadan är liten är en sådan kronbehand- ling inte kostnadseffektiv och därför inte heller en ersättningsberätti- gande behandling vid patientens tillstånd enligt kronregeln D.3. Om patienten ändå väljer en tandstödd krona får patienten endast en ersätt- ning från stödet som motsvarar lagning med fyllning.
Tandvårdsstödets regler utgår även i flera fall från tandposition. En tandposition är var i munnen tanden är placerad – tänderna längst fram i munnen numreras 1, visdomstanden numreras 8. I vissa fall kan viss ersättning endast vara ersättningsberättigande i de synliga tand- positionerna 1–315, i andra fall kan viss behandling exkluderas för viss position. Exempelvis är rotfyllning i tandposition 8 inte ersättnings- berättigande, där erbjuds extraktion om tanden inte är möjlig att laga.
Det inledningsvis försiktigt utformade regelverket om vilken tand- vård som skulle omfattas av tandvårdsstödet, som togs fram av genom- förandeorganisationen16 till juli 2008, var enligt Utredningen om ett förbättrat tandvårdsstöd (dir. 2014:28) präglat av de problem som setts
i65-plusreformen (se avsnitt 9.2.1). Detta ledde till en stram tolk- ning av tandvårdsstödets portalparagraf i 1 kap. 3 § lagen (2008:145) om statligt tandvårdsstöd med de grundläggande principerna om vilken tandvård som skulle omfattas av stödet för att åstadkomma frihet från smärta och sjukdom, förmåga att äta, tugga och tala utan större hinder eller ett utseendemässigt godtagbart resultat.17
Därefter har regelverket utvecklats vidare av TLV. Nya behand- lingsmetoder som utvecklats i enlighet med vetenskap och beprövad erfarenhet har tillförts och även behandling av fler tillstånd hos patien- ten, samt en utbyggnad av hur många tandpositioner bakåt i munnen som kan rehabiliteras med tandvårdsersättning. Ambitionsnivån för vad som omfattas av tandvårdsstödet inom anslaget har således suc-
15Tillstånd 4078 Extremt missfärgad tand.
16Om genomförandeorganisationen se prop. 2007/08:49 Statligt tandvårdsstöd, s. 85.
17SOU 2015:76 Ett tandvårdsstöd för alla, s. 25.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
cessivt kunnat höjas. Utredningen om ett förbättrat tandvårdsstöd menade år 2015 att nivåhöjningen kunde betraktas som en rimlig nivå för god tandvård som i huvudsak omfattade det som prioriterats bort i samband med reformens införande av rädsla för att spräcka den ekonomiska ramen.18 TLV har upparbetade kanaler mot tand- vården och behandlande tandläkare eller tandhygienist hör av sig till myndigheten med frågor om specifika tillämpningsproblem, eller andra frågor om den ersättningsberättigande vården. Vid behov utreder TLV inkomna förslag till ändring för att förbättra och förtydliga regel- verket, vilka presenteras i en remiss med samtliga förslag om änd- ringar i tandvårdsstödet varje vår. För ökad transparens presenteras samtidigt utredningar som skett men där myndigheten inte föreslår någon ändring. Efter genomförd remissrunda tar Nämnden för stat- ligt tandvårdsstöd ställning till vilka ändringar som ska beslutas och dessa träder sedan i kraft påföljande år.19
3.2.2Lagar och andra författningar som reglerar statligt tandvårdsstöd
Tandvårdslagen (1985:125) är en ramlag med övergripande mål och krav på tandvården med generell tillämplighet. Statligt tandvårdsstöd regleras genom lagen (2008:145) om statligt tandvårdsstöd, förord- ningen (2008:193) om statligt tandvårdsstöd samt Tandvårds- och läke- medelsförmånsverkets föreskrifter och allmänna råd (TLVFS 2008:1) om statligt tandvårdsstöd. Föreskrifterna utkommer i ett omtryck varje år med nya referenspriser och med eventuella ändringar i den ersättningsberättigande vårdens omfattning. Därtill kommer Försäk- ringskassans föreskrifter (FKFS 2008:6) om statligt tandvårdsstöd, som reglerar främst administrativa förfaranden och former för kom- munikation mellan vårdgivare och myndigheten samt konkretiserar vissa av vårdgivarnas skyldigheter mot patienten, samt Socialstyrel- sens föreskrifter (SOSFS 2012:16) om särskilt tandvårdsbidrag vilka tillämpas vid bedömningen av om en patient har en sådan sjukdom eller funktionsnedsättning som berättigar till STB.
18SOU 2015:76 Ett tandvårdsstöd för alla, s. 303.
19TLV, Ändringar i tandvårdsstödet.
https://www.tlv.se/tandvard/andringar-i-tandvardsstodet.html. Uttag 2024-09-06.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
3.2.3Allmänt tandvårdsbidrag
ATB är ett stöd som ges till alla som är berättigade till statligt tand- vårdsstöd och som syftar till att minska patientens kostnader för regelbundna tandvårdsbesök och förebyggande tandvård.20 Bidraget kan användas som betalning eller delbetalning för alla ersättnings- berättigande åtgärder.21 Bidraget lämnas i juli månad varje år som ett tillgodohavande hos Försäkringskassan och dess storlek beror på patientens ålder. Patienter som fyller lägst 24 år och högst 29 år, eller lägst 65 år, under det år som tandvårdsbidraget tidigast kan användas, får 600 kronor. Övriga åldersgrupper får 300 kronor.22 Regeringen har aviserat och föreslagit vissa ändringar som rör ATB. Från och med år 2025 kommer patienter att omfattas av statligt tandvårdsstöd från och med det år de fyller 20 år. Samtidigt införs dubbelt årligt ATB för personer från och med det år de fyller 20 till och med det år de fyller 23. Avsikten är även att sänka ATB för personer mellan 24 och 29 år till 300 kronor.23
ATB kan användas under en period av högst två år, räknat från och med den 1 juli varje år. Ett bidrag kan inte delas upp utan an- vänds för betalning vid endast ett tillfälle.24 Däremot kan bidraget sparas och dubbla bidrag användas vid samma tillfälle.25 Bidraget kan även användas som en delbetalning för ett avtal om abonnemangs- tandvård.26
3.2.4Särskilt tandvårdsbidrag
Förutom ATB kan vissa patienter få särskilt tandvårdsbidrag (STB). STB är ett kompletterande bidrag för förebyggande tandvård till per- soner som på grund av viss sjukdom eller funktionsnedsättning ris- kerar att få försämrad tandhälsa och stora tandvårdsbehov, vilka kan förhindras eller minskas genom förebyggande tandvård.27 STB uppgår till 600 kronor per halvår och bidraget går att dela upp vid flera besök
20Prop. 2007/08:49 Statligt tandvårdsstöd, s. 68.
212 kap. 1 § lagen (2008:145) om statligt tandvårdsstöd.
224 § förordningen (2008:193) om statligt tandvårdsstöd.
23Prop. 2023/24:1 utg.omr. 9, s. 51; och prop. 2023/24:158 Ändrad åldersgräns för avgiftsfri tand- vård.
242 kap. 1 § lagen (2008:145) om statligt tandvårdsstöd.
25Prop. 2007/08:49 Statligt tandvårdsstöd, s. 70.
262 kap. 2 § lagen (2008:145) om statligt tandvårdsstöd.
27Prop. 2011/12:7 Tandvård för personer med vissa sjukdomar eller funktionsnedsättningar, s. 25.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
men kan inte sparas till nästa halvårsperiod.28 STB får endast användas för förbyggande tandvårdsåtgärder och ges under förutsättning att patienten
1.är muntorr på grund av långvarig läkemedelsbehandling,
2.är muntorr på grund av strålbehandling i öron-, näs-, mun- eller halsregionen,
3.har Sjögrens syndrom,
4.har kronisk obstruktiv lungsjukdom och har ordinerats syrgas eller näringsdryck,
5.har cystisk fibros,
6.har ulcerös colit,
7.har Crohns sjukdom,
8.har tarmsvikt,
9.har frätskador på tänderna och anorexia nervosa, bulimia nervosa eller gastroesofageal refluxsjukdom,
10.har svårinställd diabetes,
11.genomgår dialysbehandling,
12.är immunosupprimerad på grund av läkemedelsbehandling, eller
13.har genomgått en organtransplantation.29
STB har som mål att uppmuntra till ökad förebyggande tandvård så att allvarliga munsjukdomar kan undvikas.30 Det är vårdgivaren som primärt bedömer patientens möjlighet till STB. Socialstyrelsens före- skrifter (SOSFS 2012:16) om särskilt tandvårdsbidrag tillämpas vid denna bedömning. Patienten behöver å sin sida, om det inte finns sär- skilda skäl, styrka att denne har viss funktionsnedsättning eller sjuk- dom och därmed möjlighet att få STB. Detta sker exempelvis genom en läkemedelsförteckning ifrån apoteket, kompletterat med en saliv-
282 kap. 1 a § lagen (2008:145) om statligt tandvårdsstöd.
294 a § förordningen (2008:193) om statligt tandvårdsstöd.
30Prop. 2011/12:7 Tandvård för personer med vissa sjukdomar eller funktionsnedsättningar, s. 25.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
mätning hos tandläkaren eller tandhygienisten för punkt 1, alterna- tivt ett läkarintyg för punkt 7.31
Om vårdgivaren exempelvis inte kan bedöma ifall patienten upp- fyller villkoren för att få STB, eller om patienten själv vill pröva sitt berättigande, finns möjlighet att ansöka hos Försäkringskassan om förhandsprövning. En sådan förhandsprövning kan även begäras av vårdgivaren.32
Om vårdgivaren har haft skälig anledning att anta att patienten varit berättigad till STB, får Försäkringskassan inte kräva tillbaka felaktigt utbetalt STB av vårdgivaren.33
STB får användas för betalning av de förebyggande tandvårds- åtgärder som framgår av 6 § Tandvårds- och läkemedelsförmånsverkets föreskrifter och allmänna råd (TLVFS 2008:1) om statligt tandvårds- stöd.
3.2.5Skyddet mot höga kostnader – tandvårdsersättning
Två karensbelopp under en ersättningsperiod
Tandvårdsersättningen är avsedd som ett skydd för patienten mot höga tandvårdskostnader. Den statliga subventionen lämnas därför till vårdgivaren när patienten har kommit över ett första karens- belopp om 3 000 kronor.34 Det är patientens subvention, men vård- givaren sköter den administrativa hanteringen mot Försäkringskassan.35 Upp till den första karensgränsen betalar patienten hela kostnaden för utförd tandvård till vårdgivaren, efter eventuellt avdrag för ATB samt STB.36 Staten bekostar en andel av tandvårdskostnaderna enligt följande:
–När en patient besöker en tandvårdsmottagning och får ersättnings- berättigande tandvård utförd börjar en ersättningsperiod om ett år att löpa. Varje gång som en tandvårdsåtgärd slutförs adderas referenspriset, alternativt vårdgivarens pris om det är lägre, sam-
31I Socialstyrelsens föreskrifter (SOSFS 2012:16) om STB framgår närmare kriterier för rätt till bidraget och vilket intyg som behövs. De diagnoser/tillstånd som möjliggör STB framgår av 4 a § förordningen (2008:193) om statligt tandvårdsstöd.
324 kap. 5 a § lagen (2008:145) om statligt tandvårdsstöd.
334 kap. 2 § lagen (2008:145) om statligt tandvårdsstöd.
342 kap. 4 § lagen (2008:145) om statligt tandvårdsstöd, 3 § TLV:s föreskrifter och allmänna råd (TLVFS 2008:1) om statligt tandvårdsstöd.
35Prop. 2007/08:49 Statligt tandvårdsstöd, s. 90.
362 kap. 5 § lagen (2008:145) om statligt tandvårdsstöd.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
man i Försäkringskassans system. När kostnaderna i referenspriser uppgår till 3 000 kronor börjar patientens skydd mot höga kost- nader att gälla.
–För kostnader mellan 3 001 och 15 000 kronor, beräknat som slut- förda åtgärders referenspriser, betalar staten 50 procent av kost- naderna och patienten 50 procent. Om vårdgivarens priser är högre än referenspriserna betalar patienten även denna mellanskillnad. För denna överskjutande kostnad som vårdgivaren tar ut finns ingen subvention från staten.
–När den totala kostnaden, beräknat i referenspriser, överstiger den andra karensgränsen om 15 000 kronor ökar den statliga sub- ventionen till 85 procent. Allt annat lika enligt strecksatsen ovan.
Skyddet mot höga kostnader gäller under en ersättningsperiod om ett år. Perioden påbörjas när den första ersättningsberättigande åt- gärden har slutförts. Det är möjligt för patienten att påbörja en ny ersättningsperiod innan den pågående perioden gått ut.37 Vårdgiva- ren anmäler i så fall detta till Försäkringskassan i samband med att en åtgärd rapporteras in,38 exempelvis när en längre och mer kostsam behandling ska påbörjas och patienten befinner sig i slutet av en ersätt- ningsperiod.
Karensgränser och ersättningsnivåer inom statligt tandvårdsstöd har varit oförändrade sedan införandet år 2008. Det är TLV som sedan 1 januari 2009 reglerar högkostnadstrappan, i enlighet med ett be- myndigande i 5 § förordningen om statligt tandvårdsstöd.
Figur 3.3 Karensbelopp och ersättningsnivåer inom statligt tandvårdsstöd
85% av referenspris
50% av referenspris 15 001 kr och uppåt
0% 3 001-15 000 kr
3 000 kr
Källa: Illustration av 3 § Tandvårds- och läkemedelsförmånsverkets föreskrifter och allmänna råd (TLVFS 2008:1) om statligt tandvårdsstöd.
372 kap. 4 § lagen (2008:145) om statligt tandvårdsstöd.
384 § Försäkringskassans föreskrifter (FKFS 2008:6) om statligt tandvårdsstöd.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
Tandvårdsersättning lämnas inte för sådana tandvårdsåtgärder som omfattas av ett avtal om abonnemangstandvård.39
Referenspriser
En tandvårdsbehandling för ett visst tillstånd kan omfatta en eller flera tandvårdsåtgärder. För varje tandvårdsåtgärd finns fastställda referenspriser. Vanligen finns såväl ett referenspris för allmäntand- vård och ett högre referenspris för tandvård som utförs efter remiss till specialist. Referenspriset ska vara ett normalpris för respektive åtgärd och spegla vad en åtgärd normalt kan kosta och därigenom även fungera som ett jämförelsepris för patienten.40 De baseras på beräkningar av tidsåtgång för att utföra åtgärden, personalkostnader, materialåtgång av ett material med rimlig standard, direkta och in- direkta kostnader inklusive avskrivningar och en viss utvecklings- och investeringsmarginal. Referenspriserna indexeras varje år, alter- nativt beräknas om från grunden, och beslutas av Nämnden för statligt tandvårdsstöd vid TLV. Aktuella referenspriserna hittas i senaste om- tryck av TLV:s föreskrifter och allmänna råd om statligt tandvårds- stöd som träder i kraft den 15 januari varje år.
Referenspriset utgör grunden för beräkningen av patientens tand- vårdsersättning inom skyddet mot höga kostnader. Patientens sam- manlagda tandvårdskostnader i tandvårdsstödet beräknas med utgångs- punkt i referenspriset för respektive utförd tandvårdsåtgärd, eller vårdgivarens pris om detta är lägre än referenspriset.41 Referenspri- serna har två syften, dels beräkningsgrund för patientens tandvårds- ersättning, dels vara ett jämförelsepris till vägledning för patienten.42
Vårdgivaren är fri att sätta sina egna priser. Priset ska dock vara skäligt med hänsyn till behandlingens art, omfattning och utförande samt omständigheterna i övrigt.43 Patientens faktiska tandvårdskost- nader blir således högre i det fall vårdgivarens pris överstiger referens- priset för en behandlingsåtgärd.
392 kap. 5 § lagen (2008:145) om statligt tandvårdsstöd.
40Prop. 2007/08:49 Statligt tandvårdsstöd, s. 153 f.
412 kap. 4 § lagen (2008:145) om statligt tandvårdsstöd.
42Prop. 2007/08:49 Statligt tandvårdsstöd, s. 63.
434 § tandvårdslagen (1985:125).
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
Hur referenspriser beräknas
Utredningen har bett TLV bistå med information om myndighetens referensprisarbete. TLV beräknar referenspriserna genom att summera kostnaderna för behandlarnas tid, materialet som används under be- handlingen och de dentala material eller tandtekniska produkter som patienten antingen får installerat i munnen (exempelvis ett implantat) eller får ta med sig hem (exempelvis en bettskena). Referenspriset be- står av kostnaden för varje del som ingår i behandlingen, multiplice- rat med mängden av dessa delar. Totalt har TLV 2 451 kostnadsposter som är fördelade på 331 olika behandlingar och 136 olika insatsvaror.
Att beräkna en ersättning för behandlarens tid och för de fasta kostnaderna är de viktigaste delarna av referenspriserna. Referens- prisernas kostnad för behandlarens tid baseras inte på en generell tim- intäkt, utan på en minutkostnad för varje yrkesgrupp. Denna minut- kostnad tar hänsyn till pauser under arbetsdagen, semester (30 dagar per år) och sjukfrånvaro (12 dagar per år). För 2025 års referens- priser har TLV använt inrapporterade löner från 2023, både från pri- vat och offentlig sektor, och justerat dem med Konjunkturinstitutets prognoser för 2024 och 2025. TLV räknar med att tandläkare, tand- sköterskor och tandhygienister arbetar med patienter cirka 6 timmar per arbetsdag, vilket motsvarar 72 procent av arbetstiden, medan specialisttandläkare uppskattas arbeta med patienter inom statligt tandvårdsstöd 5 timmar per dag, vilket motsvarar 66 procent av arbets- tiden. I arbetskostnaden ingår behandlarens tid samt eventuell assistans. Den tid som behövs för varje behandling beror på hur produktiv en tandläkare eller tandhygienist är – statistiken i referenspriserna base- ras på 35–59 års ålder. TLV har använt samlad klinisk erfarenhet, tids- studier och enkäter för att få fram dessa siffror. Det kan finnas till- fällen i det enskilda fallet när en behandling tar längre tid och tillfällen när det går snabbt att genomföra ett ingrepp och dessa avvikelser anses jämna ut sig över tid. Ett exempel kan vara en enkel lagning efter karies med tvåytsfyllning på en molar hos en, i övrigt frisk, 25- åring, jämfört med samma lagning hos en äldre patient med gap- svårigheter där kariesangreppet går under tandköttskanten.
Det nuvarande systemet för tandvårdsstödSOU 2024:70
Tabell 3.1 |
Exempel på beräknad tidsåtgång och antal besök |
|
|
|
för olika åtgärder |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Tandläkartid |
Tandhygienisttid |
Tandskötersketid |
Antal |
|
|
|
|
|
|
besök |
Åtgärd 800 |
|
|
|
|
|
|
|
Permanent tandstödd |
|
|
|
|
|
|
krona, en per käke |
102 minuter |
|
|
143 minuter |
3 |
|
Åtgärd 705 |
|
|
|
|
|
|
|
Fyllning av två ytor på |
30 minuter |
|
|
42 minuter |
1 |
|
molar eller premolar |
|
|
|
Åtgärd 342 |
|
|
|
|
|
|
|
Behandling av parodontal |
|
|
|
|
|
|
sjukdom eller periimplantit, |
|
|
|
|
|
|
omfattande |
|
|
59 minuter |
|
18 minuter |
1 |
|
|
|
|
|
|
|
|
|
Källa: TLV.
För år 2025 är minutkostnaden, som beräknas utifrån lön och löne- omkostnader, följande:
Allmäntandläkare: |
14 kronor |
Specialisttandläkare: |
23 kronor |
Tandhygienist: |
10 kronor |
Tandsköterska: |
8 kronor. |
Till denna arbetskostnad läggs det ett påslag på 59 procent för all- mäntandläkare och tandhygienister, alternativt 61 procent för spe- cialisttandläkare för att täcka klinikens fasta kostnader, vilket inklu- derar en marginal för utveckling och investeringar. Detta påslag är lika över landet och tar inte hänsyn till skillnader i regionala förut- sättningar, verksamhetens profil, inriktning, behandlarens skede i livscykeln eller andra specifika individuella förutsättningar såsom före- tagens storlek. Fler anställda behandlare kan därför ge en viss över- kompensation av klinikens fasta kostnader, eftersom dessa kostnader inte dubbleras för varje extra anställd.
Materialkostnader tillförs som separata poster i referenspriserna. TLV uppdaterar kostnaderna för alla material, dentala material och övriga material, inför varje tillfälle som TLV beslutar om en ny före- skrift. Materialpriserna justeras med prisindex och stäms återkom- mande av mot aktuell prisbild på marknaden.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
För tandtekniska produkter baseras inte kostnaden på de billi- gaste alternativen på marknaden. Den tandtekniska kostnaden räknas på basis av genomsnittliga upphandlingsbud och aktuella listpriser. Materialvalet som används i beräkningen ska enligt TLV vara av god standard, vilket innebär att en tandläkare kan erbjuda god vård på referensprisnivå. Materialvalet i referenspriserna finns att läsa på TLV:s webbplats. Med den frihet som råder i systemet kan både dyrare och billigare tandteknik än den som ingår i referensprisberäkningen väljas.
Figur 3.4 Utdrag ur referensprisberäkning: Partiell protes för temporärt bruk, en till tre tänder
Åtgärd 822
Källa: TLV.
Ovan, figur 3.4, finns ett exempel från TLV med åtgärd 822, som är en partiell temporär protes. Här är allmäntandläkarens arbetstid den största kostnaden jämte den tandtekniska kostnaden. TLV räknar med att tandläkaren behöver 60 minuter, fördelat över tre besök, och att för varje minut tandläkartid behövs 1,4 minuter av sköterskans tid. Minutpriset i figuren är exklusive påslaget på 59 procent.
Eftersom arbetskostnaderna och påslaget är de två viktigaste kom- ponenterna i referenspriserna har TLV lagt särskilt fokus på att kva- litetssäkra dessa komponenter. År 2021 gjorde TLV en analys av de kostnader som privata och offentliga kliniker redovisade i sina bok-
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
slut och jämförde dem med den vård de rapporterade inom högkost- nadsskyddet mellan åren 2017 och 2019.
TLV fann att påslaget för indirekta kostnader inom tandvården i stort sett är korrekt, men kan variera något beroende på olika fak- torer. Den genomsnittliga procentsatsen för påslaget som myndig- heten använder låg nära de faktiska påslagen som observerats i olika folktandvårdsorganisationer och privata bolag. Data från åtta folk- tandvårdsorganisationer visade att påslaget för allmän tandvård varie- rade mellan 41 och 69 procent, med ett genomsnitt på 56 procent och en median på 59 procent. För specialisttandvård var påslaget något högre, med ett genomsnitt på 66 procent och en median på 61 pro- cent. Dessa siffror indikerade att TLV:s antagande om ett påslag på
59procent är rimligt och ligger inom det observerade intervallet. För större privata bolag låg påslaget för direkta kostnader mellan 50 och
55procent, vilket också låg nära TLV:s beräkningar. Det genom- snittliga påslaget för privata bolag är under 58 procent, vilket ytter- ligare stödjer myndighetens antagande om att påslaget är korrekt.
TLV jämförde också företagens redovisade arbetskostnader med de arbetskostnader man kunde förvänta sig utifrån den vuxentand- vård de utförde. Jämförelsen visade att majoriteten av tandvårds- företagen utförde vården med en fem procent lägre arbetskostnad än vad myndigheten räknar med i referenspriserna. Detta kan delvis bero på att många små företag tar ut ersättning för utfört arbete som vinst i stället för lön. För relativt stora företag är skillnaden mellan bok- slutskostnader och kostnader beräknade utifrån referensprismodel- len marginell.
TLV menar slutligen att det är viktigt att påpeka att varje åtgärd, med några undantag, är beräknad för att spegla kostnaden om den utförs separat. Behandlings- och tidboksplanering gör mer för den samlade timintäkten än respektive åtgärds pris. Flera planerade be- handlingar som utförs på samma besök ökar timintäkten eftersom det ofta inte behövs lika lång tid per behandling/åtgärd i dessa fall. Undantagen är vissa specifika behandlingar som tandborttagning samt tand- och implantatstödda kronor, där det finns särskilda åtgärder med referenspriser som är beräknade för när fler än en behandling ut- förs samtidigt. Även för dessa åtgärder ökar timintäkten med antalet behandlingar som utförs samtidigt.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
Abonnemangstandvård
Ett abonnemang är ett avtal mellan en vårdgivare och en patient om tandvård till ett fast pris. Abonnemangstandvård infördes i tandvårds- stödet redan år 1999 men har blivit allt vanligare på senare år. För närvarande erbjuds abonnemangstandvård främst av folktandvården. Det förekommer att privata vårdgivare erbjuder abonnemangstand- vård, men det är ovanligt.
Abonnemangstandvård och statens skydd mot höga kostnader är att betrakta som två separata delar av det svenska tandvårdssystemet där ersättning som skydd mot höga kostnader inte kan lämnas för sådana tandvårdsåtgärder som omfattas av ett tecknat avtal om abon- nemangstandvård hos vårdgivaren. Det är således inte möjligt för patienten att räkna in den behandling som har utförts inom ett abon- nemang i den beräknade högkostnadssumman för skyddet mot höga kostnader. Patienten kan inte heller tillgodoräkna avgiften för abon- nemanget som sådant. De behandlingar som inte omfattas av abonne- manget kan däremot berättiga till ersättning i det statliga tandvårds- stödet på vanligt sätt.44
En patient som tecknar ett avtal om abonnemangstandvård med regionen, folktandvårdens frisktandvård, betalar ett pris som är fast under tre år och som baseras på den riskbedömning som utförts av patienten som kategoriserar patienten till en viss avgiftsklass.45 En högre risk att utveckla sjukdom eller skador i munnen kategoriserar patienten till en högre avgiftsklass. Privata vårdgivare som erbjuder abonnemangstandvård kan ha annan prissättningsmetod.
ATB och STB kan användas som delbetalning av abonnemangs- tandvård. Förutsättningen är att avtalet löper under en period av tre år och innehåller den tandvård som patienten behöver i form av under- sökningar och utredningar, hälsofrämjande insatser, behandling av sjukdoms- och smärttillstånd samt reparativ vård.46 Det finns således inget krav på att behandling av rehabiliterande vård ska omfattas av abonnemanget, exempelvis för att ersätta förlorade tänder med implan- tat eller tandstödda broar. För sådan tandvård används i stället det stat- liga skyddet mot höga kostnader.
442 kap. 5 § lagen (2008:145) om statligt tandvårdsstöd.
45Sveriges Folktandvårdsförenings styrgrupp för nationell frisktandvård, Nationella avtals- villkor för Frisktandvård, 2018-09-01.
462 kap. 2 § lagen (2008:145) om statligt tandvårdsstöd.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
3.3De regionala tandvårdsstöden
3.3.1Lagar och andra författningar samt regionens dokumentation om de regionala tandvårdsstöden
Tandvårdslagen reglerar bland annat vilken tandvård som för patien- ten ska vara avgiftsfri, vilken tandvård som omfattas av bestämmel- serna om avgifter i öppenvård enligt HSL och vilken tandvård som i stället omfattas av den fria prissättningen. Lagen reglerar även vad som är regionens ansvar inom tandvården, vilka som omfattas av tandvård för barn och unga vuxna och vilka patienter som kan om- fattas av uppsökande verksamhet och nödvändig tandvård inom det regionala särskilda tandvårdsstödet.
Tandvårdsförordningen (1998:1338) kompletterar tandvårdslagen genom att översiktligt föreskriva vilken tandvård som omfattas av hälso- och sjukvårdslagens bestämmelser om avgifter för öppenvård genom det regionala särskilda tandvårdsstödet för vuxna. Därtill före- skrivs vilka patientgrupper som omfattas av oralkirurgiska åtgärder, tandvård som ett led i sjukdomsbehandling, tandvård för personer med en långvarig sjukdom eller funktionsnedsättning samt tandvård för extremt tandvårdsrädda personer och utbyten av tandfyllningar. Förordningen reglerar även prövning av behandlingsförslag och vård- givares och kommuners uppgiftsskyldighet.
Socialstyrelsens föreskrifter och allmänna råd (SOSFS 2012:17) om tandvård vid långvarig sjukdom eller funktionsnedsättning till- lämpas vid bedömningen av om en patient har rätt till detta regionala tandvårdsstöd. Socialstyrelsen har även år 2016 gett ut ett medde- landeblad som ett stöd för regionerna vid tillämpning av bestämmel- serna om tandvård till hälso- och sjukvårdsavgift.47
Varje region har i sin tur beslutat om dokumentation som förtyd- ligar regionens tillämpning av tandvårdsförordningens mer allmänna skrivningar om regionalt tandvårdsstöd. Dokumentationen specifi- cerar vilka diagnosgrupper som tillhör respektive särskilt stöd och vilken behandling som kan omfattas et cetera. Som exempel kan an- ges Region Stockholms tandvårdsstöd till vuxna – Anvisningar48, Regel-
47Socialstyrelsen, Meddelandeblad – Tandvård till hälso- och sjukvårdsavgift, maj 2016.
48Region Stockholm, Region Stockholms tandvårdsstöd till vuxna – Anvisningar – Gäller från
1mars 2024.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
verk för Region Uppsalas tandvårdsstöd49 och NFS – Regler för sär- skilt tandvårdsstöd i Västra Götaland50.
Regionerna förtydligar även vilken tandvård som mer i detalj om- fattas av den avgiftsfria tandvården för barn och unga vuxna inom regionen. Exempelvis Region Kronobergs Riktlinjer för tandvård barn och unga vuxna51 samt Region Västerbottens Uppdrag och regler för hälsoval tandvård 2024 – Allmän tandvård för barn och unga vuxna 3–23 år.52
3.3.2Tandvårdsstöd till barn och unga vuxna
Folktandvården svarar för regelbunden och fullständig tandvård för personer till och med det år då de fyller 23 år.53 Regionen får sluta avtal med någon annan om att utföra de uppgifter som regionen och dess folktandvård svarar för.54 Det finns ingen rätt för barn och unga vuxna att fritt välja utförare vid sidan av folktandvården. Samtliga regioner har dock infört valfrihet för allmäntandvård på olika sätt för dessa patienter. De som även behöver tillgång till specialisttandvård, exempelvis tandreglering, ska även erbjudas detta inom den avgifts- fria tandvården. Regionen beslutar huruvida denna specialisttand- vård ska ske i regionens regi, eller om privata vårdgivare ska kunna erbjuda vården.
Lagstiftaren har inte närmare beskrivit vilken tandvård som om- fattas av tandvård till barn och unga vuxna mer än att barn och ung- dom ska få regelbunden och fullständig tandvård.55 I praktiken blir upp till varje region att närmare specificera vilken tandvård som ska ingå inom den för barn och ungdom avgiftsfria tandvården, se av- snittet ovan. Till ledning finns förarbeten där det framgår att med regelbunden tandvård avses en återkommande tandvård som ges så ofta
49Region Uppsala, Regelverk för Region Uppsalas tandvårdsstöd – Gäller från den 1 januari 2024, dnr VS 2023-00064.
50Västra Götalandsregionen, NFS – Regler för särskilt tandvårdsstöd i Västra Götaland 2024 ver. 1.1.
51Region Kronoberg, Riktlinjer tandvård barn och unga vuxna. https://www.regionkronoberg.se/vardgivare/vardriktlinjer/tandvard/tandvard-for-barn-och- unga-vuxna/. Uttag 2024-07-29.
52Region Västerbotten, Uppdrag och regler för hälsoval tandvård 2024 – Allmän tandvård för barn och unga vuxna 3–23 år.
53I prop. 2023/24:158 Ändrad åldersgräns för avgiftsfri tandvård föreslås att åldersgränsen för den avgiftsfria barn- och ungdomstandvården sänks från 23 till 19 år och att åldersgränsen för att kunna få statligt tandvårdsstöd sänks från 24 till 20 år.
545 § tredje stycket tandvårdslagen (1985:125).
557 § tandvårdslagen (1985:125).
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
att den goda tandhälsan kan upprätthållas. Med fullständig tandvård avses att såväl allmäntandvård som specialisttandvård ingår i vård- skyldigheten. Även vård för akuta tandbesvär ingår.56
Den tandvård som är nödvändig för att uppnå ett från odonto- logisk synpunkt funktionellt och utseendemässigt godtagbart resul- tat ska vara avgiftsfri för patienten.57 För övrig tandvård får regionen ta ut en kostnad för vården av patienten om denne ändå begär att få behandlingen utförd,58 exempelvis vid tandreglering som inte bedöms vara nödvändig enligt ovan ställda kriterier. Eftersom omfattningen närmare regleras av respektive regions anvisningar eller motsvarande medför detta att omfattningen av den för barnet kostnadsfria tand- vården varierar över landet.
3.3.3Regionala särskilda tandvårdsstöd för vuxna
Vid sidan av det generella statliga tandvårdsstödet finns särskilda tandvårdsstöd för vuxna som regionerna ansvarar för, vilka ges till hälso- och sjukvårdsavgift. De regionala tandvårdsstöden omfattar endast personer med särskilda, i författningar utpekade, behov av tandvårdsinsatser eller grupper med särskilda behov. Vilka grupper som kan omfattas framgår av tandvårdslagen samt tandvårdsförord- ningen och patientens tillhörighet förhandsprövas av regionen. Det rör sig om personer där förutsättningarna för en god tandhälsa är för- sämrade till följd av viss långvarig sjukdom eller funktionsnedsätt- ning. Personer som omfattas av lagen (1993:387) om stöd och service till vissa funktionshindrade, förkortad LSS, samt vissa personer som har ett varaktigt behov av omfattande vård- och omsorgsinsatser. Det kan även vara patienter från hälso- och sjukvården som behöver en särskild tandvårdsinsats som ett led i en sjukdomsbehandling. Slutligen patienter i behov av vissa oralkirurgiska åtgärder, behand- ling av extremt tandvårdsrädda personer samt visst utbyte av tand- fyllningar. Personer med ett varaktigt behov av omfattande vård och omsorg och personer berättigade till stöd för långvarig sjukdom eller funktionsnedsättning får regionalt stöd under lång tid, vanligen livs- långt. Övriga regionala tandvårdsstöd för vuxna erbjuder viss be- handling som lämnas under en begränsad tid.
56Prop. 1984/85:79 med förslag till tandvårdslag m.m., s. 65.
5715 a § första stycket tandvårdslagen (1985:125).
5815 a § tandvårdslagen (1985:125).
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
Socialstyrelsen lämnade år 2018 en rapport till regeringen med en utvärdering som visar att det finns stora svårigheter i tillämpningen av dagens särskilda tandvårdsstöd.59 Regeringen gav därför Utred- ningen om en jämlik tandhälsa tilläggsdirektiv år 2020 för att lämna förslag till en ny reglering för tandvård till personer med särskilda behov av tandvårdsinsatser.60 Betänkandet med förslag till nytt stöd som lämnades den 1 mars 2021 remissbehandlades, men har hittills inte lett till något förslag till riksdagen.
Oralkirurgiska åtgärder
De oralkirurgiska åtgärder som ingår i regionernas särskilda tandvårds- stöd framgår sedan år 1999 av 2 § tandvårdsförordningen och är
–käkfrakturer,
–käkledskirurgi,
–rekonstruktiv och ortognat kirurgi,
–utredning och behandling av oralmedicinska tillstånd,
–utredning och behandling av smärttillstånd,
–övriga oralkirurgiska behandlingar som kräver ett sjukhus tek- niska och medicinska resurser.
De oralkirurgiska åtgärderna är således främst kirurgiska ingrepp men även andra behandlingar omfattas.
Tandvården ges till hälso- och sjukvårdslagens bestämmelser om avgifter som avser öppen hälso- och sjukvård.61 Detta innebär att den vuxna personen endast betalar avgift upp till hälso- och sjukvårdens högkostnadsskydd. Övriga kostnader bär regionen. Regionen beslutar om patientavgiften för varje besök som därför kan skilja sig åt över landet.
59Socialstyrelsen, Utvärdering av tandvårdsstöd som regleras genom tandvårdsförordningen och det särskilda tandvårdsbidraget, december 2018.
60Kommittédirektiv 2020:1 Tilläggsdirektiv till utredningen om jämlik tandhälsa (S 2018:02).
6115 a § sjätte stycket tandvårdslagen (1985:125).
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
Tandvård som ett led i sjukdomsbehandling under en begränsad tid
Tandvårdsbehandling som är ett led i en sjukdomsbehandling som utförs under en begränsad tid kan ges till hälso- och sjukvårdsavgift. Tanken bakom stödet är att en behandling inom sjukvården inte ska behöva ställas in, eller få sämre förutsättningar, beroende på vilken tandvårdsbehandling patienten har råd med. Den tandvård som avses är antingen tandvård som utgör en del av själva sjukdomsbehandlingen, eller så ska orsaken till tandvårdsbehovet vara personens kroppsliga sjukdomstillstånd.
De behandlingar som inte är ett nödvändigt led i en sjukdoms- behandling får patienten bekosta med hjälp av det statliga tandvårds- stödet.
Det särskilda tandvårdsstödet för tandvård som ett led i sjukdoms- behandling under en begränsad tid framgår av 3 § tandvårdsförord- ningen och omfattar tandvårdsbehandling
1.till följd av medfödd missbildning i käkområdet eller ansiktet, om inte missbildningen endast är av ringa omfattning,
2.av defekt som orsakats av sjukdom i käkområdet eller ansiktet.
3.av tandskada som uppkommit vid epileptiskt anfall,
4.på patienter som ska genomgå kirurgiskt ingrepp eller medicinsk behandling där fullständig infektionsfrihet är ett medicinskt krav,
5.på patienter som på grund av sjukdom, medicinering eller allmänt nedsatt immunförsvar har fått förändringar i munslemhinnan,
6.på patienter som genomgår utredning där det finns misstanke om ett odontologiskt samband med patientens grundsjukdom,
7.på patienter som genomgår strålbehandling i öron-, näs-, mun- eller halsregionen,
8.på patienter med långvariga och svåra smärtor i ansikts- eller käk- regionen (orofaciala smärtsyndrom),
9.på patienter som utreds och behandlas för allvarlig sömnapné, och
10.av frätskador på tänderna som orsakats av anorexia nervosa, buli- mia nervosa eller gastroesofageal refluxsjukdom på patienter som är medicinskt rehabiliterade.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
För att punkterna 1 och 2 ovan ska omfattas av regionernas särskilda stöd krävs även att behandling utförs av en tandläkare med specialist- kompetens eller av en tandläkare vid en käkkirurgisk klinik, högskola eller ett universitet där odontologisk utbildning och forskning be- drivs eller vid en klinik för specialisttandvård.62
Eftersom behandling sker under begränsad tid blir följden vid kro- niska sjukdomar att personer efter en inledande period av diagnostik och utprovning av lämplig terapi överförs till det statliga tandvårds- stödet. I grupper där kroniskt tillstånd inte finns, men där behand- lingen inte hunnit avslutas inom ett år, är ett sådant överförande inte aktuellt.63
Patienten har rätt att välja om behandlingen ska utföras av folk- tandvården eller av en enskild vårdgivare som är ansluten till statligt tandvårdsstöd.64 Innan en behandling inleds prövas behandlingsför- slaget av den region där personen är bosatt, om regionen inte beslutat att förhandsprövning inte krävs för vissa typer av behandlingar.65
Tandvården ges till hälso- och sjukvårdslagens bestämmelser om patientavgifter som avser öppen hälso- och sjukvård. Detta innebär att den vuxna personen endast betalar patientavgift upp till högkost- nadsskyddet, övriga kostnader bär regionen. Respektive region be- slutar om patientavgiften för varje besök som därför kan skilja sig åt över landet.
Extremt tandvårdsrädda
Stöd till extremt tandvårdsrädda personer framgår av 4 och 5 §§ tand- vårdsförordningen. Dessa behandlingar är dock i likhet med de i 3 § upptagna behandlingarna tandvård som utförs som ett led i en sjuk- domsbehandling och de utförs under en begränsad tid. Som extremt tandvårdsrädd räknas den som trots ett stort objektivt och subjek- tivt behandlingsbehov under ett stort antal år avhållit sig från tand- behandling, bortsett från kortvariga, akuta ingrepp, samt som vid ut- redning hos både tandläkare och legitimerad psykolog, psykoterapeut eller legitimerad psykiater bedömts lida av extrem tandvårdsrädsla.
623 § tandvårdsförordningen (1998:1338).
63Socialstyrelsen, Meddelandeblad – Tandvård till hälso- och sjukvårdsavgift, maj 2016.
6415 a § sjunde stycket tandvårdslagen (1985:125).
6510 § tandvårdsförordningen (1998:1338).
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
Den behandling som ersätts till hälso- och sjukvårdsavgift är främst behandling av den extrema tandvårdsrädslan och den tandvård om utförs under denna behandling. Därefter får personen i stället använda det statliga tandvårdsstödet för resterande behandlingsbehov.66
Behandlingen ska utföras av en tandläkare eller tandhygienist som har en icke obetydlig erfarenhet av extremt tandvårdsrädda personer. Behandlingen ska utföras i samverkan med legitimerad psykolog, psyko- terapeut eller psykiater. Det ska även finnas en behandlingsplan som personen har accepterat.67
Innan en behandling inleds ska behandlingsförslaget prövas av den region där personen är bosatt, om regionen inte beslutat att förhands- prövning inte krävs för vissa typer av behandlingar.68
Utbyte av tandfyllningar
Stöd för utbyte av tandfyllningar regleras i 6 och 7 §§ tandvårds- förordningen. Dessa behandlingar är i likhet med de i 3 § upptagna behandlingarna tandvård som utförs som ett led i en sjukdoms- behandling och de utförs under en begränsad tid. Personer som fått avvikande reaktioner mot dentala material kan få sina tandfyllningar utbytta till hälso- och sjukvårdsavgift.69 Stödet kan även avse en per- son som i samband med långvariga sjukdomssymptom får sina tand- fyllningar utbytta som ett led i en medicinsk rehabilitering. Som krav ställs att utbytet sker med anledning av en utredningsplan och som ett led i en behandlingsplan. Planen ska upprättas under ledning av en läkare med specialistkompetens inom ett område som har anknyt- ning till något eller några av personens symptom. Innan åtgärderna påbörjas ska regionen bedöma förutsättningarna för de föreslagna åt- gärderna.70
664 § tandvårdsförordningen (1998:1338).
675 § tandvårdsförordningen (1998:1338).
6810 § tandvårdsförordningen (1998:1338).
696 § tandvårdsförordningen (1998:1338).
707 § tandvårdsförordningen (1998:1338).
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
Långvarig sjukdom eller funktionsnedsättning
Personer som har stora behov av tandvård på grund av en långvarig sjukdom eller funktionsnedsättning kan få särskilt tandvårdsstöd, eftersom sjukdomen eller funktionsnedsättningen kan medföra sämre förutsättningar att bibehålla tandhälsa än vad friska personer har.71
Den tandvård som omfattas av det särskilda stödet, enligt 3 a § tandvårdsförordningen, är tandvårdsbehandling på personer som har stora svårigheter att sköta sin munhygien eller att genomgå tand- vårdsbehandling på grund av
1.svår psykisk funktionsnedsättning,
2.Parkinsons sjukdom,
3.multipel skleros,
4.cerebral pares,
5.reumatoid artrit,
6.systemisk lupus erythematosus,
7.Sklerodermi,
8.amyotrofisk lateralskleros,
9.orofacial funktionsnedsättning, eller
10.symtom som kvarstår sex månader efter det att personen har fått hjärninfarkt eller hjärnblödning (stroke).
Även tandvårdsbehandling på personer som på grund av en sällsynt diagnos72 har stora svårigheter att sköta sin munhygien, stora svårig- heter att genomgå tandvårdsbehandling eller har orofaciala symtom omfattas av stödet.73
Som konstaterats ovan ska patienten ha stora svårigheter att sköta sin munhygien eller att genomgå tandvårdsbehandling för att tillhöra det här aktuella särskilda tandvårdsstödet. Detta innebär att patien-
71Prop. 2011/12:7 Tandvård för personer med vissa sjukdomar eller funktionsnedsättningar, s. 50.
72Termen sällsynt diagnos definieras i 2 § Socialstyrelsens föreskrifter och allmänna råd (SOSFS 2012:17) om tandvård vid långvarig sjukdom eller funktionsnedsättningen. I dag för- ordas i stället begreppet sällsynt hälsotillstånd vilket enligt definition inom EU omfattar 5 in- divider på 10 000. För begreppet se Socialstyrelsen, Sällsynta hälsotillstånd. https://www.socialstyrelsen.se/kunskapsstod-och-regler/omraden/sallsynta-halsotillstand/. Uttag 2024-07-29.
733 a § tandvårdsförordningen (1998:1338).
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
ten ska ha en svår till fullständig funktionsnedsättning, strukturav- vikelse eller aktivitetsbegränsning.74 Med funktionsnedsättning avses nedsättning av fysisk, psykisk eller intellektuell funktionsförmåga. Med strukturavvikelse avses en förlust eller avvikelse i kroppsstruktur. Med aktivitetsbegränsning avses svårighet vid genomförande av aktiviteter i sin aktuella miljö och utan assistans.75 För patienter med amyotro- fisk lateralskleros behöver inte någon bedömning av funktionstill- ståndet utföras.76 För patienter med en sällsynt diagnos, vilket enligt föreskrifterna avser patienter med en diagnos som finns hos högst 100 personer per miljon invånare och som leder till omfattande funk- tionsnedsättning,77 kan kraven i stället även vara orofaciala symtom (tal-, ät-, sväljsvårigheter eller nedsatt salivkontroll).78
Den tandvård som omfattas av stödet bör främst syfta till att hålla munnen infektionsfri, vilket kan vara undersökningar, risk-bedöm- ningar, hälsofrämjande eller sjukdomsförebyggande åtgärder, kirur- giska åtgärder, rotbehandlingar, bettfysiologiska eller reparativa åt- gärder.79 Behandling med fastsittande protetik ingår inte i detta särskilda stöd, utan vid behov får patienten i stället använda det statliga tand- vårdsstödet.80 Undantaget infördes av kostnadsskäl. Avtagbar prote- tik ingår dock.81
Socialstyrelsen har föreskrivit82 om hur de olika sjukdomarna och funktionsnedsättningarna i gruppen närmare ska bedömas samt pub- licerat ett vägledande meddelandeblad83. Myndigheten har även som bilaga till föreskrifterna utformat ett särskilt intyg som läkare ska använda för att styrka sjukdom eller funktionsnedsättning samt göra en bedömning av om personen har en svår till fullständig nedsättning eller begränsning av angivna funktionstillstånd. Vid bedömningen av funktionstillstånd och funktionshinder tillämpas WHO:s ICF-klassi-
744 § andra stycket Socialstyrelsens föreskrifter och allmänna råd (SOSFS 2012:17) om tand- vård vid långvarig sjukdom eller funktionsnedsättning.
75Socialstyrelsen, Meddelandeblad – Nya föreskrifter om tandvård vid långvarig sjukdom eller funktionsnedsättning, december 2012.
764 § tredje stycket Socialstyrelsens föreskrifter och allmänna råd (SOSFS 2012:17) om tand- vård vid långvarig sjukdom eller funktionsnedsättning.
772 § Socialstyrelsens föreskrifter och allmänna råd (SOSFS 2012:17) om tandvård vid lång- varig sjukdom eller funktionsnedsättning.
783 a § andra stycket tandvårdsförordningen (1998:1338).
79Prop. 2011/12:7 Tandvård för personer med vissa sjukdomar eller funktionsnedsättningar, s. 49.
803 a § andra stycket tandvårdsförordningen (1998:1338).
81Prop. 2011/12:7 Tandvård för personer med vissa sjukdomar eller funktionsnedsättningar, s. 49.
82Socialstyrelsens föreskrifter och allmänna råd (SOSFS 2012:17) om tandvård vid långvarig sjukdom eller funktionsnedsättning.
83Socialstyrelsen, Meddelandeblad – Nya föreskrifter om tandvård vid långvarig sjukdom eller funktionsnedsättning, december 2012.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
fikation84. Läkaren ska även göra en sammantagen bedömning av per- sonens funktionstillstånd. Därefter kan regionen besluta att ge patien- ten tillhörighet till detta särskilda stöd.
Patienten har rätt att välja om behandlingen ska utföras av folk- tandvården av en enskild vårdgivare som är ansluten till statligt tand- vårdsstöd.85 Innan en behandling inleds ska behandlingsförslaget prö- vas av den region där personen är bosatt, om regionen inte beslutat att förhandsprövning inte krävs för vissa typer av behandlingar.86
Tandvården ges till hälso- och sjukvårdslagens bestämmelser om avgifter som avser öppen hälso- och sjukvård. Detta innebär att patien- ten endast betalar en fastställd patientavgift upp till högkostnadsskyd- det. Övriga kostnader bär regionen. Regionen beslutar om patientavgif- ten för varje besök som därför kan skilja sig åt över landet.
Uppsökande verksamhet och nödvändig tandvård
Uppsökande verksamhet ska, enligt 8 a § tandvårdslagen, särskilt be- drivas bland dem som
1.omfattas av LSS, eller
2.har ett varaktigt behov av omfattande vård- och omsorgsinsatser och som
a)omfattas av en kommuns ansvar för hälso- och sjukvård enligt 12 kap. 1 § HSL,
b)får hälso- och sjukvård i hemmet (hemsjukvård), eller
c)är bosatta i egen bostad och har motsvarande behov av vård eller omsorg som personer som omfattas av 2 a eller 2 b ovan.87
Regionerna ska även se till att nödvändig tandvård erbjuds dessa patienter.
84Internationell klassifikation av funktionstillstånd, funktionshinder och hälsa.
8515 a § sjunde stycket tandvårdslagen (1985:125).
8610 § tandvårdsförordningen (1998:1338).
878 a § första stycket tandvårdslagen (1985:125).
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
Uppsökande verksamhet för avgiftsfri munhälsobedömning
Den som ingår i denna grupp ska erbjudas en för personen avgiftsfri munhälsobedömning genomförd av tandvårdspersonal. Munhälso- bedömningen omfattar en bedömning av behovet av munhygieninsat- ser och en preliminär bedömning av behovet av nödvändig tandvård (för nödvändig tandvård, se nedan). När behovet bedöms ska utgångs- punkten vara vilken munhygien den enskilde, eller den som vårdar denne, kan klara av att utföra.88 I praktiken innebär munhälsobedöm- ningen även en praktisk instruktion i egenvård till den enskilde eller den som i dennes ställe sköter munvården.89 Informationen om mun- vårdsbehov noteras vanligen på ett särskilt munvårdskort. Munvårds- kortet förklarar för den enskilde, eller den som vårdar, vad som bör ingå i daglig munvård i det individuella fallet.
Patienten har inte ett fritt val att välja om munhälsobedömningen ska utföras av folktandvården eller av en privat vårdgivare ansluten till det statliga tandvårdsstödet. Enligt förarbeten till lagen var avsik- ten inte att patienten skulle ges en möjlighet att välja vem som ska utföra den uppsökande verksamheten, däremot gäller det fria valet utföraren av nödvändig tandvård vid tandvårdsbehandling.90
Nödvändig tandvård
Den grupp av personer som omfattas av stöd för nödvändig tandvård är densamma som för den uppsökande verksamheten ovan. Samtliga i personkretsen har tillgång till nödvändig tandvård, oavsett om de tackat ja eller nej till erbjudande om munhälsobedömning.
Behovet av nödvändig tandvård ska bedömas med utgångspunkt i den enskildes allmäntillstånd. Med nödvändig tandvård menas så- dan tandvård som i det enskilda fallet påtagligt förbättrar förmågan att äta eller tala. Den mest kostnadseffektiva behandlingen har före- träde vid val mellan flera behandlingar som bedöms ge ett godtagbart resultat. Om allmäntillståndet hos personen inte medger någon mer omfattande behandling ska den i stället inriktas mot att motverka smärta och obehag genom att hålla personen fri från sjukliga föränd- ringar i munnen. I nödvändig tandvård ingår inte behandling med fast-
888 § tandvårdsförordningen (1998:1338).
89Socialstyrelsen, Målgruppen för de särskilda tandvårdsstöden uppsökande verksamhet och nöd- vändig tandvård – Redovisning av regeringsuppdrag, 2013.
90Bet. 1997/98:SoU25 Reformerat tandvårdsstöd.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
sittande protetik bakom premolarerna, vilket i normalfallet motsva- rar bakom tandposition 5.91 Vad som i övrigt mer i detalj omfattas av nödvändig tandvård är inte författningsreglerat och bestäms närmare av respektive region. Tidiga förarbeten har lyft att nödvändig tand- vård skiljer sig avsevärt från det ersättningsberättigande tandvården inom 1999 års tandvårdsstöd. Omfattningen av protetiska åtgärder är väsentligt mindre och en tillfredställande tuggfunktion kan nås med åtta till tio tandpar.92 Senare förarbeten lyfter att behandlingar som kan ingå kan vara undersökning, förebyggande behandling, lagning av kariesangrepp, tandlossningsbehandling, extraktion, rotbehandling, behandling med avtagbar protetik samt fast protetisk ersättning såsom kronor och broar till och med premolarerna.93
Patienten har rätt att välja om behandlingen ska utföras av folk- tandvården av en enskild vårdgivare som är ansluten till statligt tand- vårdsstöd.94 Innan en protetisk behandling inleds ska behandlings- förslaget prövas av den region där personen är bosatt, om regionen inte beslutat att förhandsprövning inte krävs för vissa typer av be- handlingar.95
Nödvändig tandvård ges till hälso- och sjukvårdslagens bestäm- melser om avgifter som avser öppen hälso- och sjukvård. Detta inne- bär att personen endast betalar avgift upp till högkostnadsskyddet, övriga kostnader bär regionerna. Regionerna beslutar om patientens avgift för varje besök som därför kan skilja sig åt över landet.
3.4Tandvård för asylsökande med flera och för vissa utlänningar som saknar nödvändiga tillstånd
3.4.1Regler på övergripande nivå
Tandvårdslagen
I 6 § tandvårdslagen föreskrivs att regionen ska erbjuda omedelbar tandvård, om någon som vistas i regionen utan att vara bosatt där behöver sådan tandvård. Bestämmelsen omfattar således såväl boende i andra regioner som asylsökande och andra utlänningar som vistas i
919 § tandvårdsförordningen (1998:1338).
92Prop. 2001/02:51 Bättre tandvårdsstöd för äldre m.m., s. 20.
93Prop. 2011/12:7 Tandvård för personer med vissa sjukdomar eller funktionsnedsättningar, s. 19.
9415 a § sjunde stycket tandvårdslagen (1985:125).
9510 § tandvårdsförordningen (1998:1338).
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
regionen. Enligt förarbetena omfattar skyldigheten endast den akuta vård och behandling som behövs. Tandvården behöver inte tillhanda- hållas kostnadsfritt eller till ett särskilt lågt pris.96 Vid tandvårds- lagens tillkomst användes begreppet omedelbar vård redan inom den övriga hälso- och sjukvården och utgjorde förebild för bestämmelsen i tandvårdslagen. I förarbetena till den äldre hälso- och sjukvårdslagen (1982:763) anfördes bland annat att någon närmare precisering av gränserna för vad som skulle anses som omedelbar vård inte kunde ges. Detta fick prövas från fall till fall. Läkaren eller annan som sva- rade för vården borde få avgöra om en vårdsökande behövde omedel- bar vård eller om vården kunde anstå.97
Internationell rätt
Den europeiska sociala stadgan
Genom lagen (1994:1219) om den europeiska konventionen angå- ende skydd för de mänskliga rättigheterna och de grundläggande friheterna utgör den konventionen (förkortad EKMR) svensk lag. Konventionen är undertecknad av sådana länders regeringar som är medlemmar av Europarådet. Enligt 2 kap. 19 § regeringsformen får lag eller annan föreskrift inte meddelas i strid med Sveriges åtagan- den på grund av konventionen. EKMR saknar bestämmelse om rätt till hälsa, men i artikel 14 finns ett förbud mot diskriminering på grund av kön, ras, hudfärg, språk, religion, politisk eller annan åskåd- ning, nationellt eller socialt ursprung, tillhörighet till nationell mino- ritet, förmögenhet, börd eller ställning i övrigt.
Inom ramen för Europarådet har även den reviderade europeiska sociala stadgan undertecknats, vilken trädde i kraft den 1 juli 1999.98 Av artikel 11 i den sociala stadgan framgår att parterna, för att trygga den enskildes rätt till skydd för sin hälsa, åtar sig att, antingen direkt eller i samarbete med offentliga eller privata organisationer, vidta de åtgärder som är nödvändiga för att bland annat så långt som möjligt undanröja orsakerna till ohälsa samt lämna råd och upplysningar för befrämjande av god hälsa och uppmuntran till personligt ansvarsta- gande i hälsofrågor. Vidare framgår av artikel 13.1 att parterna, för
96Jfr prop. 1984/84:79 med förslag till tandvårdslag m.m., s. 64.
97Prop. 1981/82:97 om hälso- och sjukvårdslag, m.m., s. 120.
98Sveriges internationella överenskommelser (SÖ 1998:35) Europeisk social stadga (reviderad) Strasbourg den 3 maj 1996.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
att trygga den enskildes rätt till social och medicinsk hjälp, bland annat åtar sig att se till att personer som saknar och som inte genom egna ansträngningar eller på annat sätt kan skaffa sig tillräckliga medel för sin försörjning och som inte heller kan få sådana medel från ett socialförsäkringssystem, får nödvändig hjälp samt, vid sjukdom, den vård deras tillstånd kräver. Enligt artikel 13.4 ska parterna därtill inte göra någon åtskillnad mellan egna medborgare och medborgare i annan part som lagligen uppehåller sig inom deras territorier vid till- lämpningen av bland annat artikel 13.1. När det gäller stadgans till- lämplighet på asylsökande och personer utan nödvändiga tillstånd kan det vara av intresse att notera att det i tillägget till stadgan finns en begränsning av dess räckvidd. Enligt tillägget ska utlänningar endast inbegripas bland de personer som omfattas av flera av artiklarna i stad- gan, bland annat artiklarna 11 och 13, om de är medborgare i annan part och lagligen är bosatta i eller regelmässigt arbetar inom veder- börande parts område.
Den kommitté av oberoende experter som handlägger klagomål enligt stadgan och anslutande överenskommelser har prövat arti- kel 13.1 och 4 tillsammans med den begränsning av räckvidden som nämns ovan. I avgörandet No. 14/200399 ansåg kommittén att det stred mot stadgan att neka personer med utländsk nationalitet medicinsk hjälp på en parts territorium. Kommittén motiverade detta i huvudsak med att begränsningen i tillägget ska tillämpas på ett stort urval av sociala rättigheter och påverkar rättigheterna olika. I det specifika fallet inskränkte tillägget enligt kommittén en rättighet av grundläggande vikt för individen eftersom den var kopplad till själva rätten till liv och berörde människovärdet. Människovärdet utgjorde enligt kommit- tén det grundläggande värde som är kärnan i den gällande Europa- rätten på området för mänskliga rättigheter. Sjukvård var en förutsätt- ning för människovärdet. Kommittén anförde även att stadgan skulle komplettera EKMR. Med viss tvekan ansåg samtidigt kommittén att det inte stred mot artikel 13 att Frankrike efter en lagändring erbjöd endast statlig medicinsk hjälp, och inte ett medicinskt skyddsnät inne- hållande bland annat sjukvårdsförsäkring, till utlänningar som bott i landet olagligen i tre månader och saknade vissa medel.100 Kommitténs
99No. 14/2003 International Federation of Human Rights Leagues (FIDH) mot Frankrike, publicerat den 8 september 2004.
100Se även kommitténs avgörande No. 90/2013 Conference of European Churches (CEC) mot Nederländerna, publicerat den 10 november 2014, för en genomgång av liknande bedömningar när det gäller stadgans tillämplighet vid ursprung i nationer som inte är parter.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
uttalande kan uppfattas så att begränsningen av personkretsens räck- vidd inte gäller vid akuta behov av medicinsk hjälp.101
I samband med en granskning av Danmark uttalade kommittén att det var förenligt med stadgan att migrationsmyndigheter täckte kostnader för hälso- och sjukvård för personer utan legal rätt att bo i Danmark samtidigt som regioner fick erbjuda akut sjukhusvård gratis till oregistrerade migranter om regionen ansåg det rimligt.102
FN:s internationella konvention om ekonomiska, sociala och kulturella rättigheter
Redan i artikel 25 i FN:s allmänna förklaring om de mänskliga rättig- heterna från 1948 angavs bland annat att var och en har rätt till en levnadsstandard tillräcklig för den egna och familjens hälsa och väl- befinnande samt till trygghet i händelse av sjukdom. Denna dekla- ration är inte juridiskt bindande för FN:s medlemsstater, men genom FN:s försorg har ett flertal stater, däribland Sverige, antagit och rati- ficerat den internationella konventionen om ekonomiska, sociala och kulturella rättigheter (ESK-konventionen) av den 16 december 1966. Den trädde i kraft för Sveriges del den 3 januari 1976.103 Rätten till bästa möjliga fysiska och psykiska hälsa slås fast i artikel 12 i ESK- konventionen. Det framgår också av artikel 2 i samma konvention bland annat att varje konventionsstat åtar sig att till fullo utnyttja sina tillgängliga resurser för att trygga att rättigheterna i konventionen gradvis förverkligas och att garantera att rättigheterna utövas utan diskriminering av något slag på grund av ras, hudfärg, kön, språk, reli- gion, politisk eller annan åskådning, nationell eller social härkomst, egendom, börd eller ställning i övrigt.
FN:s kommitté för ekonomiska, sociala och kulturella rättigheter antog den 11 maj 2000 viss vägledning om staternas förpliktelser en- ligt konventionen.104 Av intresse för detta betänkande när det gäller artikel 12 är i första hand kriteriet tillgänglighet (accessibility). Sjuk- vårdsinrättningar ska vara tillgängliga utan diskriminering av någon
101Jfr Europarådets oberoende expertkommitté för sociala rättigheter, Digest of the Case Law of The European Committee of Social Rights, 2022, s. 131 och 213.
102Se Conclusions XXII-2 (2021), Denmark.
103Sveriges internationella överenskommelser (SÖ 1971:41) Internationell konvention om ekonomiska, sociala och kulturella rättigheter New York den 16 december 1966.
104General Comment No. 14; jfr General Comment No. 19 där det uttalas att parterna är för- pliktade att garantera att hälso- och sjukvård inrättas för att garantera adekvat tillgång till sjuk- vårdsinrättningar för alla (p. 13).
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
och tillgängliga rent fysiskt. Kriteriet förutsätter även att det finns information om vården. Av särskilt intresse med tanke på avgifterna för tandvård är att sjukvårdsinrättningar enligt kommittén ska vara tillgänglig ekonomiskt för alla inom jurisdiktionen (affordable).105 Betalning för hälso- och sjukvård ska vara rättvis och garantera att vården är tillgänglig till ett pris som alla kan betala, inklusive ekono- miskt missgynnade grupper. Detta gäller oavsett om vården tillhand- hålls av offentliga eller privata aktörer. De fattigaste hushållen ska inte tyngas oproportionerligt mycket av utgifter för hälso- och sjuk- vård jämfört med mer välbärgade hushåll. De ytterligare kriterier som ställdes upp av kommittén, vid sidan av tillgänglighet var disponibi- litet (availability), godtagbarhet (acceptability) och kvalitet (quality).106 Rätten till hälsa i den sociala stadgan har ansetts ha en liknande räck- vidd.107
Det finns vidare en stark presumtion för att inte tillåta tillbaka- gående (så kallade regressiva) åtgärder när det gäller rättigheter enligt konventionen. Med det menas åtgärder som innebär en försämring av rättigheterna jämfört med rådande ordning. Enligt kommittén har parterna bevisbördan för att ett avsiktligt införande av sådana åtgär- der har skett efter noggranna överväganden av alternativa lösningar. Staten har också bevisbördan för att åtgärden uppfyller de krav som kan ställas för att åtgärden ska vara berättigad med hänsyn till hel- heten av de rättigheter som konventionen tillhandahåller inom ramen för det fulla nyttjandet av partens tillgängliga resurser.108 Det sägs även uttryckligen att staterna ska avhålla sig från att neka jämlik tillgång till preventiv, kurativ och palliativ hälsovård för bland annat asyl- sökande och illegala invandrare.109
Beträffande artikel 2 har kommittén i vägledning av den 2 juli 2009 uttalat att en differentierad behandling kan anses diskriminerande såvida inte den vilar på en rimlig och saklig grund. En prövning av en sådan åtskillnad ska innehålla en bedömning av om ändamålet och effekterna av behandlingen är legitima och förenliga med konven- tionen samt endast sker i syfte att främja den generella välfärden i ett demokratiskt samhälle. För att inte vara diskriminerande ska åtskill-
105General Comment No. 14, p. 12 b.iii; Jfr SOU 2011:48 Vård efter behov och på lika villkor – en mänsklig rättighet, s. 171.; se även General Comment No. 19, p. 25.
106Se vidare SOU 2011:48 Vård efter behov och på lika villkor – en mänsklig rättighet, s. 290 f.
107Europarådets oberoende expertkommitté för sociala rättigheter, Digest of the Case Law of The European Committee of Social Rights, 2022, s. 112 ff.
108General Comment No. 14, p. 32.
109General Comment No. 14, p. 34.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
naden också vara proportionerlig i förhållande till sitt ändamål.110 Det upprepas samtidigt att rättigheterna enligt konventionen gäller alla, till exempel asylsökande och offer för människohandel, oavsett legal status. I vägledning av den 4 februari 2008 uttrycks det så att alla, utan hänsyn till nationalitet, bosättning eller migrationsrättslig status, har rätt till primär- och akut vård.111
3.4.2Tandvård enligt lagen om hälso- och sjukvård åt asylsökande m.fl.
Bakgrund
Det system för mottagande av asylsökande och flyktingar som före- gick dagens system grundade sig i stora delar på riktlinjer som antogs av riksdagen 1984.112 Den äldre lagen (1988:153) om bistånd åt asyl- sökande m.fl. trädde emellertid inte i kraft förrän den 1 juli 1989. Vid den tiden gällde en ordning där Statens invandrarverk i interna för- läggningsföreskrifter reglerade gratis akut sjukvård och tandvård under asylsökandes förläggningsvistelse. En asylsökande som var inkvar- terad i en kommun erhöll behovsprövat socialbidrag till akut tand- vård enligt samma normer som för andra boende i kommunen. Akut sjukvård skulle erbjudas av regionerna, som på den tiden benämndes landsting. Kostnaderna i det fallet ersattes av staten.113 Enligt den praxis som utvecklades kom, förutom akutvård, även vård som inte kunde anstå att erbjudas. I samband med att lagen (1994:137) om mot- tagande av asylsökande m.fl. (LMA, se nedan) infördes i mitten av 1990-talet uttalade regeringen att den kostnadsfria sjukvården inte skulle omfatta andra utlänningar som sökt uppehållstillstånd.114 Ut- länningar som hölls i förvar skulle senare komma att få tillgång till hälso- och sjukvård i samma omfattning, vilket bland annat motive- rades av säkerhetsskäl.115
110General Comment No. 20, p. 13; se även FN:s kommitté för ekonomiska, sociala och kul- turella rättigheter, Duties of States towards refugees and migrants under the International Covenant on Economic, Social and Cultural Rights, p. 5 och 6.
111General Comment No. 19, p. 37; jfr General Comment No. 20, p. 30.
112Prop. 1983/84:124 om mottagandet av flyktingar och asylsökande m.m.; och rskr. 1983/84:295; se även prop. 1993/94:94 Mottagande av asylsökande m.m., s. 22.
113Prop. 1987/88:80 om bistånd åt asylsökande, m. m., s. 9 ff.
114Prop. 1993/94:94 Mottagande av asylsökande m.m., s. 54 ff.
115Se prop. 1996/97:147 Ändring i utlänningslagens förvarsbestämmelser, s. 27.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
Införandet av LMA innebar att de asylsökande inte längre skulle erbjudas sjukvården gratis. I stället infördes en patientavgift, vilken beräknades rymmas inom ramen för den asylsökandes dagbidrag.116 Avgiften bestämdes till 50 kronor. Asylsökande som hade ett mer omfattande behov av akut vård eller medicin kunde beviljas särskilt bidrag. Avgiften kom även att gälla för tandvård. Det närmare inne- hållet i vården av de asylsökande och de närmare formerna för den statliga ersättningen kom ett regleras genom överenskommelser mellan staten och det dåvarande Landstingsförbundet, vars åtaganden över- tagits av Sveriges Kommuner och Regioner (SKR).117
Genom rådets direktiv 2003/9/EG av den 27 januari 2003 om miniminormer för mottagande av asylsökande i medlemsstaterna in- fördes gemensamma normer i EU för mottagandet av asylsökande och deras familjemedlemmar. Direktivet ersattes sedan av dagens mot- tagandedirektiv. Att EU antagit mottagandedirektiv kom så småning- om att föranleda att den dittills gällande överenskommelsen mellan staten och regionerna upphörde till förmån för bestämmelser i den nya lagen (2008:344) om hälso- och sjukvård åt asylsökande m.fl. (se nedan).118
Mottagandet av asylsökande med flera
LMA:s personkrets regleras i huvudsak i 1 och 1 a §§ den lagen. Tre olika grupper av utlänningar omfattas av lagen: asylsökande, så kal- lade massflyktingar och utlänningar som har ansökt om uppehålls- tillstånd i Sverige och av särskilda skäl medgetts rätt att vistas här medan ansökan prövas. De två första grupperna förekommer även i lagen om hälso- och sjukvård åt asylsökande m.fl. och behandlas mer ingående nedan i detta kapitel.
116Prop. 1993/94:94 Mottagande av asylsökande m.m., s. 59 f.
117Prop. 2007/08:105 Lag om hälso- och sjukvård åt asylsökande m.fl., s. 15.
118Se prop. 2007/08:105 Lag om hälso- och sjukvård åt asylsökande m.fl., s. 19 ff.; bet. 2007/08:SfU8 Lag om hälso- och sjukvård åt asylsökande m.fl.; och rskr. 2007/08:199.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
Asylsökande
Gruppen asylsökande utgörs av utlänningar som har ansökt om uppe- hållstillstånd i Sverige i egenskap av flykting eller alternativt skydds- behövande.119 Att en förutsättning för att omfattas av LMA i egen- skap av asylsökande är en ansökan om uppehållstillstånd innebär att en utlänning som redan har uppehållstillstånd och därefter ansöker om statusförklaring som flykting eller alternativt skyddsbehövande inte omfattas (se nedan angående statusförklaring).120
Med flykting avses enligt 4 kap. 1 § utlänningslagen i huvudsak en utlänning som befinner sig utanför det land som utlänningen är medborgare i, därför att han eller hon känner välgrundad fruktan för förföljelse på grund av ras, nationalitet, religiös eller politisk upp- fattning eller på grund av kön, sexuell läggning eller annan tillhörig- het till en viss samhällsgrupp och som inte kan, eller på grund av sin fruktan inte vill, begagna sig av detta lands skydd.
Med alternativt skyddsbehövande avses enligt 2 § samma kapitel i huvudsak en utlänning som befinner sig utanför det land som ut- länningen är medborgare i, därför att det finns grundad anledning att anta att utlänningen vid ett återvändande till hemlandet skulle löpa risk att straffas med döden eller att utsättas för kroppsstraff, tortyr eller annan omänsklig eller förnedrande behandling eller bestraff- ning, eller som civilperson löpa en allvarlig och personlig risk att ska- das på grund av urskillningslöst våld med anledning av en yttre eller inre väpnad konflikt och som inte kan, eller på grund av den nyss nämnda risken inte vill, begagna sig av hemlandets skydd.
Det följer av 2 b och 2 c §§ att en utlänning är utesluten från att anses som flykting eller alternativt skyddsbehövande om det finns synnerlig anledning att anta att han eller hon har gjort sig skyldig till viss grövre brottslighet. Bland de brott som nämns återfinns brott mot freden, krigsförbrytelse eller brott mot mänskligheten, såsom dessa definieras i de internationella instrument som har upprättats för att beivra sådana brott, inte minst Romstadgan för Internationella brottmålsdomstolen. Den som utgör en fara för rikets säkerhet ute- sluts också från möjligheten till alternativt skydd.
Uppfyller utlänningen villkoren för skydd ska utlänningen för- klaras vara flykting eller alternativt skyddsbehövande, vilket benämns
119Rätten till uppehållstillstånd framgår i detta fall av med stöd av 5 kap. 1 § utlänningslagen (2005:716).
120HFD 2020 ref. 40.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
statusförklaring i 3 och 3 a §§ samma kapitel. I likhet med vad som gäller vid bedömningen av skyddsbehov får flyktingstatusförklaring vägras vid viss fara för allmän ordning och säkerhet eller rikets säkerhet.
Under den tid som utlänningen är asylsökande är denne undantagen från krav på arbetstillstånd, vilket framgår av 5 kap. 4 § utlännings- förordningen (2006:97). Undantaget gäller dock inte en utlänning som saknar identitetshandlingar och inte medverkar till att klarlägga sin identitet, om det är sannolikt att utlänningen kommer att överföras enligt Europaparlamentets och rådets förordning (EU) nr 604/2013 av den 26 juni 2013 om kriterier och mekanismer för att avgöra vil- ken medlemsstat som är ansvarig för att pröva en ansökan om inter- nationellt skydd som en tredjelandsmedborgare eller en statslös per- son har lämnat in i någon medlemsstat (Dublinförordningen),121 om det är sannolikt att utlänningen kommer att avvisas med omedelbar verkställighet eller om utlänningen förekommer i ett säkerhetsärende. Undantaget från kravet på arbetstillstånd gäller fram till dess att ut- länningen lämnar landet eller ett beslut om att bevilja honom eller henne uppehållstillstånd har fått laga kraft. Undantaget upphör dock att gälla om en utlänning inte medverkar till verkställigheten av ett beslut om avvisning eller utvisning som fått laga kraft. Den som an- ställer en asylsökande ska anmäla det till Migrationsverket enligt 7 kap. 1 a § utlänningsförordningen.
Ett uppehållstillstånd som beviljas en flykting eller alternativt skyddsbehövande ska enligt 5 kap. 1 a § utlänningslagen vara tids- begränsat och gälla i tre år respektive i tretton månader. Varje nytt tids- begränsat uppehållstillstånd som därefter beviljas ska gälla i två år. I kapitlet regleras ytterligare villkor kring uppehållstillstånden, bland annat när sådant tillstånd får vägras samt uppehållstillstånd för familje- medlemmar på grund av anknytning.
Massflyktingar
Med massflyktingar avses utlänningar som ansökt om eller beviljats uppehållstillstånd med tillfälligt skydd och som inte är folkbokförda i Sverige. Bestämmelser om tillfälligt skydd finns i huvudsak i 21 kap.
121Den nuvarande Dublinförordningen ska upphöra att gälla den 1 juli 2026 då i stället Europa- parlamentets och rådets förordning (EU) 2024/1351 av den 14 maj 2024 om asyl- och migra- tionshantering, om ändring av förordningarna (EU) 2021/1147 och (EU) 2021/1060 och om upphävande av förordning (EU) nr 604/2013 ska tillämpas i sin helhet.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
utlänningslagen. En utlänning som omfattas av ett beslut av minister- rådet om tillfälligt skydd (se nedan) och som i enlighet med det över- förs till eller tas emot i Sverige ska ges ett sådant uppehållstillstånd, vilket ska kombineras med ett arbetstillstånd. Regeringen får före- skriva att ytterligare personer utöver dem som omfattas av rådets beslut får ges uppehållstillstånd med tillfälligt skydd, om dessa per- soner har fördrivits av samma skäl och från samma ursprungsland eller ursprungsregion.122
Uppehållstillstånd med tillfälligt skydd gäller inte under längre tid än rådet beslutat. Tillståndet får dock förlängas högst två år för en person som deltar i program för att förbereda att utlänningen åter- vänder självmant. Ett sådant tillstånd kallas uppehållstillstånd efter till- fälligt skydd. Om ett uppehållstillstånd med tillfälligt skydd har med- delats, får ett sådant tillstånd också ges till den som är gift eller sambo med massflyktingen samt till ett ogift barn till någon av dessa per- soner. Det finns även regler om familjeåterförening för nära anhöriga utöver kärnfamiljen.
Det har även tagits in en bestämmelse som reglerar möjligheten att få en ansökning om uppehållstillstånd som flykting samt flyk- tingstatusförklaring och resedokument prövade samtidigt som det tillfälliga skyddet pågår.
När upphör en utlänning att omfattas av LMA?
Det saknas generella bestämmelser om när en utlänning upphör att omfattas av LMA, även om det finns vissa specialbestämmelser. Enbart den omständigheten att en person inte har laglig rätt att vistas i Sverige eftersom ansökan om uppehållstillstånd har avslagits och det finns ett lagakraftvunnet beslut om avvisning eller utvisning har i praxis inte ansetts innebära att personen upphör att omfattas av lagen. Huruvida ett sådant beslut har kombinerats med tidsfrist för frivillig avresa (jämför nedan) saknar betydelse i det sammanhanget.123 Högsta förvaltningsdomstolen (HFD) har däremot i rättsfallet HFD 2020 ref. 60 ansett att en utlänning i vart fall upphör att om- fattas av lagen när asylansökan har avslagits och det har beslutats att personen ska avvisas eller utvisas men det beslutet har upphört att
122Se t.ex. 4 kap. 19 h § utlänningsförordningen (2006:97) i dess lydelse den 26 april 2022.
123Se HFD 2013 ref. 83 och HFD 2024 ref. 15.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
gälla, vilket som huvudregel sker fyra år efter det att beslutet fick laga kraft. Utlänningen är då inte längre asylsökande.
Personer som undantas från LMA:s tillämpningsområde
Enligt 1 a § LMA omfattas inte barn under 18 år som saknar uppe- hållstillstånd och som inte vistas på en förläggning av lagen, om de bor hos en vårdnadshavare som har uppehållstillstånd. EU-medbor- gare omfattas endast om det finns synnerliga skäl för det. Utlänningar som har beviljats ett tidsbegränsat uppehållstillstånd och vars rätt till bistånd enligt lagen har upphört, omfattas inte om de ansöker om ett fortsatt tillstånd på samma grund eller ansöker om uppehållstill- stånd för studerande på gymnasial nivå och ansökan har kommit in till Migrationsverket innan det tidigare tillståndet har upphört att gälla.
En utlänning som vistas här med stöd av ett tidsbegränsat uppe- hållstillstånd enligt 5 kap. 15 eller 15 b § utlänningslagen (2005:716), eller för vilken en ansökan om ett sådant tillstånd är under prövning, omfattas inte heller. Det nu nämnda undantaget gäller så kallade bevis- personer och utlänningar som är föremål för särskilt personsäker- hetsarbete. Bevispersoner kan exempelvis vara vittnen i brottmål, medan personsäkerhetsarbete bedrivs i fråga om både vittnen och andra hotade personer enligt 2 a § polislagen (1984:387). Ansökan om uppe- hållstillstånd ska ha gjorts av förundersökningsledaren respektive Polismyndigheten. Medan uppehållstillståndet för bevispersoner ska vara minst sex månader med möjlighet till förlängning ska uppehålls- tillståndet gälla minst ett åt för den som är föremål för särskilt per- sonsäkerhetsarbete. Det verkar dock inte finnas något hinder för att byta spår och bli asylsökande och därigenom omfattas av LMA för den som har ett tidsbegränsat uppehållstillstånd eller ansökt om ett sådant på annan grund än de nyss nämnda bestämmelserna. Detta följer av ett uttalande av HFD i rättsfallet HFD 2024 ref. 15.
Mottagandevillkor
Migrationsverket har enligt 2 § LMA huvudansvaret för mottagan- det av utlänningarna och ska driva förläggningarna. Myndigheten får uppdra åt andra att driva förläggningar och en kommun får också an- ordna boenden för ensamkommande barn och massflyktingar. I för-
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
ordningen (2017:193) om statlig ersättning för asylsökande m.fl. finns bestämmelser om kommuners och regioners rätt till statlig ersättning för vissa kostnader för asylsökande och vissa andra utlänningar.
Enligt 2 b § förordningen (1994:361) om mottagande av asyl- sökande m.fl. (FMA) ska asylsökande inom tre dagar efter det att de lämnat in en ansökan om uppehållstillstånd av Migrationsverket för- ses med ett intyg om ansökan. Detta gäller dock inte om utlänningen hålls i förvar. Av Migrationsverkets föreskrifter (MIGRFS 2021:13) om dokument som intygar att innehavaren är asylsökande framgår de närmare bestämmelserna om dessa dokument. Det finns två typer, asylkvitto och tillfälligt LMA-kort för utlänning i Sverige. Den förra typen är ett provisoriskt intyg om att innehavaren är asylsökande och ska utfärdas som bevis för att asylansökan tagits emot till den som har rätt till bistånd enligt LMA. Det är giltigt i avvaktan på att utlänningen kan förses med ett tillfälligt LMA-kort, dock längst i 30 dagar från dagen för utfärdande. LMA-kortets giltighetstid be- stäms med hänsyn till Migrationsverkets bedömning av hur länge utl- änningen kan förväntas ha rätt till bistånd men får inte vara längre än tre månader. Giltigheten kan därefter förlängas med upp till tre måna- der i taget. Om rätten till bistånd upphör, kortet försvinner eller ett nytt kort utfärdas upphör kortets giltighet. Genom skanning av kor- tets QR-kod eller med hjälp av en URL-adress på kortets baksida kan giltigheten kontrolleras.
Rätten till bistånd är inte i alla lägen villkorad av att utlänningen bor på förläggning. Av 3 a § LMA framgår nämligen att en utlänning som inte önskar utnyttja en erbjuden plats på en förläggning ändå registreras vid en sådan. Enligt 5 § Migrationsverkets föreskrifter (MIGRFS 2023:4) om mottagande av asylsökande m.fl. ska en asyl- sökande vara inskriven vid den mottagningsenhet som ligger närmast den ort där han eller hon har erbjudits plats på anläggningsboende eller ordnat bostad på egen hand om ingen särskild anledning talar emot det.124 För den som omfattas av LMA lämnas bistånd enligt 8 § den lagen under förutsättning att utlänningen är just registrerad vid en förläggning. Utlänningar som vistas på förläggning har även rätt till bistånd efter det att de har beviljats uppehållstillstånd, om de inte anvisats eller kunnat utnyttja en anvisad plats i en kommun, medan
124Av 3 § samma föreskrifter framgår att en utlänning ska vara inskriven vid mottagningsenhet under den tid han eller hon har rätt till bistånd. En utlänning som hålls i förvar och har rätt till sådant bistånd ska vara inskriven vid förvarsenheten.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
utlänningar som inte vistas på förläggning har rätt till bistånd under en månad från den dag de har beviljats uppehållstillstånd.125 För tid då utlänningen deltar i ett arbetsmarknadspolitiskt program som kan ge rätt till etableringsersättning får ekonomiskt bistånd enligt lagen inte betalas ut. Syftet med den regeln är att förhindra ersättning från två håll till nyanlända som hinner påbörja aktiviteter enligt en etabler- ingsplan innan rätten till bistånd enligt LMA upphör.126
Det finns närmare regler om bistånd till asylsökande med flera i 13–19 §§ LMA. De olika formerna av bistånd som kan lämnas är logi, bostadsersättning, dagersättning och särskilt bidrag. Medan dagersätt- ning kan lämnas för den dagliga livsföringen till en utlänning som saknar egna medel, lämnas särskilt bistånd om det föreligger ett annat angeläget behov. Rätt till logi på en förläggning har utlänningar som inte själva ordnar en bostad. Asylsökande och massflyktingar som på egen hand ordnar bostad har i särskilda fall i stället rätt till bostads- ersättning. Grunder för beräkning av beloppen samt närmare före- skrifter om vad de olika formerna av ersättning lämnas för framgår av FMA. Av 2 § den förordningen framgår dock att bestämmelser om avgifter för hälso- och sjukvård, tandvård och läkemedel finns i för- ordningen (1994:362) om vårdavgifter m.m. för vissa utlänningar (se vidare nedan).
Vidare anges i 5 § FMA att dagersättning ska täcka avgifter för bland annat tandvård om inte annat följer av särreglerna om avgift för asylsökandes tandvård. Dagersättningen är således tänkt att an- vändas för att betala de 50 kronor som tandvården kommer att kosta utlänningen. När det gäller själva dagersättningsbeloppet framgår av 6 § FMA att dagersättning för en ensamstående person lämnas med 71 kronor. När fri mat ingår i inkvarteringen lämnas 24 kronor per dag. För sammanboende och barn lämnas reducerade belopp: Dag- ersättning inklusive egen mathållning lämnas med 61 kronor för sammanboende och hemmavarande vuxna, med 37 kronor för barn upp till tre år, med 43 kronor för barn mellan 4 och 10 år och 50 kro- nor för barn mellan 11 och 17 år. När fri mat ingår är motsvarande belopp 19 kronor för sammanboende och hemmavarande vuxna respektive 12 kronor för barn under 18 år. För familjer som har fler än två barn lämnas hel dagersättning endast för de två äldsta barnen.
125Se HFD 2020 ref. 62.
126Prop. 2009/10:60 Nyanlända invandrares arbetsmarknadsetablering – egenansvar med profes- sionellt stöd, s. 115.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
För vart och ett av de yngre barnen lämnas dagersättning med hälf- ten av det belopp som annars hade gällt.
Närmare föreskrifter om bestämmande av dagersättning finns i 22–26 §§ Migrationsverkets föreskrifter om mottagande av asyl- sökande m.fl. Vid prövningen av en utlännings behov av dagersätt- ning ska det tas hänsyn till utlänningens inkomst samt till alla kon- tanter, banktillgodohavanden och andra tillgångar som utlänningen faktiskt kan förfoga över eller få tillgång till. En tillgång som det inte skäligen kan krävas att utlänningen säljer ska dock inte påverka be- hovsprövningen. Dagersättning får sedan lämnas med ett belopp som utgör mellanskillnaden mellan utlänningens egna medel och den dag- ersättningsnivå som följer av en beräkning enligt FMA under aktuell utbetalningsperiod. Ett beslut att bevilja dagersättning gäller för en bestämd tidsperiod eller tills vidare och beviljas tidigast från dagen då en skriftlig ansökan kommit in. En ändring av beslut om dag- ersättning påverkar inte utlänningens rätt till redan utbetald dagersätt- ning. Under vissa omständigheter kan ersättningen beviljas kortare tid än en månad.
Av 10 § LMA framgår att dagersättningen i vissa fall får sättas ned. Så får ske om en utlänning som fyllt 18 år utan giltigt skäl vägrar att delta i viss verksamhet eller försvårar utredningen i ärendet om uppe- hållstillstånd på vissa sätt. Nedsättningen får dock inte avse den del av ersättningen som är avsedd att täcka utgifter för utlänningens egen mathållning. Dagersättningen får sättas ned helt för asylsökande och massflyktingar som erbjuds fri kost på förläggning och även efter det att nedsättning har gjorts om utlänningen utan giltigt skäl upprepar sitt beteende. Bestämmelserna om nedsättning av dagersättning till- lämpas också i de fall en utlänning utan giltigt skäl vägrar att med- verka till åtgärd som är nödvändig för att ett beslut om avvisning eller utvisning ska kunna verkställas.
Även det särskilda bidraget är av intresse för utlänningars tand- vårdsavgifter. Sådant bidrag lämnas enligt 7 § FMA för kostnader som uppstår på grund av särskilda behov. Det får avse kostnader som är nödvändiga för en dräglig livsföring, till exempel kostnader för vin- terkläder, glasögon, kosttillskott och spädbarnsutrustning. Det upp- lyses i samma bestämmelse om att särskilt bidrag i vissa fall får läm- nas enligt förordningen om vårdavgifter m.m. för vissa utlänningar för avgifter för bland annat tandvård (se nedan). Det har meddelats verkställighetsföreskrifter om det särskilda bidraget i 27–32 §§ Migra-
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
tionsverkets föreskrifter om mottagande av asylsökande m.fl. Det särskilda bidraget ska enligt dessa bestämmelser beviljas utifrån det billigaste tillgängliga alternativet. Om det är nödvändigt för en dräg- lig livsföring får en utlänning vars dagersättning har satts ned i stället beviljas särskilt bidrag för vissa kostnader, bland annat tandvård. En ansökan om särskilt bidrag ska handläggas så snart som möjligt och bidraget ska betalas ut så snart som möjligt.
Den som ansöker om ekonomiskt bistånd ska enligt 33 § samma föreskrifter inställa sig personligen om Migrationsverket anser att det behövs för utredningen av ärendet. Om rätten till bistånd upphör eller utlänningen inte längre omfattas av LMA, när utlänningen hålls i förvar, ska ett särskilt uppsatt beslut fattas om detta, vilket framgår av 34 §. Utbetalning av ekonomiskt bistånd får enligt 35 § samma föreskrifter ske genom insättning på ett betalkort som Migrations- verket tillhandahåller utlänningen.
Vad gäller logi ska den som har inkomst av förvärvsarbete eller som har annan inkomst eller egna tillgångar och som har logi på en förläggning betala ett skäligt belopp som ersättning till Migrations- verket. När kost ingår i inkvarteringen på en förläggning ska skälig ersättning betalas även för detta. Utredningen har inhämtat uppgif- ter från Migrationsverket om hur verket handlägger frågor om be- talning för logi. Ersättningens storlek bestämmas med hänsyn till vad som kan anses skäligt i förhållande till inkvarteringens standard och den sökandes totala inkomst per månad. När utlänningens behållning efter att logiersättning är betald understiger riksnormen för försörj- ningsstöd ska utlänningen inte betala för logi. Riksnormen regleras i 2 kap. 1 § socialtjänstförordningen (2001:937) och utgör summan av de månatliga personliga kostnaderna för samtliga medlemmar i ett hus- håll och de gemensamma hushållskostnaderna. År 2024 är den person- liga kostnaden 3 800 kronor för en ensamstående vuxen och 6 850 kro- nor för sammanboende. Personliga kostnader för hemmavarande barn varierar mellan 2 640 och 4 820 kronor per barn beroende på ålder. Om barn mellan 0 och 6 år äter lunch inom barnomsorgen sänks belop- pen med mellan 170 och 320 kronor. De månatliga hushållsgemen- samma kostnaderna varierar mellan 1 230 och 2 730 kronor beroende på antalet hushållsmedlemmar.
Avgörande är om utlänningen har egna medel den månad då räk- ningen ska betalas, vilket är månaden efter den månad som räkningen avser. En person kan vara skyldig att fortsätta att betala ersättning
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
även om inkomsten en enstaka månad är lägre än tidigare och även en tid efter det att en anställning upphört, om personen rimligen borde ha kunnat förutse att dennes ekonomiska situation skulle komma att bli ansträngd. Ersättningskraven får dock inte grundas på dagersätt- ningar som personen sparat för de mera långsiktiga behov som dag- ersättningen ska täcka.
Beloppen för hur mycket ersättning en person eller familj ska be- tala för boende utgår från beräkningen av kostnaden som Migrations- verket i genomsnitt betalar per person för lägenhetsboende, vilket för närvarande är 70 kronor per person och dygn. För barn tas en halv avgift ut, för maximalt två barn. För mat ska 47 kronor betalas för en ensamstående vuxen och 42 kronor för en som sammanbor med en partner. Samma belopp gäller för vuxna hemmavarande barn. För yngre barn är priset mellan 25 och 38 kronor beroende på barnets ålder. Ersättningen för mat är betydligt lägre än den faktiska kost- naden och de kostnadsberäkningar som ligger till grund för riksnor- men. Ersättning för mat ska därför enligt Migrationsverket som regel betalas även i de fall inte alla måltider äts i boendet.
Bostadsersättning för boende som ordnats på egen hand får enligt 4 § FMA beviljas den som har arbetstillstånd eller undantag från skyl- digheten att ha arbetstillstånd, har fått eller erbjudits en anställning om minst tre månader och måste flytta till en ort där Migrations- verket saknar möjlighet att erbjuda anläggningsboende för att kunna påbörja anställningen. Bostadsersättning lämnas så länge anställnings- förhållandet består. Ersättning lämnas med 350 kronor per månad. För det fall utlänningens familj flyttar med till anställningsorten läm- nas bostadsersättning sammanlagt för familjen med 850 kronor per månad. Det framgår av 20 och 21 §§ Migrationsverkets föreskrifter om mottagande av asylsökande m.fl. att utlänningen ska uppge sin bostadsadress för Migrationsverket. I en ansökan om dagersättning eller särskilt bidrag ska uppgifter lämnas om bostadens beskaffenhet.
En utlänning har enligt 10 a § LMA inte rätt till dagpenning eller särskilt bidrag om denne på egen hand ordnar bostad och bostaden ligger i en del av en kommun som vid inflyttningen och under den tid utlänningen bor i den anses ha sociala och ekonomiska utmaningar. Detta gäller dock inte om det är uppenbart oskäligt att utlänningen inte får rätt till sådant bistånd.
Migrationsverkets beslut kan enligt 22 § LMA överklagas till den förvaltningsrätt inom vars domkrets utlänningen vistades när beslutet
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
fattades. Prövningstillstånd krävs vid överklagande till kammarrätten. Verkets biståndsbeslut gäller omedelbart. Det framgår av 21 § att stäm- ningsmannadelgivning inte får ske genom att handlingen lämnas till en annan person än delgivningsmottagaren eller genom att handlingen lämnas i eller i anslutning till delgivningsmottagarens hemvist. Det- samma gäller kungörelsedelgivning, såvida inte det gäller mål i allmän förvaltningsdomstol och utlänningen lämnat landet och dessutom saknar känt hemvist och det inte kan klarläggas var han eller hon uppe- håller sig.
Rätten till bistånd enligt LMA kan upphöra
Rätten till bistånd upphör enligt 11 § första stycket LMA när uppe- hållstillstånd ges eller när utlänningen lämnar landet.
För en vuxen utlänning som inte bor tillsammans med ett eget barn under 18 år, eller ett barn under 18 år för vilket han eller hon får anses ha trätt i föräldrarnas ställe, och som ska avvisas eller utvisas upphör rätten till bistånd när en tidsfrist för frivillig avresa löper ut. När det inte finns någon tidsfrist för frivillig avresa upphör rätten dock redan när avlägsnandebeslutet fått laga kraft. I båda fallen görs undantag i situationer där det vore uppenbart oskäligt om rätten till bistånd upphörde, exempelvis i situationer där verkställighet inte kan ske trots att utlänningen fullt ut har verkat för att verkställighet ska kunna ske, eller verkställighet inte kan ske på grund av allvarlig sjuk- dom av tillfällig karaktär. Av naturliga orsaker görs också undantag för det fall ett avlägsnandebeslut inhiberas eller en ny prövning ska ske av frågan om uppehållstillstånd. Rätten till bistånd upphör då, om det inte är uppenbart oskäligt, i stället en vecka efter det att av- lägsnandebeslutet på nytt blir verkställbart. Motsvarande gäller när rätten till bistånd har upphört och det därefter beslutas om inhibi- tion eller ny prövning i ärendet om uppehållstillstånd. Utlänningen har då enligt 11 a § samma lag efter anmälan till Migrationsverket åter rätt till bistånd. Frågor om bland annat verkställighet, verkställighets- hinder och inhibition regleras i 12 kap. utlänningslagen. Ett avvisnings- beslut eller ett utvisningsbeslut avseende en utlänning får enligt prin-
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
cipen om ”non-refoulement” inte verkställas vid risk för utlänningens frihet eller liv.127
Enligt 15 § Migrationsverkets föreskrifter om mottagande av asyl- sökande m.fl. ska utskrivning från mottagningsenhet ske om utlän- ningens rätt till bistånd upphör enligt 11 eller 11 a § lagen (1994:137) om mottagande av asylsökande m.fl., asylansökan avskrivits eller ut- länningen inte längre är asylsökande eller massflykting, utlänningen håller sig undan verskälltighet av avlägsnande eller utlänningen tas i förvar.
Den som håller sig undan har inte rätt till bistånd
Den som håller sig undan så att ett beslut om avvisning eller utvis- ning inte kan verkställas har enligt 12 § LMA inte rätt till bistånd. I rättsfallet HFD 2018 ref. 39 uttalade HFD att en sådan utlänning inte heller hade rätt till försörjningsstöd enligt socialtjänstlagen (2001:453) eftersom utlänningen i fråga inte upphörde att omfattas av LMA:s personkrets. I 1 § andra stycket den lagen anges nämligen att den som omfattas av den lagen inte har rätt till bistånd enligt 4 kap. 1 § socialtjänstlagen för förmåner av motsvarande karaktär.
Sekretess med mera
Ärenden om bistånd åt bland annat asylsökande och andra utlän- ningar omfattas av socialtjänstsekretessen, vilket framgår av 26 kap. 1 § offentlighets- och sekretesslagen (2009:400, OSL). Sekretessen gäller för uppgift om en enskilds personliga förhållanden, om det inte står klart att uppgiften kan röjas utan att den enskilde eller någon när- stående till denne lider men.
Inom tandvården gäller sekretess för uppgift om en enskilds hälso- tillstånd eller andra personliga förhållanden, om det inte står klart att uppgiften kan röjas utan att den enskilde eller någon närstående till denne lider men vilket framgår av 25 kap. 1 § samma lag. En region är trots denna sekretessbestämmelse enligt 10 § förordningen (1996:1357) om statlig ersättning för hälso- och sjukvård till asylsökande skyldig
127Se bland annat Fridström, I., Utlänningslag (2005:716) 12 kap., Lexino 2015-02-27 (JUNO); och Sandesjö, H. & Wikrén, G., Utlänningslagen (den 14 juni 2024, JUNO), kommentaren till 12 kap.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
att lämna Migrationsverket de uppgifter som krävs för att bedöma regionens rätt till ersättning.
En sekretessbrytande bestämmelse finns i 2 § förordningen (2008:347) om hälso- och sjukvård åt asylsökande m.fl. Av den be- stämmelsen följer att Migrationsverket till berörd region ska lämna uppgifter om utlänningar som omfattas av skyldigheten att erbjuda hälso- och sjukvård och som har etablerat boende inom regionen eller som i annat fall vistas inom regionen. Uppgifter ska avse namn, födelsedatum, adress, språk, hemland, ärendenummer hos Migrations- verket och, i förekommande fall, telefonnummer och e-postadress samt familjemedlemmar.
Själva behandlingen av personuppgifter i Migrationsverkets verk- samhet som rör bland annat mottagande av asylsökande och andra utlänningar samt bistånd och stöd till utlänningar regleras i utlän- ningsdatalagen (2016:27). Enligt 11 § den lagen får verket behandla personuppgifter om det behövs för bland annat utförande av arbets- uppgifter som gäller mottagande och bosättning av asylsökande och andra utlänningar. Det framgår av 14 § att känsliga uppgifter får be- handlas om de är absolut nödvändiga för syftet med behandlingen. Det handlar då om uppgifter som avslöjar ras eller etniskt ursprung, politiska åsikter, religiös eller filosofisk övertygelse eller medlem- skap i en fackförening, genetiska uppgifter, biometriska uppgifter för att entydigt identifiera en fysisk person, uppgifter om hälsa och upp- gifter om en fysisk persons sexualliv eller sexuella läggning.
Mottagande- och återvändandedirektiven
Regler om mottagande av asylsökande finns i Europaparlamentets och rådets direktiv 2013/33/EU av den 26 juni 2013 om normer för mottagande av personer som ansöker om internationellt skydd (mot- tagandedirektivet). Direktivet kommer att upphöra att gälla den 11 juni 2026 och ersätts av det nya mottagandedirektivet, Europaparlamen- tets och rådets direktiv (EU) 2024/1346 av den 14 maj 2024 om nor- mer för mottagande av personer som ansöker om internationellt skydd vilket trädde i kraft den 11 juni 2024. Direktiven ska enligt deras arti- kel 3 tillämpas på alla tredjelandsmedborgare och statslösa personer som ansöker om flyktingstatus eller status som subsidiärt skydds-
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
behövande på en medlemsstats territorium.128 Därmed omfattas tredje- landsmedborgare som påstår sig riskera sådan förföljelse som om- fattas av Genèvekonventionen om flyktingars rättsliga ställning eller riskerar att utsättas för en verklig risk att lida allvarlig skada i sitt hem- land. Detta torde i Sveriges fall motsvara ansökan om uppehållstill- stånd i egenskap av flykting eller alternativt skyddsbehövande. Sam- tidigt framgår av samma artikel att direktivet inte är tillämpbart på ansökningar om diplomatisk eller territoriell asyl som lämnas in till medlemsstaternas beskickningar eller när massflyktsdirektivet är till- lämpbart. Medlemsstaterna får även tillämpa direktivet vid behandling av ansökningar om andra skyddsformer.
Vilka materiella villkor och vilken hälso- och sjukvård de sökande ska erbjudas är bland annat reglerat i mottagandedirektivens arti- kel 17 respektive artikel 19 och 20.10. De sökande ska ges en tillräck- lig levnadsstandard som säkerställer deras uppehälle och skyddar deras fysiska och psykiska hälsa. Medlemsstaterna får kräva att de sökande täcker eller bidrar till kostnaderna för hälso- och sjukvården om de har tillräckliga tillgångar.129 Tillräckliga tillgångar kan utlän- ningarna få genom att till exempel arbeta. Om det framkommer att en sökande hade tillräckliga medel för tillgodosedd hälso- och sjuk- vård, får medlemsstaterna begära återbetalning av den sökande. Med- lemsstaterna ska vid bedömningen av en sökandes tillgångar respektera proportionalitetsprincipen och ta hänsyn till sökandens individuella förhållanden och behovet av att respektera hans eller hennes värdig- het och personliga integritet, inbegripet sökandens särskilda motta- gandebehov.
Vilken hälso- och sjukvård som ska erbjudas framgår av artikel 19.1 respektive artikel 22.1 där det bland annat slås fast att medlems- staterna ska se till att sökande får nödvändig hälso- och sjukvård som åtminstone ska innefatta akutsjukvård och nödvändig behandling av sjukdomar. Medlemsstaterna ska även enligt artikel 25.1 respektive artikel 28.1 se till att personer som utsatts för tortyr, våldtäkt eller andra grova våldshandlingar får nödvändig behandling för de skador
128Se artikel 3.7 i Europaparlamentets och rådets förordning (EU) 2024/1347 av den 14 maj 2024 om normer för när tredjelandsmedborgare eller statslösa personer ska anses berättigade till internationellt skydd, för en enhetlig status för flyktingar eller personer som uppfyller kraven för att betecknas som subsidiärt skyddsbehövande och för innehållet i det beviljade skyddet, om ändring av rådets direktiv 2003/109/EG och om upphävande av Europaparlamentets och rådets direktiv 2011/95/EU.
129Detta gäller inte där hälso- och sjukvården erbjuds dessa medlemsstaters egna medborgare kostnadsfritt.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
som förorsakats av dessa gärningar, särskilt genom tillgång till lämp- lig medicinsk och psykisk behandling eller vård. Det anges även i artikel 21 respektive artikel 24 att de senare personernas särskilda situation ska beaktas. Medan de så kallade materiella mottagnings- villkoren får inskränkas eller dras in i vissa fall enligt artikel 20 respek- tive artikel 23 ska medlemsstaterna under alla omständigheter säker- ställa tillträde till sjukvård och värdiga levnadsvillkor för alla sökande.
Det framgår inte om tandvård ryms i begreppet hälso- och sjuk- vård, men i Europeiska stödkontoret för asylfrågors (Easos) riktlin- jer verkar detta förutsättas eftersom tandläkare ingår i riktlinjens kate- gori vårdpersonal.130 Easo motsvaras i dag av Europeiska unionens asylbyrå (EUAA).
Den asylsökande som fått avslag och därför fått ett avlägsnande- beslut omfattas av Europaparlamentets och rådets direktiv 2008/ 115/EG av den 16 december 2008 om gemensamma normer och för- faranden för återvändande av tredjelandsmedborgare som vistas olag- ligt i medlemsstaterna (återvändandedirektivet). Enligt det direktivets artikel 14 ska medlemsstaterna under den tidsfrist för frivillig avresa som löper beakta principen om att akutsjukvård och nödvändig be- handling av sjukdomar ska tillhandahållas. Utsatta personers särskilda behov ska beaktas, enligt samma artikel. Som framgår av direktivets titel ska det tillämpas i situationer där tredjelandsmedborgare vistas olagligt på en medlemsstats territorium. Den nyss nämnda artikeln är emellertid enbart tillämpbar när en tidsfrist för frivillig avresa fastställts i ett återvändandebeslutet eller när verkställigheten av av- lägsnandet skjutits upp i vissa fall. Av artikel 8 följer att medlems- staterna i andra fall ska vidta alla nödvändiga åtgärder för att verk- ställa ett avlägsnande.
Massflyktsdirektivet
Medlemsstaterna ska se till att personer i behov av tillfälligt skydd får sina behov tillgodosedda på vissa områden. Bestämmelser om detta finns i rådets direktiv 2001/55/EG av den 20 juli 2001 om minimi-
130Easos riktlinjer om mottagningsvillkor, 2016, s. 33; Easos inrättades genom Europaparlamentets och rådets förordning (EU) nr 439/2010 av den 19 maj 2010 om inrättande av ett europeiskt stödkontor för asylfrågor. Den förordningen är numera upphävd och ersatt av Europaparla- mentets och rådets förordning (EU) 2021/2303 av den 15 december 2021 om Europeiska unionens asylbyrå och om upphävande av förordning (EU) nr 439/2010.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
normer för att ge tillfälligt skydd vid massiv tillströmning av för- drivna personer och om åtgärder för att främja en balans mellan med- lemsstaternas insatser för att ta emot dessa personer och bära följ- derna av detta (massflyktsdirektivet). Enligt dess artikel 1 är syftet med direktivet att bland annat fastställa miniminormer för att ge tillfälligt skydd vid massiv tillströmning av fördrivna personer från tredje land vilka inte kan återvända till sitt ursprungsland. Enligt arti- kel 4 i direktivet ska varaktigheten för sådant tillfälligt skydd vara ett år och förlängas automatiskt med sex månader i taget i högst ett år. Enligt artikel 6 ska det tillfälliga skyddet upphöra att gälla när den längsta tillåtna varaktigheten har löpt ut eller rådet beslutar så.
Medlemsstaterna ska enligt artikel 13 se till att massflyktingar får sina behov tillgodosedda när det gäller social välfärd och uppehälle, om de saknar tillräckliga medel, samt sjukvård. Sjukvården ska åt- minstone innefatta akutsjukvård och nödvändig behandling av sjuk- domar. Till personer som åtnjuter tillfälligt skydd och har särskilda behov på grund av till exempel tortyr, våldtäkt eller andra former av psykiskt, fysiskt eller sexuellt våld ska nödvändig läkarvård eller annan hjälp tillhandahållas.
Rådet beslutade den 4 mars 2022 att massflyktsdirektivet är till- lämpligt på personer som till följd av den ryska invasionen fördrivits från Ukraina den 24 februari samma år eller senare.131 Det tillfälliga skyddet har sedermera även förlängts till och med den 4 mars 2025.
Personkrets i lagen om hälso- och sjukvård åt asylsökande m.fl.
För att övergå till skyldigheten att erbjuda hälso- och sjukvård in- klusive tandvård kan utredningen konstatera att det i 3 § lagen om hälso- och sjukvård åt asylsökande m.fl. anges att regionens skyldig- heter endast gäller utlänningar som vistas inom regionen. När det gäller ytterligare avgränsningar framgår av 4 § att lagen omfattar asylsökande, massflyktingar, förvarstagna och bevispersoner. Sedan tidsbegränsade uppehållstillstånd, i stället för permanenta, blivit huvudregel för mål- gruppen har emellertid ett tillägg gjorts så att asylsökande enbart om- fattas av regionens skyldighet enligt den nu aktuella lagen om de inte är folkbokförda i Sverige. Samma begränsning gäller för massflyk-
131Rådets genomförandebeslut (EU) 2022/382 av den 4 mars 2022 om fastställande av att det föreligger massiv tillströmning av fördrivna personer från Ukraina i den mening som avses i artikel 5 i direktiv 2001/55/EG, med följden att tillfälligt skydd införs.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
tingar. Folkbokförda flyktingar som ansöker om fortsatt uppehålls- tillstånd omfattas därmed inte på nytt genom sin ansökan.132 Av 4 § andra stycket lagen om hälso- och sjukvård åt asylsökande m.fl. fram- går vidare att skyddssökande omfattas av lagen även om de har med- delats ett beslut om avvisning eller utvisning. Det gäller dock inte en utlänning som håller sig undan så att beslutet inte kan verkställas.
Den som efter inflyttning anses vara bosatt i Sverige ska enligt 1 § folkbokföringslagen (1991:481) folkbokföras. En person anses bo- satt här i landet om han eller hon kan antas komma att regelmässigt tillbringa sin dygnsvila i Sverige under minst ett år.133 Det framgår av 4 § samma lag att en utlänning som måste ha uppehållsrätt eller uppe- hållstillstånd för att få vistas i Sverige, får folkbokföras endast om detta villkor är uppfyllt eller om det finns synnerliga skäl. Sådana per- soner som utvisats men vars beslut inte kan verkställas i den delen kan omfattas av undantaget när vistelsen i landet kan förutses vara under längre tid.134 Ett tidsbegränsat uppehållstillstånd får beviljas om det finns ett hinder, som inte är bestående. Om verkställighetshind- ret bedöms vara bestående kan det bli fråga om uppehållstillstånd på grund av synnerligen ömmande omständigheter.135
Beträffande gruppen förvarstagna framgår av förordningen om vårdavgifter m.m. för vissa utlänningar att de omfattas, under förutsätt- ning att de placerats i Migrationsverkets lokaler. En utlänning som fyllt 18 år får tas i förvar i fyra olika situationer enligt 10 kap. 1 § ut- länningslagen. Den första situationen brukar kallas identitetsförvar och föreligger om identiteten är oklar vid ankomsten till Sverige eller när ansökan om uppehållstillstånd görs och utlänningen inte heller kan göra den uppgivna identiteten sannolik. Ett ytterligare villkor är att utlänningens rätt att resa in i eller vistas i Sverige inte ändå kan be- dömas. Den andra situationen, utredningsförvar, föreligger om förvar är nödvändigt för att en utredning om utlänningens rätt att stanna i Sverige ska kunna genomföras. Den tredje föreligger när det är sanno- likt att utlänningen kommer att avvisas eller utvisas av en orsak som
132Prop. 2016/17:172 Ett sammanhållet mottagande med tidsbegränsade uppehållstillstånd, s. 46.
133Beträffande massflyktingar finns för närvarande hinder för folkbokföring, om de kan antas komma att vistas i landet under kortare tid än tre år. I prop. 2023/24:151 Förbättrade levnads- villkor för utlänningar med tillfälligt skydd föreslås dock att massflyktingar ska kunna folkbok- föras tidigare än vad nuvarande reglering medger. Förslaget bereds i riksdagen. Beslut väntas under hösten 2024.
134Jfr prop. 1990/91:153 om ny folkbokföringslag m.m., s. 34.
135Se utlänningslagen 5 kap. 6 och 11 §§; se även Fridström, I., Utlänningslag (2005:716) 5 kap.
11§, Karnov (JUNO) (besökt 2024-07-30).
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
inte har samband med brottmål, vilket i regel benämns sannolikhets- förvar. Slutligen föreligger den fjärde situationen när förvaret syftar till att förbereda eller genomföra verkställigheten av ett beslut om av- lägsnande, det vill säga avvisning eller utvisning.
En utlänning som hålls i förvar ska enligt 11 kap. 1 § utlännings- lagen behandlas humant och dennes värdighet ska respekteras. Ut- länningen ska informeras om sina rättigheter och skyldigheter samt om de regler som gäller i förvarslokalerna. Samma kapitel innehåller ytterligare bestämmelse om villkoren för utlänningens vistelse i för- varet. Av intressen för detta betänkande är 5 § första stycket där det slås fast att en utlänning som hålls i förvar ska ha tillgång till hälso- och sjukvård i samma omfattning som den som ansökt om uppe- hållstillstånd i egenskap av flykting eller alternativt skyddsbehövande, det vill säga enligt lagen om hälso- och sjukvård åt asylsökande m.fl. Detta gäller även om utlänningen inte har ansökt om ett sådant till- stånd. En utlänning som hålls i förvar har vidare enligt 13 § rätt att få dagersättning och särskilt bidrag. I förarbetena anfördes att ett rimligt ersättningsalternativ var att en utlänning som hölls i förvar fick samma ersättning som en asylsökande som har logi på en för- läggning där fri kost ingår i inkvarteringen.136
På EU-nivå finns bestämmelser om förvar i flera olika rätts- akter.137 Enligt artikel 16.3 i återvändandedirektivet ska särskild upp- märksamhet ska ägnas åt situationen för utsatta personer. Akutsjuk- vård och nödvändig behandling av sjukdomar ska tillhandahållas. Bestämmelser om förutsättningar för förvar av asylsökande finns i artikel 44 i Europaparlamentets och rådets förordning (EU) 2024/1351 av den 14 maj 2024 om asyl- och migrationshantering, om ändring av förordningarna (EU) 2021/1147 och (EU) 2021/1060 och om upp- hävande av förordning (EU) nr 604/2013 (asylprocedurförordningen)138 och artiklarna 11–13 i mottagandedirektivet.
136Prop. 1996/97:147 Ändring i utlänningslagens förvarsbestämmelser, s. 27.
137Bestämmelser om förutsättningar för förvar av asylsökande finns i artikel 28 i Europaparla- mentets och rådets förordning (EU) nr 604/2013 av den 26 juni 2013 om kriterier och meka- nismer för att avgöra vilken medlemsstat som är ansvarig för att pröva en ansökan om inter- nationellt skydd som en tredjelandsmedborgare eller en statslös person har lämnat
in i någon medlemsstat (Dublinförordningen) och artikel 26 i Europaparlamentets och rådets direktiv 2013/32/EU av den 26 juni 2013 om gemensamma förfaranden för att bevilja och åter- kalla internationellt skydd (asylprocedurdirektivet).
138Europaparlamentets och rådets direktiv 2013/32/EU av den 26 juni 2013 om gemensamma förfaranden för att bevilja och återkalla internationellt skydds (asylprocedurdirektivets) gil- tighet ska upphöra den 1 juni 2026 då i stället Europaparlamentets och rådets förordning (EU) 2024/1348 av den 14 maj 2024 om upprättande av ett gemensamt förfarande för internationellt skydd i unionen och om upphävande av direktiv 2013/32/EU ska tillämpas.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
Gruppen bevispersoner definieras i lagen så att den gäller utlän- ningar som vistas här med stöd av ett tidsbegränsat uppehållstill- stånd enligt 5 kap. 15 eller 15 d § utlänningslagen. I huvudsak rör det sig om utlänningar som beviljats uppehållstillstånd för att förunder- sökning eller huvudförhandling i brottmål ska kunna genomföras (se ovan). En bevisperson omfattas, förutom när ansökan gjorts av för- undersökningsledan, om utlänningen efter egen ansökan beviljats förlängt uppehållstillstånd med anledning av att talan väckts om rätt till lön och annan ersättning för arbete utfört av utlänningen. Där- med täcker begreppet utlänningar som omfattas av rådets direktiv 2004/81/EG av den 29 april 2004 om uppehållstillstånd till tredje- landsmedborgare som har fallit offer för människohandel eller som har fått hjälp till olaglig invandring och vilka samarbetar med de be- höriga myndigheterna. Enligt artikel 7.1 i det direktivet ska en med- lemsstat se till att de i målgruppen som saknar tillräckliga tillgångar ges en levnadsstandard som garanterar deras uppehälle och att de får till- gång till akutsjukvård innan uppehållstillstånd utfärdats. Vidare fram- går av artikel 9.1 att de innehavare av uppehållstillstånd som inte har tillräckliga medel ska få minst den behandling som anges i artikel 7.
Regionens ansvar att erbjuda tandvård
I lagen om hälso- och sjukvård åt asylsökande m.fl. finns bestämmel- ser om regionernas skyldigheter att, utöver vad som följer av tand- vårdslagen, erbjuda tandvård åt bland annat asylsökande.139 Enligt 6 § den lagen begränsas skyldigheten att erbjuda tandvård åt asylsökande, massflyktingar och förvarstagna hos Migrationsverket som fyllt 18 år till tandvård som inte kan anstå. För barn däremot gäller enligt 5 § samma lag att tandvård ska erbjudas i samma omfattning som erbjuds den som är bosatt inom regionen. Som nämns ovan ska Migrations- verket upplysa regionen om utlänningar som etablerat sig i regionen. Det framgår även att bevispersoner ska erbjudas vård i samma om- fattning som erbjuds bosatta inom regionen.
När det gäller begreppet tandvård som inte kan anstå ska vården enligt förarbetena omfatta vård och behandling av sjukdomar och skador i de fall där även en måttlig fördröjning bedöms kunna med- föra allvarliga följder för patienten. Även följdinsatser till sådan vård
1391 § lagen (2008:344) om hälso- och sjukvård åt asylsökande m.fl.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
innefattas.140 I Socialstyrelsens numera upphävda allmänna råd om hälso- och sjukvård för asylsökande och flyktingar (1995:4) anfördes att en uttömmande definition av begreppen omedelbar vård och vård som inte kan anstå inte kunde göras. Det var enligt myndigheten en- dast den vårdansvarige läkaren som utifrån förutsättningarna i det enskilda fallet bedömde om en sådan situation förelåg. Myndigheten menade dock att omedelbar vård eller vård som inte kan anstå bland annat innefattade sammanhängande följdinsatser som exempelvis tand- protes om tandextraktioner utförts på ersättningsberättigad indika- tion. Socialstyrelsen anförde även följande.
Till behovet av omedelbar vård eller vård som inte kan anstå räknas akuta, infektiösa tillstånd i tänderna och deras omgivning, svåra smärttillstånd av varierande orsak samt traumatiska tandskador av sådan natur att de kräver omedelbart omhändertagande. Vid traumafall bör en noggrann gränsdragning ske mellan vad som kan anses fordra omedelbar vård och vad som inte kan anses kräva detta. Förlust av en eller flera tänder i sam- band med trauma medför oftast behov av temporär protetisk ersättning medan den definitiva protetiska behandlingen får anstå. Vid frakturerad tandkrona bör roten skyddas med provisorisk kronersättning. Sekun- därkariesangrepp i anslutning till kron- eller brokonstruktioner, som kan äventyra bibehållandet av konstruktionen, bör åtgärdas.
Fastsättning av lossnad krona, lagning av avtagbar protes samt ersätt- ning av sådan protes som gått förlorad eller skadats så att den inte kan lagas, bör även ingå i ersättningsberättigad vård under förutsättning att protesen kan anses absolut nödvändig från estetisk och funktionell syn- punkt för den vårdsökande.
Vid akuta fall med pulpaskada eller osteit bör lämpligheten av rot- behandling eller extraktion prövas varvid indikationerna för extraktion vidgas. Därvid bör hänsyn tas till inte bara tandens värde från funktio- nell och estetisk synpunkt utan även till den vårdsökandes bettstatus i övrigt.
Socialstyrelsen har sedermera i rapport om vård till så kallade pappers- lösa framfört samma uppfattning såvitt gäller förutsättningarna för att formulera en uttömmande definition av vård som inte kan anstå. Enligt myndigheten måste patienten bli undersökt och bedömd en- ligt gängse praxis vid varje tillfälle. Utifrån den undersökningen och bedömningen av vårdbehovet ska följande bedömas: svårighetsgra- den och risken för allvarliga följder om vårdåtgärder inte ges relativt omgående, risken för utveckling av allvarligt sjukdomstillstånd, ris- ken för att utebliven vård leder till mer omfattande behov av vård
140Se prop. 1993/94:94 Mottagande av asylsökande m.m., s. 55 f.; och prop. 2007/08:105 Lag om hälso- och sjukvård åt asylsökande m.fl., s. 29.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
och behandling och möjligheten att undvika mer resurskrävande akuta behandlingsåtgärder.141
Avgift och finansiering
Regeringen har meddelat föreskrifter i förordningen om vårdavgifter
m.m.för vissa utlänningar. Av 1 § den förordningen framgår att den gäller vårdavgifter för asylsökande, massflyktingar och förvarstagna i Migrationsverkets lokaler. Enligt 8 § samma förordning ska dessa utlänningar betala avgift med 50 kronor för behandling hos en tand- läkare inom folktandvården och för behandling hos en tandläkare som tillhör en vårdgivare som regionen slutit avtal med. Tandvården är dock kostnadsfri för utlänningar som inte har fyllt 18 år. Om en ut- länning på grund av akut behov har anlitat en annan tandläkare än en sådan som avses i den nämnda bestämmelsen, får Migrationsverket betala ett särskilt bidrag till utlänningen för den del av avgiften som överstiger 50 kronor, vilket framgår av 9 § samma förordning. Vid särskilda skäl får Migrationsverket enligt 10 § samma förordning även i andra fall betala särskilt bidrag för vårdavgiften. En utlänning som ansöker om sådant särskilt bidrag ska enligt 30 § Migrationsverkets föreskrifter om mottagande av asylsökande m.fl. lämna in de kvitton som behövs för att pröva ansökan. Av 31 § samma föreskrifter fram- går att Migrationsverket endast beviljar särskilt bidrag om det finns synnerliga skäl när vårdgivaren tagit ut annan avgift än som framgår av förordningen. I förordningen om vårdavgifter m.m. för vissa ut- länningar finns visserligen även en bestämmelse om att Migrations- verket får betala ett särskilt bidrag när en utlänning inom loppet av en sexmånadersperiod har betalat mer än 400 kronor. Den regeln av- ser dock inte tandvård.
Förordningen om statlig ersättning för hälso- och sjukvård till asylsökande innehåller bestämmelser om statlig ersättning till regio- ner för bland annat kostnader för omedelbar tandvård och tandvård som inte kan anstå till asylsökande, massflyktingar och vissa förvars- tagna som fyllt 18 år, vilket följer av 1, 2 och 5 a §§ den förordningen. För barn ges ersättning för tandvård utan de begränsningar som gäller för vuxna. För sådana utlänningar som vistas på en förläggning får
141Socialstyrelsen, Vård för papperslösa. Vård som inte kan anstå, dokumentation och identifier- ing vid vård till personer som vistas i landet utan tillstånd, 2014, s. 26 f.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
ersättning enligt 4 § samma förordning ges även efter det att de har beviljats uppehållstillstånd, om de inte anvisats eller kunnat utnyttja en anvisad plats i en kommun. För utlänningar som har sökt asyl och som inte vistas på förläggning när de beviljas uppehållstillstånd finns rätten till ersättning kvar under en månad från det att tillstånd har be- viljats. Ersättning får enligt 5 § samma förordning inte ges om utlän- ningen håller sig undan så att ett beslut om avvisning eller utvisning inte kan verkställas.
Det framgår av 6 § samma förordning att hälso- och sjukvård in- klusive tandvård ersätts i form av en schablonersättning som lämnas till regionen med ett visst belopp per kvartal och person för utlän- ningar som bor inom regionen och är registrerade hos Migrations- verket den sista dagen i kvartalet. Schablonersättningen är sedan 2020 oförändrad och uppgår till 3 740 kronor för personer till och med 18 år, 4 435 kronor för personer från och med 19 år till och med 60 år och 5 635 kronor för personer som är 61 år eller äldre. Beträffande för- varstagna betalar Migrationsverket enligt 8 a § samma förordning ut ersättning efter ansökan i efterskott. Ersättning i det fallet ges dock inte för vård till dem som är folkbokförda i Sverige. Enligt en regel i 7 § förordningen får Migrationsverket betala ut särskild ersättning för vård, bland annat tandvård, åt asylsökande och massflyktingar, om kostnaden för en vårdkontakt uppgår till mer än 100 000 kronor be- räknad enligt riksavtalet för hälso- och sjukvård. Särskild ersättning betalas ut efter ansökan till Migrationsverket efter avslutad vårdkon- takt. Vid långvarig vårdkontakt får utbetalning emellertid ske kvar- talsvis i efterskott. Riksavtalet omfattar dock endast oralkirurgi när det gäller tandvård.142
Regioner är enligt 10 § samma förordning skyldiga att lämna Migra- tionsverket de uppgifter som krävs för bedömningen av deras rätt till ersättning.
När det gäller bevispersoner framgår av 17 § förordningen om stat- lig ersättning för asylsökande m.fl. att en region har rätt till ersättning för kostnader för den hälso- och sjukvård som den lämnat. Bestäm- melsen nämner emellertid enbart bevispersoner som är här efter en ansökan av förundersökningsledaren (se ovan).
142Sveriges Kommuner och Landsting, Riksavtal för utomlänsvård och kommentarer, 2014, s. 24.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
3.4.3Tandvård enligt lagen om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd
Bakgrund
Efter att lagen om hälso- och sjukvård åt asylsökande m.fl. trätt i kraft kom utlänningar som vistades i landet utan tillstånd att fortsatt vara hänvisade till osubventionerad omedelbar tandvård enligt tandvårds- lagen. Dessa utlänningar debiterades det pris som gällde enligt det så kallade riksavtalet. Det kom dock i praktiken att vara genom regio- nernas egna budgetar som kostnaderna för vården täcktes eftersom regionernas sällan fick betalt av utlänningen.143 Vidare uppstod ofta situationer i hälso- och sjukvården där det inte gick att avgöra vilken tillgång till vård regionen var skyldig att erbjuda. Personalen ställdes inför svåra avvägningar som upplevdes komma i konflikt med etiska principer. Osäkerheten kom att beskrivas som ett arbetsmiljöpro- blem.144 FN:s specialrapportör kritiserade Sverige för att papperslösa personer måste finansiera sin egen hälso- och sjukvård.145
En särskild utredare fick senare i uppdrag att, mot bakgrund av Sveriges internationella åtaganden, överväga och lämna förslag på en utvidgad skyldighet för regionerna.146 Den utredningen föreslog att såväl asylsökande som personer utan nödvändiga tillstånd att vistas i Sverige skulle erbjudas vård i samma omfattning och på samma vill- kor som bosatta personer enligt den dåvarande hälso- och sjukvårds- lagen. När det gäller tandvård ansågs i utredningsbetänkandet att per- soner i den nyss nämnda målgruppen till och med det år de fyllde nitton år skulle erbjudas regelbunden och fullständig tandvård i samma omfattning och på samma villkor som bosatta i motsvarande ålder. Däremot lades inget förslag när det gäller tandvård för vuxna. Det behövdes, enligt utredningen, ett helt nytt ersättningssystem, varvid
143SOU 2011:48 Vård efter behov och på lika villkor – en mänsklig rättighet, s. 123.
144Ds 2012:36 Hälso- och sjukvård till personer som vistas i Sverige utan tillstånd, s. 57; se även SOU 2011:48 Vård efter behov och på lika villkor – en mänsklig rättighet, s. 268 ff.
145FN:s råd för mänskliga rättigheter, Implementation of General Assembly Resolution 60/251 of 15 March 2006 entitled ”Human Rights Council”. Report of the Special Rapporteur on the right of everyone to the enjoyment of the highest attainable standard of physical and mental health. Mission to Sweden, p. 67–75.
146Kommittédirektiv 2010:7 Hälso- och sjukvård åt asylsökande, personer som håller sig undan verkställighet av ett beslut om avvisning eller utvisning samt personer som befinner sig i Sverige utan att ha ansökt om nödvändiga tillstånd att få vistas i Sverige.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
frågan om hur papperslösa personers identitet skulle säkerställas måste lösas.147
Det nyss nämnda betänkandet ledde inte till några ytterligare lagstiftningsåtgärder. I stället träffades år 2012 en politisk överens- kommelse om att personer som höll sig undan verkställighet av av- visnings- eller utvisningsbeslut och personer som vistades i Sverige utan att ha ansökt om nödvändiga tillstånd skulle få tillgång till sub- ventionerad vård motsvarande den vård som asylsökande hade till- gång till. En del i överenskommelsen var även att regionerna skulle ha möjlighet att erbjuda subventionerad vård därutöver, upp till samma nivå som erbjöds bosatta. I den promemoria som föregick regeringens proposition föreslogs att regionerna skulle vara skyldiga att erbjuda vuxna personer som vistades i landet utan tillstånd vård på samma villkor och under samma förutsättningar som asylsökande personer. Regionerna gavs möjlighet att erbjuda vård därutöver. Barn i mål- gruppen skulle enligt det förslaget erbjudas samma vård som bosatta och asylsökande barn, det vill säga subventionerad fullständig hälso- och sjukvård inklusive regelbunden tandvård. I praktiken innebar det, enligt promemorian, att pågående verksamhet skulle få legal grund. Samtidigt anfördes att den då gällande ordningen, med en differen- tiering av tillgången till subventionerad vård mellan bosatta respek- tive asylsökande och mellan asylsökande och de som vistas olovligen i landet, var utformad utifrån rimliga och sakliga överväganden och hade ett syfte som var förenligt med Sveriges folkrättsliga förplik- telser. Det fick anses sakligt motiverat att göra skillnad mellan utlän- ningar som vistades i Sverige med respektive utan tillstånd.148
I den proposition som sedermera ledde fram till lagen (2013:407) om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd instämde regeringen i huvudsak i förslagen i promemorian.149 I propositionen anfördes även bland annat att den berörda målgruppen skulle ha möjlighet att söka vård hos såväl offent- liga som privata vårdgivare som omfattas av det statliga tandvårds- stödets ersättningssystem.150 Regionerna skulle få ta ut avgifter av patienterna, men avgifterna fick inte vara högre än vad som gällde asyl-
147SOU 2011:48 Vård efter behov och på lika villkor – en mänsklig rättighet.
148Ds 2012:36 Hälso- och sjukvård till personer som vistas i Sverige utan tillstånd, s. 67 ff.
149Prop. 2012/13:109 Hälso- och sjukvård till personer som vistas i Sverige utan tillstånd; och rskr. 2012/13:230.
150Prop. 2012/13:109 Hälso- och sjukvård till personer som vistas i Sverige utan tillstånd, s. 42.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
sökande. Det föreslogs att regionerna skulle kompenseras via en ök- ning av det generella statsbidraget.151
Det finns inga EU-direktiv med motsvarande skyldigheter för medlemsstaterna när det gäller utlänningar som saknar nödvändiga tillstånd att vistas i en medlemsstat, men enligt artikel 35 i EU:s stadga om de grundläggande rättigheterna har var och en rätt till tillgång till förebyggande hälsovård och medicinsk vård på de villkor som fast- ställts i nationell lagstiftning och praxis. En begränsning i utövandet av rättigheterna i stadgan ska enligt artikel 52.1 vara föreskriven i lag och förenlig med det väsentliga innehållet i rättigheterna och fri- heterna enligt stadgan. En begränsning får, med beaktande av propor- tionalitetsprincipen, endast göras om den är nödvändig och faktiskt svarar mot mål av allmänt samhällsintresse som erkänns av unionen eller behovet av skydd för andra människors rättigheter och friheter.
Eftersom situationen för så kallade EU-migranter ofta förs på tal i diskussioner om situationen för så kallade papperslösa kan det här nämnas att det framgår av artiklarna 5 a och 8 i Europaparlamentets och rådets direktiv 2011/24/EU av den 9 mars 2011 om tillämpningen av patienträttigheter vid gränsöverskridande hälso- och sjukvård (patientrörlighetsdirektivet) att det är försäkringsmedlemsstaten som ska se till att kostnaden för gränsöverskridande hälso- och sjukvård ersätts och att försäkringsmedlemsstaten får fastställa ett system för förhandstillstånd. I förordning (EG) nr 883/2004 regleras vidare bland annat vilken medlemsstats lagstiftning som är tillämplig och i vilken medlemsstat vårdförmåner ska ges i vissa situationer.
Personkretsen i lagen om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd
Det framgår av 4 och 5 §§ lagen om hälso- och sjukvård till vissa ut- länningar som vistas i Sverige utan nödvändiga tillstånd att en regions ansvar enligt den lagen omfattar utlänningar som vistas inom regio- nen samtidigt som deras vistelse i Sverige sker utan stöd av myndig- hetsbeslut eller författning. I förarbetena anfördes uttryckligen att två grupper skulle omfattas, nämligen utlänningar som inte ansökt om nödvändiga tillstånd att vistas i Sverige och utlänningar höll sig undan avlägsnandebeslut, se ovan om asylsökande med flera som håller
151Ds 2012:36 Hälso- och sjukvård till personer som vistas i Sverige utan tillstånd, s. 71 ff.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
sig undan.152 Lagen omfattar inte utlänningar vars vistelse i Sverige är avsedd att vara tillfällig. Därmed gäller den inte för till exempel turis- ter eller affärsresenärer.153
När det gäller EU-medborgare kan de, som nyss konstaterats, ha rätt till hälso- och sjukvård i Sverige i enlighet med patientrörlighets- direktivet. Enligt unionsrätten har vidare varje unionsmedborgare rätt att fritt röra sig och uppehålla sig inom medlemsstaternas terri- torium. I Europaparlamentets och rådets direktiv 2004/38/EG av den 29 april 2004 om unionsmedborgares och deras familjemedlemmars rätt att fritt röra sig och uppehålla sig inom medlemsstaternas terri- torier regleras villkoren för unionsmedborgares och deras familje- medlemmars utövande av denna rätt och begränsningar i rättigheterna. Enligt direktivets artikel 6 ska en unionsmedborgare och dennes familje- medlemmar ha rätt att uppehålla sig på en annan medlemsstats terri- torium i högst tre månader utan några andra villkor eller formaliteter än kravet på att inneha ett giltigt identitetskort eller pass. Varje unions- medborgare och dennes familjemedlemmar, när de följer med eller ansluter sig till unionsmedborgaren, ska enligt artikel 7 samma direk- tiv ha rätt att uppehålla sig inom en annan medlemsstats territorium under längre tid än tre månader om den berörda personen uppfyller vissa krav på tillgångar och sysselsättning. Bland annat krävs en hel- täckande sjukförsäkring. Direktivet har implementerats i svensk rätt genom 3 a kap. utlänningslagen. Med uppehållsrätt enligt svensk rätt avses en rätt för EES-medborgare, vilket inkluderar EU-medborgare, och deras familjemedlemmar att vistas i Sverige mer än tre månader utan uppehållstillstånd. En EES-medborgare har uppehållsrätt om föl- jande fyra villkor är uppfyllda. Denne kan vara arbetstagare eller egen företagare i Sverige. Alternativt har EES-medborgaren kommit till Sverige för att söka arbete och har en verklig möjlighet att få en an- ställning. Denne kan i stället vara inskriven som studerande vid en erkänd utbildningsanstalt och ha tillräckliga tillgångar för sin och sina familjemedlemmars försörjning samt har en heltäckande sjukförsäk- ring. Det kan emellertid även räcka att EES-medborgaren har tillräck- liga tillgångar för sin och sina familjemedlemmars försörjning och har en heltäckande sjukförsäkring för sig och familjemedlemmarna. En EES-medborgare eller dennes familjemedlem som har vistats i Sverige mer än tre månader och saknar uppehållsrätt får enligt 8 kap. 10 § ut-
152Jfr prop. 2012/13:109 Hälso- och sjukvård till personer som vistas i Sverige utan tillstånd, s. 32.
153Prop. 2012/13:109 Hälso- och sjukvård till personer som vistas i Sverige utan tillstånd, s. 41.
SOU 2024:70 |
Det nuvarande systemet för tandvårdsstöd |
länningslagen utvisas om de saknar nödvändiga tillstånd som krävs för att få uppehålla sig i landet. Om vistelsen i Sverige inte har varat mer än tre månader får enligt 9 § samma kapitel en avvisning ske om personerna visar sig utgöra en orimlig belastning för biståndssyste- met enligt socialtjänstlagen.
Med tanke på unionsrätten ovan anförde regeringen i förarbetena att unionsmedborgare så långt möjligt skulle motta vård i enlighet med unionsrätten. Det kunde dock inte uteslutas att lagen om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd i enstaka fall kunde komma att bli tillämplig även på unions- medborgare.154
Regionens ansvar att erbjuda tandvård
I lagen om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd finns enligt 1 § den lagen bestäm- melser om regionernas skyldigheter att, utöver vad som följer av tand- vårdslagen, erbjuda tandvård till vissa utlänningar som vistas inom en region utan att vara bosatta där.
För personer i målgruppen som fyllt 18 år begränsas skyldigheten att erbjuda tandvård enligt 7 § samma lag till tandvård som inte kan anstå. En region får dock enligt 8 § samma lag erbjuda utlänningar som omfattas av lagen och har fyllt 18 år vård därutöver. För barn gäller att tandvård ska erbjudas i samma omfattning som erbjuds den som är bosatt inom regionen, vilket framgår av 6 §.
Avgift och finansiering
Regeringen har meddelat föreskrifter om vårdavgifter i förordningen (2013:412) om vårdavgifter m.m. för utlänningar som vistas i Sverige utan nödvändiga tillstånd. Av 1 § den förordningen framgår att den innehåller bestämmelser om de avgifter utlänningar som vistas i Sverige utan stöd av myndighetsbeslut eller författning själva ska betala för bland annat tandvård. Enligt 8 § samma förordning ska dessa utlän- ningar betala avgift med 50 kronor för behandling hos en tandläkare som omfattas av det statliga tandvårdsstödet. Tandvården hos en tand- läkare som omfattas av det statliga tandvårdsstödet är dock kostnads-
154Prop. 2012/13:109 Hälso- och sjukvård till personer som vistas i Sverige utan tillstånd, s. 41.
Det nuvarande systemet för tandvårdsstöd |
SOU 2024:70 |
fri för utlänningar som inte har fyllt 18 år. Några närmare bestäm- melser om hur regionen ska ersätta privata vårdgivare som omfattas av det statliga tandvårdsstödet finns däremot inte i förordningen. Efter- som den reglerade avgiften medför kostnader för regionerna avsattes statliga medel för att finansiera vården.155
155Prop. 2012/13:109 Hälso- och sjukvård till personer som vistas i Sverige utan tillstånd, s. 55; se vidare prop. 2013/14:1 utg.omr. 25, s. 59.
4 Munhälsa
4.1Att mäta och följa upp munhälsa på befolkningsnivå
4.1.1Begreppet munhälsa
I utredningens direktiv används båda begreppen tandhälsa och mun- hälsa. När det gäller utredningens uppdrag att kartlägga gruppen äldre är det dock begreppet munhälsa som används.
WHO definierar, fritt översatt, munhälsa som det tillstånd i mun- nen, tänderna och de orofaciala vävnaderna som möjliggör för in- divider att utföra väsentliga funktioner, såsom att äta, andas och tala. Munhälsa omfattar psykosociala dimensioner som självförtroende, välbefinnande och förmåga att umgås och arbeta utan smärta, obehag och förlägenhet. Munhälsan varierar från tidigt i livet till hög ålder och är en integrerad del av den allmänna hälsan som stödjer individer att delta i samhället och uppnå sin fulla potential. WHO lyfter att orala sjukdomar till sin natur är kroniska, progressiva samt kumula- tiva och kan resultera i specifika utmaningar relaterade till smärta, ned- satt förmåga att tugga och äta samt även näringsbrist.1
En god munhälsa har således stor betydelse för livskvaliteten, själv- känslan och det sociala livet. Det handlar om att kunna tugga maten, tala, slippa smärta och obehag samt att interagera med andra. Mun- hälsan är beroende av flera faktorer, såsom vilken kost personen äter och hur ofta, hur personen sköter sin munhygien, om personen lider av allmänsjukdomar, medicinerar med läkemedel, samt inte minst om personen har tillgång till tandvård.
1World Health Organization, Global oral health status report – Towards universal health coverage for oral health by 2030, 2022.
149
Vad kan kategoriseras som sämst munhälsa?
Utredningen har till uppgift att lämna förslag på ett förstärkt hög- kostnadsskydd där äldre med sämst munhälsa prioriteras. Förslaget ska samtidigt vara skalbart i betydelsen att det ska vara möjligt att inkludera den övriga befolkningen.
Målet för tandvården enligt tandvårdslagen (1985:125) är en god tandhälsa och en tandvård på lika villkor för hela befolkningen.2 Lagen och dess förarbeten innehåller inte någon definition av vad som avses som en god tandhälsa utan begreppet används som ett önskvärt fram- tida tillstånd. Mer än hälften av befolkningen var, när tandvårdslagen infördes, i behov av behandling för tandlossning (parodontit) från
40års ålder.3 Givet att förebilden varit tidigare hälso- och sjukvårds- lagstiftning och den tidsanda som då rådde kan det finnas skäl till att anta att en god tandhälsa innebär en avsaknad av ett faktiskt tand- vårdsbehov, med andra ord utan behov av åtgärder för att utreda och behandla sjukdomar och skador i munnen. Även om WHO:s defini- tion av munhälsa även involverar bland annat psykosociala dimensio- ner, menar utredningen att i detta sammanhang är en definition av munhälsa i enlighet med vad som omfattas av statligt tandvårdsstöd mer rimligt. Utredningen anser därför att en god munhälsa kan kate- goriseras som en avsaknad av smärta och oral sjukdom tillsammans med en förmåga att tala och tugga samt ett godtagbart utseende.
Det finns inte heller någon fastställd definition av dålig/sämre/ sämst munhälsa som kan användas för att kategorisera en patients orala status. I statistik används vanligen begreppen i en relativ be- märkelse. Genom att visa befolkningsgrupper i kluster där de med god munhälsa, exempelvis avsaknad av orala sjukdomar ställs mot dem som har en sämre munhälsa med obehandlad sjukdom, kan andelen illustreras. Men gränsen för när munhälsan går från god till dålig, eller från dålig till sämst, är inte given. Även om varje avvikelse från en god munhälsa kan innebära att munhälsan påverkas, är det inte givet att avvikelsen klassificeras som sämst munhälsa i direktivens bemär- kelse. Den vanligaste orala sjukdomen är karies. Innebär ett mindre kariesangrepp att patienten har en dålig munhälsa om denne tidigare varit fullt frisk och övriga tänder är intakta? Att patienten fått ett kariesangrepp i en tand innebär visserligen att patienten lättare kan
22 § tandvårdslagen (1985:125).
3Prop. 1984/85:79 med förslag till tandvårdslag, s. 14 f., 55 f.
drabbas av flera angrepp om inte kosten, vanorna och bakteriefloran ändras.
Förmågan att kunna tugga föda är väsentlig. Orala sjukdomar som karies och parodontit kan obehandlade medföra smärta och en nedsatt förmåga att tugga och äta. Även att dra ut tänder som är gravt skadade kan försämra förmågan. Att personer i denna situation har en sämre munhälsa är givet. Det finns ingen nationell statistik om förekomst av dålig tuggfunktion. I olika enkätstudier har tuggfunk- tionen mätts med en fråga om att kunna bita av och äta hårda saker som ett äpple, morot eller knäckebröd. I en enkätstudie från Social- styrelsen under 2009 angav 48 procent i åldersgruppen 80 år eller äldre att de måste vara försiktiga eller avstå från att tugga hårda saker.4
Genom tandvårdsreformen år 2008 sattes två övergripande mål som relaterar till tandhälsa. Det första handlar om att stimulera före- byggande behandling för att bibehålla en god tandhälsa för de med inga eller små behov. Det andra målet är att möjliggöra för individer som har stora tandvårdsbehov att få tandvård till en rimlig kostnad, det vill säga de enskilda individer som drabbats av dålig tandhälsa och har stora behov av tandvård för att återskapa funktion i munnen.5 Reformen utgick från ett förväntat samband mellan höga kostnader och dålig tandhälsa. Genom inrättande av ett regelverk som bygger på att patienten ska ha ett fördefinierat tillstånd, exempelvis parodontit eller en tandlucka, för att få en ersättningsberättigande behandling, ska systemet inte heller kunna utnyttjas för oprioriterad tandvård. Utredningen kan således konstatera att flertalet tillstånd i tandvårds- stödet möjliggör tandvårdsersättning för behandlingar som ses prio- riterade och som därigenom kan ses som en avvikelse från god mun- hälsa.
4.1.2Befintliga mått på tandhälsa
Utredningen har i uppdrag att kartlägga gruppen äldre med sämst munhälsa. Det som mäts statistiskt i dag är dock tandhälsa, vilket är ett snävare begrepp än munhälsa, eftersom tandhälsan fokuserar på tänderna och inte hela munnen såsom läppar, tunga, munslemhinna, käkarna och rörlighet i munnen. Enligt WHO kan, som nämnts, även
4Socialstyrelsen, Befolkningens tandhälsa 2009 – Regeringsuppdrag om tandhälsa, tandvårds- statistik och det statliga tandvårdsstödet, s. 42.
5Prop. 2007/08:49 Statligt tandvårdsstöd, s. 48.
psykosociala dimensioner tillföras begreppet munhälsa. Munhälsan påverkar tandhälsan på flera sätt, bland annat genom sin bakterieflora och salivproduktion. Begreppen har i viss mån använts synonymt.
Folkhälsomyndigheten ställer frågan om hur man upplever sin egna tandhälsa i den nationella folkhälsoenkäten Hälsa på lika villkor. Re- spondenten besvarar frågan med ett av fem alternativ från mycket bra till mycket dålig tandhälsa.6 Syftet med folkhälsoenkäten är att regelbundet följa utvecklingen av befolkningens självupplevda hälsa, däribland tandhälsa. Individens upplevelse av den egna tandhälsan är en viktig kompletterande datakälla, framför allt eftersom tillgången till andra datakällor är begränsad.
Socialstyrelsen mäter befolkningens tandhälsa. För barn och unga vuxna följer myndigheten kariesutvecklingen i populationen på agg- regerad nivå genom andelen kariesfria individer. För vuxna patienter infördes i samband med tandvårdsreformen 2008 två tandhälsomått för att förbättra kunskapen om tandhälsan i den vuxna befolkningen. Dessa är följande:
•intakta tänder – tänder som inte har konstaterade dentinskador, saknar fyllningar och protetiska ersättningar.
•kvarvarande tänder – tänder med naturlig rot, inklusive visdoms- tänder och partiellt erupterade tänder samt synliga tandrötter.7
Icke intakta tänder kan ge en indikation på framtida tandvårdsbehov eftersom tänder som är lagade kan behöva åtgärdas på nytt. Icke kvar- varande tänder kan indikera en svårighet att tugga, äta och tala under förutsättning att de inte blivit rehabiliterade med protetik.
Tandhälsomåtten är ett bra underlag för att mäta tandhälsa på gene- rell nivå, men har enligt utredningen även svagheter. Redan vid in- förandet angavs att måtten endast är avsedda att användas för ana- lyser på aggregerad nivå, ej på individnivå.8 De innehåller ingen uppgift om var i munnen som skador och avsaknad av tänder finns. För att kunna göra en bättre bedömning av om exempelvis kvarvarande tän- der kan användas för att tugga och tala behövs även uppgift om var i munnen tänderna finns och om en tand i ena käken har en tand i andra käken att tugga mot. Måtten säger heller inget om när i tiden som ska-
6Prop. 2007/08:49 Statligt tandvårdsstöd, s. 48.
7Socialstyrelsens föreskrifter (SOSFS 2008:13) om uppgiftsskyldighet till tandhälsoregistret.
8SOU 2007:19 Friskare tänder – till rimliga kostnader, s. 377 f.
dorna uppkom och därmed lite om hur tandhälsan är vid mättillfället. Några förklarande exempel:
•Icke intakta tänder kan vara en effekt av kariesangrepp i tonåren och personen har därefter inte haft några nya angrepp, ingen aktiv sjukdom och de utförda reparationerna på tänderna medför att dessa fungerar väl.
•Kvarvarande och intakta tänder kan ha parodontit och vara på väg att lossna, men tandhälsomåttet indikerar god tandhälsa.
•Icke kvarvarande tänder kan ha ersatts av en protetisk konstruk- tion som ger fullgod funktion trots att tandhälsomåttet indikerar dålig tandhälsa.
Genom statistik från det statliga tandvårdsstödets olika tillstånd kan en uppfattning ges om mer än bara tändernas hälsa. För att ytter- ligare belysa munhälsan hos befolkningen har utredningen därför valt att titta även på de tillstånd som rapporterats till Försäkringskassan i samband med behandling. Se vidare avsnitt 4.3.5.
4.2Begreppet äldre
Utredningens uppdrag är att lämna förslag om ett förstärkt högkost- nadsskydd där äldre med sämst munhälsa prioriteras. När en person anses tillhöra gruppen äldre är inte vedertaget. Det finns många varierande gränsdragningar. Enligt WHO:s definition delas de äldre in i kategorin yngre äldre (personer 65–79 år) och äldre äldre (perso- ner över 80 år).
Socialstyrelsen har definierat gruppen mest sjuka äldre, vilket av- ser personer 65 år eller äldre med omfattande funktionsnedsättningar till följd av åldrande, skada eller sjukdom.9
SCB har i demografiska analyser tillämpat beskrivningar av äldre i Sverige med gränsen 60 år eller äldre. Rapporten Efter 60 – En be- skrivning av äldre i Sverige utgår från 60 år men den nedre ålders- gränsen skulle, enligt rapporten kunna vara 55 år som är lägsta ålder för att ta ut vissa tjänstepensioner, 62 år som då var det lägsta åldern för uttag av allmän pension eller 65 år som då var lägsta ålder för uttag
9Socialstyrelsen, Mest sjuka äldre och nationella riktlinjer – Hur riktlinjerna kan anpassas till mest sjuka äldres särskilda förutsättningar och behov, 2021.
av garantipension. Valet av 60 år skedde främst för att det blev jämna tioårsklasser, ingen annan ålder var uppenbart bättre och det är möj- ligt att följa övergången från förvärvsarbete till pension. I analysen framgår att tre av fyra i åldern 60–69 år har bra allmänt hälsotillstånd. Andelen med bra allmän hälsa sjunker därefter med ökad ålder och bland dem som är 80 år och äldre är det knappt hälften som har bra allmänt hälsotillstånd.10
En naturlig gräns för äldre kan vara när en person går i pension, en gräns som successivt flyttats fram genom politiska beslut. Riks- dagen har infört en så kallad riktålder som styr vid vilken ålder de olika delarna inom den allmänna pensionen kan tas ut. Riktåldern ska beräknas för varje år men tillämpas först det sjätte året efter beräk- ningsåret. Regeringen har under åren 2020–2024 beslutat att riktåldern för åren 2026–2030 är 67 år.11
I och med den ökande medellivslängden blir de flesta inte bara äldre, utan även friskare. Studier vid Göteborgs Universitet visar på stora förändringar när det gäller åldrandet, vilka innebär att man som 70-åring i dag kan ha en fysisk och intellektuell kapacitet som en 50- åring för 30 år sedan.12 Att 70 är det nya 50 är en paroll som även får stöd i data om munhälsa, se avsnitt nedan.
Det finns exempel på tidigare tandvårdsreformer med syftet att ge särskilt stöd till just äldre. I delbetänkandet Bättre tandvårdsför- säkring för äldre (SOU 2001:36) år 2001 föreslogs att det förbättrade stödet vid höga behandlingskostnader skulle gälla personer 75 år och äldre. Regeringen valde dock att vid genomförandet sänka åldern till
65år.13
Ett möjligt tillvägagångssätt för att fastställa en gräns för äldre
skulle kunna vara att titta på aktuell statistik och se vid vilken ålder som läkemedelsförskrivningen ökar och när medelvårdtiden inom slutenvård ökar. I detta läge har personen närmat sig perioden som brukar benämnas sköra äldre. Den sköra äldre kan beskrivas som en person som lämnat stadiet att vara oberoende, men som ännu inte helt är beroende av omsorg. Det är vid denna period i livet som ris- ken ökar att personen inte längre har ork att engagera sig i sin mun-
10Statistiska centralbyrån, Efter 60 – En beskrivning av äldre i Sverige, Demografiska rapporter 2022:2.
11Se t.ex. förordningen (2019:780) om riktålder för pension för år 2026.
12AgeCap, Centrum för åldrande och hälsa, 70 är det nya 50. https://www.gu.se/forskning/70-ar-det-nya-50. Uttag 2024-07-30.
13Stödet gällde åren 2002–2008 och kallades 65-plusreformen.
hälsa, samtidigt som personen ännu inte fått tillgång till nödvändig tandvård i regionens regi.
Figur 4.1 Personer som expedierats läkemedel efter åldersgrupp
Personer i åldersgruppen som minst en gång under januari 2023 hämtat ut ett läkemedel. Antal och procent
400 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
100% |
|
|
|
|
|
Antal patienter i åldersgruppen som hämtat ut ett läkemedel i januari 2023 |
|
|
|
|
|
|
350 |
|
|
|
|
|
|
|
|
|
|
|
90% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
300 |
|
|
|
|
|
Andel patienter inom åldersgruppen som hämtat ut ett läkemedel i januari 2023 |
|
|
|
|
80% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
70% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
250 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
60% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
200 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
50% |
150 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
40% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
100 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
30% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
20% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
50 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
10% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
0-4 |
5-9 |
10-14 |
15-19 |
20-24 |
25-29 |
30-34 |
35-39 |
40-44 |
45-49 |
50-54 |
55-59 |
60-64 |
65-69 |
70-74 |
75-79 |
80-84 |
85+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Källa: Socialstyrelsen.
Statistik från läkemedelsregistret visar att efter 30 års ålder får en allt ökande andel patienter läkemedel förskrivna, men ökningen är för- siktig under större delen av medelåldern. Andelen personer som minst en gång under den aktuella månaden hämtat ut ett läkemedel ökar däremot alltmer markant i de övre åldersgrupperna. I åldersgruppen 70–74 år har 50 procent av alla i befolkningen minst en gång under månaden hämtat ut ett läkemedel, vilket kan indikera en försämrad hälsa och en ökad skörhet.
MunhälsaSOU 2024:70
Figur 4.2 |
|
|
|
Andel personer i slutenvård samt medelvårdtid per åldersgrupp |
|
|
|
|
|
År 2022. Procent. Medelvårdtid i antal dagar |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
80% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
7 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
70% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
6 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
60% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
5 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
50% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Andel personer inom åldersgruppen som läggs in i slutenvård |
|
|
|
|
|
|
4 |
40% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
30% |
|
|
|
|
|
|
|
|
|
|
|
Antal vårdtillfällen per person inom åldersgruppen |
|
|
|
|
|
|
|
|
|
3 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Medelvårdtid i antal dagar |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
20% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
10% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0 |
|
0-4 |
|
5-9 |
|
10-14 |
|
15-19 |
|
|
20-24 |
|
25-29 |
|
30-34 |
|
35-39 |
|
40-44 |
|
45-49 |
|
50-54 |
|
55-59 |
|
60-64 |
|
|
65-69 |
|
70-74 |
|
75-79 |
|
80-84 |
|
85+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Källa: Socialstyrelsen.
Medelvårdtiden i slutenvård, mätt i antalet dagar (se linjen i figur 4.2 ovan), ger ingen tydlig indikation på när den sköra tiden för ålder- domen infaller. Andelen patienter i respektive åldersgrupp som läggs in i slutenvård samt andel vårdtillfällen i åldersgruppen (se staplar i samma diagram) visar däremot på en allt ökande risk för inläggning på sjukhus från 50-årsåldern och framåt.
4.3Äldres munhälsa
Även om riksdagen redan 1938 fattade beslut om att införa offentlig tandvård genom landstingens folktandvård, var det först år 1982 som alla landsting i landet kunde erbjuda organiserad tandvård och då främst för barn och ungdom till och med 19 års ålder.14 I Sverige kulmine- rade kariesförekomsten på 1950-talet när flertalet i befolkningen hade karies.15 Antalet tandläkare ökade från 2 360 år 1940 till omkring 7 230 tandläkare år 1970 och under åren med 1974 års tandvårdsför-
14Prop. 1984/85:79 med förslag till tandvårdslag m.m.
15Tottie, L., Fluortandkrämen – en uppfinning med stor betydelse för tandhälsan och svensk
forskning. Tandläkartidningen, årg. 105, nr 14, 2013.
säkring kom det med tiden att finnas en god tillgång till tandvård.16 Denna utveckling medförde att barn som växt upp i Sverige sedan 1950-talet i allt högre grad fått ta del av befolkningsinriktade före- byggande insatser med betoning på kost, hygien och fluorid. De har också fått en regelbunden och fullständig tandvårdsbehandling. De som växte upp under första hälften av 1900-talet saknade information om munhygien och var utan tillgång till fluortandkräm samt regelbunden tandvård. De har därför färre kariesfria tänder än yngre generationer.
Generellt sett har munhälsan förbättrats över tid och de som i dag är 80 år och äldre har fyra fler tänder än samma åldersgrupp för tio år sedan.17 Det kan samtidigt konstateras att personer som fått be- handling för tandskador riskerar att behöva reparationer och utbyte av sina konstruktioner för att bibehålla funktionen. Utförd tandvård innebär således en ökad risk av ytterligare tandvård över tid. Statistik från SKaPa visar exempelvis att 6 av 10 tänder som lagades år 2015 behövde åtgärdas på något sätt inom fem år.18 Reparerade tänder och protetiska konstruktioner som ersätter saknade tänder kräver nog- grann daglig munhygien för att få lång hållbarhet.
Med åldern kan produktionen av saliv i viloläge minska. Även den fysiska funktionsförmågan kan försämras med åldern vilket kan ge svårigheter att sköta munhygienen. Med ökande ålder, eller vid paro- dontit, kan tandköttskanten dra sig tillbaka och en del av rotytan blottläggas. Rotytan kan lättare få karies än själva tandkronan. Äldre personer kan därför ha en förhöjd risk för såväl karies som tand- köttsinflammation (gingivit). Obehandlad inflammation av bakterier i tandköttet kan utvecklas till parodontit (tandlossning). Är munhälsan försvagad kan det leda till försämrad kosthållning, minskad aptit och sämre näringstillförsel, vilket ytterligare påverkar munhälsan och all- mänhälsan negativt.
När munhälsan hos äldre är dålig kan det påverka de dagliga akti- viteterna negativt och dessutom bidra till allmän svaghet. Munhälsan är, enligt WHO, en av de viktigaste hälsoaspekterna relaterad till en förbättrad livskvalitet. I WHO:s rapport från 2022 omnämns den japanska målsättningen att säkerställa att personer vid 80 års ålder fortfarande ska ha 20 kvarvarande tänder för att tillse en god närings-
16Ordell, S., Från hantverk till akademisk profession – Framväxten och utvecklingen av tand- vården i Sverige. Tandläkartidningen, årg. 104, nr 4, 2012.
17SKaPa, Årsrapport 2022, 2023.
18SKaPa, Tänder & trender – En rapport om munhälsa från SKaPa – Svenskt kvalitetsregister för karies och parodontit, 2023.
tillförsel och bättre hälsa hos äldre.19 Enligt SKaPas årsrapport upp- nåddes detta för Sveriges del år 2019. Enligt statistik för år 2023 upp- går antalet kvarvarande tänder i genomsnitt till 22,3 för åldersgruppen.20 Siffran kan jämföras med ett fullt betandat bett som har 32 tänder. Molarerna, det vill säga tand 6–8, är den grupp tänder som ökat mest i antal. Fler tänder hos äldre understryker, enligt SKaPa, behovet av en god munhygien, goda kostvanor, och användning av fluorid för att förebygga reparativa insatser och andra vårdbehov i denna ålders- grupp. Likaså har personer i dag fler implantat än tidigare, fler än var tionde patient över 70 år har implantat. Konstateras kan även att an- delen 80 år och äldre med implantat, vilka uppgår till nära 12 procent, nästintill har fördubblats jämfört med för tio år sedan.21 Andelen patienter som är oralt friska22 minskar tydligt för gruppen 80 år och äldre och uppgår till 20 procent, för gruppen 50–79 år är andelen mer än dubbelt så hög.23
4.4Tandhälsan i befolkningen
4.4.1Utvecklingen över tid
I detta avsnitt beskrivs befolkningens tandhälsa med fokus på den äldre delen av befolkningen. Enligt direktiven ska utredningen kart- lägga gruppen äldre med sämst munhälsa och föreslå hur gruppen kan definieras (se även kapitel 12). Statistik om befolkningens tand- hälsa är dock begränsad. Den statistik som vanligtvis används för att följa och beskriva tandhälsan i befolkningen är, som nämns ovan, antal kvarvarande och antal intakta tänder från tandhälsoregistret. Uppgifter om intakta och kvarvarande tänder registreras av vård- givaren i samband med att patienten använder sitt allmänna tand- vårdsbidrag (ATB) vid besök i tandvården. Det innebär att data endast finns för de personer som har besökt tandvården.
19World Health Organization, Global oral health status report – Towards universal health coverage for oral health by 2030, år 2022. Målsättningen sattes efter en undersökning år 1987 som visade att det genomsnittliga antalet då uppgick till fem tänder.
20SKaPa, Årsrapport 2023, s. 13.
21SKaPa, Årsrapport 2023, s. 16.
22SKaPas uppgift bygger på 1. God, som svar på frågan om självskattad munhälsa i besluts- stödet R2 (riskbedömningssystem hos folktandvården i 12 regioner) samt 2. av tandläkare bedömts ha en låg risk för karies och parodontit.
23SKaPas Årsrapport 2023, s. 23.
De tandhälsomått som finns visar på en stadig förbättring av den allmänna tandhälsan i den vuxna befolkningen. Det innebär ett ökat antal kvarvarande tänder samt ett ökat antal intakta tänder i munnen för många i befolkningen.24 Utvecklingen kan observeras både för per- soner med jämförelsevis bra respektive dålig tandhälsa. Den förbätt- rade tandhälsan är sannolikt en delförklaring till att en allt lägre andel av befolkningen besöker tandvården (se kapitel 5). Samtidigt påpekas ofta att fler kvarvarande tänder, ibland skadade tänder, kan ge upp- hov till mer tandvårdskonsumtion.
Figur 4.3 nedan visar antal ej intakta tänder och antal kvarvarande tänder per ålder för år 2012 och 2023. För patienter under 70 år inne- bär en förbättrad tandhälsa i huvudsak ett ökat antal intakta tänder (inga skador eller fyllningar m.m.). En femtioåring hade 4 eller fler intakta tänder 2023 jämfört med 2012. I 40-årsåldern börjar antalet tänder i munnen minska för att sedan gradvis sjunka till 21 tänder för personer 90 år och äldre. För personer över 65 år består den posi- tiva tandhälsoutvecklingen av att man behåller fler tänder i högre åldrar och att en större andel av dem är intakta. År 2023 hade en per- son i 75-årsåldern i median tre fler tänder kvar i munnen jämfört med år 2012.
24Statistisk från Socialstyrelsens tandhälsoregister visar också att det görs allt färre fyllningar, rotfyllningar och protetiska ersättningar. Detta indikerar att allt färre personer är i behov av den typen av tandvård. Samtidigt kan denna utveckling även bero på att personer med dessa behov i allt lägre grad besöker tandvården av olika bakomliggande skäl.
Figur 4.3 Antal kvarvarande och antal ej intakta tänder bland personer som besökte tandvården 2012 respektive 2023 efter ålder
Median
Antal kvarvarande tänder 2023
Antal kvarvarande tänder 2012
Antal ej intakta tänder 2023
Antal ej intakta tänder 2012
24 |
28 |
32 |
36 |
40 |
44 |
48 |
52 |
56 |
60 |
64 |
68 |
72 |
76 |
80 |
84 |
88 |
Källa: Socialstyrelsen.
Befolkningens tandhälsa kan även analyseras med måttet DMFT25. Måttet beräknas genom att subtrahera antalet intakta tänder från 32 tänder som är det största möjliga antalet tänder. Figur 4.4 visar att personer med högt DMFT, det vill säga med många tänder som var lagade, hade karies eller var saknade, besökte tandvården mer fre- kvent under år 2013–2022 än de med lågt DMFT. Personer födda på 1950-talet besökte tandvården i högre grad än personer födda på 1970-talet per DMFT-värde.
25DMFT är en förkortning för decayed (karierade), missing, (saknade), filled (lagade) teeth (tänder). Se Socialstyrelsen, Statistik om tandhälsa 2022, 2023.
Figur 4.4 Genomsnittligt antal tandvårdsbesök för personer födda på 1950-talet och 1970-talet per kön och tandhälsostatus (DMFT)
Under åren 2013–2022
25 |
|
50-talister. Kvinnor |
50-talister. Män |
70-talister. Kvinnor |
70-talister. Män |
20 |
|
15 |
|
10 |
|
5 |
|
0
0 |
2 |
4 |
6 |
8 |
10 |
12 |
14 |
16 |
18 |
20 |
22 |
24 |
26 |
28 |
|
|
|
|
|
|
|
DMFT |
|
|
|
|
|
|
|
Källa: Socialstyrelsen.
De nuvarande äldre generationerna har en bättre tandhälsa mätt som antalet kvarvarande och antal intakta tänder än tidigare generationer. En ytterligare indikator på det är att andelen helt tandlösa i åldern 75 till 84 år minskade från 60 till 22 procent mellan åren 1980 och 2002.26 Att ta bort tänder var en vanlig behandlingsmetod redan vid mindre tandskador under första hälften av 1900-talet. Det medförde att en stor del av befolkningen blev helt tandlösa. Det är inte en gängse behandlingsmetod numera, vilket kan ses i tandhälsomåtten. Tabell 4.1 visar andel helt tandlösa bland äldre kvinnor och män. Det är inga markanta skillnader i andel helt tandlösa mellan könen. Däremot ökar andelen med åldern. År 2023 var andelen helt tandlösa i åldern 60–69 år 1,4 procent. Motsvarande andel för äldre i åldern 90 år eller äldre var 5,7 procent.
26Socialstyrelsen, Folkhälsorapport 2009.
MunhälsaSOU 2024:70
Tabell 4.1 |
Skattad andel helt tandlösa i befolkningen |
|
|
År 2023. Procent |
|
|
|
|
|
|
|
|
|
Kvinnor |
Män |
Totalt |
60–69 år |
|
1,3 |
1,5 |
1,4 |
70–79 år |
1,9 |
1,9 |
1,9 |
|
|
|
|
80–89 år |
|
3,4 |
3,2 |
3,4 |
90 år eller äldre |
6,0 |
5,0 |
5,7 |
Källa: Socialstyrelsen.
Den förbättrade tandhälsan kan bero på en utvecklad förebyggande tandvård: tandhälsoundervisning i barnhälsovården och skolan, fluor- sköljning, mer regelbunden tandborstning med fluortandkräm, regel- bundna undersökningar och andra behandlingsmetoder vid tandska- dor. Tandhälsan är förknippad med faktorer som både påverkar och påverkas av andra hälsoaspekter, såsom levnadsvanor, vårdutnyttjande, ekonomiska förutsättningar och kunskaper om hälsa.
Den nationella folkhälsoenkäten visar att ungefär 73 procent av den vuxna befolkningen upplever sin tandhälsa som bra. Motsvarande siffra för personer i åldern 65–84 år är 72 procent.27 Andelen i den vuxna befolkningen som rapporterar en bra tandhälsa i folkhälso- enkäten har varit förhållandevis konstant över tid. Bland äldre i åldern 65–84 har emellertid denna andel ökat någon sedan 2004.
För utveckling över tid vad gäller specifika tillstånd, orala sjuk- domar och skador (se avsnitt 4.4.5).
4.4.2Skillnad i tandhälsa mellan olika patientgrupper
Utredningens egna statistiska bearbetningar av tandhälsomåtten visar att tandhälsan skiljer sig mellan grupper i befolkningen, vilket också framkommit i andra studier.28 Skillnader vad gäller antalet kvarva- rande tänder uppstår först omkring 60–65 årsåldern. Tabellen nedan visar medianantalet kvarvarande tänder för olika patientgrupper inom det statliga tandvårdsstödet. Det finns inga egentliga skillnader mellan
27Folkhälsomyndigheten, Nationella folkhälsoenkäten ”Hälsa på lika villkor?”. https://www.folkhalsomyndigheten.se/folkhalsorapportering-statistik/om-vara- datainsamlingar/nationella-folkhalsoenkaten/. Uttag 2024-07-30.
28Ståhlnacke, K. m.fl., Perceived oral health: changes over 5 years in one Swedish age-cohort. Community Dentistry and Oral Epidemiologi, Volume 31, Issue 4, augusti 2003.
könen eller mellan sammanboende och ensamstående vad gäller median- antalet kvarvarande tänder.
Däremot visar tandhälsomåtten att utbildningsnivå samvarierar med tandhälsa från omkring 60-års åldern och uppåt. Medianpatien- ten i åldersgruppen 67–79 år med endast förgymnasial utbildning hade
24kvarvarande tänder, varav 7 var intakta. Motsvarande siffra för patien- ter med eftergymnasial utbildning var 27 kvarvarande tänder, varav
9intakta. Även folkhälsoenkäten visar att lågutbildade rapporterar en sämre självupplevd tandhälsa i jämförelse med högutbildade per- soner. Bland vuxna personer med högst förgymnasial utbildning rap- porterar 18 procent att de har en dålig tandhälsa. Motsvarande siffra för personer med eftergymnasial utbildning är 7 procent.29
Tabell 4.2 Antal kvarvarande tänder bland patienter som besökte tandvården inom det statliga tandvårdsstödet
Median. År 2019–2021
|
|
24–39 år |
40–54 år |
55–66 år |
67–79 år |
80+ år |
Kvinnor |
|
30 |
29 |
28 |
26 |
22 |
Män |
|
30 |
29 |
28 |
26 |
23 |
Sammanboende |
30 |
29 |
28 |
26 |
23 |
Ensamstående |
30 |
29 |
28 |
26 |
22 |
|
|
|
|
|
|
Förgymnasial |
|
30 |
28 |
27 |
24 |
21 |
Gymnasial |
|
30 |
29 |
28 |
26 |
23 |
Eftergymnasial |
|
30 |
29 |
28 |
27 |
25 |
Inrikes födda |
30 |
29 |
28 |
26 |
23 |
Utrikes födda |
30 |
28 |
27 |
24 |
22 |
Lägst inkomst* |
|
30 |
29 |
27 |
25 |
21 |
Högst inkomst** |
|
30 |
29 |
28 |
27 |
24 |
Garantipension*** |
|
x |
x |
x |
23 |
22 |
Bostadstillägg |
30 |
28 |
26 |
24 |
21 |
Sjukersättning |
30 |
28 |
27 |
x |
x |
Ekonomiskt bistånd |
30 |
28 |
26 |
x |
x |
Samtliga |
|
30 |
29 |
28 |
26 |
23 |
|
|
|
|
|
|
|
Anm. *Patienter med inkomster i decilgrupp 1.**Patienter med inkomster i decilgrupp 10. ***Patienter
med endast garantipension dvs. ingen inkomstgrundad allmän pension. x = för få observationer för att kunna redovisas.
Källa: Egna beräkningar, Socialstyrelsen och Statistiska centralbyrån.
29Folkhälsomyndigheten, Nationella folkhälsoenkäten ”Hälsa på lika villkor?”. https://www.folkhalsomyndigheten.se/folkhalsorapportering-statistik/om-vara- datainsamlingar/nationella-folkhalsoenkaten/. Uttag 2024-07-30.
Skillnaden mellan patienter med olika utbildningsbakgrund förstärks ytterligare när statistiken fördelas efter besökstyp. Patienter med för- gymnasial utbildning som endast gör akuta besök i tandvården har färre kvarvarande tänder än patienter med förgymnasial utbildning som gör mer regelbundna besök i tandvården.30
Även andelen helt tandlösa i befolkningen är betydligt högre bland personer med låg utbildning. Bland män i åldern 70–79 år med enbart förgymnasial utbildning beräknas 3 procent vara tandlösa. Motsva- rande siffra för män med eftergymnasial utbildning (kortare än 3 år) var 1,4 procent. För kvinnor i åldern 80–89 år med endast förgym- nasial utbildning beräknas drygt 5 procent vara tandlösa. Motsvarande siffra för kvinnor med eftergymnasial utbildning (kortare än 3 år) var 2 procent.31
I de äldre åldersgrupperna har inrikes födda patienter fler kvar- varande tänder än utrikes födda. Utrikes födda har däremot fler in- takta tänder än inrikes födda. Folkhälsomyndighetens folkhälsoenkät visar att 75 procent av inrikes födda personer bedömer sin tandhälsa som bra. Motsvarande andel bland personer födda i övriga Europa (förutom Norden) var 58 procent.
Efter 65 års ålder framträder ett mönster där tandhälsan för per- soner med låg eller mycket låg inkomst försämras snabbare än bland personer med hög inkomst. Medianantalet kvarvarande tänder för en patient 80 år eller äldre med mycket låg inkomst (decilgrupp 1) är 21 tänder, vilket är 3 tänder färre än för en patient med hög inkomst (decilgrupp 10). Patienter med bostadstillägg och/eller med garanti- pension32 består av personer med relativt låga inkomster. Tabell 4.2 visar att dessa personer har färre kvarvarande tänder i medianvärde i jämförelse med hela gruppen äldre patienter.
När antalet kvarvarande tänder minskar kan tuggfunktionen på- verkas negativt. I allmänhet anses ett bett med de tio främsta tänderna i varje käke ge en tillfredställande tuggfunktion.33 Nedan används måttet andel 20 eller fler kvarvarande tänder för patienter i åldern 67–79 år som en indikation på en tillfredställande tuggfunktion. Detta mått uppvisar inga skillnader mellan könen. Andelen sammanboende
30Socialstyrelsen, Statistik om tandhälsa 2022, 2023.
31Ibid.
32Patienter med garantipension definieras här som personer som inte tjänat in någon inkomst- grundad allmän pension alls.
33Socialstyrelsen, Statistik om tandhälsa 2022, s. 8.
med minst 20 kvarvarande tänder är dock något högre jämfört med en- samstående patienter i åldern 67–79 år.
Figur 4.5 Andel 67–79 åringar med 20 eller fler kvarvarande tänder
Procent. Patienter som besökte tandvården år 2019–2021
100% |
|
|
|
|
93% |
|
95% |
|
|
88% |
|
|
|
90% |
86% |
86% |
|
|
|
|
|
|
85% |
|
|
|
82% |
|
|
|
|
|
|
|
|
|
|
80% |
|
|
|
77% |
|
76% |
73% |
|
|
|
|
|
|
|
|
|
|
|
|
60%
40%
20%
0%
Kvinnor |
Män |
Sammanboende |
Ensamstående |
Förgymnasial |
Gymnasial |
Eftergymnasial |
Lägst inkomst* |
Högst inkomst ** |
Inrikes födda |
Utrikes födda |
Anm. *Patienter med inkomster i decilgrupp 1.**Patienter med inkomster i decilgrupp 10.
Källa: Egna beräkningar, Socialstyrelsen, Statistiska centralbyrån.
Utredningens analyser visar att vid en rangordning och indelning av patienterna i tio lika stora inkomstgrupper från de 10 procent med lägst inkomst till de 10 procent som har högst inkomst så ökar andelen som har 20 eller fler kvarvarande tänder gradvis från 76 procent till 95 procent (figur 4.5 ovan visar endast inkomstgrupp 1 respektive 10). Ju högre inkomst desto högre andel med minst 20 kvarvarande tän- der. Figuren visar även att inrikes födda i högre grad har minst 20 kvar- varande tänder än utrikes födda. Även den nationella folkhälso- enkäten visar på liknande mönster i tandhälsa. Folkhälsoenkäten visar att den självskattade tandhälsan varierar med inkomst, födelseland samt med anknytningsgrad till arbetsmarknaden.34 Arbetslösa och per-
34Folkhälsomyndigheten, Nationella folkhälsoenkäten ”Hälsa på lika villkor?”. https://www.folkhalsomyndigheten.se/folkhalsorapportering-statistik/om-vara- datainsamlingar/nationella-folkhalsoenkaten/. Uttag 2024-07-30.
soner med ersättning från sjukförsäkringen bedömer i högre grad sin tandhälsa som dålig i jämförelse med förvärvsaktiva på arbetsmark- naden. Även andra studier visar att självskattad tandhälsa och allmän hälsa samvarierar med inkomst- och utbildningsnivå i Sverige. Resul- taten visar en social hälsogradient: ju lägre socioekonomisk status, desto lägre självskattad tandhälsa och allmän hälsa.35
Tandhälsa för personer med särskilt tandvårdsbidrag
Särskilt tandvårdsbidrag (STB) är ett kompletterande bidrag för före- byggande tandvård till personer som på grund av viss sjukdom eller funktionsnedsättning riskerar att få försämrad tandhälsa. STB får endast användas för förbyggande tandvårdsåtgärder och ges under förutsättning att patienten har en eller flera förhandsbestämda dia- gnoser (se avsnitt 3.2.4). Tandhälsan för de patienter som är berätti- gade till STB är svår att belysa eftersom det är få som utnyttjar bidraget i relation till målgruppens beräknade storlek.36 Nyttjandegraden av STB för tandvårdspatienter med diagnosen Sjögrens syndrom var
48procent under perioden 2013–2023. Motsvarande andel för tand- vårdspatienter med Crohns sjukdom samt ulcerös kolit var 32 respek- tive 26 procent. Enligt Socialstyrelsen kan en förklaring till det låga nyttjandet vara bristande kännedom om stödet bland såväl patienter som vårdgivare. Utredningens jämförande analyser visar – efter juster- ing för ålder – att patienter som är berättigade samt nyttjar STB i medianvärde har något färre antal intakta tänder än övriga patienter inom statligt tandvårdsstöd. Patienter i åldern 55–59 år med STB har exempelvis 3 färre intakta tänder än övriga patienter i samma ålders- grupp. Detta indikerar en sämre tandhälsa för patienter med STB. Nyttjandet av STB kan samtidigt i sig minska skillnader i tandhälsa mellan patientgrupper. När det gäller antalet kvarvarande tänder finns emellertid inga egentliga skillnader mellan grupperna. För ålders- och könsfördelning med mera bland de patienter som nyttjar STB (se avsnitt 5.4).
35Hakeberg, M. & Boman, U., Self-reported oral and general health in relation to socioeconomic position, 2017.
36Se Socialstyrelsen, Utvärdering av tandvårdsstöd som regleras genom tandvårdsförordningen och det särskilda tandvårdsbidraget – Delrapport, 2017.
4.4.3Geografiska skillnader i tandhälsa
Det finns även geografiska skillnader i tandhälsa. Skillnaderna samman- slaget för alla åldrar är emellertid marginella när antal kvarvarande samt antal intakta tänder jämförs mellan patienter i landets regioner. Det är först i 75–80 års åldern som patienter i exempelvis Region Stockholm har fler kvarvarande tänder än i exempelvis Region Norr- botten. Skillnaden i medianvärde i antal kvarvarande tänder mellan patienter (i åldern 80–84 år) i Stockholm och Norrbotten var 3 tän- der år 2022. Skillnaderna mellan övriga regioner är förhållandevis små. Däremot framträder större variationer när samma statistik delas upp per kommun. Andelen med 20 eller fler kvarvarande tänder varie- rar från 65 till 91 procent mellan rikets kommuner (se figur 4.6). En iakttagelse är att andelen med 20 eller fler kvarvarande tänder är lägst i de norra delarna av landet samt i mindre tätbefolkade kommuner. De kommuner som har lägst andel äldre patienter med 20 eller fler kvarvarande tänder är Kiruna, Gällivare, Åsele, Pajala och Storuman. Den högsta andelen finns i Danderyd, Lidingö, Vaxholm, Täby och Nacka. Det är främst socioekonomiskt starka kommuner i och nära storstäder som har en hög andel äldre med minst 20 kvarvarande tän- der i munnen.
Figur 4.6 Andel patienter 67+ år med 20 eller fler kvarvarande tänder per kommun
Procent. Besök i tandvården år 2019–2021
Källa: Egna beräkningar, Socialstyrelsen.
Ett ytterligare sätt att studera de geografiska skillnaderna mellan kommunerna är att gruppera dem efter kommuntyper. Nedan visas andel med minst 20 kvarvarande tänder grupperat efter Tillväxtverkets kommuntypsindelning.37 Kommuntypsindelningen är framtagen för att kunna beskriva, analysera och jämföra specifika regionala utma- ningar som exempelvis kan finnas i landsbygdsregioner.
Skillnaderna i tandhälsa är förhållandevis tydliga mellan de sex kommuntyper som ingår i Tillväxtverkets indelning. Figuren nedan visar att andelen med 20 eller fler kvarvarande tänder är högst i stor- stadskommunerna. I gruppen storstad ingår endast kommuner i region Stockholm, Göteborg och Malmö. Lägst andel med 20 eller fler kvar- varande tänder finns i gles respektive mycket gles landsbygd. Skill- naden mellan storstad och mycket gles landsbygd är 9 procentenhe-
37För en beskrivning av Tillväxtverkets kommuntypsindelning se avsnitt 6.5.3.
ter för patienter i åldern 67–79 år. Utredningens beräkningar visar således en geografisk ojämlikhet i tandhälsa, främst bland äldre. Lik- nande regionala skillnader visas även i andra studier.38
Figur 4.7 Andel med 20 eller fler kvarvarande tänder efter kommuntyp
Procent. Patienter som besökte tandvården år 2019–2021
100% |
|
|
Storstad |
|
|
Täta blandade |
|
|
Glesa blandade |
|
|
|
|
|
|
|
|
|
88% |
|
Tätortsnära landsbygd |
|
|
Gles landsbygd |
|
|
Mycket gles landsbygd |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
80% |
|
|
|
79% |
|
|
|
|
|
|
|
|
75% |
|
|
|
60% |
|
|
|
|
|
|
|
|
56% |
40% |
|
|
|
|
|
|
|
|
|
|
|
20% |
|
|
|
|
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
67-79 år |
|
|
|
|
|
80 år eller äldre |
|
|
|
|
|
|
|
|
Källa: Egna beräkningar, Socialstyrelsen, Statistiska centralbyrån, Tillväxtverket.
4.4.4Tandhälsa för patienter inom de regionala särskilda tandvårdsstöden
Regionerna har ansvar för de regionala särskilda tandvårdsstöden enligt tandvårdslagen (1985:125) och tandvårdsförordningen (1998:1338), bland annat nödvändig tandvård för äldre och funktionshindrade (N-tandvård) samt tandvård till personer med långvarig sjukdom eller funktionsnedsättning (F-tandvård). Båda dessa regionala tandvårds- stöd ges till hälso- och sjukvårdsavgift och till skillnad mot övriga regionala tandvårdsstöd för vuxna lämnas dessa vanligtvis tills vidare.39 För information om vilka patienter som kan tillhöra dessa tandvårds- stöd se kapitel 3. Utredningen har studerat skillnader i tandhälsa mellan
38Se Socialstyrelsen. Statistik om tandhälsa 2021, 2022.
39Oralkirurgiska åtgärder, tandvård som ett led i sjukdomsbehandling, tandvårdsrädsla och utbyte av fyllningar är andra regionala tandvårdsstöd som lämnas för viss behandling och för viss begränsad tid. Tandhälsan för dessa förutsätts därför omfattas av tandhälsomåtten från det statliga tandvårdsstödet där dessa patienter får stöd för övrig tandvårdsbehandling.
patienter inom regionalt tandvårdsstöd och patienter i det statliga tandvårdsstödet. Analyserna visar att tandhälsan genomgående är sämre för patienterna inom regionalt tandvårdsstöd. Antalet kvarvarande tänder bland dessa patienter är 2–3 tänder färre än bland patienterna i det statliga tandvårdsstödet. Dessa skillnader är tydliga för både kvin- nor och män och i alla åldersgrupper. När det gäller antalet intakta tänder är skillnaderna som störst i de yngre åldersgrupperna, framför allt mellan patienter med långvarig sjukdom eller funktionsnedsätt- ning och patienter i det statliga tandvårdsstödet (se figur 4.8). Det ska nämnas att det verkar finnas en underrapportering av antalet patien- ter med regionalt tandvårdsstöd i Socialstyrelsens tandhälsoregister. Rapporteringen till tandhälsoregistret är inte automatiserad och inte heller kopplad till ekonomisk ersättning till vårdgivarna på samma sätt som i det statliga tandvårdsstödet.40
Figur 4.8 Antal kvarvarande och intakta tänder för patienter med F- eller N tandvård samt patienter med statligt tandvårdsstöd efter åldersgrupp
Median. År 2021. Kvarvarande tänder=vänster skala.
Intakta tänder=höger skala
|
32 |
|
30 |
|
28 |
|
25 |
|
24 |
|
20 |
|
20 |
|
15 |
|
|
F-tandvård. Kvarvarande |
|
|
16 |
N-tandvård. Kvarvarande |
10 |
|
Statligt tandvårdsstöd. Kvarvarande |
|
|
|
|
|
F-tandvård. Intakta |
|
|
12 |
N-tandvård. Intakta |
5 |
|
|
|
|
|
Statligt tandvårdsstöd. Intakta |
|
|
8 |
|
0 |
24-29 30-34 35-39 40-44 45-49 50-54 55-59 60-64 65-69 70-74 75-79 80-84 85-89 90+ år
Källa: egna beräkningar, Socialstyrelsen.
40Vid en jämförelse mellan tandhälsoregistret och SKR:s aggregerade data om antalet N- och F-patienter år 2021 så var antalet patienter 12 procent fler i SKR:s statistik.
Även antalet tandvårdsbesök per patient är fler inom regionalt tand- vårdsstöd än i det statliga stödet. Allra tydligast är detta i de yngre åldersgrupperna och för dem med långvarig sjukdom eller funktions- nedsättning. Fler besök per patient kan tolkas som en sämre tand- hälsa men statistiken kan även påverkas av att patienter inom regionalt tandvårdsstöd kan ha ett större behov av förebyggande behandling än patienter inom statligt tandvårdsstöd. Den största patientgruppen inom regionalt tandvårdsstöd för långvarig sjukdom eller funktions- nedsättning är personer som har en svår psykisk funktionsnedsätt- ning. Psykossjukdom behandlas vanligen med psykofarmaka som har muntorrhet som en vanlig biverkan. Kombinerat med psykisk funk- tionsnedsättning kan det påverka individens förmåga att upprätthålla en tillfredställande munhygien. Det kan även nämnas att antalet tand- vårdsåtgärder per patient skiljer mellan de olika grupperna (visas ej i figur). Patienter i det statliga stödet fick 4,1 åtgärder per patient. Patienter inom regionalt stöd med nödvändig tandvård respektive lång- varig sjukdom eller funktionsnedsättning fick 6,5 respektive 7,6 åt- gärder per patient år 2021. En ytterligare förklaring till att antal åt- gärder är högre hos patienter med regionalt stöd kan vara att de betalar enligt hälso- och sjukvårdens avgiftssystem. Detta högkost- nadsskydd uppgår för närvarande till 1 400 kronor per år, oavsett antal besök och antal åtgärder. För mer information om detta högkost- nadsskydd se kapitel 8.
Figur 4.9 Antal tandvårdsbesök per patient inom F- och N-tandvård
och statligt tandvårdsstöd efter åldersgrupp
År 2021
4,5
4,0 |
|
F-tandvård |
|
N-tandvård |
|
Statligt tandvårdsstöd |
|
|
|
|
|
|
|
|
|
|
|
|
3,5
3,0
2,5
2,0
1,5
1,0
0,5
0,0 24-29 30-34 35-39 40-44 45-49 50-54 55-59 60-64 65-69 70-74 75-79 80-84 85-89 90+
Källa: egna beräkningar, Socialstyrelsen.
4.4.5Orala sjukdomar och skador
Tandhälsomåtten antal kvarvarande tänder och antal intakta tänder i tandhälsoregistret bidrar inte med information om hur stor del av befolkningen som har aktiv karies, parodontit eller annan oral sjuk- dom. Försäkringskassan och tandhälsoregistret har sedan den 1 juli 2008 uppgifter om inrapporterad orsak till att en åtgärd utförs inom tandvårdsstödet eftersom ett så kallat tillstånd alltid anges. De är fast- ställda och förtecknade i Tandvårds- och läkemedelsförmånsverkets (TLV:s) förskrifter och utgörs av ett hundratal olika tillstånd. Vissa tillstånd har endast en diagnos vilket exempelvis gäller parodontit, andra tillstånd kan vara samlingar av flera diagnoser. Vissa tillstånd har komplikationer som grund till exempel fraktur eller förlust av tand- substans. Diagnoserna total och partiell tandlöshet är uppdelad i flera tillstånd beroende på omfattning av tandlöshet som patienten vill rehabilitera. Till exempel en tretandslucka, vilket innebär att tre tän- der i rad saknas och ersätts med protetik. Endast de tillstånd som be- handlas, registreras och rapporteras till Försäkringskassan. Detta till skillnad från när behandlaren vid en basundersökning går igenom tand
för tand och i patientjournalen noterar status, det vill säga att patien- ten saknar en tand i position 12, har djupa tandköttsfickor på 35, 36, 45 och att en fyllning på tand 43 har lossnat. Detta registreras endast som en basundersökning hos Försäkringskassan. När patienten där- efter åtgärdar den trasiga fyllningen registreras tillståndet fraktur eller förlust av fyllningsmaterial utan samtidig karies (4772) och en reparativ åtgärd för fyllning (701–706) registreras i journalsystemet.
En styrka med dessa data är att tillstånd och åtgärder måste registre- ras av vårdgivaren för att statligt stöd ska betalas ut. Informationen lämnas automatiskt till Försäkringskassan från vårdgivarnas jour- nalsystem. En annan styrka är den stora mängd data och tidsserier som nu finns att granska. Uppgifter om tillstånd kan därför användas för att beskriva behoven hos de som besökt tandvården med statligt tandvårdsstöd. En svaghet precis som för många andra register är att datamaterialet enbart ger uppgift om de som fått tandvård utförd inom tandvårdsstödet. De äldre åldersgrupperna har emellertid en hög besöksfrekvens vilket medför att utredningen ser att vissa slutsatser kan dras av tandhälsan för de äldre. En annan brist finns om en tand har flera tillstånd samtidigt, till exempel karies, rotspetsinflammation samt parodontit. När tanden ska åtgärdas kan enbart uppgift om ett av tillstånden rapporteras till Försäkringskassan. För att illustrera be- hoven hos de som behandlats i tandvården visas nedan andelen patien- ter per år, och åldersgrupp, som behandlats för några av de vanligaste tillstånden i det statliga tandvårdsstödet.
Parodontit
Bakterier runt tänder och implantat kan leda till gingivit och paro- dontit och motsvarande tillstånd vid implantat. Behandling av dessa tillstånd är de vanligaste som utförs i tandvården och andelen patien- ter som har fått sådan behandling har ökat över tid från cirka 40 pro- cent år 2009 till cirka 47 procent år 2023. Dessa sjukdomar kan botas och förebyggas. Det mesta av det förebyggande arbetet sköts till största delen i hemmet av patienterna. Det som utförs i tandvården är information och instruktion av tandhygienister och tandläkare om hur tillstånden kan behandlas och förebyggas av patienterna själva. På tandklinikerna utförs även mekanisk infektionsbehandling när tandsten och annan beläggning avlägsnas. Parodontit är det tillstånd
som orsakar mest omfattande vårdbehov av tandköttsjukdomarna. Tänder kan behöva tas bort och ersättas med protetik. Senare års forsk- ning har visat att parodontit också påverkar allmänhälsan.
Andelen patienter som behandlas för parodontit har ökat under perioden 2009–2023. Andelen som behandlats är högre bland män och skillnaderna mellan könen har också ökat under perioden. En för- klaring till skillnaderna kan vara att kvinnor har högre besöksandel. De får därmed i högre grad ta del av tandhälsoinformation. Kvinnor har också generellt ett högre intresse för hälsa än män.
Figur 4.10 Andel patienter som behandlas för parodontit i det statliga tandvårdsstödet efter kön
År 2009–2023. Procent
40%
30%
25%
20%
15%
10%
5%
0% 2009 2010 2011 2012 2013 2014 2015 2016 2017 2018 2019 2020 2021 2022 2023
Anm. Tillstånd 3043.
Källa: Egna beräkningar, Försäkringskassan.
Behandling av parodontit har blivit vanligare i alla åldrar, men ökar mest bland äldre över 66 år för att sedan avta vid 80 års ålder. Skill- naden mellan män och kvinnor gäller för alla åldrar. En förklaring till ökningen för samtliga kan vara att antalet befintliga tänder ökat sär- skilt bland de äldre (se figur 4.3), samt en allt äldre befolkning som lever längre. Det kan också bero på att parodontit uppmärksammas mer av tandvården.
Andelen av patienterna med behandling på grund av parodontit har varit högst bland de som var födda i mitten på 1940-talet under perioden 2009 till 2023. De är nu mellan 74 och 84 år. Av figur 4.11 framgår att efter 80 års ålder avtar andelen som behandlas på grund av parodontit, vilket följer mönstret för andra åtgärder. Det kan bero på att dessa patienter inte prioriterar tandvård eller brist på ekono- miska resurser hos patienterna. Brist på behandlingsresurser kan inte vara orsaken eftersom samma mönster för äldre äldre har funnits under många år.
4.11Andel patienter i det statliga tandvårdsstödet som behandlas för parodontit per ålder 20–95 år
År 2009 och 2023
50%
45%
40%
35%
30%
25%
20%
15%
10%
5%
0%
20 |
25 |
30 |
35 |
40 |
45 |
50 |
55 |
60 |
65 |
70 |
75 |
80 |
85 |
90 |
95 |
Anm. Tillstånd 3041.
Källa: Egna beräkningar, Försäkringskassan.
Tandskador
Under perioden 2009 till 2023 har andelen patienter som behandlats på grund av karies och andra tandskador stadigt minskat. Det har åter- speglat sig i ett minskat antal utförda tandläkaråtgärder. Antal tand- fyllningar har minskat med cirka 30 procent. Cirka 1 miljon färre tandfyllningar utfördes år 2023 jämfört med 2010. Antal kronor och rotfyllningar på grund av tandskador har också haft 30 procentiga
minskningar vid jämförelser mellan åren 2010 och 2023. Den van- ligaste orsaken till att tänder lagas är sedan år 2016 att fyllningen eller en del av tanden spricker eller lossnar, vilket i figur 4.12 benämns tand- fraktur.
Figur 4.12 Andel patienter i det statliga tandvårdsstödet som behandlats på grund av olika tandskador
År 2009–2023. Procent
40% |
|
|
|
|
|
|
|
|
|
|
|
Tandfraktur |
|
Karies |
|
Tandslitage |
|
Övrigt |
35% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
30% |
|
|
|
|
|
|
|
|
|
25% |
|
|
|
|
|
|
|
|
|
20% |
|
|
|
|
|
|
|
|
|
15% |
|
|
|
|
|
|
|
|
|
10% |
|
|
|
|
|
|
|
|
|
5% |
|
|
|
|
|
|
|
|
|
0%
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
2022 |
2023 |
Anm. Tandfraktur=tillstånd 4080,4081,4771och 4772. Karies=tillstånd 4001 –4012.
Tandslitage=tillstånd 4071–4073. Övrigt tillstånd=4041, 4074–4079, 4471, 4881–4884.
Källa: Egna beräkningar, Försäkringskassan.
Tandfraktur
En tand som en gång lagats har högre risk att återigen gå sönder. Andelen patienter som drabbas av att en tand eller fyllning går sön- der av andra anledningar än karies, här kallat tandfraktur, har minskat totalt sedan 2009. Den totala minskningen av tandfrakturer kan hänföras till att antalet ej intakta tänder minskat (se figur 4.3). Det finns samtidigt en ökning bland personer äldre än 67. De som 2023 är äldre har fler tänder totalt, både fler ej intakta och intakta tänder, jämfört med de som var i samma åldersgrupp år 2009. Det är en sannolik förklaring till ökningen. Stigande ålder är i sig inte orsaken till ökningen som ses efter 67 år. En olagad tand håller bättre än en
lagad tand. Det kan vara en förklaring till det högre antalet tandvårds- besök med stigande DMFT som framgår av figur 4.4 ovan.
Figur 4.13 |
Andel patienter i det statliga tandvårdsstödet som behandlas |
|
för tandfraktur per ålder 20–95 år |
|
År 2009 och 2023. Procent |
50% |
|
45% |
|
40% |
|
35% |
|
30% |
|
25% |
|
20% |
Tandfraktur. År 2009 |
|
15% |
|
|
Tandfraktur. År 2023 |
10% |
|
5% |
|
0%
20 |
25 |
30 |
35 |
40 |
45 |
50 |
55 |
60 |
65 |
70 |
75 |
80 |
85 |
90 |
95 |
Anm. Tillstånd 4080, 4081, 4771, 4772.
Källa: Egna beräkningar, Försäkringskassan.
MunhälsaSOU 2024:70
Figur 4.14 |
Andel av patienter per födelsekohort som behandlas |
|
|
|
för tandfraktur i det statliga tandvårdsstödet |
|
|
|
|
|
År 2009 och 2023. Procent |
|
|
|
|
|
|
|
50% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
45% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
40% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
35% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
30% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
25% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
20% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
15% |
|
|
|
|
|
|
|
|
|
Tandfraktur. År 2009 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
10% |
|
|
|
|
|
|
|
|
|
Tandfraktur. År 2023 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
5% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1999 |
1994 |
1989 |
1984 |
1979 |
1974 |
1969 |
1964 |
1959 |
1954 |
1949 |
1944 |
1939 |
1934 |
1929 |
Anm. Tillstånd 4080, 4081, 4771, 4772.
Källa: egna beräkningar, Försäkringskassan.
Karies
Andel patienter med tillstånd karies som inom det statliga tandvårds- stödet har fått minst en åtgärd av fluorbehandling, information, kvali- ficerat rådgivande samtal, lagning, krona, rotfyllning eller tandutdrag- ning, har minskat kontinuerligt sedan år 2009 för alla åldersgrupper. Andelen kvinnor med karies är cirka 4 procentenheter lägre än män- nens andel under hela perioden 2009–2023. Andelen kvinnor som behandlades för karies minskade från 30 till 23 procent, medan an- delen män som behandlades för karies minskade från 34 till 28 procent under perioden 2009–2023.
Figur 4.15 Andelen patienter i det statliga tandvårdsstödet som behandlas för karies efter kön
År 2009–2023. Procent
40%
35%
30%
25%
20%
10%
5%
0% 2009 2010 2011 2012 2013 2014 2015 2016 2017 2018 2019 2020 2021 2022 2023
Anm. Tillstånd 4001–4012.
Källa: Egna beräkningar, Försäkringskassan.
Trots att äldre patienter har fler kvarvarande tänder förefaller det inte ha skett någon ökning av andelen med karies när år 2023 jämförs med år 2009. För de som är äldre än 66 år sker en gradvis ökning av andelen med karies. Motsvarande ökning av andelen med karies för äldre kunde också ses år 2009, andelen var då 5–6 procentenheter högre.
MunhälsaSOU 2024:70
Figur 4.16 |
Andel patienter i det statliga tandvårdsstödet som behandlas |
|
för karies per ålder 20–95 år |
|
|
År 2009 och 2023. Procent |
|
50% |
|
|
45% |
Karies. År 2009 |
Karies. År 2023 |
|
|
40% |
|
|
35% |
|
|
30% |
|
|
25% |
|
|
20% |
|
|
15% |
|
|
10% |
|
|
5% |
|
|
0%
20 |
25 |
30 |
35 |
40 |
45 |
50 |
55 |
60 |
65 |
70 |
75 |
80 |
85 |
90 |
95 |
Anm. Tillstånd 4001–4012.
Källa: Egna beräkningar, Försäkringskassan.
Tandslitage
Andelen patienter som får åtgärder utförda till följd av tandslitage (tandslitage kan bero på till exempel sura drycker och mat som fräter på tandytan, tandborstningsskador och annan nötning som tandgniss- ling) var år 2023 cirka 2,2 procent, vilket var något högre än 1,8 pro- cent år 2009. Ökningen har varit mindre än 0,5 procentenheter bland de som var 70–80 år.
Skadad tandstödd krona
En tandstödd krona är en protetisk behandling som utförs när en tand har så omfattande skador att en tandfyllning i komposit inte bedöms hålla på längre sikt. En sådan konstgjord tandkrona kan spricka, gå sönder eller lossna från tandroten. Det går att åtgärda med i första hand reparation, sätta tillbaka den lossnade kronan eller tillverka en ny krona. Om reparation eller ny krona inte är möjligt att utföra får
tandroten tas bort. Eftersom äldre personer har fler reparerade tän- der har det funnits farhågor om en ökande andel med skadade kro- nor. Det gäller i synnerhet de födda 1943 och tidigare som haft till- gång till 65-plusreformen och därigenom fått mycket protetik. De som var födda 1943 och tidigare var 65 år och äldre år 2009 och 80 år och äldre år 2023.
Som framgår av figur 4.17 nedan har det inte skett någon ökning med stigande ålder, men däremot en parallell förflyttning av andelen som behövt åtgärda en skadad protetisk tandkrona. Per åldersklass har andelen minskat sedan 2009 för att uppgå till cirka 3 procent för 65-åringar och cirka 5,5 procent för 80-åringar år 2023. Förklaringen kan sökas i att andelen intakta tänder har ökat i alla åldersgrupper åren 2009–2023 och att utförd protetik har hållit bättre än tidigare.
Figur 4.17 |
Andel patienter i det statliga tandvårdsstödet med skadad |
|
tandstödd krona per ålder 20–95 |
|
År 2009 och 2023. Procent |
8% |
|
7% |
Skadad krona. År 2009 |
6% |
Skadad krona. År 2023 |
|
5% |
|
4% |
|
3% |
|
2% |
|
1% |
|
0%
20 |
25 |
30 |
35 |
40 |
45 |
50 |
55 |
60 |
65 |
70 |
75 |
80 |
85 |
90 |
95 |
Anm. Tillstånd 4882.
Källa: Egna beräkningar, Försäkringskassan.
Tandförluster
Att behöva ta bort tänder kan leda till stora tandvårdsbehov beroende på var tanden sitter. En saknad tand långt fram i munnen innebär en synlig tandlucka som oftast åtgärdas, medan tänder längre bak i mun- nen åtgärdas mindre ofta. Behandling som kan utföras är temporär eller definitiv avtagbar protes, tandstödd eller implantatstödd konstruk- tion. Sådan behandling sammanfattas ofta med begreppet protetik.
Vid granskning av data över tid avseende tandvård som ersätter saknade tänder behöver ändringar i tandvårdsstödets regler beaktas. Ändringarna har medfört ökade subventioner för att ersätta saknade tänder i fler tandpositioner längre bak i munnen, likaså har möjlig- heterna utökats för att sätta implantat i mindre luckor. År 2013, 2015, 2020 och 2022 har det skett mer omfattande ändringar i regelverket. Totalt sett har andelen patienter som fått tandförluster åtgärdade ökat något under åren 2009–2023, vilket sannolikt kan förklaras av änd- rade ersättningsregler.
Figur 4.18 Olika typer av tandlöshet som åtgärdats i det statliga tandvårdsstödet
År 2009–2023.
2,2% |
|
2,0% |
|
1,8% |
|
1,6% |
|
1,4% |
|
1,2% |
|
1,0% |
|
0,8% |
|
0,6% |
|
Entandslucka |
Flertandslucka |
0,4% |
|
Tandlucka protes |
Övrig rehab. |
0,2% |
|
0,0% |
|
2009 2010 2011 2012 2013 2014 2015 2016 2017 2018 2019 2020 2021 2022 2023
Anm. Entandslucka=tillstånd 5031, 5032, 5036. Flertandslucka= tillstånd 5010 –5016, 5033, 5037, 5034, 5035. Tandlucka protes=tillstånd 5001–5006. Övrig rehabilitering=tillstånd 5041–5451.
Källa: Egna beräkningar, Försäkringskassan.
Entandslucka
Andelen patienter med entandslucka (det vill säga när en tand sak- nas) som behandlats med tandstödd eller implantatstödd protetik har ökat bland patienter i åldern 30–60 år. Andelen äldre än 66 år som behandlat entandsluckor har minskat sedan 2009 men varit på samma nivå mellan 2016 och 2023. Det är viktigt att beakta att subventionen för både tandstödd och implantatstödd konstruktion i entandsluckan har utökats under perioden 2009–2023 genom att fler tandpositioner blivit ersättningsberättigande.
Figur 4.19 Andel patienter i det statliga tandvårdsstödet som behandlats för entandslucka per ålder
År 2009 och 2023. Procent
7%
6%
Entandslucka 2009 |
Entandslucka 2023 |
5%
4%
3%
2%
1%
0%
20 |
25 |
30 |
35 |
40 |
45 |
50 |
55 |
60 |
65 |
70 |
75 |
80 |
85 |
90 |
95 |
Anm. Tillstånd 5031, 5032 och 5036.
Källa: Egna beräkningar, Försäkringskassan.
Flertandslucka
Andelen patienter som behandlats för avsaknad av två eller fler tän- der i följd med tandstödda eller implantatstödda konstruktioner och de som behandlat tandluckor med avtagbar protes på grund av att allt från en tand till att samtliga tänder saknas har slagits samman i
figur 4.20. Andelen har minskat sedan 2009 för de som är över 65 år medan den ökat något för de mellan 30 och 55 år.
Figur 4.20 Andel patienter med avsaknad av två eller fler tänder som behandlats med tand- eller implantatstödd protetik, eller avtagbar protes oavsett antal saknade tänder per ålder
År 2009 och 2023. Procent
8,0%
7,0% |
|
Flertandsluckor 2009 |
|
Flertandsluckor 2023 |
|
|
6,0%
5,0%
4,0%
3,0%
2,0%
1,0%
0,0%
20 |
25 |
30 |
35 |
40 |
45 |
50 |
55 |
60 |
65 |
70 |
75 |
80 |
85 |
90 |
Anm. Tillstånd 5001–5006, 5033–5035, 5010–5016.
Källa: Egna beräkningar, Försäkringskassan.
Den stora minskningen för 66-åringar år 2009 i figur 4.20 beror på 65-plusreformen, där de som var äldre passat på att göra tandvård i detta subventionssystem före den 1 juli 2008. De som var 65 år och yngre år 2008 hade sannolikt väntat in det nya tandvårdsstödet och skjutit upp tandvårdsbesök, vilket är en sannolik förklaring till den stora andelen i åldern 55–65 som år 2009 behandlades med protetik. Samma mönster kan ses för alla tillstånd där protetik är en del av behandlingen.
Övrig rehabilitering
Övrig rehabilitering avser tillstånd när tand- och implantatstödda konstruktioner behöver repareras eller göras om. Det innefattar också åtgärder för att stabilisera bettet på grund av bristande tuggkontak-
ter, parodontit eller när nedslitna bett behöver byggas upp. Av figu- ren nedan framgår att sådana behov har minskat över tid även om an- delen patienter med tand- och implantatstödda konstruktioner ökat enligt uppgifter från SKaPa.41
Andelen patienter som genomgått behandling på grund av övrig rehabilitering har minskat för alla åldersgrupper förutom för de mellan 35 och 50 års ålder där det skett en liten ökning på någon tiondels procent.
Figur 4.21 Andel patienter i det statliga tandvårdsstödet som behandlats på grund av behov av övrig rehabilitering per ålder
År 2009 och 2023. Procent
12%
10% |
Rehab övrigt 2023 |
Rehab övrigt 2009 |
8% |
|
6%
4%
2%
0%
20 |
25 |
30 |
35 |
40 |
45 |
50 |
55 |
60 |
65 |
70 |
75 |
80 |
85 |
90 |
95 |
Anm. Tillstånd 5041–5451.
Källa: Egna beräkningar, Försäkringskassan.
41SKaPa, Årsrapport 2023, s. 16.
4.5Munhälsa och tandvårdskonsumtion bland asylsökande och utlänningar utan nödvändiga tillstånd
4.5.1Munhälsan
Det har gjorts studier av munhälsa som omfattar asylsökande och så kallade papperslösa, det vill säga personer utan nödvändiga tillstånd att befinna sig i vistelselandet.42 Samtidigt är det ont om aktuella siff- ror och underlag. Detta är viktigt att lägga märke till med tanke på att individerna i målgruppen kan ha vitt skilda bakgrundshistorier, bytas ut kontinuerligt och uppleva snabba förändringar.43 De upp- gifter som presenteras måste alltså betraktas med viss försiktighet såvitt gäller deras relevans för dagens förhållanden.44
För att kunna beskriva de berörda individernas munhälsa har ut- redningen inhämtat erfarenheter från behandlare som ofta möter asyl- sökande och papperslösa samt från personer som hjälper dem att komma i kontakt med hälso- och sjukvården. I det senare fallet rör det sig i huvudsak om personer som arbetar för organisationerna Läkare i Världen, Rosengrenska stiftelsen och Röda Korset (se kapitel 2). En svaghet i utredningens metod i denna del är att den tar sikte på individer som sökt hjälp. De som inte varit i behov av hälso- och sjuk- vård, eller i vart fall inte efterfrågat sådan vård, ingår inte i utred- ningens underlag i denna del.
Som framgår nedan har utredningen tagit del av andra studier av munhälsan hos asylsökande och papperslösa. Flera av dessa studier har använt sig av ursprungsland som kompletterande urvalsmetod. Utredningen har dock valt att inte närmare granska forskning som enbart använt nationalitet som urvalsmetod utan hänsyn till orsaken till migrationen eller vistelsetidens längd i det nya landet. Detta be- ror dels på det som anförts ovan om att strömmarna av asylsökande kan ändras snabbt med tiden, dels på att utredningen har uppgifter om att stora delar av de papperslösa inte har gett sig till känna vid något tillfälle och att det därför råder oklarhet kring vilka som är de
42Jfr Keboa, M.T. m.fl., The oral health of refugees and asylum seekers: a scoping review. Global Health, 12(1):59, 2016-10-17; och Klefbom, C., Behov av tandvård bland asylsökande och gömda (med fokus på barn) 2007/2008, Transkulturellt Centrum, Stockholms läns landsting, 2009, s. 11 ff.
43Jfr SOU 2011:48 Vård efter behov och på lika villkor – en mänsklig rättighet, s. 86.
44Jfr Socialstyrelsen, Hälso- och sjukvård och tandvård till asylsökande och nyanlända – Del- rapport 2016, s. 25.
vanligaste nationaliteterna bland de papperslösa. Som exempel kan nämnas att de som möter papperslösa tandvårdspatienter uppger att ett stort antal kommer från västra Balkan och Latinamerika, två om- råden som inte längre är förknippade med asylinvandring annat än i undantagsfall och sällan syns i svenska eller europeiska studier av tandhälsa.
När det gäller de granskade forskningsrapporterna finns i en studie inom ramen för det som i dag är Region Stockholm avseende åren 2007 och 2008 uppgifter om att smärta var vanligt förekommande, vilken både kunde vara av bettfysiologisk karaktär och bero på karies eller parodontit alternativt annan infektion. Tandluckor, tandstumpar, missfärgningar och dålig andedräkt angavs också som förekommande.45 En uppmärksammad studie av flyktingars tandstatus gjordes ännu tidigare i Australien. Bland annat visade den studien att det antal tän- der som var angripna av karies var högre bland de asylsökande än befolkningen i stort. Situationen var liknande när det gäller tandloss- ning samt saknade och skadade tänder. Även jämfört med grupper som annars uppvisar sämre munhälsa var de asylsökandes munhälsa rela- tivt dålig.46 Resultaten stämmer överens med senare genomförda studier. År 2016 menade exempelvis Socialstyrelsen att många asylsökande led av tandvårdsrädsla.47 Andra fynd som gjordes var att asylsökande hade ett omfattande tobaksbruk samt en oroväckande hög socker- konsumtion. Asylsökande kom ofta från länder där man uppsöker tandvården vid behov, och inte när man blir kallad.48
Socialstyrelsen valde i sin studie att beakta uppgifter i tandhälso- registret om nyanlända personers munhälsa. I rapporten analysera- des data under en period av tre och ett halvt år från besök av ny- anlända personer från de vanligaste asylinvandringsländerna, vilka då var Afghanistan, Eritrea, Irak, Iran, Somalia, Syrien och Turkiet. Som nyanländ ansågs en person som invandrat maximalt tre år före tand- vårdsbesöket. En svaghet med metoden, som Socialstyrelsen lyfte fram, är att antalet tänder inte enbart behöver vara uttryck för mun-
45Klefbom, C., Behov av tandvård bland asylsökande och gömda (med fokus på barn) 2007/2008, Transkulturellt Centrum, Stockholms läns landsting, 2009, s. 16.
46Davidson, N. m.fl., Holes a plenty: oral health status a major issue for newly arrived refugees in Australia. Australian dental journal, 51(4), Socialstyrelsen, Hälso- och sjukvård och tand- vård till asylsökande och nyanlända – Delrapport 2016.
47Socialstyrelsen, Hälso- och sjukvård och tandvård till asylsökande och nyanlända – Delrapport 2016, s. 37.
48Socialstyrelsen, Hälso- och sjukvård och tandvård till asylsökande och nyanlända – Slutrap- port 2016, passim; Se också bl.a. Singh, H.K. m.fl., Oral health status of refugee torture sur- vivors seeking care in the United States. Am J Public Health, 98(12), december 2008.
hälsan, utan också kan vara ett uttryck för vilken typ av tandvård som utlänningen haft tillgång till i sitt hemland. Socialstyrelsens siff- ror visade också på stora variationer. Det genomsnittliga antalet tän- der bland samtliga nyanlända var 26, vilket var drygt en tand mindre än hos hela befolkningen, men det fanns grupper av nyanlända som hade fler tänder än befolkningen i stort. När det gällda antalet in- takta tänder hade de nyanlända fler än den övriga befolkningen. Stu- dien visade också att nyanlända oftare besökte tandvården akut.49 Det ligger nära till hands att anta att det finns ett samband mellan detta faktum och att asylsökande har sämre tillgång till förebyggande behandlingar. Studien visade att de nyanlända, liksom de som ännu inte fått uppehållstillstånd, tog del av förebyggande tandvård i lägre utsträckning.
Som framgår av kapitel 3 ska EU:s medlemsstater enligt mot- tagandedirektivet beakta den speciella situationen för personer som utsatts för tortyr. Tortyr kan leda till tandskador och andra problem för tandhälsan, exempelvis tandvårdsrädsla.50 I en dansk studie av hälso- undersökningar genom Udlændingestyrelsens försorg under 1997–2011 hade odontologiska undersökningar efterfrågats i 33 av 250 fall av påstådd tortyr. Medianvärdet av den tid som förflutit mellan torty- ren och undersökningen var fem år. Av dessa personer var 29 män. När det gäller ursprung härstammade 18 från Mellanöstern och 8 från tidigare Sovjetrepubliker. Medianåldern var 33 år. Vad gäller tand- skadornas orsak hade tre av personerna fått tänder utdragna med tång. En person hade åsamkats skador med hjälp av en fil. I de andra fallen hade skadorna orsakats genom annat yttre våld såsom slag och spar- kar. Det var enbart i ett av de 33 fallen som det inte konstaterades någon skada. Samtidigt hade två tredjedelar av de påstådda offren sådana problem med karies, tandlossning och andra sjukliga förändringar att skadornas samband med det allmänna munhälsotillståndet behövde undersökas.51
Papperslösa är i många fall personer som tidigare varit asylsökande och som efter att de nekats uppehållstillstånd valt att hålla sig undan. Ofta har de tillbringat tid på flykt innan de ansökt om skydd. Pappers-
49Socialstyrelsen, Hälso- och sjukvård och tandvård till asylsökande och nyanlända – Slutrapport 2016, s. 34 ff.
50Hashemi, H., Tortyr och tandvårdsrädsla. Att bemöta tortyrskadade patienter kräver kun- skap och förståelse. Tandläkartidningen, årg. 98, nr 5, 2006.
51Arge, S.O. m.fl., Forensic odontological examinations of alleged torture victims at the University of Copenhagen 1997–2011. Torture, Volume 24, Number 1, 2014.
lösas hälsoproblem liknar därigenom i stor utsträckning asylsökan- des.52 Papperslösas specifika situation kan emellertid också ge upp- hov till särskilda problem med munhälsan, även om det saknas kli- niska data som visar hur unika dessa problem är i förhållande till andra gruppers. Individer i denna grupp har exempelvis ofta svårigheter att ordna en lämplig bostad eller ett lämpligt arbete.53 Brist på pengar och tillgång till socialtjänst torde även göra det svårare att inta en när- ingsrik kost eller sköta sin personliga hygien. Enligt uppgifter till utredningen bidrar rädsla för att bli upptäckt att papperslösa indi- vider undviker vårdkontakter.54 Uppgifter tyder även på att individer i denna grupp oftare än andra är utsatta för våld och sexuellt våld, vilket kan resultera i försämrad munhälsa.55 Enligt inhämtade upp- gifter uppvisar de oftare än andra sådan samsjuklighet som kan för- värra problem med munhälsan eller förvärra den dåliga munhälsans effekter. Exempel på sådana somatiska problem kan vara diabetes samt hjärt- och kärlsjukdomar. Situationen kan även leda till problem med det psykiska välbefinnandet.
4.5.2Tandvårdskonsumtion
I detta avsnitt behandlas tandvårdskonsumtion i gruppen asylsökande och personer utan nödvändiga tillstånd. Tandvårdskonsumtionen inom det statliga tandvårdsstödet, det vill säga bland dem som om- fattas av det svenska socialförsäkringsskyddet, behandlas i kapitel 5. En svårighet när det gäller att kartlägga tandvårdskonsumtionen hos de aktuella utlänningarna är att deras tandvård utförs utanför det stat- liga tandvårdsstödet, varför det saknas uppgifter i tandhälsoregistret (se ovan). Det finns vidare svårigheter för vårdgivarna när det gäller att fastställa vilken migrationsrättslig status vissa patienter har och vil- ken tandvård som inte kan anstå, vilket kan påverka förutsättningarna för träffsäker statistik. Utredningen kan dock utifrån de siffror som finns hos regionerna (se kapitel 15) och de uppgifter som inhämtats dra några översiktliga slutsatser kring de berörda utlänningarnas tand- vårdskonsumtion.
52Jfr Socialstyrelsen, Hälso- och sjukvård och tandvård till asylsökande och nyanlända – Del- rapport 2016, s. 26 f.
53Socialstyrelsen, Social rapport 2010, s. 277.
54Jfr Klefbom, C., Behov av tandvård bland asylsökande och gömda (med fokus på barn) 2007/2008, Transkulturellt Centrum, Stockholms läns landsting, 2009, s. 16.
55Jfr SOU 2023:10 Tandvårdens stöd till våldsutsatta patienter, passim.
Att vuxna asylsökande inte i regel mottar behandlingar annat än i de fall då tandvården inte kan anstå, leder oundvikligen till ett annat konsumtionsmönster, särskilt med tanke på tandvårdens inslag av förebyggande undersökningar och behandlingar.
Eftersom det inte ingår i utredningens uppdrag att ändra rätten till tandvård som inte kan anstå har utredningen inte kartlagt vad som i de olika regionerna anses inte kunna anstå. De existerande skillna- derna i konsumtion som finns mellan boende å ena sidan och utlän- ningar som är föremål för särregler å andra sidan har dock beskrivits av de personer som utredningen varit i kontakt med. En sådan tydlig skillnad finns beträffande förexisterande tandvårdsbehov. Utlänningar som saknar flera tänder vid ankomsten anses i flera fall inte av regio- nerna ha ett tandvårdsbehov som inte kan anstå. Vidare erbjuds ofta behandlingsåtgärder med kortare varaktighet eller av enklare slag. Exempelvis kan kindtänder dras ut, utan att ersättas med proteser. Tillämpningen kan framstå som rimlig om man enbart betraktar be- handlingens nödvändighet i förhållande till vistelsen i Sverige, men framstår som mer problematisk om angelägenheten bedöms obero- ende av personens vistelseort. Det finns även exempel på asylsökande som nekats behandling trots att de angett att tandskadorna uppstått i samband med tortyr, vilket förefaller strida mot de skyldigheter som åligger Sverige enligt mottagandedirektivet (se avsnitt 3.4.2). De upp- gifter som utredningen inhämtat visar även att regionerna ofta inte tar någon hänsyn till om tandskador har något samband med angivna skyddsskäl, om sambandet inte framgår av remiss.
Mycket tyder på att asylsökande besöker tandvården i större ut- sträckning än papperslösa. Att de papperslösa i teorin kan vända sig till valfri privat vårdgivare som är ansluten till Försäkringskassans elektroniska system förefaller inte ha ökat tandvårdskonsumtionen nämnvärt för gruppen. Däremot har utredning inhämtat att det från regionernas beställarenheter upplevs som vanligare att privata vård- givare överbehandlar än att folktandvården gör det.
Att papperslösa är rädda för att bli ”upptäckta” innebär att de ofta väntar mycket länge med att söka vård och oftare uppvisar smärt- samma tillstånd än andra patientgrupper.
Utredningen har fått uppgifter om att det i enstaka fall förekom- mer att utlänningar i båda grupperna betalar ur egen ficka för mer om- fattande behandlingar än sådana som de kan få till subventionerat pris.
5Tandvårdskonsumtion inom statligt tandvårdsstöd
5.1Utvecklingen av besöksfrekvensen i tandvården
Det är en allt lägre andel av den vuxna befolkningen som besöker tandvården. År 2010 besökte 60 procent av befolkningen, 24 år eller äldre, tandvården åtminstone en gång under året. Motsvarande andel år 2023 var 52 procent. Andelen årliga besökare i tandvården har där- med sjunkit med 8 procentenheter mellan dessa år. Figur 5.1 visar att besöksfrekvensen har sjunkit inom folktandvården sedan 2018 och att denna trend förstärktes under och efter covid-19 pandemin. An- delen av befolkningen som besöker den privata tandvården inom det statliga tandvårdsstödet har varit förhållandevis konstant sedan 2014–2015. Besöksfrekvensen i den privata tandvården var på samma nivå 2023 som året innan covid-19 pandemin, det vill säga 2019.
Över tid är nedgången i andelen som besöker tandvården något tydligare för män än för kvinnor och det finns skillnader mellan åldersgrupper. Det är personer i åldrarna 24–75 år som besöker tand- vården i lägre utsträckning än tidigare. Nedgången i besöksfrekvens sedan 2010 är störst i åldersgruppen 35–49 år. I åldersgruppen 65–69 år var besöksandelen 11 procentenheter lägre 2023 i jämförelse med 2010. Personer som är 75 år och äldre besöker å andra sidan numera tand- vården i högre grad jämfört med tidigare. I åldersgruppen 80–84 år var andelen som besökte tandvården 61 procent 2010. År 2023 var motsvarande andel 70 procent.
191
Tandvårdskonsumtion inom statligt tandvårdsstödSOU 2024:70
Figur 5.1 |
|
|
Andel av befolkningen som besökte tandvården inom statligt |
|
|
|
|
tandvårdsstöd |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
År 2010–2023. Procent. Befolkningen 24 år och äldre |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
60% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
60% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
56% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
52% |
|
50% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
40% |
37% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
34% |
|
|
|
|
|
|
|
34% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
30% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
24% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
23% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
20% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
18% |
|
10% |
|
|
|
|
|
|
Privat |
|
|
|
|
|
Folktandvården |
|
|
|
|
|
Totalt |
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
|
2019 |
2020 |
2021 |
2022 |
2023 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Källa: Egna beräkningar, Socialstyrelsen.
Figur 5.2 visar besöksandelen i tandvården för ett antal födelse- kohorter sedan 2009. Fram till 2019 var besöksandelen för de flesta kohorterna oförändrad med undantag för dem som 2009 var 70 och 80 år, det vill säga kohorterna födda 1929 och 1939. Under 2020 sjönk besöksandelen på grund av covid-19 pandemin men har nu återhäm- tats sig, dock på en något lägre nivå än innan. Det bör påpekas att observationstiden efter pandemin är relativt kort och att besöksfre- kvenserna förefaller förändras långsamt.
SOU 2024:70 |
Tandvårdskonsumtion inom statligt tandvårdsstöd |
Figur 5.2 Andel av befolkningen födda 1989, 1979, 1969, 1959, 1949, 1939 och 1929 som besökte tandvården inom statligt tandvårdsstöd
År 2009–2023. Procent
90%
80% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
70% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
60% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
50% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
40% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
30% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
20% |
|
1989 |
|
|
1979 |
|
|
|
1969 |
|
|
1959 |
|
|
|
|
|
|
|
|
|
|
|
|
|
10% |
|
1949 |
|
|
1939 |
|
|
|
1929 |
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
2022 |
2023 |
Källa: Egna beräkningar, Försäkringskassan.
Det finns flera tänkbara förklaringar till att en lägre andel av befolk- ningen besöker tandvården. En viktig förklaring är att tandhälsan sta- digt har förbättrats över tid (se kapitel 4). En annan förklaring kan vara att de nationella riktlinjerna för tandvården rekommenderar längre intervall mellan undersökningsbesök vid god tandhälsa. Under de senaste åren kan även höga priser på tandvård i kombination med ett ansträngt ekonomiskt läge för hushållen ha påverkat benägenheten att besöka tandvården. Även brist på behandlare i vissa regioner i lan- det kan ha påverkat besöksfrekvensen.
5.1.1Statens utgifter för tandvårdsstödet
Den tandvård som utförs i det statliga tandvårdsstödet finansieras till större delen av patienten och till viss del av staten. År 2023 stod staten för 38 procent av de totala tandvårdskostnaderna och patien- terna för 62 procent. Sedan år 2010 har statens utgifter för tandvårds- stödet ökat med ungefär 1 miljard kronor i fasta priser. Per invånare
Tandvårdskonsumtion inom statligt tandvårdsstöd |
SOU 2024:70 |
24 år och äldre uppgick statens kostnad för tandvårdsstödet till 940 kro- nor år 2023. Motsvarande siffra år 2010 var 875 kronor. I fasta priser var utgifterna för staten som högst 2019, det vill säga året före covid-19 pandemin. År 2023 betalade Försäkringskassan ut 7,3 miljarder kro- nor i statligt tandvårdsstöd. Detta motsvarar en genomsnittlig subven- tion på 2 100 kronor per patient. Ungefär 70 procent av den statliga ersättningen, motsvarande ett belopp på 5,1 miljarder kronor, utbeta- lades 2023 i form av högkostnadsskydd. Utgifterna för allmänt tand- vårdsbidrag (ATB) uppgick till 2,1 miljarder kronor och utgifterna för särskilt tandvårdsbidrag (STB) blev 75 miljoner kronor år 2023.
Figur 5.3 Statens utgifter för tandvårdsstödet
År 2010–2023. Miljarder kronor (vänster skala), Kronor per invånare* (höger skala)
|
1400 |
|
1200 |
|
1000 |
|
800 |
|
600 |
Löpande priser |
400 |
|
2023 års priser |
|
Per invånare, 2023 års priser (höger skala) |
200 |
|
0 |
2010 2011 2012 2013 2014 2015 2016 2017 2018 2019 2020 2021 2022 2023
Anm. *19 år och äldre 2010–2017. 22 år och äldre år 2018. 23 år och äldre 2019–2023. Källa: Egna beräkningar, Försäkringskassan.
SOU 2024:70Tandvårdskonsumtion inom statligt tandvårdsstöd
Tabell 5.1 |
Tandvårdsförmåner inom det statliga tandvårdsstödet |
|
|
Miljoner kronor i löpande priser. År 2019–2023 |
|
|
|
|
|
|
|
|
|
|
År 2019 |
År 2020 |
År 2021 |
År 2022 |
År 2023 |
Allmänt tandvårdsbidrag |
2 100 |
1 873 |
2 156 |
2 089 |
2 125 |
Särskilt tandvårdsbidrag |
57 |
48 |
61 |
67 |
75 |
|
|
|
|
|
|
Högkostnadsskydd |
4 484 |
4 033 |
4 560 |
4 719 |
5 124 |
Summa |
|
6 642 |
5 955 |
6 777 |
6 875 |
7 324 |
Källa: Försäkringskassan.
Sedan 2016–2017 är det en allt högre andel av patienterna inom det statliga tandvårdsstödet som besöker den privata tandvården. År 2016 var det 70 procent av tandvårdsstödet som gick till besök i privat- tandvården. Motsvarande siffra för 2023 var 76 procent. När det gäller utbetalda medel för högkostnadsskyddet så gick 81 procent av dessa medel år 2023 till besök i den privata tandvården. En förklaring till att en så hög andel av högkostnadsskyddet betalas till besök i privat sektor är att äldre med höga tandvårdskostnader i högre grad be- söker privat tandvård än folktandvården (se kapitel 6).
5.2Vilka besöker tandvården?
År 2023 besökte nästan 3,94 miljoner personer tandvården inom det statliga tandvårdsstödet. Detta motsvarar 52 procent av befolk- ningen 24 år och äldre. För relativt friska patienter finns det inte all- tid ett behov av att besöka tandvården varje år. Under en treårsperiod (år 2021–2023) besökte 73 procent av befolkningen tandvården. An- delen av befolkningen som besöker tandvården i det statliga tand- vårdsstödet ökar med åldern fram till ungefär 85-årsåldern. I ålders- gruppen 75–79 år är det nästan 9 av 10 som besöker tandvården någon gång under en treårsperiod. Att de allra äldsta, det vill säga de som över 80 år, besöker tandvården mer sällan än yngre äldre (65–79 år) kan möjligen förklaras av att de äldsta inte längre är lika benägna att åtgärda alla orala problem. Det kan även vara så att de allra äldsta tappar sin tandvårdskontakt på grund av ett försämrat allmänt hälso- tillstånd. Även de särskilda regionala tandvårdsstöden påverkar stati- stiken. I figur 5.4 ingår inte personer som fått vård inom de särskilda
Tandvårdskonsumtion inom statligt tandvårdsstöd |
SOU 2024:70 |
regionala tandvårdsstöden. För en beskrivning av de regionala tand- vårdsstöden se kapitel 3.
Figur 5.4 Andel av befolkningen som besökte tandvården inom det statliga tandvårdsstödet 2021–2023 fördelat efter det senaste besöksåret
Procent. Befolkningen 24 år eller äldre
100% |
|
|
|
|
|
|
|
|
|
2023 |
|
2022 |
|
2021 |
90% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
80% |
|
|
|
|
|
|
|
70% |
|
|
|
|
|
|
|
60% |
|
|
|
|
|
|
|
50% |
|
|
|
|
|
|
|
40% |
|
|
|
|
|
|
|
30% |
|
|
|
|
|
|
|
20% |
|
|
|
|
|
|
|
10% |
|
|
|
|
|
|
|
0% 24–29 30–34 35–39 40–44 45–49 50–54 55–59 60–64 65–69 70–74 75–79 80–84 85–89 90+
Källa: Socialstyrelsen.
Statistiken i figur 5.5 inkluderar de regionala tandvårdsstöden nöd- vändig tandvård för äldre och funktionshindrade (N-tandvård) och tandvård till personer med långvarig sjukdom eller funktionsnedsätt- ning (F-tandvård). Andelen i befolkningen 24 år eller äldre som fick N-tandvård uppgick till cirka 1,3 procent år 2021. Motsvarande siffra för F-tandvård var 0,3 procent av befolkningen i samma åldersgrupp. Figur 5.5 visar andel av befolkningen som besökt F-tandvård, N-tand- vård samt statligt tandvårdsstöd fördelade per åldersgrupp under år 2021. Statistiken visar att andelen med N-tandvård fördubblas för varje åldersgrupp från 75 års åldern. Cirka 2 procent i åldern 75–79 år fick N-tandvård. Motsvarande andel för åldersgruppen 85–89 år var cirka 9 procent.
SOU 2024:70 |
Tandvårdskonsumtion inom statligt tandvårdsstöd |
Figur 5.5 Andel av befolkningen som besökte tandvården efter typ av tandvårdsstöd
År 2021. Procent. Befolkningen 24 år eller äldre
100%
90% |
|
Statligt tandvårdsstöd |
|
N-tandvård |
|
F-tandvård |
80% |
|
|
|
|
|
|
|
|
|
|
|
|
70% |
|
|
|
|
|
|
60% |
|
|
|
|
|
|
50% |
|
|
|
|
|
|
40% |
|
|
|
|
|
|
30% |
|
|
|
|
|
|
20% |
|
|
|
|
|
|
10% |
|
|
|
|
|
|
0% 24-29 30-34 35-39 40-44 45-49 50-54 55-59 60-64 65-69 70-74 75-79 80-84 85-89 90+
Källa: Egna beräkningar, Socialstyrelsen.
5.2.1Skillnad i besöksfrekvens mellan grupper
Det finns skillnader i besöksfrekvens inom statligt tandvårdsstöd mellan grupper i befolkningen. Tabell 5.2 visar andelen i olika ålders- grupper som besökte tandvården någon gång under treårsperioden 2019–2021.1 Kvinnor besöker tandvården i högre grad än män. Skill- naderna mellan könen är som störst i förvärvsaktiv ålder. Efter 65 års ålder avtar gradvis skillnaderna och i åldersgruppen 80 år och äldre är besöksandelen högre för män än för kvinnor. Oavsett ålder be- söker ensamstående personer tandvården i lägre grad än sammanbo- ende. Kapitel 4 visar att patienter med kortare utbildning i genom- snitt har en sämre tandhälsa än högutbildade. Att besöka tandvården är dock betydligt vanligare bland personer med högskoleutbildning jämfört med personer med förgymnasial utbildning. Skillnaderna är även stora mellan inrikes och utrikes födda i befolkningen. Samma
1Se kapitel 2 för en beskrivning av de datamaterial som använts för att ta fram statistiken i tabell 5.2.
Tandvårdskonsumtion inom statligt tandvårdsstöd |
SOU 2024:70 |
mönster finns när det gäller utländsk respektive svensk bakgrund.2 År 2019 var besöksfrekvensen bland personer med utländsk bakgrund 21 procentenheter lägre än bland dem med svensk bakgrund.3
Tabell 5.2 visar även att sysselsatta4 besöker tandvården i högre grad än arbetslösa5. Skillnaden mellan dessa grupper i åldern 40–54 år är 15 procentenheter. Tabell 5.2 visar avslutningsvis besöksfrekven- sen i grupper som ofta har låg ekonomisk standard: personer med bo- stadsbidrag, bostadstillägg samt ekonomiskt bistånd från socialtjäns- ten. Dessa grupper besöker tandvården i betydligt lägre utsträckning än de flesta andra grupper.
Tabell 5.2 Andel av befolkningen som besökte tandvården inom statligt tandvårdsstöd under år 2019–2021
Procent. Befolkningen 24 år eller äldre*
|
|
|
24–39 år |
40–54 år |
|
55–66 år |
67–79 år |
80+ år |
|
Samtliga |
Kvinnor |
|
|
72 |
|
79 |
|
84 |
|
86 |
|
72 |
|
|
79 |
|
Män |
|
|
61 |
|
70 |
|
77 |
|
82 |
|
75 |
|
|
71 |
|
Sammanboende |
70 |
|
78 |
85 |
|
89 |
|
83 |
|
80 |
|
Ensamstående |
63 |
|
68 |
74 |
|
78 |
|
68 |
|
69 |
|
|
|
|
|
|
|
|
|
|
|
|
|
Förgymnasial |
|
|
54 |
|
60 |
|
70 |
|
77 |
|
67 |
|
|
67 |
|
Gymnasial |
|
|
64 |
|
73 |
|
80 |
|
84 |
|
76 |
|
|
74 |
|
|
|
|
|
|
|
|
|
|
Eftergymnasial |
|
|
72 |
|
80 |
|
87 |
|
91 |
|
84 |
|
|
80 |
|
Inrikes födda |
70 |
|
78 |
84 |
|
87 |
|
75 |
|
78 |
|
Utrikes födda |
54 |
|
62 |
68 |
|
69 |
|
63 |
|
61 |
|
Sysselsatt** |
|
|
69 |
|
77 |
|
85 |
|
88 |
|
85 |
|
|
76 |
|
Arbetslös** |
|
|
59 |
|
62 |
|
69 |
|
x |
|
x |
|
|
63 |
|
Bostadsbidrag |
60 |
|
65 |
65 |
|
x |
x |
62 |
|
Bostadstillägg |
41 |
|
48 |
55 |
|
62 |
|
58 |
|
56 |
|
Sjukersättning |
36 |
|
53 |
64 |
|
x |
x |
56 |
|
Ek. bistånd |
56 |
|
62 |
62 |
|
x |
x |
60 |
|
Samtliga |
|
|
66 |
|
74 |
|
81 |
|
84 |
|
73 |
|
|
75 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Anm. *Populationen består av alla folkbokförda individer 24 år eller äldre år 2021. Alla uppgifter om individerna såsom familjetyp och inkomster mäts för år 2020.**Huvudsaklig inkomstkälla enligt BAS - undersökningen under helåret från arbete respektive arbetslöshet. x = för få observationer för att kunna redovisas.
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
2Med utländsk bakgrund menas person som är född utomlands eller har båda föräldrarna födda utomlands. Med svensk bakgrund menas en inrikes född person med minst en förälder född i Sverige.
3Tandvårds- och läkemedelsförmånsverket, Uppföljning av tandvårdsmarknaden mellan 2019 och 2022, 2023.
4Individer som har sin huvudsakliga inkomstkälla från förvärvsarbete under året.
5Individer som har sin huvudsakliga inkomstkälla från a-kassa eller aktivitetsstöd under året.
SOU 2024:70 |
Tandvårdskonsumtion inom statligt tandvårdsstöd |
Siffrorna ovan stämmer väl överens med flertalet andra studier.6 Figur 5.6 visar besöksandelen i befolkningen efter disponibel inkomst per konsumtionsenhet.7 Ju högre ekonomisk standard en person har, desto högre besöksfrekvens. Detta gäller för både kvinnor och män. I samtliga inkomstgrupper är besöksandelen högre för kvinnor än för män. För män med lägst disponibel inkomst (inkomstgrupp 1) be- sökte 50 procent tandvården under treårsperioden 2019–2021. Motsva- rande siffra för män med högst disponibel inkomst (inkomstgrupp 10) var 85 procent.
Figur 5.6 Andel av befolkningen som besökte tandvården inom statligt tandvårdsstöd under 2019–2021 per inkomstgrupp*
Procent. Befolkningen 24 år eller äldre. Disponibel inkomst per konsumtionsenhet
100%
85%
80%
62%
60%
50%
40%
20%
0%
Anm. *Inkomstgrupp 1 består av de 10 procent av befolkningen med lägst inkomst och inkomstgrupp 10 består av de 10 procent av befolkningen med högst inkomst.
Källa: egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
6SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik hälsa; Försäkrings- kassan, När tänderna får vänta. Analys av de som inte har regelbunden kontakt med tandvården, Socialförsäkringsrapport 2012:10.
7Disponibel inkomst är summan av alla skattepliktiga och skattefria inkomster minus skatt och övriga negativa transfereringar. För att kunna jämföra disponibel inkomst mellan olika typer av hushåll används ett viktsystem, en så kallad konsumtionsenhetsskala, där konsumtio- nen är relaterad till hushållets sammansättning. Disponibel inkomst per konsumtionsenhet brukar benämnas ekonomisk standard.
Tandvårdskonsumtion inom statligt tandvårdsstöd |
SOU 2024:70 |
Även en annan rapport visar att personer med låga inkomster be- söker tandvården i lägre grad än personer med höga inkomster.8 Folk- hälsomyndigheten undersöker regelbundet vilka och i vilken omfatt- ning befolkningen avstår tandvård av ekonomiska skäl trots behov.9 År 2022 uppgav 10 procent av befolkningen 24 år och äldre att de under de senaste tre månaderna avstått tandvård av ekonomiska skäl. An- delen är högre för yngre än för äldre. För dem i åldern 65–74 år och för personer 75 år eller äldre var andelarna 8 respektive 5 procent.
Figur 5.7 Andel av befolkningen som avstått tandvård av ekonomiska skäl trots behov
Procent. År 2022
16% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
14% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
12% |
|
|
|
|
|
|
|
|
|
|
|
|
|
12% |
11% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
10% |
10% |
|
|
10% |
|
|
|
|
|
|
|
|
|
|
|
|
8% |
|
|
|
|
|
|
|
8% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
6% |
|
|
|
|
|
5% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
4% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
24-44 år |
45-54 år |
55-64 år |
65-74 år |
75 år eller äldre Totalt 24 år eller |
|
|
|
|
äldre |
Källa: Folkhälsomyndigheten.
En rapport från Folkhälsomyndigheten från 2019 visar att personer som har avstått tandvård av ekonomiska skäl bedömer sin tandhälsa som avsevärt sämre än övriga befolkningen. Under perioden 2004–2014 skattade endast 29 procent av personer i denna situation sin tandhälsa
8Inspektionen för Socialförsäkringen, Inkomstens betydelse för tandvårdskonsumtion, 2016:12.
9Folkhälsomyndigheten, Nationella folkhälsoenkäten ”Hälsa på lika villkor?”. https://www.folkhalsomyndigheten.se/folkhalsorapportering-statistik/om-vara- datainsamlingar/nationella-folkhalsoenkaten/. Uttag 2024-07-30.
SOU 2024:70 |
Tandvårdskonsumtion inom statligt tandvårdsstöd |
som ganska eller mycket bra. Motsvarande andel i hela befolkningen var 79 procent. Denna skillnad tyder på att det finns ett latent behov av tandvård hos grupper som av ekonomiska skäl inte besöker tand- vården.
Även en rapport från Myndigheten för vård- och omsorgsanalys innehåller data från en enkätundersökning som visar andelen av be- folkningen som avstår tandvård av ekonomiska skäl. I den enkätunder- sökning som genomfördes 2020 uppgav 23 procent av befolkningen 18 år eller äldre att de avstått tandvård på grund av ekonomiska skäl. Samma enkätundersökning från 2021 riktade sig särskilt till personer i åldern 65 år och äldre, och den visade att andel äldre som hade av- stått från att söka tandvård på grund av ekonomiska skäl var 11 pro- cent.10 SCB:s undersökning om levnadsförhållanden visar att 1,7 pro- cent av dem i åldern 16 år eller äldre under det senaste året (2023) hade avstått tandvård av ekonomiska skäl.11 Olika enkätundersökningar som försöker mäta denna fråga visar således på väldigt olika resultat. Enkätfrågornas formuleringar skiljer sig åt i de olika undersökningarna och de inkluderade åldersgrupperna varierar också. Andra faktorer som kan skilja mellan undersökningarna, och därmed påverka resultaten, är urvalsstorlek och svarsfrekvens.
5.2.2Regionala skillnader
Andelen av befolkningen som besöker tandvården skiljer sig mellan olika delar av landet. Den högsta andelen finns i Halland där 77 pro- cent av befolkningen besökte tandvården någon gång under 2021–2023. Motsvarande andel i Norrbotten var 63 procent, det vill säga 14 pro- centenheter lägre än i Halland. Andra delar med hög besöksfrekvens är regioner i den sydvästra delen av landet, exempelvis Västra Göta- landsregionen och region Jönköping. Lägst besöksandel finns i Norr- botten, Gävleborg och Dalarna.
10Vård- och omsorgsanalys, Tala om tänder, Patienters erfarenheter och behov av information om tandvården, PM 2022:6.
11SCB:s undersökning av levnadsförhållanden 2023.
Tandvårdskonsumtion inom statligt tandvårdsstöd |
SOU 2024:70 |
Figur 5.8 Andel av befolkningen som besökte tandvården inom statligt tandvårdsstöd 2021–2023 per region
Befolkningen 24 år eller äldre. Åldersstandardiserade andelar
Källa: Socialstyrelsen.
Besöksfrekvensen är generellt lägre i de norra delarna av landet. An- talet behandlare per capita är även lägre i dessa delar av landet. Tillgäng- ligheten och utbudet av tandvård kan vara lågt och avståndet till en tandläkarklinik kan vara långt. Kapitel 6 visar hur antalet behandlare per capita (tandläkare och tandhygienister) varierar mellan rikets kom- muner och regioner.
Den nationella trenden att en allt lägre andel av befolkningen be- söker tandvården återfinns i hela landet. Förändringen över tid är dock kraftigare i vissa regioner. I Gävleborg sjönk besöksandelen med 18 procentenheter och i Norrbotten med 13 procentenheter mellan 2010 och 2023. I storstadsregionerna Västra Götaland, Stockholm och Skåne har besöksfrekvensen sjunkit betydligt mindre.
SOU 2024:70 |
Tandvårdskonsumtion inom statligt tandvårdsstöd |
Figur 5.9 Förändring av besöksandel i tandvården inom statligt tandvårdsstöd mellan 2010 och 2023 per region
Skillnad i procentenheter
|
Gotland |
|
|
Gävleborg Örebro Västerbotten Norrbotten Dalarna Östergötland |
|
Västmanland Jämtland |
|
Jönköping Kalmar |
|
Södermanland |
|
Blekinge Kronoberg Halland |
Riket |
|
|
|
Uppsala Västernorrland |
|
|
|
Värmland VGR |
|
|
|
Stockholm Skåne |
0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-4 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-6 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-6 |
|
-8 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-7 |
-7 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-8 |
-8 |
-10 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-9 |
-9 |
|
|
-9 |
-8 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-9 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-10 |
-10 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-11 |
-11 |
-10 |
-10 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-12 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-12 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-14 |
|
|
|
|
|
|
-13 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-14 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-14 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-16 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-18 |
|
-18 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-20 |
|
-19 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Källa: Egna beräkningar, Socialstyrelsen.
Andelen som besöker tandvården varierar även mellan områden inom en region. Två sådana regioner är Stockholm och Norrbotten. Endast 42 procent av befolkningen i Botkyrka besökte tandvården år 2023. I Danderyd var denna andel 63 procent. I Haparanda besökte endast 19 procent tandvården år 2023, vilket var landets lägsta besöksfre- kvens. I Arjeplogs kommun besökte 44 procent av befolkningen tand- vården. Skillnader i besöksfrekvens mellan kommuner och regioner kan bero på många olika bakomliggande faktorer, exempelvis skillna- der vad gäller utbud och efterfrågan på tandvård, geografiska avstånd, tandhälsa och andra socioekonomiska skillnader mellan grupper.
Andelen av befolkningen som endast besöker tandvården akut har ökat över tid. Även denna andel varierar mellan regionerna. Figu- ren nedan visar andelen patienter 65 år och äldre som endast besökte tandvården akut under treårsperioden 2020–2023. Det är överlag van- ligare att endast besöka tandvården akut i mer glesbefolkade regioner. I Norrbotten besökte 15 procent av befolkningen 65 år eller äldre tand-
Tandvårdskonsumtion inom statligt tandvårdsstöd |
SOU 2024:70 |
vården akut år 2020–2023. I Halland och Jönköping var denna andel 4 procent.
Figur 5.10 Andel som endast besökt tandvården akut under år 2020–2023
Procent. Befolkningen 65 år och äldre
Källa: Egna beräkningar, Socialstyrelsen, Statistiska centralbyrån.
5.2.3Antal besök per tandvårdspatient
En tandvårdspatient gör i genomsnitt 2,4 besök per år inom det stat- liga tandvårdsstödet. Under en fyraårsperiod är motsvarande siffra 6,4 besök. Tabellen 5.3 visar antalet besök per patient för olika grup- per under fyraårsperioden 2018–2021. Bland yngre gör lågutbildade, utrikes födda, arbetslösa och låginkomsttagare jämförelsevis många besök per patient, samtidigt som dessa grupper i lägre grad över- huvudtaget besöker tandvården. Detta beror sannolikt på en selektion utifrån bra respektive dålig tandhälsa hos olika grupper. Både lågutbil- dade och utrikes födda besöker akut tandvård i högre grad än hög- utbildade och inrikes födda. Det finns indikationer på en samvaria- tion mellan akutbesök och dålig tandhälsa.12
12SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa.
SOU 2024:70Tandvårdskonsumtion inom statligt tandvårdsstöd
Tabell 5.3 |
Antal besök per patient inom statligt tandvårdsstöd |
|
|
under år 2018–2021 |
|
|
|
|
|
|
Patienter 24 år eller äldre* |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
24–39 år |
40–54 år |
55–66 år |
|
67–79 år |
80+ år |
Samtliga |
Kvinnor |
|
4,2 |
5,5 |
7,4 |
|
8,7 |
7,6 |
6,3 |
Män |
|
4,4 |
5,8 |
7,6 |
|
8,6 |
7,1 |
6,4 |
Sammanboende |
|
4,4 |
5,5 |
7,4 |
8,6 |
7,7 |
6,4 |
Ensamstående |
|
4,2 |
5,9 |
7,7 |
8,7 |
7,0 |
6,3 |
|
|
|
|
|
|
|
|
Förgymnasial |
|
5,1 |
6,3 |
7,7 |
|
8,2 |
6,6 |
7,1 |
Gymnasial |
|
4,4 |
5,8 |
7,5 |
|
8,6 |
7,4 |
6,5 |
Eftergymnasial |
|
4,1 |
5,4 |
7,4 |
|
9,1 |
8,4 |
6,0 |
Inrikes födda |
|
4,0 |
5,4 |
7,5 |
8,7 |
7,4 |
6,3 |
Utrikes födda |
|
5,4 |
6,6 |
7,6 |
7,8 |
6,9 |
6,6 |
Sysselsatt** |
|
4,2 |
5,6 |
7,4 |
|
9,3 |
x |
5,6 |
Arbetslös** |
|
5,3 |
6,2 |
7,3 |
|
x |
x |
6,2 |
Låg ek. standard |
4,7 |
6,1 |
7,1 |
7,7 |
6,4 |
6,2 |
Bostadsbidrag |
|
5,2 |
6,6 |
7,2 |
|
x |
x |
5,9 |
Bostadstillägg |
|
4,3 |
6,1 |
7,2 |
|
7,6 |
6,2 |
6,7 |
Sjukersättning |
|
4,2 |
6,3 |
7,6 |
|
x |
x |
6,8 |
Ek. bistånd |
|
5,5 |
7,0 |
7,4 |
|
x |
x |
6,5 |
Samtliga |
|
4,3 |
5,7 |
7,5 |
8,6 |
7,3 |
6,4 |
Anm. *Populationen består av alla personer som besökte tandvården 2021. Alla uppgifter om individerna såsom familjetyp och inkomster mäts för 2020.**Huvudsaklig inkomstkälla under helåret enligt BAS - undersökningen från arbete respektive arbetslöshet. x = för få observationer för att kunna redovisas.
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
Kapitel 4 visar att äldre utrikes födda och socioekonomiskt utsatta grupper är överrepresenterade bland patienter med sämre tandhälsa. Detta torde leda till fler besök per patient för äldre lågutbildade. Tabell 5.3 visar dock det motsatta förhållandet. Bland äldre är det högutbildade och inrikes födda som gör fler besök per patient. Stati- stiken visar således att bland äldre där behovet av tandvård borde vara större så genomförs färre antal besök per patient. Antalet besök per patient varierar även över landet. Äldre patienter i storstadskom- muner i åldern 67–79 år gör i medeltal 9,4 besök per patient under en fyraårsperiod. Motsvarande siffra för patienter i samma ålder som bor i mycket gles landsbygd är 6,8 besök (visas ej i tabellen ovan).
Tandvårdskonsumtion inom statligt tandvårdsstöd |
SOU 2024:70 |
5.3Den statliga subventionen och patientens kostnad för tandvård
Den tandvård som utförs inom det statliga tandvårdsstödet finan- sieras till största delen av patienten och inte av staten. År 2023 stod patienterna för 62 procent av tandvårdskostnaderna inom det statliga tandvårdsstödet. Den statliga subventionen täckte således de resterande 38 procent av kostnaderna. Den statliga subventionsandelen har ökat sedan det nuvarande tandvårdsstödet infördes år 2008. År 2010 var andelen 33 procent. Att andelen har ökat beror främst på att gränserna i högkostnadsskyddet har legat fast på 3 000 respektive 15 000 kro- nor sedan år 2008. Eftersom referenspriserna på tandvård stiger över tid blir det allt fler patienter som når gränserna som berättigar till högkostnadsskydd. Även höjningen av ATB år 2018 och införandet av STB år 2013 har haft betydelse för att statens andel av kostna- derna för tandvård inom tandvårdsstödet har ökat.
En betydande majoritet av patienterna i det statliga tandvårds- stödet har förhållandevis låga tandvårdskostnader per år medan en mindre grupp av patienter har höga eller mycket höga kostnader (se figur 5.11). Patienter med höga eller mycket höga kostnader får en hög andel av den statliga subventionen och står för en omfattande andel av omsättningen på tandvårdsmarknaden. Tabell 5.4 visar att 30 procent av patienterna uppnår subventionsnivån på 50 procent varav 5 procent av dessa patienter även når subventionsnivån på 85 pro- cent (år 2022). Ungefär 70 procent av patienterna i nuvarande tand- vårdsstöd tar således inte del av högkostnadsskyddet. De 5 procent av patienterna som är berättigade till ersättningsnivån på 85 procent får nästan 70 procent av det utbetalda högkostnadsskyddet och står för drygt 30 procent av den totala tandvårdskonsumtionen.
SOU 2024:70Tandvårdskonsumtion inom statligt tandvårdsstöd
Tabell 5.4 |
Tandvårdsstödets fördelning per ersättningsnivå |
|
År 2022 |
|
|
|
|
|
|
HKS nivå |
Andel av patienter |
Andel av konsumtion |
Andel av HKS utgifter |
0 % |
70 % |
32 % |
0 % |
50 % |
25 % |
37 % |
32 % |
|
|
|
|
85 % |
5 % |
31 % |
68 % |
Totalt |
100 % |
100 % |
100 % |
Källa: Tandvårds- och läkemedelsförmånsverket.
Figuren nedan visar den statliga subventionen, patientens kostnad och total inrapporterad tandvårdskostnad fördelat per percentil. Mediankostnaden p50 (vårdgivarens pris) för tandvård i det statliga tandvårdsstödet var 2 400 kronor år 2021. Patientens mediankost- nad var 1 700 kronor, vilket betyder att hälften av patienterna har en lägre kostnad och hälften en högre kostnad än 1 700 kronor. Unge- fär 25 procent av patienterna hade en kostnad som översteg 3 800 kro- nor och 5 procent hade en patientkostnad på över 10 800 kronor.
Figur 5.11 Fördelning av total tandvårdskostnad
År 2021. I kronor vid olika percentiler
18000
16000
14000
12000
10000
8000
6000
4000
2000
0
Statlig subvention
Patientens kostnad
Total tandvårdskostnad (vårdgivarens pris)
p5 p10 p15 p20 p25 p30 p35 p40 p45 p50 p55 p60 p65 p70 p75 p80 p85 p90 p95
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
Tandvårdskonsumtion inom statligt tandvårdsstöd |
SOU 2024:70 |
År 2023 var den genomsnittliga tandvårdskostnaden inklusive statlig subvention 5 400 kronor i det statliga tandvårdsstödet, varav patien- ten stod för 3 300 kronor och staten för 2 100 kronor. Den genom- snittliga kostnaden var något högre för män (5 700 kronor) än för kvinnor (5 300 kronor). Figur 5.12 visar genomsnittlig tandvårdskost- nad per ålder. Den genomsnittliga kostnaden för tandvård stiger fram till ungefär 67 års ålder för att sedan ligga på en platå fram till 80-års ålder. Efter 80-års ålder sjunker kostnaden per patient. Den genom- snittliga tandvårdskostnaden för 67-åringar uppgick till 6 500 kronor, varav patienten betalade 3 900 kronor och staten stod för 2 600 kronor.
Figur 5.12 Genomsnittlig total tandvårdskostnad per ålder uppdelat på kostnad för patienten och statlig subvention
År 2023. Kronor. Patienter i åldern 24–95 år
8000
Patientens kostnad |
|
Högkostnadsskydd |
|
ATB & STB |
|
|
|
|
7000
6000
5000
4000
3000
2000
1000
0 24 27 30 33 36 39 42 45 48 51 54 57 60 63 66 69 72 75 78 81 84 87 90 93
Källa: Egna beräkningar, Försäkringskassan.
Andelen som besöker tandvården är lägre för personer med socio- ekonomiskt utsatt ställning. Å andra sidan är antalet besök per patient hög i dessa grupper vilket även innebär att den genomsnittliga stat- liga subventionen i regel är högre för socioekonomiskt utsatta än för andra patientgrupper. Detta förhållande indikerar att det finns trösk- lar för socioekonomiskt utsatta grupper att söka tandvård, men att befintliga subventionssystem nyttjas i hög grad av dem som har en
SOU 2024:70 |
Tandvårdskonsumtion inom statligt tandvårdsstöd |
tandvårdskontakt. Tabell 5.5 visar att patienter med låg utbildning, arbetslösa patienter och patienter med exempelvis bostadsbidrag eller ekonomiskt bistånd har en högre genomsnittlig subvention i det statliga tandvårdsstödet än den genomsnittliga subventionen för alla patienter. Den genomsnittliga subventionen för exempelvis patienter med förgymnasial utbildning var 2 500 kronor. Motsvarande siffra för patienter med eftergymnasial utbildning var 1 700 kronor. Skillna- den är även tydlig mellan inrikes och utrikes födda patienter. Den genomsnittliga subventionen år 2021 för utrikes födda uppgick till 3 100 kronor, vilket är 1 400 kronor mer än för inrikes födda patienter.
Tabell 5.5 Genomsnittlig statlig subvention i det statliga tandvårdsstödet
År 2021. Kronor per patient
|
|
24–39 år |
40–54 år |
|
55–66 år |
67–79 år |
80+ år |
Samtliga |
Kvinnor |
|
1 300 |
|
1 700 |
|
2 000 |
|
2 200 |
|
1 900 |
|
1 800 |
|
Män |
|
1 500 |
|
1 700 |
|
2 200 |
|
2 500 |
|
2 200 |
|
2 000 |
|
Sammanboende |
1400 |
|
1 600 |
1 900 |
|
2 300 |
|
2 100 |
|
1 900 |
|
Ensamstående |
1400 |
|
1 900 |
2 300 |
|
2 500 |
|
2 100 |
|
2 000 |
|
|
|
|
|
|
|
|
|
|
|
|
|
Förgymnasial |
|
2 400 |
|
3 200 |
|
2 800 |
|
2 400 |
|
1 900 |
|
2 500 |
|
Gymnasial |
|
1 400 |
|
1 800 |
|
2 100 |
|
2 300 |
|
2 100 |
|
2 000 |
|
|
|
|
|
|
|
|
Eftergymnasial |
|
1 200 |
|
1 400 |
|
1 900 |
|
2 300 |
|
2 200 |
|
1 700 |
|
Inrikes födda |
1 100 |
|
1 300 |
1 800 |
|
2 300 |
|
2 000 |
|
1 700 |
|
Utrikes födda |
2 400 |
|
3 400 |
3 800 |
|
3 200 |
|
2 400 |
|
3 100 |
|
|
|
|
|
|
|
|
|
|
|
Sysselsatt** |
|
1 300 |
|
1 600 |
|
1 900 |
|
x |
|
x |
|
1 600 |
|
Arbetslös** |
|
2 600 |
|
3 300 |
|
3 100 |
|
x |
|
x |
|
3 000 |
|
Bostadsbidrag |
2 500 |
|
3 900 |
4 300 |
|
x |
x |
3 200 |
|
Bostadstillägg |
1 600 |
|
2 700 |
3 500 |
|
2 900 |
|
2 000 |
|
2 700 |
|
Sjukersättning |
1 200 |
|
2 200 |
2 600 |
|
x |
x |
2 400 |
|
Ek. bistånd |
2 600 |
|
4 300 |
4 500 |
|
x |
x |
3 700 |
|
|
|
|
|
|
|
|
|
|
|
|
|
Samtliga |
|
1 400 |
|
1 700 |
|
2 100 |
|
2 400 |
|
2 000 |
|
1 900 |
|
Anm. *Populationen består av alla personer som besökte tandvården 2021. Alla uppgifter om individerna såsom utbildningsnivå mäts för 2020.**Huvudsaklig inkomstkälla enligt undersökningen BAS under helåret från arbete respektive arbetslöshet. x = för få observati oner för att kunna redovisas.
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
Tandvårdskonsumtion inom statligt tandvårdsstöd |
SOU 2024:70 |
5.4Patienter med särskilt tandvårdsbidrag
STB är till för personer som har en viss sjukdom eller funktionsned- sättning som innebär en risk för försämrad tandhälsa. Det är be- handlaren som bedömer om patienten har rätt till bidraget. För denna bedömning behövs ett underlag som visar patientens sjukdom eller funktionsnedsättning.13 Antalet patienter med STB har ökat varje år sedan bidraget infördes år 2013. År 2023 var det 88 300 patienter som nyttjande STB, varav 60 900 var kvinnor (69 procent) och 27 400 var män (31 procent). Figur 5.13 visar att antalet kvinnor är högre än antalet män i alla åldersgrupper. Åldersfördelningen är likartad för kvinnor och män. Det är främst äldre patienter som nyttjar STB. Det är 54 procent av samtliga patienter med STB som är 65 år eller äldre.
Figur 5.13 Antal och åldersfördelning per kön för patienter med särskilt tandvårdsbidrag
År 2023. Andel=vänster skala och antal=höger skala
18% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
10000 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
16% |
|
|
|
Andel. Kvinnor |
|
|
|
|
|
Andel. Män |
9000 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
14% |
|
|
|
Antal. Kvinnor |
|
|
|
|
|
Antal. Män |
8000 |
|
|
|
|
|
|
|
|
7000 |
12% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
10% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
6000 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
5000 |
8% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
4000 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
6% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
3000 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
4% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2000 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1000 |
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
24-29 30-34 35-39 40-44 45-49 50-54 55-59 60-64 65-69 70-74 75-79 80-84 85+
Källa: Egna beräkningar, Försäkringskassan.
Den vanligaste skälet till att bli berättigad till STB är muntorrhet på grund av läkemedelsbehandling. Andelen med detta skäl var 42 pro- cent år 2023. Detta skäl var vanligare bland kvinnor än bland män.
13Socialstyrelsens föreskrifter (SOSFS 2012:16) om särskilt tandvårdsbidrag.
SOU 2024:70 |
Tandvårdskonsumtion inom statligt tandvårdsstöd |
Även immunosuppression på grund av läkemedelsbehandling och ulcerös kolit är vanliga skäl till att nyttja STB. Även bland äldre STB- patienter är muntorrhet på grund av läkemedelsbehandling det van- ligaste skälet till att använda bidraget. Nästan hälften av STB-patien- terna i åldern 70 år eller äldre fick bidraget av denna anledning (visas ej i tabell nedan). Även bland äldre patienter är det näst vanligaste skälet till STB immunosuppression på grund av läkemedelsbehand- ling (16 procent).
Tabell 5.6 Patienter med särskilt tandvårdsbidrag efter anledning till bidraget
År 2023. Andel i procent
|
Kvinnor |
Män |
Samtliga |
|
|
|
|
Muntorrhet p.g.a. läkemedel |
45,3 % |
35,9 % |
42,4 % |
Immunosuppression p.g.a. läkemedel |
17,2 % |
15,5 % |
16,7 % |
|
|
|
|
Sjögrens syndrom |
10,8 % |
1,7 % |
8,0 % |
Ulcerös kolit |
9,6 % |
16,6 % |
11,8 % |
|
|
|
|
Crohns sjukdom |
7,9 % |
11,9 % |
9,1 % |
Muntorrhet p.g.a. strålbehandling |
2,9 % |
7,2 % |
4,2 % |
|
|
|
|
Genomgången organtransplantation |
1,6 % |
4,9 % |
2,6 % |
Erosioner ätstörning eller reflux |
1,5 % |
1,2 % |
1,4 % |
|
|
|
|
Svårinställd diabetes |
1,4 % |
2,5 % |
1,7 % |
KOL och syrgas, näringsdryck |
1,1 % |
1,1 % |
1,1 % |
|
|
|
|
Genomgår dialysbehandling |
0,4 % |
1,1 % |
0,6 % |
Tarmsvikt |
0,2 % |
0,3 % |
0,2 % |
|
|
|
|
Cystisk fibros |
0,2 % |
0,2 % |
0,2 % |
Summa % |
100,0 % |
100,0 % |
100,0 % |
|
|
|
|
Totalt antal patienter |
61 100 |
27 500 |
88 600 |
Anm. Om en patient har flera STB-anledningar under året räknas patienten flera gånger.
Källa: Egna beräkningar, Försäkringskassan.
5.5Utförd behandling och patientens tillstånd
År 2023 utfördes 16,3 miljoner tandvårdsåtgärder inom det statliga tandvårdsstödet. Antalet åtgärder per patient har ökat något från 3,9 till 4,1 sedan år 2010. Vid sådana jämförelser över tid bör dock änd- ringar i TLV:s föreskrifter beaktas. Nya åtgärder och tillstånd har tillkommit och andra har upphört. Det har även skett en utvidgning av vilken tandvård som är ersättningsberättigande inom det statliga
Tandvårdskonsumtion inom statligt tandvårdsstöd |
SOU 2024:70 |
tandvårdsstödet. För närvarande finns 199 ersättningsberättigande tandvårdsåtgärder att välja mellan inom det statliga tandvårdsstödet. Figur 5.14 visar den procentuella fördelningen av utförda åtgärder per åtgärdsgrupp och ålder. För patienter 24–39 år uppgår undersök- ningar och röntgenåtgärder till nästan hälften, 47 procent, av alla åt- gärder. Motsvarande siffra för patienter 67 år eller äldre är 41 procent. De andra två större åtgärdsgrupperna är reparativa samt sjukdoms- förebyggande åtgärder. De reparativa åtgärderna består främst av fyll- ningar för att reparera skadade tänder. De sjukdomsförebyggande åt- gärderna är huvudsakligen behandling av tandköttsinflammation.
Figur 5.14 Utförda åtgärder i det statliga tandvårdsstödet
År 2021. Fördelning i procent
40%
|
24-39 år |
|
40-66 år |
|
67 år och äldre |
|
|
|
|
|
|
35%
30%
25%
20%
15%
10%
5%
0%
Undersökningar |
Röntgen tekniska undersök |
Hälsofrämjande |
Sjukdomsförebyggande |
Information |
Sjukdomsbehandling |
Kirurgi |
Rotbehandling |
Bettfysiologiska |
Reparativa |
Protetiska tandstödd |
Övriga |
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
Inom det statliga tandvårdsstödet registrerar behandlaren det tillstånd eller den ”diagnos” som ligger till grund för den utförda åtgärden. I figuren nedan har utredningen – precis som med åtgärderna – grup- perat de olika tillstånden. För yngre patienter består 46 procent av alla
SOU 2024:70 |
Tandvårdskonsumtion inom statligt tandvårdsstöd |
tillstånd av undersökningar (åldersgrupp 24–39 år). Motsvarande an- del för patienter i åldern 67 år och äldre är 42 procent. Bland äldre patienter uppgår andel av diverse tillstånd för infektion och värk i tandköttet till 20 procent. I denna tillståndsgrupp ingår parodontit. Ungefär 23 procent av tillstånden bland äldre (19 procent för yngre) är tillstånd relaterade till skadade tänder, ofta som en konsekvens av karies.
Figur 5.15 Fördelning av tillstånd i det statliga tandvårdsstödet
År 2021. Procent.
50% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
46% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
45% |
43% 42% |
|
|
|
|
|
|
|
24-39 år |
|
|
40-66 år |
|
|
|
67 år och äldre |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
40% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
35% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
30% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
25% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
23% |
|
|
|
|
|
|
|
|
|
|
20% |
20% |
|
|
|
|
|
|
|
21% |
|
|
|
|
20% |
|
|
|
19% |
|
|
|
|
19% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
15% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
10% |
|
8% |
|
|
|
|
7% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
6% |
5% |
|
|
|
6% |
|
|
|
|
|
|
|
|
|
5% |
|
|
|
|
|
|
|
|
|
5% |
|
|
|
|
|
5% |
5% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Undersökning |
|
Hälsofrämjande |
|
|
|
Infektion/Värk i tandköttet |
|
|
|
|
Värk/Ont i tänder |
|
|
|
Skadade tänder |
|
|
Rehab- /tandreglering |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
Tabell 5.7 visar antal tillstånd med tillståndskoderna 3021–4884 per patient. Dessa tillstånd inbegriper sjukdom och skador i tandkött, tänder och käkben (parodontit, gingivit, sjukdomar i tandpulpan, kavitet i tand på grund av karies och frakturer med mera). En patient med hög frekvens av dessa tillstånd kan antas ha en dålig tandhälsa. Antal tillstånd med kod 3021–4884 ökar markant i högre åldrar. Låg- utbildade patienter yngre än 67 år har fler av dessa tillstånd per patient
Tandvårdskonsumtion inom statligt tandvårdsstöd |
SOU 2024:70 |
än patienter med hög utbildning. Tandhälsan verkar vara sämre bland lågutbildade (se även kapitel 4). Även utrikes födda patienter har fler sjukdoms-, smärt- och reparationstillstånd per patient än inrikes födda. Avslutningsvis visar tabell 5.7 att arbetslösa patienter har ett högre antal sjukdomstillstånd samt reperationstillstånd per patient än syssel- satta patienter.
Tabell 5.7 Antal behandlingar av sjukdoms- och smärttillstånd samt reparationstillstånd per patient
År 2018–2021*. Tillståndskoder 3021–4884
|
24–39 år |
40–54 år |
55–66 år |
67–79 år |
80+ år |
Kvinnor |
3,5 |
4,9 |
6,7 |
8,0 |
6,9 |
Män |
3,4 |
4,8 |
6,5 |
7,3 |
6,0 |
Förgymnasial |
5,1 |
6,2 |
7,2 |
7,3 |
5,7 |
Gymnasial |
3,7 |
5,1 |
6,7 |
7,6 |
6,5 |
Eftergymnasial |
3,0 |
4,4 |
6,3 |
7,9 |
7,4 |
|
|
|
|
|
|
Inrikes födda |
3,0 |
4,5 |
6,6 |
7,7 |
6,4 |
Utrikes födda |
5,2 |
6,2 |
7,0 |
6,8 |
5,8 |
Sysselsatta** |
3,3 |
4,7 |
6,5 |
x |
x |
Arbetslösa** |
5,2 |
5,9 |
6,7 |
x |
x |
|
|
|
|
|
|
Anm. *Populationen består av alla personer som besökte tandvården år 2021. Alla uppgifter om individernas såsom utbildningsnivå mäts år 2020.**Huvudsaklig inkomstkälla enligt BAS -undersökningen under helåret från arbete respektive arbetslöshet. x = för få observationer för att kunna redovisas.
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
5.5.1Åtgärder per patient över tid
Den vanligaste åtgärden inom det statliga tandvårdsstödet är en bas- undersökning utförd av tandläkare. De utgör cirka 13 procent av alla åtgärder. Figur 5.16 visar antal basundersökningar som utförts av både tandläkare och tandhygienister per patient under åren 2009–2023. En långsiktig trend mot minskat antal basunderökningar per patient och år kan ses i figuren. Nedgången har sannolikt sin bakgrund i att tiden mellan två basunderökningar förlängs för patienter med god tandhälsa. Det är rekommendationer som ges i Socialstyrelsens natio- nella riktlinjer för tandvård. År 2020 låg antalet basundersökningar per patient lägre på grund av pandemin.
SOU 2024:70Tandvårdskonsumtion inom statligt tandvårdsstöd
Figur 5.16 |
Antal basundersökningar per patient i det statliga |
|
|
|
|
|
|
|
|
|
|
|
tandvårdsstödet |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
År 2009–2023 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1,00 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,90 |
|
|
|
Basundersökning tandläkare |
|
|
|
Basundesökning tandhygienist |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,80 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,70 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,60 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,50 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,40 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,30 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,20 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,10 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,00 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2009 |
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
2022 |
2023 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Källa: Egna beräkningar, Försäkringskassan.
De näst vanligaste åtgärderna är tandfyllningar och mekanisk infek- tionsbekämpning, vanligen kallad tandstensskrapning. Antalet tand- fyllningar har minskat med cirka 30 procent över tid. Nära en miljon färre lagningar gjordes år 2023 jämfört med år 2010. Att följa utveck- lingen för tandfyllningar ger bra indikation på behovsdriven tand- vårdskonsumtion. För fyllningsåtgärder har det inte skett några änd- ringar i TLV:s föreskrifter över tid. Metoder och material vid lagning har heller inte ändrats nämnvärt. De flesta patienter väljer att laga en tand vid behov och ingreppet innebär en inte alltför hög kostnad för patienten. Att inte utföra en sådan åtgärd riskerar att medföra större och dyrare ingrepp i framtiden.
En likartad minskning finns för utförda rotfyllningar. Antalet rot- fyllningar har gått ner med cirka 33 procent mellan 2009–2023. Ett alternativ till rotfyllning kan vara att ta bort en tand. Tandstödda kro- nor har också minskat med cirka 20 procent. Ett alternativ till tand- stödda kronor kan vara att göra kronor i samma material som fyll- ningar men även dessa har minskat med 66 procent, det vill säga ännu mer än tandfyllningar. Bakomliggande förklaringar till minskningarna
Tandvårdskonsumtion inom statligt tandvårdsstöd |
SOU 2024:70 |
är sannolikt bättre tandhälsa i befolkningen, men även ekonomiska faktorer samt tillgång till tandvård kan spela in.
Tanduttagningar har legat ungefär på samma nivå över tid men det finns en liten ökning efter covid-19 pandemin. Antal implantat per patient har ökat från 0,01 till 0,02. År 2023 opererades cirka 95 000 im- plantat in, vilket motsvarar en ökning med cirka 60 procent sedan 2011. Det fanns övergångsregler för 65-plustandvården som gör att statistiken om antalet implantat för år 2008–2010 är osäker. Åtgärder för implantatstödd protetik har genomgått de mest omfattande ök- ningarna av subventioner under perioden.
Figur 5.17 Antal tandfyllningar, rotfyllningar, tanduttagningar och tandstödda kronor per patient i det statliga tandvårdsstödet
År 2009–2023
0,90 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,80 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Tandfyllningar |
|
|
|
|
|
Tanduttagningar |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Tandstödda kronor |
|
|
|
Rotfyllningar |
|
0,70 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,60 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,50 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,40 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,30 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,20 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,10 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,00 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
2022 |
|
|
2023 |
Källa: Egna beräkningar, Försäkringskassan.
6 Tandvårdsmarknaden
6.1Offentliga och privata utförare
Tandvården inom det statliga tandvårdsstödet bedrivs av offentliga och privata utförare på en konkurrensutsatt marknad med fri pris- sättning och fri etablering. Folktandvården är regionernas utförare av tandvård. I 16 av 21 regioner bedrivs folktandvårdens verksamhet i förvaltningsform och i fem regioner bedrivs tandvården i aktiebolags- form.1 De privata utförarna uppgår till ungefär 1 750 företag, varav 90 procent är aktiebolag. De privata tandvårdsföretagen bedriver 2 800 kliniker och folktandvården har ungefär 830 kliniker fördelat på de 21 regionerna.
År 2023 var folktandvårdens marknadsandel 28 procent mätt i refe- renspriser och inklusive patienter med abonnemang inom det statliga tandvårdsstödet. Motsvarande andel 2015 var 36 procent. Folktand- vårdens marknadsandel har därmed sjunkit över tid. Folktandvården och de privata vårdgivarna tar delvis emot olika typer av patienter. Figur 6.1 visar hur andelen patienter i olika åldersgrupper fördelar sig på besök i folktandvården respektive besök hos privata vårdgivare. Det är betydligt vanligare bland äldre att besöka en privat tandvårds- klinik än bland yngre. Bland patienter som är 67 år och äldre är det 76 procent som besöker den privata tandvården. Förutom att folktand- vården har en dominerande ställning bland yngre och unga vuxna, består en stor del av folktandvårdens verksamhet av tandvård till barn och ungdomar.
1De regioner som bedriver tandvård i aktiebolagsform är: Sörmland, Västmanland, Skåne, Stockholm och Gävleborg.
217
Tandvårdsmarknaden |
SOU 2024:70 |
Figur 6.1 Patienter inom statligt tandvårdsstöd per vårdgivartyp och åldersgrupp
Procent. År 2023. Andel av patienter inom respektive åldersgrupp*
100%
90% |
|
Folktandvården |
|
Privat |
|
|
|
|
80%
70%
60%
50%
40%
30%
20%
10%
0%
24-34 |
35-44 |
45-54 |
55-66 |
67-84 |
85 år eller äldre |
Anm. *Inklusive abonnemangstandvård.
Källa: Egna beräkningar, Försäkringskassan.
Folktandvårdens andel av marknaden – mätt som andel av alla patien- ter inom statligt tandvårdsstöd – skiljer sig mellan regionerna. Andel patienter som besöker folktandvården är högst i Värmland, Gävleborg samt Södermanland. Andel mottagare som går till folktandvården är lägst i Jämtland (24 procent), Norrbotten (25 procent) och i Väster- norrland (27 procent). I alla 21 regioner är numera de privata vård- givarnas marknadsandel – mätt som andel av patienter inom statligt tandvårdsstöd – högre än folktandvårdens andel.
SOU 2024:70 |
Tandvårdsmarknaden |
Figur 6.2 Patienter inom statligt tandvårdsstöd fördelat efter vårdgivartyp
År 2023. Fördelning i procent av patienter 24 år och äldre inom regionen*
Jämtland |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Norrbotten |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Västernorrland |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Östergötland |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Dalarna |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Stockholm |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Halland |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Skåne |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Västmanland |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Riket |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
35% |
|
|
|
|
|
|
65% |
|
|
|
|
Västerbotten |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Kronoberg |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Örebro |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Blekinge |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Gotland |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Kalmar |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Uppsala |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Jönköping |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Västra Götaland |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Gävleborg |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Södermanland |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Värmland |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
10% |
20% |
30% |
40% |
50% |
60% |
70% |
80% |
90% |
100% |
|
|
|
|
|
Folktandvården |
|
|
Privat |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Anm. *Inklusive abonnemangstandvård.
Källa: Egna beräkningar, Försäkringskassan.
Folktandvårdens marknadsandel i riket minskade med 5 procentenhe- ter mellan 2019 och 2023 (figur 6.3). Denna minskning är betydligt mer omfattande i vissa regioner. I Norrbotten minskade andelen av alla patienter som besöker folktandvården från 44 procent före pande- min till endast 25 procent år 2023, en nedgång med 19 procentenheter. Mellan 2019 och 2023 tappade folktandvården i 18 av 21 regioner marknadsandelar gentemot den privata marknaden. I endast tre regio- ner var folktandvårdens marknadsandel förhållandevis konstant mellan åren.
Tandvårdsmarknaden |
SOU 2024:70 |
Figur 6.3 Minskad andel av patienterna inom det statliga tandvårdsstödet som besöker folktandvården
År 2023 jämfört med 2019. Skillnad i procentenheter per region*
|
Norrbotten Västerbotten Jämtland Gävleborg Västernorrland Dalarna |
|
Östergötland Örebro |
|
Kalmar Blekinge Skåne Riket Uppsala |
|
Västmanland |
|
Halland Jönköping Stockholm Västra Götaland Gotland Kronoberg |
|
Värmland Södermanland |
5% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
|
0% |
|
|
-5% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-4% |
-3% |
-3% -3% -2% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-6% -5% -5% |
-4% |
-4% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-7% |
-7% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-10% |
-10% |
-9% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-11% -11% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-12% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-15% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-17% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-20% |
-19% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-25%
Anm. *Inklusive abonnemangstandvård.
Källa: Egna beräkningar, Försäkringskassan.
Figur 6.4 visar i stället den procentuella skillnaden i antalet patienter inom statligt tandvårdsstöd per vårdgivartyp och region mellan 2019 och 2023. Sammantaget i landet har antalet patienter inom statligt tandvårdsstöd minskat med 5 procent mellan åren. En minskning av antal patienter i folktandvården motsvaras inte helt och hållet av en ökning av antal patienter inom den privata sektorn.
I vissa regioner har det dock skett stora förändringar sedan 2019. I Norrbotten minskade antalet patienter i folktandvården med 49 pro- cent mellan 2019 och 2023. År 2019 var det drygt 39 000 patienter inom statligt tandvårdsstöd som besökte folktandvården i Norrbotten. Motsvarande antal 2023 var 20 000 personer. Antalet patienter som besökte en privat vårdgivare i Norrbotten ökade mellan åren, men sam- mantaget minskade antalet patienter i regionen med 10 procent. Även folktandvården i Västerbotten, Jämtland och Västernorrland tog emot betydligt färre patienter år 2023 jämfört med år 2019.
SOU 2024:70 |
Tandvårdsmarknaden |
Figur 6.4 Procentuell förändring av antal patienter inom statligt tandvårdsstöd per vårdgivartyp och region
Skillnad mellan år 2023 och 2019. Patienter 24 år och äldre*
Norrbotten |
Västerbotten |
Jämtland |
Västernorrland |
Dalarna |
Gävleborg |
Östergötland |
Örebro |
Gotland |
Kalmar |
Riket |
Blekinge |
Skåne |
Västmanland |
Halland |
Jönköping |
Västra Götaland |
Uppsala |
Stockholm |
Södermanland |
Kronoberg |
Värmland |
20%
10%
0%
-10%
-20%
-30%
|
Folktandvården |
|
Privat |
|
Totalt |
|
|
|
|
|
|
-40%
-50%
Anm. *Inklusive abonnemangstandvård.
Källa: Egna beräkningar, Försäkringskassan.
6.2Prisutvecklingen i tandvården
Som nämnts tidigare är det fri prissättning på den del av tandvårds- marknaden som omfattas av det statliga tandvårdsstödet. Enligt 4 § tandvårdslagen (1985:125) ska emellertid vårdgivarens pris vara skä- ligt med hänsyn till behandlingens art, omfattning, utförande och till omständigheterna i övrigt. Vårdgivaren ska även upplysa patienten om kostnaden innan en undersökning eller behandling påbörjas. Vård- givarna behöver höja priserna på tandvård över tid som en konsekvens av utvecklingen av priser på insatsvaror, lokalkostnader, ökade löne- kostnader samt andra kostnadsförändringar. Ett aktiebolag har även för avsikt att generera vinst till sina aktieägare. Den allmänna eko- nomiska utvecklingen för hushållen har betydelse för efterfrågan på tandvård och därmed på vårdgivarnas möjlighet att höja priserna. Även konkurrenssituationen på marknaden har betydelse för prissättningen. Det är referenspriserna, som årligen justeras av Tandvårds- och läke-
Tandvårdsmarknaden |
SOU 2024:70 |
medelsförmånsverket (TLV), som i praktiken fungerar som ett pris- golv för prissättningen på marknaden. Det innebär att patienten nästan alltid betalar ett åtgärdspris som är lika med eller högre än referens- priset. TLV:s uppräkning av referenspriserna tar hänsyn till den all- männa löneutvecklingen för behandlare och övrig kostnadsutveck- ling i tandvården (se kapitel 3). För att beskriva prisutvecklingen på marknaden inom det statliga tandvårdsstödet tar TLV fram pris- index för den privata marknaden, för folktandvården samt för refe- renspriserna. Figur 6.5 visar prisutvecklingen för referenspriserna samt för vårdgivarpriserna i folktandvården och i den privata sektorn. Figu- ren visar även indexutvecklingen för konsumentprisindex (KPI)2 och producentprisindex för tjänster (TPI)3. Priserna på tandvård har under perioden 2009–2023 stigit mer än både KPI och TPI. Under perio- den steg KPI med 35 procent och TPI med 31 procent. Motsvarande ökning för de privata vårdsgivarpriserna var 60 procent. Folktandvård- ens priser steg med 59 procent och referenspriserna med 43 procent.
Referenspriserna och vårdgivarpriserna hade en likartad utveck- ling fram till år 2016. Sedan 2017 har dock vårdgivarpriserna ökat snabbare än referenspriserna. Mellan år 2017–2023 ökade referens- prisindex med 15,6 procent. Motsvarande prisökning i folktandvården och privat sektor var 24,9 respektive 25,9 procent. Förändringen av priserna över tid inom folktandvården och inom den privata tand- vården är väldigt likartad. Figur 6.7 visar dock att priserna inom den privata sektorn ligger på en högre nivå än inom folktandvården. Skill- naderna i nivå mellan sektorerna har varit förhållandevis stabil över tid.
2KPI mäter den genomsnittliga prisutvecklingen för den privata inhemska konsumtionen, det vill säga de priser konsumenten faktiskt betalar.
3Prisindex i producentledet visar den genomsnittliga prisutvecklingen för svenska producen- ters försäljning på olika marknader. I producentprisindex för tjänster (TPI) ingår svenska pro- ducenters totala försäljning oavsett om kunden finns i Sverige eller utanför Sverige.
SOU 2024:70 |
Tandvårdsmarknaden |
Figur 6.5 Prisutvecklingen på tandvårdsmarknaden. Index=100=2009
År 2009–2023. Referenspriser år 2009–2025
170 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Referenspriser |
|
|
|
|
|
|
|
|
|
|
|
|
160 |
|
Folktandvården |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
150 |
|
Privat tandvård |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
140 |
|
KPI |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
130 |
|
TPI |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
120 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
110 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
100 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
2022 |
2023 |
2024 |
2025 |
Anm. KPI=konsumentprisindex. TPI=producentprisindex för tjänster.
Källa: Egna beräkningar, Statistiska centralbyrån, Tandvårds- och läkemedelsförmånsverket.
Under 2022–2023 var den allmänna prisutvecklingen (inflationen) i ekonomin hög (se figur 6.6). Det är möjligt att uppräkningen av refe- renspriserna inte fullt ut fångat vårdgivarnas kostnadsökningar som har uppstått som en konsekvens av den allmänna prisuppgången just under dessa två år. Sedan 2023 har TLV delvis bytt metod för upp- räkning av referenspriserna. I stället för att utnyttja den bakomblickande utvecklingen av kostnaderna för dentalt material använder myndig- heten numera i stället Konjunkturinstitutets prognos för konsument- prisindex med fasta räntor (KPIF). Det är dock inte priserna för inköp av dentalt material som har störst betydelse för vårdgivarnas kost- nadsutveckling. Den största kostnadsposten är i stället lönekostnader. Att vårdgivarnas priser stiger i en högre takt än referenspriserna kan bero på att vårdgivarna har en högre kostnadsförändringstakt än för- ändringen i referenspriserna. Samtidigt har de privata vårdgivarna ekonomiska incitament att hålla vinstmarginalen på en fortsatt hög nivå eller öka marginalerna när det är möjligt. Tandvårdsmarknaden präglas av asymmetrisk information mellan producent och konsu- ment och av marknadsmakt för vårdgivare, vilket sannolikt innebär
Tandvårdsmarknaden |
SOU 2024:70 |
att vårdgivare i viss mån kan höja priser utan att efterfrågan från patien- terna sjunker. Patienterna inom tandvården verkar inte vara särskilt känsliga för prisförändringar (se kapitel 15).
Figur 6.6 Procentuell förändring av tandvårdspriser i jämförelse med föregående år
År 2015–2023. Referenspriser, vårdgivarpriser i folktandvården och i privat sektor samt KPI
|
Referenspriser |
|
Folktandvården |
|
Privat |
|
KPI |
|
|
|
|
|
|
|
|
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
2022 |
2023 |
Källa: Tandvårds- och läkemedelsförmånsverket.
Figuren nedan visar den genomsnittliga procentuella prisavvikelsen mellan vårdgivarpriser och referenspriser över tid.4 De privata tand- vårdsföretagen har i genomsnitt en högre prisavvikelse än folktand- vården under hela perioden. Samtidigt finns en stark samvariation vad gäller utvecklingen av prisavvikelsen mellan de privata vårdgivarna och folktandvården. Sedan år 2017 har skillnaden mellan vårdgivar- priserna och referenspriserna ökat från 9 procent till 23 procent i privat sektor och från 4 procent till 13 procent i folktandvården. Det är patienten som betalar den ökade skillnaden mellan vårdgivarpris och referenspris. Det är referenspriset och inte vårdgivarpriset som
4Prisavvikelsen mäts som en genomsnittlig kvot mellan vårdgivarpriserna på utförd tandvård och referenspriser för samma utförda tandvård.
SOU 2024:70 |
Tandvårdsmarknaden |
har betydelse för patientens möjlighet att få del av högkostnadsskyd- det i det statliga tandvårdsstödet.
Figur 6.7 Genomsnittlig procentuell prisavvikelse mellan vårdgivarpris och referenspris
Riket. År 2009–2023
25%
20%
15%
10%
5%
0% 2009 2010 2011 2012 2013 2014 2015 2016 2017 2018 2019 2020 2021 2022 2023
Källa: Statistiska centralbyrån.
Prissättningen i tandvården skiljer sig mellan regionerna. Detta gäller både privat och offentlig sektor. Folktandvården i Västmanland har ingen prisavvikelse alls. Med andra ord är vårdgivarpriserna i denna region i genomsnitt lika höga som referenspriserna. Folktandvården i Blekinge och Örebro har de högsta prisavvikelserna bland regio- nerna. De privata företagen har i genomsnitt högre prisavvikelse än folktandvården i alla regioner. År 2022 hade de privata vårdgivarna i Jämtland i genomsnitt 35 procent högre priser på de åtgärder de ut- förde än referenspriserna. De privata vårdgivarna i flera regioner så som Värmland, Blekinge och Stockholm ligger strax under 30 pro- cent i avvikelse från referenspriserna.
TandvårdsmarknadenSOU 2024:70
Figur 6.8 Den genomsnittliga skillnaden mellan vårdgivarpris och referenspris per region och vårdgivartyp
År 2022
40% |
|
|
|
|
|
|
|
Privat |
|
Folktandvården |
35% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
30%
25%
20%
15%
10%
5%
0%
Jämtland |
Gotland |
Värmland |
Blekinge |
Stockholm |
Norrbotten |
Västernorrland |
Dalarna |
Riket |
Gävleborg |
Västra Götaland |
Örebro |
Kalmar |
Östergötland |
Jönköping |
Halland |
Södermanland |
Kronoberg |
Västmanland |
Skåne |
Uppsala |
Västerbotten |
Källa: Tandvårds- och läkemedelsförmånsverket.
Figur 6.9 visar att de allmänt högre priserna på tandvård innebär att en allt lägre andel av patienterna betalar ett pris som ligger nära refe- renspriset. Andelen har nästan halverats under tre år. Även andelen patienter som betalar ett vårdgivarpris som ligger upp till 10 procent över referenspris har sjunkit mellan 2019 och 2022. Drygt en tredje- del av patienterna betalar numera i genomsnitt mer än 20 procent över referenspriset för tandvård. Som påpekats tidigare är det patien- ten som själv betalar hela skillnaden mellan vårdgivarpris och refe- renspris. Det är även värt att nämna att det främst är patienter med hög tandvårdskonsumtion som betalar de högsta priserna. År 2022 betalade 58 procent av patienterna med en tandvårdskonsumtion över 15 000 kronor (räknat i referenspris) 20 procent eller mer över refe- renspriset. År 2019 var motsvarande andel 44 procent.
SOU 2024:70Tandvårdsmarknaden
Figur 6.9 |
|
Andel av patienter som betalar ett vårdgivarpris under, |
|
|
|
på eller över referenspris |
|
|
|
|
|
|
|
|
|
|
År 2019–2022 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
100% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
90% |
|
22% |
25% |
29% |
|
|
|
|
|
|
|
|
34% |
|
|
|
|
|
|
|
|
|
|
|
80% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
70% |
|
22% |
|
|
|
|
|
|
|
|
|
|
|
|
|
24% |
|
|
|
|
|
|
|
60% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
26% |
|
|
|
|
|
|
|
|
|
|
|
|
26% |
|
50% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
40% |
|
33% |
31% |
|
|
|
|
|
|
|
|
|
|
|
28% |
|
|
|
30% |
|
|
|
|
|
|
|
|
26% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
20% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
10% |
|
23% |
20% |
17% |
|
14% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
År 2019 |
|
|
|
År 2020 |
|
|
|
År 2021 |
År 2022 |
|
|
|
|
|
|
|
|
|
|
|
|
Under eller på refpris |
|
|
|
0-10% över refpris |
|
|
|
10-20% över refpris |
|
Mer än 20% över refpris |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Källa: Tandvårds- och läkemedelsförmånsverket.
Figur 6.10 Andel av patienter per nivå i högkostnadsskyddet som betalade
ett vårdgivarpris under, på eller över referenspris
År 2019 och 2022
100%
90% |
19% |
25% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
30% |
|
|
|
|
|
|
|
|
|
|
|
|
|
Under eller på |
38% |
|
|
80% |
|
|
|
44% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
refpris |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
70% |
22% |
|
|
|
|
|
|
|
|
|
|
|
|
|
58% |
60% |
|
25% |
|
|
|
|
|
0-10% över |
26% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
refpris |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
50% |
|
|
|
|
|
|
|
|
|
|
|
|
27% |
|
|
|
|
|
|
22% |
|
|
|
|
|
|
|
|
|
|
33% |
|
|
|
|
|
|
|
|
|
|
|
|
|
40% |
|
|
|
|
|
|
|
10-20% över |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
30% |
|
33% |
|
|
|
|
|
refpris |
27% |
|
|
20% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
20% |
|
|
|
24% |
|
|
|
Mer än 20% |
|
25% |
|
|
|
|
|
|
|
|
|
|
|
|
|
16% |
|
|
|
|
|
|
|
|
|
|
|
|
10% |
26% |
17% |
|
|
|
|
|
över refpris |
17% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
10% |
|
|
|
|
|
|
10% |
|
|
|
|
|
|
|
|
|
|
|
|
|
6% |
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0 % HKS. År |
|
50 % HKS. År |
|
85 % HKS. År |
|
|
|
|
|
|
0 % HKS. År |
|
50 % HKS. År |
|
85 % HKS. År |
|
|
|
|
|
|
|
|
|
|
|
|
2019 |
2019 |
2019 |
|
|
|
|
|
|
2022 |
2022 |
2022 |
Källa: Tandvårds- och läkemedelsförmånsverket.
Tandvårdsmarknaden |
SOU 2024:70 |
Prisavvikelsen mellan vårdgivarpris och referenspris skiljer sig även mellan åtgärdsserier och mellan enskilda åtgärder. Figur 6.11 visar att de privata vårdgivarna har högre prisavvikelser än folktandvården inom alla åtgärderserier. Ungefär 45 procent av alla tandvårdsåtgär- der som utförs tillhör åtgärdsserien undersökningar. Prisavvikelsen för undersökningar i privat sektor är 20 procent och i folktandvården 15 procent. I privat sektor är det störst prisavvikelse i åtgärdsserierna kirurgiska och protetiska åtgärder. Prisavvikelserna i folktandvården i motsvarande åtgärdsserier är mindre än hälften jämfört med privat sektor.
Figur 6.11 Genomsnittlig procentuell avvikelse mellan vårdgivarpris och referenspris per åtgärdsserie inom statligt tandvårdsstöd
År 2023
50% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Folktandvården |
|
|
|
|
Privat |
|
|
|
|
|
45% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
40% |
|
|
|
|
|
|
|
|
37% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
35% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
34% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
30% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
29% |
|
|
|
|
|
|
|
|
|
|
|
|
|
27% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
25% |
20% |
22% |
|
|
|
|
|
|
|
|
|
|
21% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
20% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
16% |
16% |
|
|
15% |
|
|
14% |
15% |
15% |
|
|
|
|
|
|
|
|
|
|
|
|
|
15% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
10% |
|
|
|
6% |
|
|
|
|
|
|
|
|
8% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
5% |
|
3% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Undersökningar |
|
Sjukdomsförebyggande |
|
Sjukdomsbehandlande |
|
|
Kirurgiska |
|
Rotbehandling |
|
Bettfysiologiska |
|
Reparativa |
|
Protetiska |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Anm. Tandreglerings- och utbytesåtgärder är exkluderade.
Källa: Statistiska centralbyrån.
Figuren nedan visar prisavvikelsen mellan vårdgivarpris och referens- pris för varje enskild åtgärd. De privata vårdgivarna har ett högre genomsnittligt pris än folktandvården på samtliga åtgärder förutom
SOU 2024:70 |
Tandvårdsmarknaden |
på tre åtgärder5 (av 175 åtgärder). Dessa tre åtgärder är ovanliga och uppgick endast till 0,2 procent av utförda åtgärder år 2023. I folk- tandvården var det fem åtgärder som i genomsnitt hade ett lägre pris än referenspriset. De privata vårdgivarna prissätter i medeltal inga åt- gärder lägre än referenspris.
Figur 6.12 Genomsnittlig procentuell prisavvikelse mellan vårdgivarpris och referenspris per enskild åtgärd och vårdgivartyp
År 2023
125%
Folktandvården Privat
105%
85%
65%
45%
25%
5%
0 |
100 |
200 |
300 |
400 |
500 |
600 |
700 |
800 |
-15%
Anm. 100=Undersökningar, 200=Förebyggande, 300=Sjukdomsbehandlande, 400=Kirurgi, 500=Rotbehandling, 600=Bettfysiologiska, 700=Reparation, 800=Protetik. Tandregleringsåtgärder är exkluderade.
Källa: Statistiska centralbyrån.
Tabell 6.1 visar de vanligaste åtgärderna som utförs inom respektive åtgärdsserie. De tio åtgärderna i tabellen motsvarar drygt 47 procent av de åtgärder som utfördes under år 2023. År 2023 utfördes cirka 2,1 miljoner basundersökningar utförda av tandläkare inom det stat- liga tandvårdsstödet (åtgärd 101). Basundersökning är den mest fre- kventa åtgärden inom tandvården. I privat sektor var vårdgivarpriset för en basundersökning i genomsnitt 12 procent högre än referens- priset. Motsvarande siffra i folktandvården var 6 procent. En annan
5Dessa åtgärder är information vid risk för munhälsorelaterade sjukdomar, bettslipning för ocklusal stabilisering och skena för vertikal platsberedning eller bettstabilisering.
Tandvårdsmarknaden |
SOU 2024:70 |
vanlig åtgärd är mindre omfattande behandling av parodontal sjuk- dom (åtgärd 341). De privata vårdgivarna ligger i genomsnitt 17 pro- cent över referenspriset och folktandvården 11 procent över referens- priset.
Tabell 6.1 Genomsnittlig procentuell prisavvikelse mellan vårdgivarpris och referenspris inom statligt tandvårdsstöd
År 2023. De vanligaste åtgärderna per åtgärdsserie
|
|
Folktandvården |
Privat |
Antal åtgärder |
101 |
Basundersökning |
6 % |
12 % |
2 086 001 |
103 Kompletterande el. akut undersökning |
19 % |
28 % |
1 650 519 |
|
|
|
|
|
207 |
Avlägsnande av tandsten |
4 % |
23 % |
601 587 |
341 |
Behandling av parodontal sjukdom |
11 % |
17 % |
1 457 446 |
401 |
Tandextaktion en tand |
13 % |
32 % |
305 358 |
521 |
Akut trepanation, kavumextirpation |
19 % |
37 % |
94 415 |
|
|
|
|
|
601 |
Bettskena i överkäken |
8 % |
22 % |
49 791 |
704 |
Fyllning av en yta |
22 % |
29 % |
498 888 |
|
|
|
|
|
705 |
Fyllning av två ytor |
17 % |
33 % |
817 794 |
800 |
Permanent tandstödd krona |
15 % |
26 % |
164 001 |
Källa: Egna beräkningar, Statistiska centralbyrån, Försäkringskassan.
En rapport från TLV har studerat prisspridningen för de vanligaste åtgärderna inom varje åtgärdsserie.6 En liten prisspridning på en mark- nad är i regel ett tecken på fungerande priskonkurrens.7 Åtgärden basundersökning är den enda åtgärden där prisspridningen är relativt låg både i folktandvården och i den privata sektorn. När det gäller andra vanliga åtgärder visar TLV:s rapport på en fortsatt hög pris- spridning både i folktandvården och i den privata sektorn. Prissprid- ningen inom folktandvården är dock i allmänhet lägre än i den pri- vata sektorn. Webbtjänsten Tandpriskollen infördes i februari 2020 i syfte att stärka patienternas ställning gentemot vårdgivarna och öka prismedvetenheten hos patienterna. Förhoppningen var att detta skulle leda till en minskning av prisspridningen. Det har emellertid inte skett. Det är att ungefär 10 procent av befolkningen som jämför tand-
6Tandvårds- och läkemedelsförmånsverket, Uppföljning av tandvårdsmarknaden mellan 2019 och 2022, 2023.
7Konkurrensverket, Konkurrensen i Sverige 2018, Rapport 2018:1, s. 228.
SOU 2024:70 |
Tandvårdsmarknaden |
vårdspriser med hjälp av Tandpriskollen och benägenheten att byta vårdgivare hos patienterna är låg.8
6.3Utvecklingen av tandvårdsproduktionen
Mot bakgrund av att betänkandet När behovet får styra – ett tandvårds- system för en mer jämlik tandhälsa (SOU 2021:8) visade att antalet besök per tandläkare inom det statliga tandvårdsstödet hade minskat över tid, genomförde TLV en studie om tandvårdsproduktionens omfattning under 2009–2019. I denna analys tog TLV hänsyn till en rad strukturella faktorer som kunde ha betydelse för produktions- utvecklingen. Dessa strukturella förändringar var tandläkarnas ålder, kön, födelseland samt vissa andra förändringar i befolkningens socio- ekonomiska egenskaper. För att mäta tandvårdproduktionens omfatt- ning användes antalet åtgärder omvandlat till förväntad tidsåtgång per åtgärd enligt TLV:s referensprisberäkningar. Med tidsåtgång menas beräknat antal minuter som behandlaren hade patienter i behand- lingsstolen.
Beräkningarna i rapporten visade att minskningen i tandläkarnas årliga vårdproduktion mellan 2009 och 2019 var 16 procent inom den privata sektorn och 19 procent inom folktandvården när ingen hänsyn tagits till tandläkarnas och befolkningens socioekonomiska egenskaper. Efter att hänsyn tagits till de strukturella förändringarna kvarstod endast produktionsminskningen i den privata sektorn, men inte inom folktandvården. Enligt rapporten hade tandläkarnas årliga vårdproduktion minskat med 17 procent inom den privata sektorn. Det innebar att den observerade minskningen i tandläkarnas årliga produktion inom folktandvården förklarades av strukturella föränd- ringar, medan minskningen i den privata sektorn berodde på andra faktorer. Nedgången i den årliga tandvårdsproduktionen resulterade i att tandvårdbranschens totala produktion inom det statliga tand- vårdsstödet har sjunkit över tid, trots att antalet tandläkare hade ökat under perioden. Vårdtiden per invånare och år hade minskat från 47 till 38 minuter mellan 2009 och 2019. Det finns sannolikt flera bakom- liggande förklaringar till produktionsminskningen inom den privata sektorn. En sådan är förbättrad tandhälsa och därigenom ett minskat
8Tandvårds- och läkemedelsförmånsverket, Uppföljning av tandvårdsmarknaden mellan 2019 och 2022, 2023.
Tandvårdsmarknaden |
SOU 2024:70 |
tandvårdsbehov. En annan möjlig förklaring är att produktionsminsk- ningen inom det statliga tandvårdsstödet kan ha ersatts med en pro- duktionsökning inom annan typ av vård, exempelvis kosmetisk tand- vård. En annan förklaring som ofta ges från vårdgivarna är att den administrativa bördan i företagen har ökat. Även allt högre tandvårds- priser kan ha påverkat befolkningens efterfrågan på tandvård.
6.4De privata tandvårdsföretagen
Den privata tandvårdsmarknaden består av många små företag och ett fåtal medelstora till stora företag. Vårdgivaren är en, fysisk eller juri- disk person som yrkesmässigt bedriver tandvård9 och som är ansluten till det statliga tandvårdsstödet. Vårdgivaren kan i sin tur ha en eller flera mottagningar. Den största privata vårdgivaren är Praktikertjänst som är ett aktiebolag som bedrivs som ett producentkooperativ. En tandläkare som köper aktier i kooperativet är själv verksamhetschef för en tandläkarmottagning. De verksamhetsansvariga i Praktikertjänst har sammantaget 520 kliniker som omsatte 4,3 miljarder kronor år 2022.10 Andra stora vårdgivare på marknaden är exempelvis Smile, Oral Care, Aqua Dental och Dentalum. Nio av tio av de privata vård- givarna inom det statliga tandvårdsstödet bedriver verksamheten i aktiebolagsform.
Tandvårdsmarknaden har förändrats under de senaste åren och utvecklats mot färre och större företag som växer genom förvärv av mindre företag. Figur 6.13 visar utvecklingen av antalet privata vård- givare och antal mottagningar i det statliga tandvårdsstödet. År 2023 var det 1 767 privata vårdgivare som utförde tandvård i det statliga tandvårdsstödet. År 2010 var motsvarande antal 2 015 vårdgivare. Även antalet mottagningar har minskat över tid, från drygt 3 600 år 2010 till ungefär 2 850 mottagningar år 2023. Detta visar konsolideringen på tandvårdsmarknaden och en tilltagande dominans av allt större företag. Även SCB:s företagsdatabas, som även inkluderar tandläkar- företag som inte utför tandvård inom det statliga stödet, visar en för- skjutning mot en lägre andel mindre aktörer och en högre andel större
91 kap. 2 § 2 lagen (2008:145) om statligt tandvårdsstöd.
10Antalet anställda i Praktikertjänst affärsområde tandvård uppgår till cirka 3 700 medarbetare fördelat på tandläkare, tandhygienister, tandtekniker, tandsköterskor samt administrativ per- sonal. Cirka 800 är verksamhetsansvariga och är delägare i Praktikertjänst (Praktikertjänst, Årsredovisning 2023, 2024).
SOU 2024:70 |
Tandvårdsmarknaden |
aktörer. Andel företag med 0–4 anställda uppgick till 90 procent år 2008. Motsvarande siffra år 2022 var 81 procent. Denna förändring på mark- naden påbörjades omkring år 2017–2018 (se tabell 6.2).
Figur 6.13 Antal privata vårdgivare och antal privata mottagningar i det statliga tandvårdsstödet
År 2009–2023
4000 |
3617 |
|
Vårdgivare |
|
Mottagningar |
|
|
|
|
|
|
|
|
|
|
|
|
|
3500 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2015
1500
1000
500
0 2009 2010 2011 2012 2013 2014 2015 2016 2017 2018 2019 2020 2021 2022 2023
Källa: Försäkringskassan.
Tabell 6.2 Tandvårdsföretag både inom och utanför det statliga tandvårdsstödet efter antal anställda
Andel i procent. År 2008–2022. SNI-kod 86230
|
2008 |
2010 |
2012 |
2014 |
2016 |
2018 |
2020 |
2022 |
0–4 anställda |
89,5 |
86,8 |
87,6 |
87,3 |
87,0 |
86,6 |
84,1 |
80,9 |
5–9 anställda |
8,8 |
10,7 |
9,7 |
10,0 |
10,2 |
10,5 |
12,2 |
14,0 |
|
|
|
|
|
|
|
|
|
10–49 anställda |
1,5 |
2,1 |
2,3 |
2,2 |
2,3 |
2,4 |
3,1 |
4,6 |
50 anställda eller fler |
0,2 |
0,4 |
0,4 |
0,5 |
0,4 |
0,5 |
0,5 |
0,5 |
Summa % |
100 |
100 |
100 |
100 |
100 |
100 |
100 |
100 |
Antal företag |
2 451 |
2 341 |
2 642 |
2 702 |
2 879 |
3 059 |
3 096 |
3 054 |
Anm. Uppgifter i tabellen inkluderar samtliga juridiska och fysiska personer som är registrerade för moms, F-skatt eller som arbetsgivare hos Skatteverket. Mättidpunkt i november respektive år.
Källa: Företagsdatabasen SCB.
Tandvårdsmarknaden |
SOU 2024:70 |
Tabell 6.3 visar antal vårdgivare och marknadsandelar efter omsätt- ningsstorlek för åren 2019–2022. År 2022 stod folktandvården för
28procent av den producerade tandvården räknat i referenspriser, en nedgång med 5 procentenheter sedan 2019. De sju största vårdgivarna (inklusive Praktikertjänst med en marknadsandel på 20 procent) hade tillsammans 27 procent av marknaden. De allra minsta företagen (om- sättning under 5 miljoner kronor) uppgick till 1 357 vårdgivare år 2022. Dessa vårdgivare hade en marknadsandel på 17 procent. De allra minsta vårdgivarna har blivit färre i antal och tappat marknadsandelar. Det är de privata vårdgivarna med en omsättning på 5–500 miljoner kro- nor som har tagit marknadsandelar från folktandvården och de allra minsta vårdgivarna. Detta visar också en gradvis förskjutning mot allt större privata aktörer på tandvårdsmarknaden.
Tabell 6.3 Antal vårdgivare och marknadsandel (procent inom parentes) efter företagsstorlek i det statliga tandvårdsstödet
År 2019–2022. Omsättning mätt i referenspriser
|
År 2019 |
År 2020 |
År 2021 |
År 2022 |
|
|
|
|
|
|
|
|
|
Folktandvården |
21 |
(33 %) |
21 |
(31 %) |
21 |
(30 %) |
21 |
(28 %) |
Mindre än 5 mkr |
1 525 |
(19 %) |
1 581 |
(22 %) |
1 441 |
(18 %) |
1 357 |
(17 %) |
|
|
|
|
|
|
|
|
|
5–10 mkr |
290 |
(12 %) |
239 |
(12 %) |
327 |
(14 %) |
350 |
(15 %) |
10–50 mkr |
100 |
(10 %) |
77 |
(9 %) |
110 |
(11 %) |
126 |
(13 %) |
|
|
|
|
|
|
|
|
|
|
50–100 mkr |
|
5 (2 %) |
|
2 |
(1 %) |
|
3 (1 %) |
|
3 (1 %) |
100–500 mkr |
|
2 (3 %) |
|
4 |
(5 %) |
|
4 (6 %) |
|
2 (2 %) |
500 mkr eller mer |
1 |
(21 %) |
1 |
(20 %) |
1 |
(20 %) |
2 |
(24 %) |
Summa |
1 923 (100 %) |
1 904 (100 %) |
1 886 (100 %) |
1 840 (100 %) |
Källa: Tandvårds- och läkemedelsförmånsverket.
Figur 6.14 visar den genomsnittliga prisavvikelsen mellan vårdgivar- pris och referenspris för de privata tandvårdsföretag som finns med i tabellen ovan. Figuren visar att det är vanligare att stora företag har höga priser på tandvård. Alla de fyra största privata vårdgivarna har en prisavvikelse som i genomsnitt ligger över 20 procent. I gruppen tandvårdsföretag med en omsättning på 10–50 miljoner kronor var det 59 procent av vårdgivarna som hade en prisavvikelse som upp- gick till 20 procent eller högre. Bland de allra minsta privata vård- givarna var det 12 procent som i medeltal låg omkring referenspris
SOU 2024:70 |
Tandvårdsmarknaden |
för den utförda tandvården och 38 procent av dessa företag hade en genomsnittlig prisavvikelse över 20 procent.
Figur 6.14 Genomsnittlig procentuell prisavvikelse mellan vårdgivarpris och referenspris efter företagsstorlek
Privata vårdgivare. År 2022
100% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
4% |
|
|
4% |
|
12% |
90% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
18% |
|
|
18% |
|
|
|
|
|
|
|
|
|
|
33% |
|
|
|
|
|
|
80% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
23% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
70% |
|
|
|
|
|
|
|
|
19% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
28% |
|
|
|
|
60% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
50% |
100% |
|
|
|
|
|
|
|
|
|
|
|
|
27% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
40% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
30% |
|
|
|
|
|
67% |
59% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
50% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
20% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
38% |
10% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Över 100 milj. oms |
|
50-100 milj. oms |
|
10-50 milj. oms |
|
5-10 milj. oms |
|
|
Under 5 milj. oms |
|
|
|
|
|
|
|
|
|
Mer än 20% över refpris |
|
|
10-20% över refpris |
|
0-10% över refpris |
|
Under eller på refpris |
|
|
|
|
|
|
|
|
|
|
|
|
Källa: Tandvårds- och läkemedelsförmånsverket.
6.4.1Tillväxttakt och lönsamhetsutveckling
Grant Thornton publicerar årligen en rapport om den finansiella ut- vecklingen inom den privata vård- och omsorgssektorn.11 Uppgifterna nedan om omsättning och lönsamhet på den privata tandvårdsmark- naden bygger på data från Grant Thorntons Vårdrapport 2022.12 De privata tandvårdsföretagen uppvisade en högre tillväxttakt både 2021 och 2022 än den historiska genomsnittliga tillväxten på ungefär 4 pro- cent. Den höga omsättningstillväxten under dessa två år berodde i hög grad på återhämtningen från år 2020 då efterfrågan sjönk kraf- tigt som en konsekvens av covid-19 pandemin.
11De finansiella uppgifterna är sammanställda från tandvårdsföretagens årsredovisningar. Samman- ställningen omfattar endast privatägda aktiebolag som bedriver tandvård enligt SNI-kod 86230 Tandläkarverksamhet samt SNI-kod 86904 Tandhygienistverksamhet.
12Grant Thornton, Så mår den privata vård- och omsorgssektorn i Sverige, Vårdrapporten 2023.
Tandvårdsmarknaden |
SOU 2024:70 |
Figur 6.15 Omsättning och tillväxt per år för privata tandvårdsföretag
År 2012–2022. Endast aktiebolag
20 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
15% |
|
|
|
|
|
|
Omsättning, Mdr |
|
|
|
|
|
|
|
Tillväxt % (höger skala) |
|
|
|
18 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
16 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
14,5 |
|
15,6 |
10% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
14,3 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
13,8 |
|
|
|
|
|
|
|
|
14 |
|
|
|
|
|
|
|
|
|
|
|
|
12,5 |
13,2 |
|
|
13,2 |
|
|
|
|
|
|
|
|
|
|
|
12 |
|
|
|
|
|
|
|
|
|
|
|
12 |
10,7 |
11,1 |
11,6 |
|
|
|
|
6% |
|
|
|
|
|
|
|
|
|
10% |
7% |
5% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
4% |
4% |
|
|
|
|
|
|
|
|
|
|
10 |
|
4% |
4% |
3% |
|
|
|
|
|
4% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
8 |
1% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
6 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-8% |
|
|
|
|
|
|
4 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-5% |
2 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
-10% |
2012 |
|
2013 |
|
2014 |
|
2015 |
|
|
2016 |
|
2017 |
|
2018 |
|
2019 |
|
2020 |
|
|
2021 |
|
2022 |
|
|
|
|
|
|
Källa: Grant Thornton 2023.
För att mäta vinst och lönsamhet redovisas nedan nyckeltalet rörelse- marginal. Rörelsemarginal definieras som företagets rörelseresultat i relation till omsättningen (intäkterna). Nyckeltalet används mesta- dels för att jämföra företag inom samma eller liknande branscher samt för att beskriva utvecklingen av lönsamhet över tid. Rörelsemargi- nalen anges i procent. Ju högre marginal, desto bättre går företaget. Det ska nämnas att ägare till fåmansföretag vanligtvis gör en avväg- ning av skatteskäl mellan uttag av lön kontra utdelning i företaget. Uttag av lön belastar rörelsemarginalen vilket utdelningen inte gör. Andel fåmansföretag är hög inom tandvården. Om företagen inom de olika delbranscherna i vård- och omsorgsbranscherna agerar olika vad gäller lön och utdelning försvårar detta jämförelsen av rörelse- marginalen mellan delbranscherna.
Grant Thorntons rapport visar en sjunkande lönsamhet i hela vård- och omsorgssektorn år 2022 (6,3 procent) jämfört med år 2021 (7,6 procent). Det var den lägsta marginalen under de senaste tio åren i vård- och omsorgssektorn. Rörelsemarginalen inom tandvården är högre än i de övriga delbranscherna. Sedan år 2013 har rörelsemar- ginalen i tandvården legat mellan 11–14 procent. Om de mindre tand-
SOU 2024:70 |
Tandvårdsmarknaden |
vårdsföretagen exkluderas ligger rörelsemarginalen mer i nivå med delbranscherna omsorg och socialtjänst, specialistvård samt primär- vård. Lönsamhetsmarginalen för tandvård sjönk från 13,2 procent till 10,7 procent under 2022. Tandvårdssektorn kan på samma sätt som många andra branscher ha drabbats av utmanande marknadsförhål- landen bland annat till följd av hög inflationstakt, vilket kan ha på- verkat lönsamheten i branschen.13
Figur 6.16 Rörelsemarginal inom den privata vård- och omsorgssektorn
Procent. År 2013–2022
18% |
Tandvården |
|
|
|
|
Tandvården (exkl omsättning <10m) |
|
|
|
|
|
16% |
Primärvård |
|
|
|
|
Personlig assistans |
|
|
|
Omsorg och socialtjänst |
|
|
Specialistvård |
|
|
14% |
Specialistvård (exkl omsättning <10m) |
|
|
|
|
|
|
|
|
|
|
|
12% |
|
|
|
|
|
|
|
|
11% |
10% |
|
|
|
|
|
|
|
|
|
8% |
|
|
|
|
|
|
|
|
7% |
6% |
|
|
|
|
|
|
|
|
6% |
|
|
|
|
|
|
|
|
|
5% |
4% |
|
|
|
|
|
|
|
|
|
2% |
|
|
|
|
|
|
|
|
4% |
|
|
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
2022 |
Källa: Grant Thornton 2023.
6.5Personalen i tandvården
Socialstyrelsens statistik visar att det år 2021 fanns drygt 9 000 syssel- satta tandläkare och ungefär 5 100 sysselsatta tandhygienister.14 Denna statistik inkluderar tandläkare och tandhygienister som arbetar både inom och utanför det statliga tandvårdsstödet. Antalet tandläkare per 100 000 invånare har gått ner något under de senaste tio åren. År 2010 var antalet 91 tandläkare per 100 000 invånare. Motsvarande siffra 2021
13Grant Thornton, Så mår den privata vård- och omsorgssektorn i Sverige, Vårdrapporten 2023.
14Socialstyrelsens statistik om antalet sysselsatta tandläkare och tandhygienister har en efter- släpning på cirka 2,5 år.
Tandvårdsmarknaden |
SOU 2024:70 |
var 87 tandläkare. Antalet tandhygienister per 100 000 invånare ökade något från 46 till 49 mellan 2010 och 2021.
Tabell 6.4 och 6.5 visar hur tandläkare och tandhygienister för- delas efter ålder och vårdgivartyp. Av de sysselsatta tandläkarna är 59 procent kvinnor. Manliga tandläkare är äldre än kvinnliga tand- läkare och arbetar i högre grad i den privata tandvården. Sammantaget fördelar sig dock båda könen tandläkare ungefär lika mellan vård- givartyperna offentlig respektive privat. Tandhygienisterna är nästan enbart kvinnor (95 procent). Fördelningen efter vårdgivartyp är för- hållandevis jämn bland tandhygienisterna.
Tabell 6.4 Sysselsatta tandläkare fördelat efter åldersgrupp och sektor
År 2021. Andel i procent
|
|
|
Män |
Kvinnor |
Totalt |
29 år eller yngre |
|
8 % |
12 % |
10 % |
30–39 år |
|
|
24 % |
29 % |
27 % |
40–49 år |
|
|
19 % |
21 % |
20 % |
50–59 år |
|
|
16 % |
17 % |
17 % |
60 år och äldre |
|
|
32 % |
20 % |
25 % |
Privat regi |
|
|
61 % |
41 % |
49 % |
Offentlig regi |
|
|
39 % |
59 % |
51 % |
Andel och antal tandläkare |
41 % (3 712) |
59 % (5 374) |
100 % (9 086) |
Källa: Egna beräkningar, Socialstyrelsen. |
|
|
|
Tabell 6.5 |
Sysselsatta tandhygienister fördelat efter åldersgrupp och sektor |
|
År 2021. Andel i procent |
|
|
|
|
|
|
|
|
|
|
|
Män |
Kvinnor |
Totalt |
29 år eller yngre |
|
22 % |
10 % |
11 % |
30–39 år |
|
|
38 % |
24 % |
25 % |
40–49 år |
|
|
22 % |
24 % |
24 % |
|
|
|
|
|
|
50–59 år |
|
|
14 % |
22 % |
21 % |
60 år och äldre |
|
|
5 % |
20 % |
19 % |
Privat regi |
|
|
46 % |
48 % |
48 % |
Offentlig regi |
|
|
54 % |
52 % |
52 % |
|
|
|
|
Andel och antal tandhygienister |
5 % (244) |
95 % (4 905) |
100 % (5 149) |
Källa: Egna beräkningar, Socialstyrelsen. |
|
|
|
SOU 2024:70 |
Tandvårdsmarknaden |
Andelen kvinnliga tandläkare har ökat över tid, både inom offentlig och privat sektor. År 2021 utgjorde kvinnor 69 procent av tandläkarna inom offentlig sektor och 49 procent inom privat sektor. Mönstret är liknande för specialisttandläkare, med en gradvis ökning av andel kvinnor. Även åldersfördelningen i tandläkarkåren har förändrats under de senaste åren. Det är en tydlig trend mot fler yngre tandläkare i lan- det. År 2021 var 25 procent av alla tandläkare under 35 år. Motsva- rande siffra 2010 var 15 procent. Att det blivit fler yngre tandläkare medför att andelen erfarna tandläkare har minskat.
Figur 6.17 visar indexutvecklingen av antalet tandläkare och tand- hygienister per sektor sedan 2010. Antalet tandläkare och tandhygienis- ter steg fram till ungefär 2018–2019. Därefter började antalet tandläkare och tandhygienister minska inom folktandvården. Antalet tandläkare i folktandvården är på samma nivå 2021 som år 2010 (4 100 tand- läkare). Inom den privata sektorn fortsätter antalet tandläkare och tandhygienister att öka över tid.
Figur 6.17 Indexutveckling av antalet tandläkare och tandhygienister per sektor
År 2010–2021
130 |
|
|
|
|
|
|
|
|
|
|
|
|
Tandhygienister Privat sektor |
|
|
Tandläkare Privat sektor |
|
|
125 |
Tandhygienister folktandvården |
|
Tandläkare folktandvården |
|
124 |
|
|
|
|
120 |
|
|
|
|
|
|
|
|
|
|
|
115 |
|
|
|
|
|
|
|
|
|
|
113 |
110 |
|
|
|
|
|
|
|
|
|
|
|
105 |
|
|
|
|
|
|
|
|
|
|
108 |
|
|
|
|
|
|
|
|
|
|
|
100 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
100 |
95 |
|
|
|
|
|
|
|
|
|
|
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
Källa: Egna beräkningar, Socialstyrelsen.
Tandvårdsmarknaden |
SOU 2024:70 |
6.5.1Brist på personal inom tandvården
Personalförsörjningen inom tandvården har uppmärksammats i många år och tas upp i flera tidigare rapporter från exempelvis Statistiska centralbyrån (SCB) och Socialstyrelsen.15 Undersökningarna visar att arbetsgivarna i tandvården upplever en bristande tillgång på per- sonal inom alla tandvårdens yrkesgrupper. Arbetskraftsberometern är en undersökning som genomförs av SCB som belyser nuvarande och de kommande årens rekryteringsbehov bland arbetsgivare. Under- sökningen består av en enkät som skickas ut till cirka 7 200 privata och offentliga arbetsgivare. Resultat från 2023 års undersökning visar att tandhygienister är ett av de yrken i Sverige där arbetsgivarna upp- ger att det är störst brist på personal. Andel arbetsgivare som uppgav brist på nyutbildade respektive yrkeserfarna tandhygienister var stor, 82 respektive 90 procent. Även tandläkarbristen upplevs som bety- dande enligt enkätundersökningen. Drygt 80 procent av arbetsgivarna uppgav i 2023 års Arbetskraftsbarometer att det var brist på yrkes- erfarna tandläkare. Andel som angav brist på nyutexaminerade tand- läkare var 64 procent.
Figur 6.18 visar att andelen arbetsgivare som uppger att det är brist på tandhygienister och tandläkare varierar mellan enstaka år,16 men den långsiktiga trenden – som illustreras med de heldragna trend- linjerna i figur 6.18 – visar att andelen arbetsgivare som anger brist på personal i tandvården har ökat över tid.
15SCB, Arbetskraftsbarometern 2023; Socialstyrelsen, Bedömning av tillgång och efterfrågan på legitimerad personal i hälso- och sjukvård samt tandvård, Nationella planeringsstödet 2022.
16Arbetskraftsbarometern bygger på ett begränsat urval av arbetsgivare och en svarsfrekvens på 50–60 procent vilket skapar en osäkerhet i undersökningen. Detta gör att andelen arbets- givare som anger brist på arbetskraft kan gå upp och ner tämligen mycket enstaka år.
SOU 2024:70 |
Tandvårdsmarknaden |
Figur 6.18 Andel arbetsgivare som uppger brist på tandhygienister och tandläkare
År 2010–2023 Andel i procent. Heldragna linjer visar trenden över tid
100
Nyutexaminerade tandhygienister (blå)
Nyutexaminerade tandläkare (gul)
Yrkeserfarna tandhygienister (röd)
10 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Yrkeserfarna tandläkare (grön) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
2022 |
2023 |
Källa: Egna beräkningar, Statistiska centralbyrån.
Att arbetsgivare inom tandvården upplever en brist på personal be- kräftas även i Socialstyrelsens återkommande rapport om rekryter- ingsläget i hälso- och sjukvården inklusive tandvården.17 I rapporten från 2022 bedömde 17 av 20 svarande regioner att det var brist på tandhygienister och 18 av 20 regioner att det var brist på tandläkare. I rapporten nämns flera skäl till att regionerna upplever brist på per- sonal. De vanligaste skälen enligt regionerna är hög konkurrens om personalen från privata arbetsgivare, omfattande pensionsavgångar och att det är brist på nyutbildade tandläkare och tandhygienister.
I avsnitt 6.1 visas att folktandvården tappar marknadsandelar och att det främst handlar om norra Sverige. En förklaring till den sjun- kande marknadsandelen är säkerligen brist på personal. Mellan 2010 och 2021 sjönk antalet tandläkare per capita i folktandvården i 14 av 21 regioner. I folktandvården i Norrbotten sjönk antalet tandläkare per capita med 33 procent. Motsvarande nedgång i folktandvården i Östergötland var 22 procent och i Dalarna 12 procent. Antalet tand-
17Socialstyrelsen, Bedömning av tillgång och efterfrågan på legitimerad personal i hälso- och sjuk- vård samt tandvård, Nationella planeringsstödet 2022.
Tandvårdsmarknaden |
SOU 2024:70 |
läkare per capita i privat sektor har ökat i flera regioner men i flera regioner kompenserar inte detta för det färre antalet tandläkare i folktandvården. I offentlig och privat sektor sammantaget sjönk exem- pelvis antalet tandläkare per capita i Norrbotten med 17 procent mellan 2010 och 2021. En annan förklaring till produktionsminskningen i folktandvården kan vara den förändring i ålderssammansättning som skett där tandläkarna blir allt yngre. Många äldre tandläkare har gått i pension och ersatts av yngre tandläkare. Yngre tandläkare är inte lika produktiva som äldre mer erfarna tandläkare.
I Folktandvårdsföreningens lägesbild om bemanningen i tandvår- den från december 2023, bedömde 5 regioner – Norrbotten, Väster- botten, Västernorrland, Jämtland och Gotland – att de saknade mer än 20 procent av önskad bemanning, eller att de helt saknade åtmin- stone en av yrkeskategorierna tandläkare, tandhygienist eller tand- sköterska på en del kliniker. Sverigekartan nedan illustrerar folktand- vårdens samlade bedömning av om de hinner med att behandla vuxna patienter. Endast region Stockholm bedömde att de hann med alla vuxna patienter. Flera regioner uppgav dröjsmål av vård och sex regio- ner (Norrbotten, Västerbotten, Västernorrland, Jämtland, Gotland och Örebro) uppgav att mer än hälften av klinikerna i regionen inte kallar några vuxna patienter alls. Dessa regioner tar heller inte emot några nya vuxna patienter.
SOU 2024:70 |
Tandvårdsmarknaden |
Figur 6.19 Hinner folktandvården i er region med vuxna patienter?
Lägesbild i december 2023
1.Ja
2.Nästan i tid
3.Förseningar på flera kliniker
4.Mer än 50 % av klinikerna kallar inga vuxna patienter och tar inte emot nya.
Källa: Folktandvårdsföreningen.
6.5.2Behandlare i det statliga tandvårdsstödet
I detta avsnitt visas endast behandlare som är verksamma i det stat- liga tandvårdsstödet. Med behandlare menas en tandläkare eller tand- hygienist. Det finna inga uppgifter om tandsköterskor i Försäkrings- kassans statistik om statligt tandvårdsstöd. I absoluta tal ökade antalet behandlare från 10 900 till 12 100 behandlare mellan 2009 och 2023. Men per invånare i befolkningen blir utvecklingen något annorlunda. I figur 6.20 visas antal behandlare per 100 000 invånare under 2009–
Tandvårdsmarknaden |
SOU 2024:70 |
2023.18 Siffrorna visar att antalet behandlare per capita ökade något fram till covid-19 pandemin år 2020 för att sedan sjunka något, främst för de behandlare som utför minst 100 tandvårdsåtgärder per år. An- tal behandlare per capita som utförde minst 100 åtgärder var 155 året innan pandemin, det vill säga 2019. Motsvarande siffra år 2023 var 149 behandlare.
Figur 6.20 Antal behandlare i det statliga tandvårdsstödet per 100 000 invånare*
År 2009–2023
300 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Samtliga behandlare |
|
|
|
|
Behandlare (utfört minst 100 åtgärder) |
|
|
|
250 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
199 |
|
198 |
201 |
202 |
|
204 |
208 |
209 |
|
204 |
207 |
207 |
207 |
|
|
195 |
194 |
196 |
|
|
196 |
|
|
|
|
|
|
|
|
200 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
153 |
155 |
155 |
157 |
156 |
156 |
|
157 |
|
|
156 |
|
157 |
157 |
155 |
150 |
150 |
149 |
149 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
150
100
50
0
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
2022 |
2023 |
Anm. *Behandlare=tandläkare + tandhygienister. Nämnare=Befolkning 20 år eller äldre. Behandlare som utfört minst 100 åtgärder visar antalet behandlare som utfört minst 100 åtgärder under ett kalenderår inom statligt tandvårdsstöd.
Källa: Försäkringskassan.
En rapport från Socialstyrelsen från 2023 visar att tandläkare med längre yrkeserfarenhet i högre grad arbetar i privat sektor.19 Bland ny- examinerade tandläkare (yrkeserfarenhet på 1–3 år) arbetar en över- väldigande majoritet i folktandvården. Ju längre tandläkaren arbetar i yrket desto vanligare blir det att arbeta privat. Den största rörlig- heten mellan offentlig och privat tandvård sker under de första tio åren i yrket. Efter 11–13 år i yrket är en majoritet av tandläkarna aktiva
18Antal behandlare per 100 000 invånare benämns fortsatt i detta kapitel som antalet behand- lare per capita.
19Socialstyrelsen, Yrkesutövning bland olika generationer av legitimerad tandvårdspersonal, 2023.
SOU 2024:70 |
Tandvårdsmarknaden |
i den privata sektorn. Rapporten visar även att det finns könsskill- nader vad gäller val av arbetsgivare. Män övergår i större omfattning och tidigare efter legitimationen till privat tandvård jämfört med kvinnor. Övergången till privat tandvård sker också i större omfatt- ning 2022 jämfört med 2012. Figuren nedan visar antalet behandlare i det statliga tandvårdsstödet uppdelat på privat och offentlig sektor. År 2018–2019 börjar antalet behandlare inom folktandvården att minska. År 2018 var antalet behandlare i folktandvården (som utfört minst 100 åtgärder) 82 behandlare per capita. Motsvarande siffra år 2023 var 71 behandlare, en nedgång med 13 procent. Under samma period ökade antalet behandlare per capita i den privata sektorn från 75 till 78 behandlare. Det verkar som behandlare i folktandvården under de senaste åren i snabbare takt har bytt sektor och börjat arbeta i den privata tandvården. Denna förändring kan i vissa regioner delvis för- klara nedgången i antalet patienter som besöker folktandvården.
Figur 6.21 Antal behandlare i det statliga tandvårdsstödet per 100 000 invånare* och vårdgivarkategori
År 2009–2023
160
140
120
100
80
60
40
20
0
Privat |
|
|
Folktandvården |
|
|
|
|
Privat |
(utfört minst 100 åtgärder) |
|
Folktandvården (utfört minst 100 åtgärder) |
|
2009 2010 2011 2012 2013 2014 2015 2016 2017 2018 2019 2020 2021 2022 2023
Anm. *Behandlare=tandläkare + tandhygienister. Nämnare=Befolkning 20 år eller äldre. Privat (utfört minst 100 åtgärder) och folktandvården (utfört minst 100 åtgärder) visar antalet behandlare som utfört minst 100 åtgärder per sektor och kalenderår inom statligt tandvårdsstöd.
Källa: Försäkringskassan.
Tandvårdsmarknaden |
SOU 2024:70 |
Att figur 6.21 visar att antalet behandlare per capita är högre i folk- tandvården beror bland annat på att folktandvården utför tandvård för barn och ungdomar i betydligt större utsträckning än den privata sektorn. Marknadsandelen för folktandvården inom dessa patient- grupper är ungefär 85 procent. Som visas tidigare i detta kapitel så har den privata sektorn en större marknadsandel än folktandvården inom det statliga tandvårdsstödet.
6.5.3Regionala skillnader i antal behandlare
Utbudet av vårdgivare och närheten till en tandvårdsklinik skiljer sig mellan olika delar av Sverige. Stora delar av landet är glest befolkade medan regioner som Stockholm och Malmö är relativt tätbefolkade. Tillgängligheten till tandvården handlar inte bara om antalet tand- läkare eller tandhygienister i förhållande till befolkningen, utan även om hur långa avstånd patienterna har till en tandvårdsklinik. Proble- men med personalförsörjningen i tandvården kan se olika ut i landet, vilket ofta beror på regionalt specifika förutsättningar för att bedriva tandvård. Storstadsregionerna har gynnsammare förutsättningar att rekrytera personal än de flesta andra regioner i landet. I de befolk- ningstäta städerna är kundunderlaget högt och det finns en närhet för patienterna att besöka tandvården. Detta skapar affärsmässigt gynn- samma förutsättningar för privata vårdgivare att bedriva verksamhet.
År 2022 uppgick antalet tandläkare till 95 per capita i riket. Som framgår av figur 6.22 hade Stockholm, Västra Götaland och Väster- botten högst antal tandläkare per capita av samtliga regioner. Högst antal tandläkare per capita i privat sektor finns i Stockholm, Göteborg, Malmö och Halland. Av de drygt 200 tandläkare som arbetade i Väster- botten var det 120 tandläkare (60 procent) som arbetade i Umeå. Många av tandläkarna i Umeå arbetar med utbildning och forskning på tandvårdsutbildningarna vid Umeå universitet. Tandläkare och tandhygienister som arbetar med handledning vid tandvårdsutbild- ningarna är anställda av folktandvården. I Sorsele kommun – som också ligger i Västerbotten – fanns ingen tandläkare och i Storuman, Åsele och Vilhelmina fanns endast någon enstaka tandläkare. Skill- naden i tillgång till tandvård inom en region kan således vara om- fattande. Lägst antal tandläkare per capita finns i Västernorrland, Östergötland, Dalarna och Gävleborg. Antalet tandläkare per capita
SOU 2024:70 |
Tandvårdsmarknaden |
är cirka 30 procent lägre i de regioner med längst antal tandläkare jäm- fört med de regioner med högst antal tandläkare per capita.
Figur 6.22 Antal tandläkare per 100 000 invånare per region och vårdgivartyp
År 2022
120
100
80
60
40
20
0
Stockholm |
Västerbotten |
VG |
Gotland |
Värmland |
Skåne |
Kronoberg |
Uppsala |
Riket |
Södermanland |
Västmanland |
Jämtland |
Blekinge |
Kalmar |
Halland |
Jönköping |
Örebro |
Norrbotten |
Gävleborg |
Dalarna |
Östergötland |
Västernorrland |
Anm. *Statistiken visar antalet tandläkare som utfört minst 100 åtgärder per kalenderår inom statligt tandvårdsstöd.
Källa: Försäkringskassan.
Figur 6.23 nedan visar antalet tandhygienister per capita och region. Stockholm som har högst antal tandläkare per capita har lägst antal tandhygienister per capita av alla regioner. En tandläkare kan vanligt- vis göra tandhygienistens arbetsuppgifter, men inte tvärtom.20 Två regioner som har få tandläkare men i stället har relativt många tand- hygienister är Gävleborg och Dalarna. Flera av Norrlandslänen, såsom Västernorrland, Jämtland och Norrbotten, har dock både få tand- läkare och få tandhygienister per capita. Även Kalmar är en sådan region.
20För en utförligare redogörelse för vem som får utföra en uppgift inom tandvården, se utred-
ningens delbetänkande SOU 2023:82 Ökad kontroll över tandvårdssektorn, s. 205 ff.
Tandvårdsmarknaden |
SOU 2024:70 |
Figur 6.23 Antal tandhygienister per 100 000 invånare* per region och vårdgivartyp
År 2022
120
100
80
60
40
20
0
Värmland |
Gävleborg |
Jönköping |
Blekinge |
Dalarna |
Västerbotten |
Örebro |
Skåne |
Gotland |
VG |
Riket |
Uppsala |
Halland |
Kronoberg |
Östergötland |
Västmanland |
Jämtland |
Norrbotten |
Södermanland |
Västernorrland |
Kalmar |
Stockholm |
Anm. *Statistiken visar antalet tandhygienister som utfört minst 100 åtgärder inom statligt tandvårdsstöd under ett kalenderår.
Källa: Försäkringskassan.
Figur 6.24 visar samvariationen mellan antal tandläkare per capita i varje kommun och andel av befolkningen som besöker tandvården i respektive kommun. Regressionslinjen i figuren visar att det nästan inte finns någon samvariation alls mellan faktorerna, vilket även visas i tidigare studier.21 Det är 8 kommuner (Heby, Torsås, Storfors, Lekeberg, Laxå, Ockelbo, Bjurholm och Sorsele) som inte har några tandläkare alls i kommunen. Trots detta är besöksfrekvensen i flera av dessa kommuner omkring 50 procent. Invånarna i dessa kommu- ner och i andra kommuner reser således och tar sig till en tandvårds- klinik som ligger i en annan kommun. En sådan resa kan vara lång eller kort beroende på var i landet personen bor. Hur långt patienten har till en tandvårdsklinik kan såldes variera kraftigt mellan olika delar
21Försäkringskassan, När tänderna får vänta. Analys av de som inte har regelbunden kontakt med tandvården, Socialförsäkringsrapport 2012:10; Conrad, D., Grembowski, D. & Milgrom, P., Dental Care Demand: Insurance Effects and Plan Designs. HRS: Health Services Research,
Vol. 22 (3), 1987.
SOU 2024:70 |
Tandvårdsmarknaden |
av landet. Samtidigt kan ett tandvårdsbesök vara nödvändigt för många på grund av en akut dålig munhälsa.
De kommuner som har lägst besöksfrekvens enligt figuren är Över- torneå, Haparanda, Jokkmokk och Överkalix. Dessa kommuner har få tandläkare per capita, men inte allra lägst. Avstånden och tillgäng- ligheten till tandvård och kommunernas storlek varierar kraftigt mellan och inom kommunerna, vilket även spelar roll för andelen av befolk- ningen i en kommun som besöker tandvården.
Figur 6.24 Samvariation mellan antal tandläkare per 100 000 invånare och andel som besöker tandvården
År 2021. Per kommun
70%
65%
60%
55%
50%
45%
40%
35%
30%
25%
0 |
20 |
40 |
60 |
80 |
100 |
120 |
140 |
160 |
Källa: Egna beräkningar, Socialstyrelsen, Försäkringskassan.
En annan iakttagelse är att Övertorneå, som har en besöksfrekvens på 27 procent, har samma antal tandläkare per capita som Lomma. Men Lomma har en besöksfrekvens på 66 procent. Övertorneå har 2 tandläkare och Lomma har 10 tandläkare. Att antalet tandläkare är få till antal i många kommuner innebär att tillgängligheten kan för- ändras snabbt om en ny klinik etableras eller en befintlig klinik läggs ner. Samtidigt kan det fortsatt vara långa avstånd och låg tillgäng- lighet i vissa kommuner som är stora till ytan även om en enstaka ny klinik etableras i kommunen.
Tandvårdsmarknaden |
SOU 2024:70 |
Kommuntypsindelning efter städer och landsbygder
Sverige kan delas in geografiskt på ett flera olika sätt. Indelningarna kan dels vara administrativa som till exempel kommuner och län, dels funktionella som lokala arbetsmarknadsregioner, sammanslag- ningar i region- respektive kommuntyper eller på en ännu mer detal- jerad nivå i form av områdestyper. Bakgrunden till indelningarna är att förutsättningarna skiljer sig åt mellan olika delar av landet och att detta kan behöva beskrivas ur olika perspektiv. Grupper som bor på olika geografiska platser kan exempelvis i genomsnitt ha varierande socioekonomiska förutsättningar som kan påverka både hälsa och arbetsmarknadsetablering.
Myndigheten Tillväxtanalys fick år 2013 regeringens uppdrag att förbättra tillgången till statistik för att beskriva och analysera utveck- lingen i Sveriges utifrån ett gles- och landsbygdsperspektiv. År 2014 presenterade Tillväxtanalys ett förslag till kommunindelning.22 Nu- mera är det Tillväxtverket som har ansvaret för kommuntypsindel- ningen. Tillväxtverkets indelning av kommuner bygger på en typologi- sering av kommuner på basis av befolkningstäthet, befolkningsstorlek och befolkningens närhet till befolkningskluster (i huvudsak större städer). Indelningen består av tre huvudsakliga kommuntyper:
•Landsbygdskommuner: Mer än 50 procent av befolkningen bor
irurala områden (ej tätbefolkade kluster).
•Blandade kommuner: Mindre än 50 procent av befolkningen bor
irurala områden.
•Storstadskommuner: Mer än 80 procent av befolkningen bor i urbana områden och har tillsammans med angränsande kommu- ner en total folkmängd på minst 500 000 invånare.
Indelningen i tre kommuntyper används av statliga myndigheter för generella och övergripande beskrivningar av kommuner i ett lands- bygdsperspektiv. Tabell 6.6 visar att 20 procent av befolkningen bor i landsbygdskommuner (148 kommuner) och 47 procent av befolk- ningen bor i blandade kommuner (116 kommuner). Övriga 32 pro- cent av befolkningen bor i storstadskommuner (26 kommuner).Av de 26 storstadskommunerna ligger 18 i Region Stockholm, 3 kom-
22Tillväxtanalys, Bättre statistik för bättre regional- och landsbygdspolitik, Rapport 2014:04.
SOU 2024:70 |
Tandvårdsmarknaden |
muner i Västra Götalandsregionen och övriga 5 storstadskommuner ligger i Region Skåne.
Tabell 6.6 Kommunindelning efter städer och landsbygder
Tillväxtverket. År 2021
|
Antal |
Antal |
Andel av |
|
kommuner |
invånare |
befolkning |
Tätortsnära landsbygdskommuner |
80 |
1 258 500 |
12 % |
Glesa landsbygdskommuner |
53 |
802 000 |
8 % |
|
|
|
|
Mycket glesa landsbygdskommuner |
15 |
78 200 |
1 % |
Summa landsbygdskommuner |
148 |
2 138 700 |
20 % |
Täta blandade kommuner |
87 |
4 162 100 |
40 % |
Glesa blandade kommuner |
29 |
765 200 |
7 % |
Summa blandade kommuner |
116 |
4 927 300 |
47 % |
Storstadskommuner |
26 |
3 386 400 |
32 % |
Summa |
290 |
10 452 400 |
100 % |
Källa: Tillväxtverket.
Kombineras den ursprungliga kategoriseringen med faktorn närhet till större städer kan klassificeringen utökas till sex kommuntyper. I vissa sammanhang kan nämligen indelningen i tre kommuntyper bli för grov för att mer specifikt kunna fånga speciella regionala för- utsättningar. En kommun anses ha närhet till en stad om 50 procent av befolkningen har mindre än 45 minuters resväg till en stad som har minst 50 000 invånare. För att särredovisa väldigt avlägset belägna landsbygdskommuner används kriteriet att hela befolkningen ska har mer än 90 minuters resväg till en tätort med minst 50 000 in- vånare. Den sistnämnda kommuntypen benämns mycket glesa lands- bygdskommuner. Kartan nedan visar klassificeringen med de tre över- gripande kommuntyperna. I bilaga 4 finns en tabell som visar vilken kommuntyp som varje kommun i landet tillhör enligt de tre respek- tive sex kommuntyperna.
Tandvårdsmarknaden |
SOU 2024:70 |
Figur 6.25 Kommunindelning efter städer och landsbygder
Tre kommuntyper. År 2021
Svart = Storstadskommuner
Orange = Blandade kommuner
Blå = Landsbygdskommuner
Källa: Tillväxtverket.
SOU 2024:70 |
Tandvårdsmarknaden |
Antal behandlare efter kommuntyp
Nedan visas antal tandläkare och tandhygienister per capita uppdelat på de ovan beskrivna kommuntyperna. Antalet tandläkare per capita är högst i storstadskommunerna (i Stockholm, Göteborg och Malmö). Landsbygdskommunerna har lägst antal tandläkare per capita. De blandande kommunerna befinner sig i en mellanposition. Antalet tand- hygienister per capita är mer lika fördelat mellan kommuntyperna än tandläkarna. Storstäderna och tätortsnära landsbygd har lägst antal tand- hygienister per capita (figur 6.27).
Figur 6.26 Antal tandläkare* och tandhygienister* per 100 000 invånare efter 3 kommuntyper
År 2021
100 |
|
|
|
|
|
|
|
|
|
|
94 |
|
|
|
Tandläkare |
|
|
|
Tandhygienister |
90 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
80 |
|
78 |
|
|
|
|
|
|
|
|
|
71 |
|
|
|
|
|
|
70 |
|
|
|
|
|
|
|
|
|
60 |
|
|
|
|
|
|
|
|
|
50 |
|
46 |
43 |
|
40 |
|
|
|
|
|
|
|
|
|
|
|
|
|
40 |
|
|
|
|
|
|
|
|
|
30 |
|
|
|
|
|
|
|
|
|
20 |
|
|
|
|
|
|
|
|
|
10 |
|
|
|
|
|
|
|
|
|
0 |
|
|
|
|
|
|
|
|
|
Storstadskommuner |
|
|
Blandade kommuner |
|
|
|
Landsbygdskommuner |
|
|
|
|
|
|
Anm. *Statistiken visar antalet tandläkare och tandhygienister som utfört minst 100 åtgärder inom statligt tandvårdsstöd.
Källa: Egna beräkningar, Försäkringskassan, Tillväxtverket.
Tandvårdsmarknaden |
SOU 2024:70 |
Figur 6.27 Antal tandläkare* och tandhygienister* per 100 000 invånare efter 6 kommuntyper
År 2021
100 |
|
|
|
|
|
|
|
|
94 |
|
|
Tandläkare |
|
|
Tandhygienister |
|
|
|
|
|
|
|
90 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
80 |
78 |
78 |
|
|
74 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
70 |
|
|
|
|
69 |
68 |
|
|
|
|
|
|
|
|
60 |
|
51 |
|
|
|
52 |
|
|
50 |
|
|
|
|
46 |
|
|
|
|
|
50 |
|
|
|
|
|
|
|
|
40 |
|
|
|
38 |
|
40 |
|
|
|
|
|
|
|
|
|
|
|
|
|
30
20
10
0
Storstad |
Täta blandade |
Glesa blandade |
Gles landsbygd |
Tätortsnära |
Mycket gles |
|
|
|
|
landsbygd |
landsbygd |
Anm. *Statistiken visar antalet tandläkare och tandhygienister som utfört minst 100 åtgärder inom statligt tandvårdsstöd.
Källa: Egna beräkningar, Försäkringskassan, Tillväxtverket.
Det är endast i storstäderna som antalet privata tandläkare per capita är högre än antalet tandläkare i folktandvården. Antal privata tand- läkare per capita i storstäderna är nästan dubbelt så många jämfört med fyra av de andra kommuntyperna. I kommuntypen mycket gles landsbygd är antalet privata tandläkare per capita endast 13, vilket är en väldigt låg siffra.23 I storstad är motsvarande siffra 60 tandläkare per capita. De privata tandvårdsföretagen är i princip inte etablerade i den mycket glesa landsbygden.
23Följande 15 kommuner klassificeras som mycket gles landsbygd: Malung-Sälen, Älvdalen, Härjedalen, Norsjö, Malå, Storuman, Sorsele, Dorotea, Vilhelmina, Åsele, Arvidsjaur, Arjeplog, Jokkmokk, Övertårneå och Pajala.
SOU 2024:70Tandvårdsmarknaden
Figur 6.28 |
Antal tandläkare* per 100 000 invånare efter 6 kommuntyper |
|
|
|
och vårdgivartyp |
|
|
|
|
|
|
|
|
|
|
|
|
År 2021 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
70 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
60 |
|
60 |
|
|
|
|
Privat |
|
|
|
Folktandvården |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
55 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
50 |
|
|
|
50 |
|
|
|
|
|
|
|
|
|
|
|
|
44 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
38 |
41 |
|
|
|
40 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
34 |
34 |
|
|
|
|
|
|
|
|
34 |
|
|
|
|
|
|
|
|
|
31 |
|
|
|
|
|
|
|
|
|
28 |
|
|
|
|
|
|
|
30 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
20 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
13 |
|
10 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Storstad |
|
|
Täta blandade Glesa blandade |
|
Tätortsnära |
|
Gles landsbygd |
|
Mycket gles |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
landsbygd |
|
|
|
landsbygd |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Anm. *Statistiken visar antalet tandläkare som utfört minst 100 åtgärder inom statligt tandvårdsstöd. Källa: Egna beräkningar, Försäkringskassan, Tillväxtverket.
Figur 6.29 visar avslutningsvis antal tandhygienister per capita per kommuntyp och vårdgivartyp. Antalet tandhygienister per capita är fler inom folktandvården än i privat sektor inom alla kommuntyper förutom i storstadskommunerna. Högst antal tandhygienister inom folktandvården finns i den mycket glesa landsbygden (45 tandhygie- nister per capita). I den privata sektorn är denna siffra lägst inom samma kommuntyp (7 tandhygienister per capita).
TandvårdsmarknadenSOU 2024:70
Figur 6.29 Antal tandhygienister* per 100 000 invånare efter 6 kommuntyper och vårdgivartyp
År 2021
50 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
45 |
|
|
|
|
Privat |
|
|
|
|
Folktandvården |
|
45 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
40 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
35 |
|
|
|
|
|
|
|
33 |
|
|
|
|
|
|
31 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
30 |
|
27 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
25 |
23 |
|
|
|
|
|
|
|
23 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
20 |
17 |
19 |
|
|
|
|
18 |
|
|
|
|
|
|
19 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
15 |
|
|
|
|
|
|
|
|
14 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
10 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
7 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
5 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Storstad |
|
Täta blandade |
Glesa blandade |
|
|
|
Tätortsnära |
Gles landsbygd |
|
Mycket gles |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
landsbygd |
|
|
landsbygd |
Anm. *Statistiken visar antalet tandhygienister som utfört minst 100 åtgärder inom statligt tandvårdsstöd.
Källa: Egna beräkningar, Försäkringskassan, Tillväxtverket.
6.6Tandvård inom statligt tandvårdsstöd som utförs i andra länder inom EU/EES
Det förekommer att patienter köper tandvård utomlands och i efter- hand får statligt tandvårdsstöd från Försäkringskassan, men omfatt- ningen är försumbar. Försäkringskassans statistik24 visar att av drygt 4 miljoner patienter inom tandvårdsstödet år 2023 har 2 048 patien- ter25 fått tandvård inom EU eller EES, vilket motsvarar 0,05 procent av alla patienter. Antalet patienter har dock mer än fördubblats sedan år 2022 då 934 patienter fick beslut om ersättning från Försäkrings- kassan. Statistiken omfattar såväl planerad som akut tandvård och såväl vuxna som barn, vilket inte särredovisas.
Av totalt utbetalt tandvårdsstöd år 2023, 7 306 miljoner kronor, är 12 miljoner ersättning för vård utförd utomlands, vilket motsvarar
24Statistiken är ett uttag från Försäkringskassans datalager som gjordes 2024-06-14.
25Antalet patienter som fått tandvård utförd utomlands omfattar även barn, vilket inte särredo- visas. Försäkringskassan ombesörjer även administrationen av barnpatienter men där ersätter aktuell regionen kostnaden i efterhand.
SOU 2024:70 |
Tandvårdsmarknaden |
0,16 procent. Genomsnittlig ersättning för utomlands utförd tand- vård är 5 812 kronor per patient.
Det land som tar emot flest patienter är Finland. År 2022 var an- talet patienter som åkte över gränsen 293 personer, år 2023 har an- talet patienter i Finland ökat till 834 patienter. Utredningen kan kon- statera att i och med att regionerna i de norra delarna av Sverige har svårigheter med att bemanna folktandvårdens mottagningar går det exempelvis på Region Norrbottens webbplats att hitta vägledande fakta för patienter som söker och betalar för tandvård i Finland.26 Antalet hanterade ärenden för de 834 patienterna uppgår till 1 092, vilket tyder på att vissa patienter återkommit vid flera tillfällen under året.27
På andra plats kommer Spanien med 673 patienter år 2023 jäm- fört 373 patienter år 2022. Spanien är det främsta turistmålet för svens- kar och omkring 100 000 svenskar bor i landet mer eller mindre per- manent.28
På tredje plats kommer Polen med 190 patienter år 2023. På fjärde plats Tyskland med 46 patienter år 2023. På femte plats Rumänien tillsammans med Ungern, med 38 patienter vardera år 2023.
26Region Norrbotten, Aktuella fakta för dig som söker och betalar för tandvård i Finland. https://vis.nll.se/process/administrativ/Dokument/divtv/Informerande/Information%20om %20tandv%c3%a5rd%20i%20Finland.pdf. Uttag 2024-07-04.
27Dessa uppgifter ska dock tolkas med försiktighet då det även finns data på att antalet ärenden är färre än antalet patienter.
28Utrikesdepartementet, Spanien.
https://www.regeringen.se/sveriges-regering/utrikesdepartementet/sveriges-forbindelser- med-omvarlden/europa-och-centralasien/spanien/. Uttag 2024-08-14.
7Myndighetsuppdrag och andra initiativ med relevans för utredningsuppdraget
Utredningen ska enligt direktiven analysera pågående regeringsupp- drag, exempelvis Socialstyrelsens uppdrag att bedöma förutsättningarna för ett införande av en nationell modell för riskbedömning inom tand- vården. Nedan följer korta referat av de utredningar och andra uppdrag som pågår eller avslutats under senare år och som har relevans för detta utredningsuppdrag. Utredningens analys av dessa och deras betydelse för utredningens uppdrag återfinns i kapitel 12 och 13. Det följer även en liknande genomgång såvitt gäller de ekonomiska särreglerna för bland annat asylsökande.
7.1Med relevans för uppdraget om ett förstärkt högkostnadsskydd
7.1.1Riskbedömning av patienter i tandvården
När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8)
Utredningen om jämlik tandhälsa föreslog år 20211 att en enhetlig indi- viduell riskbedömning ska erbjudas alla patienter som omfattas av stat- ligt tandvårdsstöd från år 2026. Riskbedömningen ska utgöra en grund för ersättning inom ramen för det statliga tandvårdsstödet för viss tandvård vid sidan av skyddet mot höga kostnader.
Utredningen lämnade även bedömningen att en enhetlig individuell riskbedömning på sikt borde göras av alla patienter i svensk tandvård,
1SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa, s. 595 ff.
259
Myndighetsuppdrag och andra initiativ med relevans för utredningsuppdraget |
SOU 2024:70 |
det vill säga även av barn och unga vuxna samt av patienter med sär- skilda behov som berättigas till särskilt tandvårdsstöd för vuxna på grund av långvarigt nedsatt fysisk, psykisk eller kognitiv funktion som ger väsentligt försämrade förutsättningar att påverka munhälsan eller att genomgå tandvårdsbehandling. I dag omfattas detta av regionens ansvar.
Att bedöma patientens risk att utveckla oral ohälsa, alternativt be- fintlig sjukdomsprogression, menade nämnda utredning har flera för- delar genom att riskbedömningen underlättar beslutsfattandet avseende besöksfrekvens och innehåll av den förebyggande vård som patienten bör erbjudas. Bedömningen identifierar det odontologiska behand- lingsbehovet, som kan vara ett underlag för prioritering mellan pati- enter i tandvården, särskilt om även behovs- och solidaritetsprincipen införs i tandvårdslagen (1985:125), vilket utredningen samtidigt före- slog. Riskbedömning har ett värde som kompletterande underlag vid återkopplingen till patienten avseende egenvård och vikten av ett posi- tivt hälsobeteende. Det skapar förutsättningar att knyta viss tandvårds- ersättning inom det statliga tandvårdsstödet till patientens varierande behov av undersökning och viss förebyggande vård. Detta genom att i kombination med riskgruppering styra hur ofta patienten kallas till undersökning eller förebyggande behandling med statligt tandvårds- stöd. Riskbedömningen blir därmed ett instrument för att i högre grad än i dag fördela befintliga resurser inom tandvårdssystemet efter patien- ters olika behov. Riskbedömningen genererar ytterligare data om be- folkningens tandhälsa vid sidan av befintliga tandhälsomått och möjlig- gör datainsamling för uppföljning, kunskapsutveckling och forskning.
Möjligheten att systematiskt missbruka eller manipulera ett risk- bedömningssystem menade utredningen kan minskas genom en ökad tillämpning av digital teknik (AI). Den kan även minskas genom att uppgifter från noterad status och anamnes i patientjournalen utgör grun- den för riskbedömningen och genom Försäkringskassans möjligheter att identifiera avvikande mönster i inrapporteringen hos enskilda behandlare.
Utredningen ansåg att det är avgörande för ett riskbedömnings- systems legitimitet och funktionalitet att risken för avvikande utfall som inte går att härleda till en objektiv odontologisk bedömning mini- meras. Fastställande av riskgrupp ska inte vara något som behandlaren själv bör välja utan är ett automatiskt utfall av de statusuppgifter och information från anamnesen som behandlaren registrerat i patient- journalen, vilket it-systemet sammanräknar till en riskbedömning och
SOU 2024:70 |
Myndighetsuppdrag och andra initiativ med relevans för utredningsuppdraget |
riskgrupp. Försäkringskassan genererar därefter ett automatiserat beslut om patientens aktuella risknivå, för att säkerställa en jämlik bedömning och ett gott utnyttjande av begränsade resurser.
Det sågs som väsentligt att riskbedömningsystements utformning inte medför någon betungande administration utöver de krav som redan gäller i dag enligt bland annat patientdatalagen (2008:355), att systemet införs successivt över tid samt att det finns ett väl utvecklat utbildnings- och implementeringsstöd för tandvården.
Utredningen lämnade även förslag om att en individuell tandhälso- plan ska utgöra en del av det statliga tandvårdsstödet och erbjudas alla patienter som omfattas av statligt tandvårdsstöd. Tandhälsoplanen ska utgå ifrån den individuella riskbedömningen av patienten som genom Försäkringskassans system med risknivåer avgör vilken tandhälsoplan patienten erbjuds. Tandhälsoplanen föreslogs ersätta allmänt tandvårds- bidrag (ATB) och särskilt tandvårdsbidrag (STB), vara löpande och om- fatta tandvård i form av undersökning med riskbedömning, samt vid risk för sjukdom eller vid sjukdom även innehålla viss förebyggande vård. För dessa patienter erbjuder behandlaren då den förebyggande behand- lingen som patienten är i behov av mellan revisionsbesöken. Tand- hälsoplanen påbörjas när undersökning och riskbedömning slutförts och gäller tills vidare, men kan vid behov uppdateras om risken ändras. Vårdgivaren har en skyldighet att erbjuda en tandhälsoplan, men det förutsätts ett aktivt samtycke från patienten till att en riskbedömning genomförs och att en plan upprättas. Tandhälsoplanen ska vara vårdgi- varneutral i betydelsen att de åtgärder tandhälsoplanen omfattar kan ut- föras av valfri vårdgivare som är ansluten till det statliga tandvårdsstödet och påverkar därför inte patientens fria val.
Socialstyrelsens uppdrag att bedöma förutsättningarna
för ett införande av en nationell modell för riskbedömning inom tandvården
Socialstyrelsen fick i april 2023 ett uppdrag av regeringen att bedöma förutsättningarna för ett införande av en nationell modell för riskbe- dömning inom tandvården.2 Uppdraget innebar att bedöma det veten- skapliga underlaget för en nationell modell för riskbedömning. Social- styrelsen skulle också analysera och lämna förslag på hur en sådan
2Socialdepartementet, Uppdrag att bedöma förutsättningarna för ett införande av en nationell modell för riskbedömning inom tandvården, S2023/01524 (delvis).
Myndighetsuppdrag och andra initiativ med relevans för utredningsuppdraget |
SOU 2024:70 |
modell kan utformas samt presentera en plan för fortsatt arbete med implementering. Av regeringsbeslutet framgick att den enskilde behand- larens kompetenser och erfarenheter varierar, vilket innebär att de risk- bedömningar som görs inte är enhetliga. Vidare framgick att ”syftet med att införa en nationell modell för riskbedömning inom tandvården är att stärka tandvårdens förmåga att bedöma risker för orala sjukdo- mar. I förlängningen bidrar detta till att tandvården kan prioritera de patienter som har störst behov. Genom en enhetlig modell med till- hörande revisionsintervall stärks kontrollen över det statliga tandvårds- stödet. Sådana förbättrade uppföljningsmöjligheter skapar också förut- sättningar till bättre uppföljning av hur det statliga tandvårdsstödet används.”
Socialstyrelsen redovisade den 31 mars 2024 uppdraget genom rap- porten Förutsättningar för en nationell modell för riskbedömning inom tandvården.3 Myndigheten menade att det ur ett verksamhetsperspektiv finns goda förutsättningar för att införa en nationell modell men att ytterligare utredning behöver göras. Det är nödvändigt att ta hänsyn till att det vetenskapliga underlaget är begränsat, vilket kommer att kräva särskilda metoder för att i stället fastställa bästa tillgängliga kunskap. Modellen bedöms kunna bidra till en mer jämlik tandvård vilket kan stärka tandvårdens förmåga att arbeta mer orsaksinriktat och förebyg- gande. Modellen kan samtidigt stärka patientens roll i tandvården som gör patienten mer delaktig i riskbedömningen, och i sin egen vård.
Socialstyrelsen visade i sin kartläggning att samtliga övriga nordiska länder arbetar med riskbedömning i tandvården och använder riktlinjer för riskbedömningar och för revisionsintervall.
En nationell modell behöver bygga på enhetliga termer och defini- tioner och kan utformas med olika grad av komplexitet där en mer kom- plex modell skulle kunna vikta värden mot varandra och beräkna en sammanvägd riskgrupp. Socialstyrelsen gjorde antagandet att modellen för riskbedömning enligt uppdraget inte bara ska vara ett beslutsstöd, utan en helhetslösning som inkluderar beslutsstöd och eventuell inte- gration i journalsystem samt som såväl ser till friskfaktorer som riskfak- torer. Riskfaktorer som behandlarna i dag saknar i lokala riskbedöm- ningssystem är bland annat sociala förhållanden, främst avseende barn och sköra äldre, likaså nyttjande av alkohol och droger, patientens livs- stil och livssituation.
3Socialstyrelsen, Förutsättningar för en nationell modell för riskbedömning inom tandvården, april 2024.
SOU 2024:70 |
Myndighetsuppdrag och andra initiativ med relevans för utredningsuppdraget |
En riskbedömningsmodell behöver även ta hänsyn till vissa patient- grupper som har en förhöjd risk för dålig munhälsa. Det kan till ex- empel vara personer med nedsatt allmän hälsa, funktionsnedsättning samt ohälsosamma levnadsvanor och som ordinerats vissa läkemedel. Socialstyrelsen menade att för att det ska bli aktuellt med ett längre revisionsintervall för patient med låg risk behöver patienten i det en- skilda fallet också själv uppleva sin munhälsa som god.
Socialstyrelsen ansåg att behandlaren bör kunna justera systemets riskbedömning och riskgruppering manuellt efter sin professionella bedömning. Behandlande personal har till myndigheten med samstäm- mighet understrukit att behandlaren behöver kunna komplettera be- slutsstödets föreslagna riskbedömning eller riskgruppering med sin erfarenhet, kliniska kompetens och efter en helhetsbedömning av patienten, då de riskbedömningssystem som används lokalt i dag inte går att enbart förlita sig på. Det framfördes även att en viktig faktor vid riskbedömningen är kontinuitet i patientkontakten och en person- kännedom. Därför ansåg behandlarna att systemet bör vara flexibelt och fungera som ett stöd, snarare än hårt styrande. Det får inte heller ha till syfte att styra ersättningssystem och efterföljande åtgärder.
För att minska risken för felaktiga utbetalningar bör ekonomisk ersättning, enligt Socialstyrelsen, inte kopplas till ett riskbedömnings- resultat från en modell. En ersättningslösning skulle kunna innebära en etisk stress för behandlaren och skapa felaktiga incitament.
Syftet, eller syftena, med en nationell riskbedömningsmodell behö- ver klargöras innan modellen närmare utformas. Slutmålet är enligt Socialstyrelsen att en nationell modell för riskbedömning används och leder till önskade resultat, vilket är en bättre munhälsa och ökad jäm- likhet i tandvården.
När en nationell modell finns på plats, menade Socialstyrelsen att myndigheten bör uppdatera de nationella riktlinjerna för tandvård med en rekommendation om att riskbedömningen bör ske enligt den natio- nella modellen. Detta ger enligt Socialstyrelsen ytterligare förutsätt- ningar för en mer jämlik tandvård. Den 20 juni 2024 gav regeringen Socialstyrelsen i uppdrag att utveckla en nationell modell för risk- bedömning inom tandvården. Syftet med modellen är att få en enhet- lig bedömning av tandvårdens patienter i hela landet för att ge rätt
Myndighetsuppdrag och andra initiativ med relevans för utredningsuppdraget |
SOU 2024:70 |
vård efter behov och prioritera tandvårdens resurser. Slutredovis- ning ska lämnas senast den 31 mars 2025.4
Tandvårds- och läkemedelsförmånsverkets uppdrag att stödja arbetet med att bedöma förutsättningarna för ett införande av en nationell modell för riskbedömning inom tandvården
Tandvårds- och läkemedelsförmånsverket (TLV) fick i juni 2023 i upp- drag av regeringen att stödja arbetet med att bedöma förutsättningarna för ett införande av en nationell modell för riskbedömning inom tand- vården.5
TLV lämnade den 31 mars 2024 rapporten Riskbedömning i tand- vården – En nationell modell baserad på historisk tandvårdskonsum- tion.6 Inom ramen för uppdraget påbörjade TLV en konstruktion av en riskbedömningsmodell, för att se om modellen kan byggas på histo- riska data från patienter inom det statliga tandvårdsstödet. Modellen bör enligt myndigheten vara övergripande och ha utvecklingspotential som även passar framtidens tandvård. Tandvården kommer att ställas inför tuffare prioriteringar under de kommande åren, vilket ställer höga krav på kompetens och förmåga att göra säkra prioriteringar. Myn- digheten beskrev hur behandlare, genom att använda olika journal- system, sällan har tillgång till all patientdata. TLV lämnade därför ett förslag på hur en modell för riskbedömning skulle kunna se ut genom att basera modellen på historiska tandvårdsdata som inrapporterats till Försäkringskassan inom ramen för det statliga tandvårdsstödet. Ut- gångspunkten är att de patienter som under 2013 eller 2014 bara fått en basundersökning men ingen efterföljande behandling, alternativt under- sökning och viss förebyggande behandling, borde vara friska. Har patienten däremot fått viss sjukdomsbehandling tillhör man en av två riskgrupper beroende på tillstånd och omfattning. Samtliga patienter som fått en basundersökning grupperas därefter i tre7 grupper; friska, medelrisk och hög risk för dålig tandhälsa som följs under en sjuårs- period efter basundersökningen.
4Socialdepartementet, Uppdrag att utveckla en nationell modell för riskbedömning inom tand- vården, S2023/01524 och S2024/01260 (delvis).
5Socialdepartementet, Uppdrag att stödja arbetet med att bedöma förutsättningarna för ett infö- rande av en nationell modell för riskbedömning inom tandvården, S2023/01927 (delvis).
6TLV, Riskbedömning i tandvården – En nationell modell baserad på historisk tandvårdskon- sumtion, dnr 00763/2024.
7Den friska gruppen delades i analysen in i två delgrupper, en med endast basundersökning, en med basundersökning och viss profylax.
SOU 2024:70 |
Myndighetsuppdrag och andra initiativ med relevans för utredningsuppdraget |
TLV:s analys av försöket visar att det finns ett starkt samband mellan patientens tillstånd i ärenden om statligt tandvårdsstöd och patientens tandhälsa, vilket innebär att det är möjligt att använda historisk tand- vårdskonsumtion för att prognostisera framtida tandhälsa hos patienten. Därmed föreligger det goda förutsättningar för att vidareutveckla och införa en nationell modell för riskbedömning inom tandvården. Myn- digheten menade att det är viktigt att riskbedömningen är objektiv och transparent för att förebygga fusk och för att försvåra felaktiga risk- bedömningar av någon patientgrupp. Den preliminära riskbedömnings- modellen som myndigheten tagit fram kan utgöra en grund för att i ett nästa steg utveckla en mer omfattande modell på nationell nivå.
Figur 7.1 Andel patienter per riskgrupp och ålder år 2015
Grupp A och B kategoriseras som friska, grupp C kategoriseras ha medelrisk för dålig tandhälsa och grupp D är patienter som kategoriseras ha en hög risk för dålig tandhälsa
100
90
80
70
60
50
40
30
20
10
0
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
20 |
25 |
30 |
35 |
40 |
45 |
50 |
55 |
60 |
65 |
70 |
75 |
80 |
85 |
90+ |
|
|
|
|
|
Grupp D |
|
Grupp C |
|
|
|
Grupp A+B |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Källa: TLV:s rapport Riskbedömning i tandvården – En nationell modell baserad på historisk tandvårds- konsumtion, data från figur 3 på s. 17 i rapporten.
TLV:s analys visar att den vanligaste riskgruppen för 65 år och äldre är den som i diagram 7.1 benämns grupp D och som indikerar en hög risk för dålig tandhälsa. Diagrammet visar även att risken ökar med åldern. Vid åldern 70–74 år är nästan hälften kategoriserade som högrisk- patienter.
Myndighetsuppdrag och andra initiativ med relevans för utredningsuppdraget |
SOU 2024:70 |
Analysen visar även att de friska patienterna besöker tandläkaren oftare än vad Socialstyrelsens nationella riktlinjer rekommenderar, medan personer som kategoriserats ha högre risk för dålig tandhälsa besöker tandvården för sällan. Samtidigt har en patient i hög riskgrupp i genomsnitt dubbelt så många undersökningar som en patient i frisk grupp.
TLV analyserade därefter om grupperingen återspeglas i sjukdoms- utfall genom att titta på antalet rotfyllningar och extraktioner som utförts, vilka är mätvärden som indikerar förekomst av allvarliga tand- problem, samt beräkning av tid tills första åtgärden utförs efter uppfölj- ningsperiodens början. Resultatet tyder på en bra initial uppskattning av sjukdomsrisk eftersom antalet utförda åtgärder ökar i enlighet med utförd riskgruppering, samtidigt som tiden innan allvarliga tandpro- blem uppstår är desto kortare ju högre risk patienten uppvisar enligt modellen.
Myndigheten poängterade att riskbedömning i sig inte är tillräckligt för att förbättra tandhälsan, utan patienter behöver också behandlas och följas upp med målet att flytta patienter med hög risk till lägre risk och att hålla dem som har låg risk fortsatt friska. TLV såg två möjliga användningsområden: att olika riskgrupper får olika revisionsintervall eller att olika riskgrupper får olika grad av anpassade förebyggande och sjukdomsbehandlande åtgärder i linje med förslaget om tandhälsoplan i betänkandet När behovet får styra – ett tandvårdssystem för en mer jäm- lik tandhälsa (SOU 2021:8). Den föreslagna modellprototypen kan kopplas till regler om vilken subvention patienten kan få, är övergri- pande, enkel att förklara för patienten, användarvänlig för behandlaren och bidrar inte till ökad administration för tandvården genom att den är helt automatiserad. Myndigheten lyfte vikten av att tydligt definiera risken och att det finns en kommunikationsplan mellan behandlare och patient som kan bidra till patientens engagemang för förbättrad förståelse av sina tandvårdsbehov.
Regeringen har efter denna rapport lämnat ett nytt uppdrag till TLV att stödja Socialstyrelsen i arbetet med att ta fram riskbedömnings- instrumentet.8
8Socialdepartementet, Uppdrag att stödja Socialstyrelsen i myndighetens uppdrag att utveckla en nationell modell för riskbedömning inom tandvården, S2023/01927, S2024/01261 (delvis).
SOU 2024:70 |
Myndighetsuppdrag och andra initiativ med relevans för utredningsuppdraget |
Statens beredning för medicinsk och social utvärderings uppdrag att stödja arbetet med att bedöma förutsättningarna för ett införande av en nationell modell för riskbedömning inom tandvården
Även Statens beredning för medicinsk och social utvärdering (SBU) fick i juni 2023 i uppdrag av regeringen att stödja arbetet med att be- döma förutsättningarna för ett införande av en nationell modell för riskbedömning inom tandvården.9
SBU har därefter tagit fram två rapporter. SBU lämnade år 2023 rap- porten Riskbedömningsmodell inom tandvården – ett kunskapsunderlag.10 SBU beskrev att vid en riskbedömning inkluderas risker för utveckling eller förvärring av munhålesjukdomar. Det som beaktas vid en under- sökning och riskbedömning är bland annat karies, gingivit, parodontit, övriga infektioner i tand och omkringliggande ben, förändringar i munslemhinna, tuggfunktion, bettfysiologi, bettutveckling, tidigare odontologiska behandlingar, salivfunktion, kostvanor, munhygien, munvårdsvanor samt social situation och allmänsjukdomar, inklusive medicinering. Det saknas enligt SBU vetenskapliga studier som ut- värderar enhetliga modeller för en sammanvägd bedömning av fram- tida risk för ohälsa i munnen, det finns varken primärstudier eller syste- matiska översikter. Det som finns är studier som undersöker modeller som är avsedda att bedöma risk för enskilda sjukdomar.
SBU lämnade den 21 mars 2024 rapporten Prediktionsmodeller för karies och parodontit.11 Med en prediktionsmodell, som använder ett antal förutbestämda variabler av betydelse för sjukdomsutveckling som kombineras till en riskkategorisering, kan prognosen för den enskilda individen förutses och därigenom vara ett stöd vid det kliniska besluts- fattandet. Det finns, enligt rapporten, olika digitala journalsystem i bruk som innehåller riskbedömningsmallar för karies, parodontit samt allmän och teknisk risk. Dessa mallar är dock inte validerade.
Det finns ett antal prediktionsmodeller för karies, i form av check- listor, dataprogram eller appar, vilka validerats i studier, men det saknas uppgifter om deras effekt och i vilken utsträckning de används i klinisk vardag. Granskningen begränsades till prediktionsmodeller som bygger på klinisk och anamnestisk information tillgänglig utan avancerade
9Socialdepartementet, Uppdrag att stödja arbetet med att bedöma förutsättningarna för ett in- förande av en nationell modell för riskbedömning inom tandvården, S2023/01926 (delvis).
10SBU, Riskbedömningsmodell inom tandvården – ett kunskapsunderlag, 2024, finns även som bilaga 1 i Socialstyrelsens rapport.
11SBU, Prediktionsmodeller för karies och parodontit, 2024.
Myndighetsuppdrag och andra initiativ med relevans för utredningsuppdraget |
SOU 2024:70 |
laboratorieanalyser. SBU identifierade en relevant systematisk över- sikt samt tio primärstudier om prediktionsmodeller för karies. Vad gäller parodontit hittade SBU en systematisk översikt om prediktions- modeller för parodontit vilken inkluderade fem primärstudier. SBU konstaterade att det saknas konsensus kring registrering och klassi- fikation av sjukdomen. Socialstyrelsens Nationella riktlinjer anger det nya klassifikationssystemet för parodontit från AAP/EFP. En följ- samhet kring klassificering behövs för att kunna stärka det vetenskapliga kunskapsläget kring prediktionsmodeller för parodontit. SBU kon- staterade i rapporten att det saknas vetenskapligt stöd för träffsäker- heten av olika prediktionsmodeller inom tandvården på gruppnivå, vilket inte betyder att riskbedömning på individnivå är meningslös. SBU lyfte även att det är troligt att AI på sikt kommer att utvecklas vilket förbättrar träffsäkerheten i de prediktionsmodeller som finns inbyggda i de digitala journalsystemen.
Regeringen har efter överlämnande av redovisningen lämnat ett nytt uppdrag till SBU att stödja Socialstyrelsen i arbetet med att ta fram riskbedömningsinstrumentet.12
7.1.2Ändrad åldersgräns för avgiftsfri tandvård (prop. 2023/24:158)
I denna proposition föreslås att åldersgränsen för den avgiftsfria barn- och ungdomstandvården ska sänkas från 23 till 19 år och att ålders- gränsen för att kunna få statligt tandvårdsstöd ska sänkas från 24 till 20 år. Propositionen bereds under hösten 2024.
7.1.3Uppdrag med anledning av Vårdansvarskommitténs arbete att ta fram ett underlag kopplat till tandvården
Regeringen lämnade i september 2024 ett uppdrag till Socialstyrelsen att ta fram ett underlag kopplat till tandvården med anledning av Vård- ansvarskommitténs (S 2023:04) arbete13 att ta fram en genomförande- plan för att möjliggöra ett införande av ett helt eller delvis statligt huvudmannaskap för hälso- och sjukvården. Socialstyrelsen ska med
12Socialdepartementet, Uppdrag att stödja Socialstyrelsen i myndighetens uppdrag att utveckla en nationell modell för riskbedömning inom tandvården, S2023/01926, S2024/01262 (delvis).
13Socialdepartementet, Uppdrag att med anledning av Vårdansvarskommitténs (S2023:04) arbete ta fram ett underlag kopplat till tandvården, S2024/01546 (delvis).
SOU 2024:70 |
Myndighetsuppdrag och andra initiativ med relevans för utredningsuppdraget |
anledning av kommitténs uppdrag analysera och beskriva konsekven- serna för tandvården och konsekvenserna för det statliga tandvårds- stödet. Inom ramen för uppdraget ska tandvårdens förutsättningar och utmaningar analyseras och ett förslag lämnas på vilka delar av tandvården som är lämpliga för en fortsatt översyn av ökat statligt an- svar, alternativt helt eller delvis statligt huvudmannaskap. Senast den 28 februari 2025 ska myndigheten lämna en redovisning av uppdraget.
7.2Med relevans för uppdraget om särregler för bland annat asylsökande
7.2.1Delegationen för migrationsstudier (dir. 2013:102)
Delegationen för migrationsstudier är en kommitté som initierar stu- dier och förmedlar forskningsresultat på migrationsområdet i syfte att bland annat skapa underlag för migrationspolitiska beslut. Även om kommitténs arbete spänt över tillgången till hälso- och sjukvård för asyl- sökande och så kallade papperslösa har hittills frågor om ekonomiska särregler inom tandvården inte haft en framträdande roll.
7.2.2Vård av personer utan permanent uppehållstillstånd (Smer 2020:6)
Rapporten är skriven av Statens medicinsk-etiska råd.14 Rapporten be- handlar den problematik som följer av begreppet vård som inte kan anstå och att bland annat asylsökande och personer utan nödvändiga tillstånd kan vara i behov av insatser som kräver längre varaktighet eller tillgång till eftervård. Rapporten behandlar dock inte de ekono- miska särreglerna.
7.2.3Utredningen om ett ordnat initialt mottagande av asylsökande (dir. 2021:71)
En särskild utredare fick 2021 i uppdrag att bland annat föreslå en skyl- dighet att bo på ett mottagningscenter, hur kategorierna av utlänningar i lagen (1994:137) om mottagande av asylsökande m.fl. (LMA) borde
14S 1985:A.
Myndighetsuppdrag och andra initiativ med relevans för utredningsuppdraget |
SOU 2024:70 |
definieras och vilka förmåner och insatser som ska erbjudas enligt LMA. Det därpå följande året beslutade regeringen tilläggsdirektiv som bland annat innebar att utredaren skulle föreslå åtgärder för att asyl- sökande skulle bo på Migrationsverkets boenden under hela asyltiden. I betänkandet En ny ordning för asylsökandes boende (SOU 2022:64) föreslog utredningen sedan flera ändringar för att åstadkomma ett system där boende på asylboende är utgångspunkten. Av relevans för nu aktuellt uppdrag är förslaget om boende på asylboende som vill- kor för såväl dagersättning och särskilt bidrag från Migrationsverket som undantag från kravet på arbetstillstånd. Vidare föreslogs skötsam- het som villkor för dagersättning.
År 2023 fattades ånyo beslut om tilläggsdirektiv. Utredaren skulle nu även bland annat analysera om regelverket i fråga om materiella mot- tagningsvillkor, kostnader för hälso- och sjukvård, förutom tandvård, samt möjligheterna att beviljas undantag från kravet på arbetstillstånd går utöver miniminivåerna enligt EU-rätten. Genom tilläggsdirektiv beslutade den 23 maj i år förlängdes utredningstiden. Uppdraget ska redovisas senast den 15 oktober 2024.
7.2.4Utredningen om stärkt återvändandeverksamhet (dir. 2022:91)
Denna utredning har i uppdrag att se över delar av regelverket kopp- lat till återvändande. Enligt tilläggsdirektiv beslutade 2023 ska förslag lämnas på bland annat ett utökat informationsutbyte mellan myndig- heter i syfte att försvåra möjligheterna att leva i landet utan tillstånd och förbättrade möjligheter att upptäcka och motverka olovlig vis- telse. Uppdraget ska redovisas den senast den 29 november 2024.
7.2.5Utredningen om drivkrafter och möjligheter i försörjningsstödet (dir. 2022:124)
En särskild utredare fick år 2022 i uppdrag att utreda och ta fram för- slag på åtgärder för att öka drivkrafter och möjligheter till egen för- sörjning för personer som får försörjningsstöd. I utredningens direktiv anför regeringen bland annat att det finns otydligheter gällande till- lämpning av regelverk för ekonomiskt stöd när personer ska utvisas samt kring vistelsekommuners ansvar och skyldigheter för dessa per-
SOU 2024:70 |
Myndighetsuppdrag och andra initiativ med relevans för utredningsuppdraget |
soner. Med hänvisning till detta anfördes att utredningen skulle kart- lägga och analysera vilka grupper som olovligen befinner sig i landet och ansöker om ekonomiskt bistånd, undersöka i vilken omfattning som bistånd utbetalas av kommuner till dessa grupper samt analysera om ett förbud mot att lämna ekonomiskt bistånd till dessa personer vore förenligt med svensk rätt och FN:s konvention om barnets rättig- heter. Uppdraget ska redovisas senast den 14 februari 2025.
7.2.6Förbättrad ordning och säkerhet vid förvar (SOU 2024:5)
2023 års förvarsutredning föreslog i detta betänkande att Migrations- verkets ansvar för tillsynen och behandlingen av en utlänning som hålls i förvar skulle gälla även när utlänningen får befinna sig utanför förvarslokalerna.
7.2.7Förbättrade levnadsvillkor för utlänningar med tillfälligt skydd (prop. 2023/24:151)
I propositionen föreslås bland annat att en utlänning som har bevil- jats uppehållstillstånd med tillfälligt skydd ska kunna folkbokföras tidigare än vad nuvarande reglering medger. Det föreslås också att dessa utlänningar ska kunna få statligt tandvårdsstöd. Ny lagstiftning hade inte trätt i kraft vid den tidpunkt då detta betänkande gick i tryck.
8 Högkostnadsskydd i övrig vård
Utredningen ska enligt direktiven lämna förslag på hur tandvårdens högkostnadsskydd kan förstärkas på ett ändamålsenligt och kostnads- effektivt sätt för att mer efterlikna det i övrig vård.1 Begreppet hög- kostnadsskydd i vårdsammanhang är, enkelt uttryckt, ett skydd mot höga kostnader, men förmånen kan ha olika utformning. Det kan avse ett system som sätter en övre gräns för hur mycket patienten behöver betala under en viss tidsperiod i ett eller flera steg, där högre kostnader ger högre subvention från samhället. Den översta gränsen kan vara absolut, ett avgiftstak, eller relativ såsom inom statligt tand- vårdsstöd där patienten trots höga kostnader fortsätter betala en lägre andel av kostnaden själv. Ett skydd mot höga kostnader har vanligen även en karensgräns mot låga kostnader som patienten får bekosta själv. Högkostnadsskyddet medför således att patienter som behöver mycket vård och behandling betalar en mindre del av kostnaderna än vad som annars vore fallet.
Vad patienten ska betala varierar. För den hälso- och sjukvård som regionen eller kommunen ska erbjuda enligt hälso- och sjukvårds- lagen (2017:309, HSL) betalar patienten en avgift i stället för den fak- tiska kostnaden för att ombesörja den vård och behandling patienten får. Avgiften regleras enligt grunder som regionen eller kommunen bestämmer, enligt 17 kap. den lagen. Vårdavgifterna under ett år får dock inte överskrida ett visst avgiftstak. Eventuella överskjutande faktiska kostnader finansieras genom kommunens eller regionens egna medel. För läkemedel som förskrivs inom läkemedelsförmånen gäller de pri- ser som Tandvårds- och läkemedelsförmånsverket (TLV) fastställer.2 Priset som patienten betalar för regional och kommunal hälso- och sjukvård (inklusive regionalt särskilt tandvårdsstöd) och för läkemedel inom läkemedelsförmånen skiljer sig således från priset på tandvård
1Kommittédirektiv 2023:138.
27 § lagen (2002:160) om läkemedelsförmåner m.m.
273
Högkostnadsskydd i övrig vård |
SOU 2024:70 |
inom statligt tandvårdsstöd. Här betalar patienten enligt vårdgivarens prislista för behandlingen på en marknad där prissättningen är fri enligt 4 § tandvårdslagen (1985:125). Det är således varje vårdgivare inom statligt tandvårdsstöd som sätter sina egna priser. För tandvård inom statligt tandvårdsstöd som utförs av en regions folktandvård gäller de grunder för prissättningen som regionfullmäktige bestäm- mer enligt 15 a § femte stycket tandvårdslagen.
Nedan följer en översiktlig genomgång av högkostnadsskydd inom vården på en nationell nivå. Det kan därutöver finnas ytterligare regio- nala beslut om vård och behandling i regionernas regi som ett skydd mot höga kostnader eller som lämnas utan avgift.
8.1Högkostnadsskydd vid avgifter till regioner
– öppenvård med mera
Patientens avgifter till regionen omfattas av ett högkostnadsskydd enligt 17 kap. 6 § HSL. Detta skydd brukar benämnas högkostnads- skydd inom öppenvården, men omfattar mer än så. Skyddet gäller inom ett års tid räknat från det första tillfället då avgift betalas och om- fattar avgifter för
1.öppenvård,
2.förbrukningsartiklar som regionen tillhandahåller som fortlöpande behövs på grund av en allvarlig sjukdom eller efter behandling för sådan sjukdom, och
3.tandvård som utförs inom de regionala tandvårdsstöden för vuxna med särskilda behov.3
Med öppenvård avses annan hälso- och sjukvård än slutenvård,4 det vill säga vård som inte ges patient som är intagen vid en vårdinrätt- ning. Endast sådan öppenvård som omfattas av regionens5 ansvar en- ligt HSL ingår i högkostnadsskyddet. Om kommunen6 i stället har motsvarande ansvar för hälso- och sjukvård av patienten gäller i stället
317 kap. 6 § första stycket 3 hälso- och sjukvårdslagen (2017:309) samt 15 a § sjätte stycket tand- vårdslagen (1985:125).
42 kap. 5 § hälso- och sjukvårdslagen (2017:309).
5Gäller också kommuner som inte ingår i en region. Gotland är kommun med landstingsupp- gifter och regionalt utvecklingsansvar och har också rätt att kalla sig region.
68 kap. 9 §, 12 kap. 1 och 2 §§ samt 14 kap. 1 § hälso- och sjukvårdslagen (2017:309).
SOU 2024:70 |
Högkostnadsskydd i övrig vård |
högkostnadsskydd enligt avsnitt 8.3. Det framgår av 7 kap. 2 § hälso- och sjukvårdsförordningen (2017:80) att de förbrukningsartiklar som omfattas används vid inkontinens eller svårigheter att tömma urin- blåsan.
När de summerade avgifterna uppgår till 0,025 prisbasbelopp (1 400 kronor år 2024) är patienten befriad från att betala ytterligare avgifter för ovan stående vård för resterande del av perioden.7 En region kan även fatta beslut om ett lägre avgiftstak.
Figur 8.1 Högkostnadstrappa för avgifter till regioner år 2024
100 % högkostnadsersättning
0% 1 401 kr och mer
1 400 kr
Källa: Illustration av högkostnadsskydd enligt 17 kap. 6 § HSL.
För barn under 18 år i samma familj gäller ett gemensamt högkostnads- skydd där avgifterna räknas samman,8 se även avsnitt 8.1.1 nedan.
Högkostnadsskyddet för avgifter till regionen indexregleras med hänsyn till prisbasbeloppet enligt 2 kap. 6 och 7 §§ socialförsäkrings- balken.
8.1.1Avgiftsfri vård
Patienter som är 85 år eller äldre ges sedan år 2017 avgiftsfri öppen- vård, fria förbrukningsartiklar9 vid urin- eller tarminkontinens och urinretention10samt, för dem som blivit erbjudna regionalt särskilt tandvårdsstöd för vuxna, även sådan tandvård utan avgifter.11
De flesta regioner har beslutat att barn och ungdom inte ska be- tala någon avgift i öppen hälso- och sjukvård före 20-årsdagen, men vissa regioner tillämpar andra regler. I Sörmland och Blekinge upp- hör avgiftsfriheten fr.o.m. det kalenderår ungdomen fyller 20 år. Region Stockholm, Gotland och Jämtland Härjedalen tar ut avgift från och
7Högkostnadsskyddet för öppen vård uppgår till 1 400 kronor i samtliga regioner förutom Region Jämtland Härjedalen vilka år 2024 kvarstår vid 1 300 kronor.
817 kap. 7 § hälso- och sjukvårdslagen (2017:309).
9Se 7 kap. 2 § hälso- och sjukvårdsförordningen (2017:80) respektive 8 kap. 9 § andra stycket,
17kap. 3 § och 6 § första stycket 2 hälso- och sjukvårdslagen (2017:309).
10En oförmåga att tömma urinblåsan.
1117 kap. 3 § hälso- och sjukvårdslagen (2017:309).
Högkostnadsskydd i övrig vård |
SOU 2024:70 |
med 18-årsdagen.12 Region Stockholm tar även ut avgift för barn på sjukhusens akutmottagning, undantaget närakuter.13
Viss öppenvård för vuxna är avgiftsfri. Nedan omnämns några ex- empel. Alla regioner har beslutat om avgiftsfria besök hos mödrahälso- vården vid graviditet.14 Riksdagen har även genom lagen (2016:659) om avgiftsfrihet för viss screening inom hälso- och sjukvården be- myndigat regeringen att föreskriva om avgiftsfri screening för att genom tidig upptäckt av sjukdom minska dödlighet i cancer, såsom screening för livmoderhalscancer15 och mammografiundersökning för kvinnor16. Annat exempel är lagen (1993:332) om avgiftsfria sjukvårds- förmåner m.m. för vissa hiv-smittade.
För att samhällets smittskydd ska tillgodose befolkningens behov mot spridning av smittsamma sjukdomar är undersökning, vård och behandling av allmänfarlig sjukdom avgiftsfri.17 Även behandling med läkemedel som förskrivits mot en allmänfarlig sjukdom och som för- skrivaren bedömer minskar risken för smittspridning är kostnadsfri för patienten.18
Nationella vaccinationsprogram omfattas av avgiftsfrihet. De natio- nella vaccinationsprogrammen kan delas in i allmänna vaccinations- program för hela befolkningen och särskilda vaccinationsprogram för riskgrupper.19 En region kan därutöver besluta om ett erbjudande om vaccination till vissa målgrupper efter Folkhälsomyndighetens rekom- mendationer som ett regionalt vaccinationsprogram. Regionen be- slutar då även om sådan vaccination ska vara avgiftsfri för patienten eller inte.20
12SKR, Patientavgifter i öppen hälso- och sjukvård år 2024. https://skr.se/download/18.d11770218d784e4ee7883ca/1708067549328/Oppenvard-och- slutenvard-2024-02-16.pdf. Uttag 2024-02-22.
13För 2024 se Regionfullmäktige i Region Stockholms beslut den 8 november 2023,
RS 2023-0126 § 250.
14Fri hälsoundersökning för mödrar och barn har lång tradition i Sverige och infördes som försöksverksamhet redan i början av 1930-talet. För dagens verksamhet se bl.a. Inera (1177), Besök på barnmorskemottagningen. https://www.1177.se/barn--gravid/graviditet/ undersokningar-under-graviditeten/besok-pa-barnmorskemottagningen/. Uttag 2024-07-31.
15Förordningen (2019:313) om avgiftsfrihet för screening för livmoderhalscancer.
16Förordningen (2016:660) om avgiftsfrihet för screening för bröstcancer.
171 kap. 1 § och 7 kap. 2 § smittskyddslagen (2004:168).
187 kap. 1 § smittskyddslagen (2004:168).
192 kap. 3 a–3 c §§ smittskyddslagen (2004:168) och 7 a § smittskyddsförordningen (2004:255).
20Folkhälsomyndigheten, Rekommendationer för vaccination. https://www.folkhalsomyndigheten.se/smittskydd-beredskap/vaccinationer/ rekommendationer-for-vaccination/. Uttag 2024-02-23.
SOU 2024:70 |
Högkostnadsskydd i övrig vård |
8.2Högkostnadsskydd vid slutenvård
Med slutenvård menas hälso- och sjukvård som ges till en patient som är intagen vid en vårdinrättning,21 vilket i regel innebär att patienten vistas på sjukhuset även under natten.22 Avgiften för varje vårddag inom slutenvård får högst uppgå till 130 kronor enligt 17 kap. 2 § HSL och 2024 års nivå. Högkostnadsskyddet för slutenvård indexregleras med hänsyn till prisbasbeloppet enligt 2 kap. 6 och 7 §§ socialförsäkrings- balken.
8.3Högkostnadsskydd vid avgifter till kommuner
Patientens avgifter för kommunal omsorg omfattas av ett högkost- nadsskydd enligt 17 kap. 8 § HSL. När patientens avgifter för bland annat den hälso- och sjukvård som kommunen ansvarar för att erbjuda vård enligt 12 kap. HSL, sjukvård som i vissa fall överlåtits från regio- nen till kommunen och förbrukningsartiklar tillsammans med hem- tjänst och dagverksamhet enligt socialtjänstlagen (2001:453, SoL) per månad uppgår till en tolftedel av 0,5392 prisbasbelopp (2 575 kronor år 2024) är patienten befriad från att betala ytterligare avgifter. Beräk- ningstaket indexregleras med hänsyn till prisbasbeloppet enligt 2 kap. 6 och 7 §§ socialförsäkringsbalken. Utöver detta beräkningstak får avgifterna inte heller uppgå till ett så stort belopp att den enskilde inte förbehålls tillräckliga medel av sitt avgiftsunderlag för sina personliga behov och andra normala levnadskostnader, ett så kallat förbehålls- beloppet. När avgifterna fastställs ska kommunen även försäkra sig om att den enskildes make eller sambo inte drabbas av en oskäligt försämrad ekonomisk situation.
Bestämmelsen om avgiftstak och förbehållsbelopp i HSL motsvaras av 8 kap. 5 § 1 och 6 § SoL som slår fast att samma gränser ska gälla när kommunen tar ut avgifter för hemtjänst och dagverksamhet. Stöd- och hjälpinsatser av behandlingskaraktär inom ramen för socialtjäns- ten medför annars enligt 8 kap. 1 § SoL inte kostnadsansvar för den enskilde vårdtagaren. Kommunen får dock av vuxna ta ut ersättning för uppehället av den som på grund av missbruk får vård eller behand- ling i ett hem för vård eller boende eller i ett familjehem. Det framgår av 6 kap. 1 § socialtjänstförordningen (2001:937, SoF) att ersättningen
212 kap. 4 § hälso- och sjukvårdslagen (2017:309).
22Prop. 1981/82:97 om hälso- och sjukvårdslag, m.m., s. 12.
Högkostnadsskydd i övrig vård |
SOU 2024:70 |
inte får överstiga 80 kronor per dag. När det gäller barn är föräld- rarna skyldiga att i skälig utsträckning bidra till kommunens kostna- der om ett barn genom socialnämndens försorg får vård i ett annat hem än det egna. Socialnämnden får i sådana fall uppbära underhålls- bidrag som avser barnet. Föräldrarnas skyldighet att bidra motsvarar en förälders betalningsskyldighet till Försäkringskassan för under- hållsstöd och får inte överstiga vad som för varje tid motsvarar under- hållsstödsbeloppet, vilket framgår av 6 kap. 2 § SoF.
8.4Högkostnadsskydd vid kostnad för läkemedel
Patientens kostnader för receptbelagda läkemedel omfattas av ett skydd mot höga kostnader enligt 5 § lagen (2002:160) om läkemedelsförmåner
m.m.Skyddet administreras av E-hälsomyndigheten23 och gäller inom ett års tid räknat från det första tillfället då läkemedel hämtas ut på recept.24
Tandvårds- och läkemedelsförmånsverket (TLV) beslutar om ett läkemedel ska omfattas av förmånerna utifrån fastställda kriterier. Läkemedelsföretaget får ansöka om att TLV ska fatta ett sådant be- slut.25 De flesta receptbelagda läkemedel omfattas.26
Läkemedlet ska förskrivas för patienten av läkare, tandläkare, sjuk- sköterska, barnmorska eller legitimerad tandhygienist i syfte att före- bygga, påvisa, lindra eller bota sjukdom eller symptom på sjukdom eller liknande. Receptet ska ha försetts med en arbetsplatskod som identifierar receptutfärdarens arbetsplats.27
Högkostnadsskyddet för läkemedel indexregleras med hänsyn till prisbasbeloppet enligt 2 kap. 6 och 7 §§ socialförsäkringsbalken.28
231 § förordningen (2013:1031) med instruktion för E-hälsomyndigheten och lagen (2018:1212) om nationell läkemedelslista.
245 § lagen (2002:160) om läkemedelsförmåner m.m.
257, 8 och 15 §§ lagen (2002:160) om läkemedelsförmåner m.m., 4 c och 9 §§ förordningen (2002:687) om läkemedelsförmåner m.m. samt Tandvårds- och läkemedelsförmånsverkets före- skrifter och allmänna råd (TLVFS 2008:2) om ansökan och beslut om läkemedel och varor som förskrivs i födelsekontrollerande syfte.
26TLV, Högkostnadsskyddet. https://www.tlv.se/privatperson/hur-fungerar-hogkostnads- skyddet.html. Uttag 2024-01-25.
276 § lagen (2002:160) om läkemedelsförmåner m.m.
285 § lagen (2002:160) om läkemedelsförmåner m.m.
SOU 2024:70 |
Högkostnadsskydd i övrig vård |
Figur 8.2 Högkostnadstrappa för subventionerade läkemedel, år 2024
Bilden visar patientens del (med blå markering) av läkemedlets kostnad samt total kostnad i trappan
|
|
|
|
100 % högkostnadsersättning |
|
|
|
90% |
6 994 kr och mer i summerad |
|
|
75% |
5 055- 6 993 kr |
läkemedelskostnad |
|
50% |
2 721 - 5 054 kr |
|
|
0% |
1 426 - 2 720 kr |
|
|
|
1-1425 |
1 426 - 2 072 kr |
2 073 - 2 655 kr |
2 656- 2 850 kr |
2 850 frikort för patienten |
Källa: Illustration av 5 § lagen om läkemedelsförmåner m.m.
Högkostnadsskyddet har flera steg och minskar därmed successivt patientens andel av kostnaden för läkemedelsbehandling. När patien- tens andel av kostnaden för de receptbelagda läkemedlen i högkost- nadstrappan uppgår till 2 850 kronor har patienten nått översta steget och får kostnadsfria läkemedelsuttag under den kvarvarande delen av 12-månadersperioden. Utredningen kan också konstatera att reger- ingen i budgetpropositionen för 2025 redovisar sin avsikt att korri- gera stegen i högkostnadstrappan från och med år 2025.29
Förutom läkemedel omfattas varor som förskrivs enbart i födelse- kontrollerande syfte30 samt förbrukningsartiklar för stomi, se även avsnitt 8.4.1 nedan.31
Personer under 16 år kan även ha rätt till reducering av kostnader som överstiger 120 kronor per inköpstillfälle för inköp av livsmedel för särskilda näringsändamål. Denna subvention hanteras separat från högkostnadstrappan och kostnaderna för livsmedlen adderas därför inte med andra kostnader för läkemedel och förbrukningsartiklar.32
För att få tillgång till högkostnadsskyddet ska personen vara för- månsberättigad. Kriterier för att ha rätt till förmåner är den som är bosatt i Sverige, eller har rätt till vårdförmåner i Sverige vid sjukdom eller moderskap enligt vad som följer av Europaparlamentets och rådets förordning (EG) nr 883/2004 av den 29 april 2004 om samordning av de sociala trygghetssystemen. Även en i Sverige bosatt person, som lämnar landet för att studera på en studiestödsberättigande utbild- ning i ett annat land har rätt till högkostnadsskyddet om personen
29Prop. 2024/25:1, utg.omr. 9, s. 50 f.
30Avser födelsekontrollerande medel som förhindrar konception efter absorption, det vill säga p-piller och andra preventivmedel som tillförs kroppen.
3118 § lagen (2002:160) om läkemedelsförmåner m.m.
3220 § lagen (2002:160) om läkemedelsförmåner m.m.; se vidare 6 § förordningen (2002:687) om läkemedelsförmåner m.m.
Högkostnadsskydd i övrig vård |
SOU 2024:70 |
omfattas av förordning 883/2004. Rätt till förmån, med vissa undan- tag, har även den som i annat fall har en anställning här, utan att vara bosatt i Sverige.33
8.4.1Avgiftsfria läkemedel och tillhörande förbrukningsartiklar
De förbrukningsartiklar som behövs för att tillföra kroppen läke- medel eller som används för att utföra egenkontroll av medicinering som omfattas av högkostnadsskyddet är kostnadsfria.34
För barn under 18 år är läkemedel som ingår i läkemedelsförmå- nerna kostnadsfria. Likaså är preventivmedel som ingår i förmånerna kostnadsfria för personer som vid tiden för inköpet inte fyllt 21 år.35 Det kan finnas regionala subventioner för preventivmedel som gäller ytterligare åldrar.36
Utöver ovanstående kan vissa läkemedel vara kostnadsfria för patien- ten enligt 7 kap. 1 § smittskyddslagen (2004:168).
8.5Högkostnadsskydd vid kostnad för sjukresor
Sjukreseersättning var tidigare en del av de socialförsäkringsförmå- ner som prövades av Försäkringskassan, men lades år 1992 över på sjukvårdshuvudmännen.37
Patientens kostnader vid sjukresor kan berättiga till ersättning genom lagen (1991:419) om resekostnadsersättning vid sjukresor. För att få tillgång till förmånen ska personen vara försäkrad för bo-
334 § lagen (2002:160) om läkemedelsförmåner m.m.
3418 § 3 och 19 § tredje stycket lagen (2002:160) om läkemedelsförmåner m.m.
3519 § lagen (2002:160) om läkemedelsförmåner m.m.
36Det finns regioner som subventionerar preventivmedel till 25 års ålder. Exempelvis ges kvin- nor i Region Kalmar län subventionerade preventivmedel inom förmånen till och med dagen före 26-årsdagen till en egenavgift om 100 kronor årligen enligt beslut av Landstingsstyrelsen den 4 september 2013 (se Region Kalmar, Preventivmedel till unga kvinnor. https://vardgivare.regionkalmar.se/globalassets/vard-och-behandling/lakemedel/ riktlinjer-och-rutiner/regionsubventioner/rkl5---preventivmedel.pdf. Uttag 2024-09-11). Personer inom Region Stockholm ges subventionerade preventivmedel till en patientavgift om 100 kronor för ett år till och med 25 års ålder och kopparspiral ges avgiftsfritt oavsett ålder (för år 2024 se Regionfullmäktige i Region Stockholms beslut den 8 november 2023, RS 2023-0126 § 250.).
37Prop. 1990/91:135 om ändrat huvudmannaskap för sjukreseadministrationen m.m., s. 14; rskr 1990/91:264.
SOU 2024:70 |
Högkostnadsskydd i övrig vård |
sättningsbaserade förmåner enligt 4 och 5 kap. socialförsäkrings- balken.38
Ersättning för resekostnader kan bland annat lämnas i samband med
–hälso- och sjukvård som anordnas av regionen (öppenvård eller slutenvård med anledning av sjukdom, preventivmedelsrådgivning eller förlossning),
–tillhandahållande av hjälpmedel till person med funktionsned- sättning,
–tandvård som avses i lagen (2008:145) om statligt tandvårdsstöd, och
–sjukvårdande behandling som ges i samband med en insats enligt LSS39 eller kommunal hälso- och sjukvård enligt HSL.40
Utformningen av högkostnadsskyddet och egenavgifterna sätts enligt de grunder som regionerna, alternativt kommuner som inte tillhör någon region, bestämmer vilket innebär att reglerna varierar bero- ende på bosättningsorten. Ett vanligt upplägg är att regionen har ett högkostnadsskydd som träder i kraft när patienten betalat en viss summa i egenavgifter för sjukresor inom regionen som därefter möj- liggör ett frikort under resterande delen av en period om 12 måna- der.41 Det är regionen där patienten bor som prövar ansökningen om ersättning och som betalar ut ersättningen.42
8.6Högkostnadsskydd vid kostnad för tekniska hjälpmedel
Regionerna ska erbjuda hjälpmedel för personer med funktions- nedsättning enligt 8 kap. 7 § HSL. Om en kommun enligt 12 kap. 5 § HSL ansvarar för hälso- och sjukvården av en person ligger an- svaret för hjälpmedel i stället på kommunen. Med hjälpmedel under-
381 § lagen (1991:419) om resekostnadsersättning vid sjukresor.
39Lagen (1993:387) om stöd och service till vissa funktionshindrade.
401 § lagen (1991:4119) om resekostnadsersättning vid sjukresor.
41För en sammanställning av vilka regler som gäller i respektive region se vidare Inera (1177), Sjukresor. https://www.1177.se/sa-fungerar-varden/sjukresor-och-fardtjanst/sjukresor/. Uttag 2024-07-31.
423 § lagen (1991:4119) om resekostnadsersättning vid sjukresor.
Högkostnadsskydd i övrig vård |
SOU 2024:70 |
lättas daglig livsföring exempelvis hjälpmedel som krävs för att den enskilde själv, eller med hjälp av annan person, ska kunna tillgodose grundläggande personliga behov som att klä sig och äta, kunna för- flytta sig, kommunicera med omvärlden, sköta vardagslivets rutiner med mera.43 Exempel på hjälpmedel är hörapparater, rullstol och juster- bar säng. Det kan även vara hjälpmedel som behövs för vård och be- handling. Förskrivning av hjälpmedel utförs av en förskrivare, exem- pelvis en arbetsterapeut, fysioterapeut, audionom eller logoped.
Högkostnadsskydd för tekniska hjälpmedel bestäms av regionerna, vilket innebär att reglerna och ersättningen varierar mellan olika regio- ner. Vissa regioner har ett särskilt högkostnadsskydd för hjälpmedel, andra regioner använder maxavgift, egenavgift, avgiftsfrihet eller en kombination av flera system.44
43Om begreppet hjälpmedel se vidare prop. 1992/93:159 om stöd och service till vissa funk- tionshindrade, bilaga 1, s. 201.
44Ett exempel är Dalarna som har ett gemensamt system som gäller både inom länets 15 kom- muner och regionen. Dalarna har en patientavgift på 250 kronor vilken betalas i samband med utprovning av hjälpmedel, exempelvis för CPAP-ventilator och hörapparat. År 2024 är hög- kostnadsskyddet i Region Dalarna 1 400 kronor för en period om 12 månader (se Regionfull- mäktige i Dalarnas regions beslut den 20 november 2023, RS 2023/728 § 107; Region Dalarna, Avgifter och kostnader för patient/brukare. https://www.regiondalarna.se/plus/hjalpmedel/avtal-och-tjanstekatalog/avgifter-och- kostnader/. Uttag 2024-07-31.).
9Erfarenheter av tidigare tandvårdsreformer
9.1Prissättningen på tandvård
9.1.1Reglerad prissättning genom tandvårdstaxan år 1974–1998
År 1974 infördes en allmän tandvårdsförsäkring som en del av den all- männa sjukförsäkringen för vuxna.1 Målet var att skapa lika möjlig- heter för alla vuxna att få god tandvård till överkomlig avgift. Tand- vårdsstödet omfattade alla försäkrade över 19 års ålder och avsåg alla former av tandvård. Den privatpraktiserande tandläkaren kunde, under vissa förutsättningar (se avsnitt 9.5.1), anslutas genom att föras upp på en av Försäkringskassan fastställd förteckning, för att därefter erbjuda tandvård inom stödet.
Den anslutna privatpraktiserande tandläkaren var skyldig att i sin ersättning hålla sig till de belopp som fastställdes i den tillhörande tandvårdstaxan. Den fria arvodesersättningen som ditintills varit gäl- lande ersattes således med en prisreglerad taxa för behandling inom tandvårdsstödet. Taxan, som därigenom var lika för såväl folktandvår- den över landet som för privatpraktiserande, kunde underskridas men inte överskridas. Patienten betalade i regel hälften av beloppen i tand- vårdstaxan och staten ersatte vårdgivaren för andra halvan. I utred- ningen som föregick reformen antogs att 60–70 procent av privattand- läkarna täcktes in av den kostnadsnivå som beräknats i tandvårdstaxan. För de övriga som kunde visa att de hade en arvodesnivå som översteg taxan, och som haft en årsarbetstid på minst 1 600 timmar, fanns en möjlighet att ansöka om en individuell taxebindning på 5–20 procent
1Grundläggande förutsättningar för rätt till ersättning för utgifter för tandvård som en del av sjukförsäkringen fanns i 2 kap. 3 § lagen (1962:381) om den allmänna försäkringen. Ersättnings- reglerna återfanns i tandvårdstaxan (1973:638).
283
Erfarenheter av tidigare tandvårdsreformer |
SOU 2024:70 |
över tandvårdstaxans arvoden under en övergångsperiod vid försäk- ringens införande.2
Ersättning till vårdgivaren utgick enligt grunder som regeringen, efter förslag av Riksförsäkringsverket, fastställde för högst två år i taget. Ersättningsgränser och ersättningsnivåer ändrades flera gånger och en självrisk tillfördes år 1994. På grund av ökade kostnader ändrades åt- gärdstaxan i tandvårdsstödet under 1996 genom att åtgärder samman- fördes till större behandlingsåtgärder och möjligheten till tidsdebi- tering minskades. Samtidigt infördes tre principer för att hålla nere kostnaderna:
•Princip om lägsta godtagbara standard.
•Merkostnadsprincip där kostnader för vård utöver lägsta godtag- bara standard betalades helt av patienten.
•Princip om lägsta effektiva omhändertagandenivå, där arvode för en behandling inte beräknades för en högre kompetensnivå än vad som normalt krävdes för att utföra åtgärden.3
Uppräkning av de reglerade priserna skedde i stort sett årligen efter bedömningar av allmän pris- och löneutveckling samt med beaktande av förväntade produktivitetsökningar.4
Uppföljning av utvecklingen inom en prisreglerad marknad
Ett 70-tal privatpraktiserande tandläkare valde att stå utanför tand- vårdsförsäkringen år 1974. Individuell taxebindning beviljades i cirka 850 fall, viket motsvarade 21 procent av samtliga anslutna privatprak- tiserande tandläkare vid årsskiftet 1973/1974.5
Tandvårdstaxan påstods under 1990-talet, trots uppräkningar, inte ha utvecklats i takt med kostnadsökningar i branschen. Arvodesnivån återspeglade, enligt alla vårdgivarorganisationer, inte de faktiska kost- naderna för att bedriva tandvårdsverksamhet. Kritik framfördes även mot själva kalkylmodellen hos Riksförsäkringsverket. Flera folktand- vårdsorganisationer uppvisade ett underskott för allmän vuxentand-
2Jfr prop. 1973:45 med förslag om allmän tandvårdsförsäkring, m.m.
3SOU 1998:2 Tänder hela livet – nytt ersättningsystem för vuxentandvård, s. 28.
4SOU 2001:36 Bättre tandvårdsförsäkring för äldre, s. 94.
5Prop. 1975/76:44 med förslag till vissa bestämmelser om den allmänna tandvårdsförsäkringen, s. 11 f.
SOU 2024:70 |
Erfarenheter av tidigare tandvårdsreformer |
vård, vilket inte kunde kompenseras genom ökad vårdproduktion. Den alltför låga ersättningen sades ha lett till minskade investeringar i loka- ler, utrustning och i personalutveckling. En korrekt bild över vilka vårdgivarnas verkliga kostnader var ansågs först kunna visas i en kon- kurrenssituation där priserna var ett konkurrensmedel.6
9.1.2Fri men skälig prissättning från år 1999
I syfte att öka konkurrensen inom tandvården och minska skillna- derna mellan den privata och den offentliga sektorn avskaffades pris- regleringen av vårdgivararvodena inom tandvårdsstödet år 1999. Sam- tidigt infördes ett nytt tandhälsoinriktat tandvårdsstöd med fokus på bastandvård åt alla vuxna. Avskaffad prisreglering skulle främja effek- tivitet i tandvården genom utvecklade arbetssätt och kompetens samt genom stimulans till investeringar. I betänkandet Tänder hela livet – nytt ersättningssystem för vuxentandvård (SOU 1998:2) framgår att ett avskaffande av prisregleringen omgående skulle kunna tänkas med- föra en generell prishöjning. Utredningen bedömde dock att en fri prissättning av vårdgivarens arvoden borde leda till en priskonkur- rens och sänkta kostnader för vården, eftersom en taxa med angivna högsta priser lätt blir normerande. Avskaffandet av prisregleringen på tandtekniska arbeten år 1996 hade lett till en generell prissänk- ning. Flera krafter som kan verka mot en generell prishöjning vid ett avskaffande sågs som ovanligt starka: Det rådde ett överskott på tand- läkare och konkurrensen, i synnerhet i storstadsområdena, var stor. Samtidigt sågs det privata konsumtionsutrymmet hos många patien- ter som litet och efterfrågan på tandvård var lägre än tidigare.7 Folk- tandvårdens priser, vilka sattes genom politiska beslut i landstings- fullmäktige, kunde tjäna som jämförelsepriser genom att dessa de följde kommunallagens krav på att inte driva verksamhet i vinstsyfte och tog hänsyn till såväl konkurrenssituation som patienternas villig- het att betala. Regeringen lyfte i förarbetena att det var angeläget att folktandvården, i den mån den har särskilda kostnader för exempel- vis lokalisering i glesbygd, inte täckte dessa kostnader med höjda patientavgifter utan att sådan finansiering skedde i särskild ordning av landstinget. Regeringen menade även att ”om, trots allt, avregleringen
6SOU 1998:2 Tänder hela livet – nytt ersättningssystem för vuxentandvård, s. 67.
7SOU 1998:2 Tänder hela livet – nytt ersättningssystem för vuxentandvård, s. 88.
Erfarenheter av tidigare tandvårdsreformer |
SOU 2024:70 |
av prissättningen leder till oacceptabla prishöjningar på tandvård kom- mer regeringen inte tveka om att återinföra prisregleringen”.8 Ersätt- ningsbeloppen i tandvårdsstödet kunde, till skillnad från tidigare system, vara oförändrade tills det av andra orsaker kunde vara befogat att göra ändringar.9
För att ge ett skydd för patienten mot att vårdgivaren begärde ett oskäligt högt pris för behandlingen, utformades 4 § tandvårdslagen (1985:125) för att anknyta till vad som gäller enligt 36 § konsument- tjänstlagen. Detta innebar att det var vårdgivaren som hade bevisbör- dan för prisets skälighet, oavsett om priset hade avtalats eller inte. Vid bedömning av om priset är skäligt är utgångspunkten tjänstens art, omfattning och utförande, samt om åtgärderna kräver särskild kom- petens eller arbete på övertid.10
Uppföljning av prisutvecklingen inom 1999 års tandvårdsstöd
Under hela perioden 1974–1998, då tandvårdspriserna var statligt regle- rade, ökade vårdgivarnas priser mindre än totala konsumentprisindex (KPI).11 När prisregleringen släpptes fri 1999 höjdes priserna mer än vad som förväntades och betydligt högre än i ekonomin i stort.12
Antagandet om ett betydande överskott på tandläkare infriades inte i och med att den fria arbetsmarknaden inom EES i stället med- förde en så stor utvandring att ett underskott på tandläkare snarare uppstod.13
Det finns ingen samlad statistik från tiden före juli 2008 över utvecklingen av vårdgivarnas priser utan endast prisundersökningar för olika delar av marknaden. Folktandvården höjde i ett första steg år 1999 sina priser med 15–18 procent. Därefter fortsatte den genom- snittliga prishöjningen med cirka 6 procent år 2000 och år 2001. Enligt Landstingsförbundets beräkningar var den genomsnittliga prishöj- ningen för hela perioden 1999–2001 inom folktandvården 29,4 pro- cent. Inom privattandvården blev prishöjningarna något högre.14
8Prop. 1997/98:112 Reformerat tandvårdsstöd, s. 24.
9Ibid.
10Prop. 1997/98:112 Reformerat tandvårdsstöd, s. 74 f.
11Prop. 2007/08:49 Statligt tandvårdsstöd, s. 39.
12SOU 2001:36 Bättre tandvårdsförsäkring för äldre, s. 93.
13Ibid.
14Ibid.
SOU 2024:70 |
Erfarenheter av tidigare tandvårdsreformer |
Utredningen Tandvårdsöversyn 2000, med uppgift att analysera utvecklingen av priserna för tandvård, kom år 2001 i betänkandet Bättre tandvårdsförsäkring för äldre (SOU 2001:36) fram till att det fanns ”fog för uppfattningen att arvodesnivån 1998 var för låg och att den inte speglade de faktiska kostnaderna inom vuxentandvården”. Flera förklaringar till den oväntade prishöjningen kunde finnas. Tand- vården var (1) mer underfinansierad än vad som förmodats, (2) lands- tingens bidrag till folktandvården hade varit större än förväntat och
(3)det uppkom inte någon priskonkurrens givet utflyttningen till andra länder. Därmed kunde vårdgivarna i stället höja sina priser och minska kraven på produktivitets- och effektivitetsökning. Utredningen delade regeringens oro för framtiden eftersom det inte uppstått någon priskonkurrens, marknaden sågs inte som väl fungerade och patien- ternas ställning ansågs svag. Utredningen erfor att flera landsting inte höjt bidragen till barn- och ungdomstandvården i samma utsträckning som priserna för vuxentandvård, trots att kostnadsökningarna torde ha varit desamma även i denna verksamhet. Det var därför, enligt ut- redningen, även av stor betydelse att landstingen inte utnyttjade möj- ligheten att höja priserna för vuxna för att minska sina bidrag till ex- empelvis barn- och ungdomstandvården. Avgifterna fick inte heller bestämmas till sådana belopp att de tillförde landstinget en vinst, även om självkostnadsprincipen inte hindrade att landstinget bestämde av- giften så att den i ett visst fall översteg självkostnaden för en åtgärd och att den i ett annat fall understeg självkostnaden.15
Konkurrensverket uttalade i sin rapport Tandvård och konkurrens att även om prishöjningarna sedan 1999 gjort det möjligt att satsa mer på investeringar och kompetensutveckling var det inte en förklaring till den kraftiga prisutvecklingen, eftersom det var fråga om relativt små kostnader i en tandvårdsverksamhet.16
Från januari 1998 till januari 2006 var den totala prisutvecklingen inom folktandvården 71 procent enligt Sveriges Kommuner och Lands- ting (SKL). Försäkringskassans rapporter visade att priserna ökat olika mycket för olika åldersgrupper, behandlingar och vårdgivare. Gene- rellt ökade privata vårdgivares priser mer än folktandvårdens priser. För patienternas del hade prisökningen för tandvård varit 80 procent under perioden 1998–2005 medan KPI för tjänster för samma period
15SOU 2001:36 Bättre tandvårdsförsäkring för äldre, s. 103.
16Se Konkurrensverket, Tandvård och konkurrens, Rapport 2004:1, s. 56.
Erfarenheter av tidigare tandvårdsreformer |
SOU 2024:70 |
uppgick till 20 procent. Utredningen om ett nytt tandvårdsstöd för vuxna analyserade år 2006 den prisutveckling som varit.
En tolkning av prisutvecklingen på tandvård är att det fanns ett högt effektiviseringstryck på tandvårdssektorn, så länge det fanns en prisregler- ing som inte medgav kostnadsökningar. När prisregleringen försvann kunde vårdgivarna övervältra kostnaderna på patienterna i stället för att fortlöpande effektivisera verksamheten. En annan tänkbar förklaring till prisökningarna efter 1998 är att landstingens subvention av folktand- vårdens vuxentandvård minskade – övergången till självfinansiering gav högre priser. Att folktandvården inte längre kompenseras för ingående moms är en form av subvention som minskat.
Utredningen anser att det är svårt att säkert avgöra orsakerna till de kraftigt ökade priserna mellan åren 1998 och 2005. Utredningen menar dock att huvuddelen av prisökningen kan förklaras av att kostnaderna för att producera tandvård har ökat, men också att det skedde en nöd- vändig anpassning från de tidigare reglerade priserna. Det är dock ännu inte säkerställt om vårdgivarna också kunnat använda sin starka ställning gentemot patienten för att ta ut alltför höga ersättningar.
Prisökningstakten på tandvård har minskat betydligt de senaste åren. På grund av att tandvård är en personalintensiv verksamhet är det emel- lertid troligt att ökningstakten även i framtiden kommer att vara högre än i många andra sektorer. […]17
Den utredningen analyserade även år 2007 olika orsaker till prisskill- nader mellan vårdgivare.
Inom sjukvården finns det stora skillnader i effektivitet mellan lands- tingen. Utredningen anser att ingenting talar för att detta inte skulle gälla även för tandvård. De reglerade priserna innebar att alla vårdgivare hade samma priser. Landstingen använde, när marknaden avreglerades, olika former av stöd till folktandvården för att finansiera verksamheten. Dessa stöd var olika stora i olika landsting. Efter 1999 har det varit möjligt för landstingen att i högre utsträckning ta ut priser som motsvarar de verk- liga kostnaderna inom folktandvården. Detta har inneburit att lands- tingen kunnat avveckla hela eller delar av sitt stöd till folktandvården. De skillnader i produktivitet som finns blir då synliga.18
17SOU 2006:27 Stöd till hälsobefrämjande tandvård, s. 66 f.
18SOU 2007:19 Friskare tänder – till rimliga kostnader, s. 173 f.
SOU 2024:70 |
Erfarenheter av tidigare tandvårdsreformer |
9.1.3Dagens statliga tandvårdsstöd, en fri men skälig prissättning och referenspriser
År 2008 infördes ett nytt tandvårdsstöd som utformades på ett sätt som skulle ge möjlighet att begränsa de kostnadsdrivande egenska- perna i systemet och skapa kontroll över de statliga utgifterna och den statliga resursanvändningen. Bedömningen gjordes att
[e]ftersom huvuddelen av prisutvecklingen kan förklaras av ökade kost- nader och ett uppdämt behov av prisökningar kan prisutvecklingen dock inte självklart motivera ökad reglering. Regleringar är ett substitut för väl fungerande konkurrens och ambitionen bör därför så långt som möj- ligt vara att stimulera en naturlig utveckling av marknadens funktions- sätt. Mot en sådan bakgrund finns det starka argument mot att använda prisreglering för att hantera marknadsmisslyckandena på tandvårdsmark- naden. I stället bör insatser göras för att stärka patientens ställning, bl.a. genom att göra information till patienter om priser, behandlingsalter- nativ och tandhälsa begriplig och lättillgänglig.19
Det sågs dock inte som möjligt att förena den fria prissättningen med ett tandvårdsstöd där de enskilda vårdgivarnas pris låg till grund för ersättningen inom stödet.20 Ett system med referenspriser infördes därför för att beräkna patientens tandvårdsstöd samtidigt som vård- givarens rätt att ta ut skälig ersättning bibehölls. Referenspriserna baseras på en beräkning som tar hänsyn till faktorer som tidsåtgång, materialåtgång och normala overheadkostnader. Referenspriserna ska således spegla de normala kostnaderna för en utförd behandling och ses över regelbundet.21
Skyddet mot höga kostnader beräknas för patienten från det lägsta av referenspriset och vårdgivarens pris, vilket innebär att om vårdgivar- en har ett pris som överstiger det statliga referenspriset får patienten betala för denna överskjutande del själv. Skyddet mot höga kostna- der är till sin grundläggande konstruktion ett kraftigt kostnadsdri- vande system. Nämnden för statligt tandvårdsstöd, som finns inom Tandvårds- och läkemedelsförmånsverket (TLV), har därför givits ett huvudansvar22 för att följa utvecklingen och besluta om justeringar av ersättningsreglerna om det behövs givet det faktiska kostnadsutfal- let och prognoser för statens utgifter. Åtgärder för att begränsa stö- dets omfattning bör i så fall enligt regeringen övervägas tidigt, i första
19Prop. 2007/08:49 Statligt tandvårdsstöd, s. 63.
20Ibid.
21Kommittédirektiv 2014:28 2008 års tandvårdsreform. s. 5.
225 b § förordning (2007:1206) med instruktion för Tandvårds- och läkemedelsförmånsverket.
Erfarenheter av tidigare tandvårdsreformer |
SOU 2024:70 |
hand genom begränsningar i regelverket för vilken tandvård som är ersättningsberättigande.23
Uppföljning av prisutvecklingen efter införandet av dagens tandvårdsstöd
I Försäkringskassans analys strax efter införandet redovisades år 2010 den generella slutsatsen att patienter med låg konsumtion av tand- vård fått en lägre kostnad än med tidigare tandvårdsstöd, undantaget åldersgruppen 65–74 år som i stället fått en högre kostnad. Patienter med hög eller mycket hög konsumtion har också fått en lägre kost- nad än före reformen, även avseende patienter som fyllt 65 år. Sam- tidigt är det generellt vanskligt att jämföra med äldre tandvårdsstöd eftersom det inte finns någon heltäckande statistik från tiden före 2008.24
TLV undersökte 2015 hur tandvårdsreformen påverkat vårdgivar- priserna under perioden 2002–2014. Det genomsnittliga vårdgivar- priset steg med 11 procent efter införandet av reformen. De patienter som besökte en vårdgivare som tidigare haft låga priser såg en 11 pro- centig ökning av priserna, medan de patienter som besökte en vård- givare som tidigare haft höga priser såg en ökning med drygt 3 pro- cent. TLV:s slutsats var att reformen i sig orsakade prisökningen och att reformen gjort det svårare att hitta låga priser. Vårdgivarna justerar i regel sina priser varje gång TLV beslutar om nya referenspriser.25
Andelen patienter som betalar ett pris som är högre än referens- priset har ökat över tid. TLV visar att det finns en stor spridning i hur mycket vårdgivarens medianpriser avviker ifrån referenspriset. År 2019 varierar priset från 20 procent under, till 10 procent över referenspriset. Folktandvårdens priser är i snitt lägre än inom privat sektor. Andelen patienter som betalade ett pris som är högre än refe- renspriset år 2019 uppgick till 73 procent. Det finns även en geogra- fisk variation i prisnivån där avvikelsen från referenspriserna är högst i Örebro, 22 procent, och lägst i Västerbotten, 3 procent. Privata vård- givare har i regel högre priser än folktandvården, med undantag av Blekinge, Skåne och Örebro. Referenspriset, beräknat som index, har
23Prop. 2007/08:49 Statligt tandvårdsstöd, s. 152.
24Försäkringskassan, Prisutvecklingen inom tandvården 2008–2009 samt analys av patientkost- naden i det gamla respektive nya tandvårdsstödet, Socialförsäkringsrapport 2010:13.
25TLV, Effekten av 2008 års tandvårdsreform på vårdgivarpriser, 2015.
SOU 2024:70 |
Erfarenheter av tidigare tandvårdsreformer |
ökat med 30 procent mellan år 2008 och 2019 med en genomsnittlig årlig ökning med 1–2 procentenheter. Folktandvården har ökat med 37 procent och privat tandvård med 38 procent under samma period. Folktandvårdens årliga prishöjningar följde referensprisändringarna fram till år 2013, men därefter har avvikelsen ökat jämfört med referens- priserna.26 Se även utredningens statistik om prisavvikelser i kapitel 6.
Konkurrensverket konstaterade år 2018 att lönsamheten i tand- vårdsbranschen hade ökat successivt sedan tandvårdsreformen 2008 och att den var förhållandevis hög jämfört andra branscher inom vård och omsorg med en genomsnittlig vinstmarginal för aktiebolagen på runt 11 procent under perioden 2013–2016.27
En senare studie från TLV visar att prisutvecklingen fortsatt trots införandet av den prisjämförelsetjänst i början av 2020 vars syfte var att höja patienten prismedvetenhet och därmed stärka konkurrensen på marknaden. År 2022 betalade 85 procent av patienterna ett pris som var högre än referenspriset. Var tredje patient betalade ett pris som avvek från referenspriset med mer än 20 procent. Folktandvår- dens genomsnittliga priser låg 10 procent över referenspriset, medan den privata sektorn hade en genomsnittlig avvikelse på 23 procent över referenspriset. Priserna varierade mellan de olika regionerna. TLV menar att ”Sammanfattningsvis visar uppföljningen att de föränd- ringar som sker på tandvårdsmarknaden kan utgöra en utmaning för ett välfungerande tandvårdsstöd som skall uppmuntra till fler före- byggande besök och stödja patienter med höga tandvårdskostnader.”28 För statistik om dagens konsumtion se kapitel 5.
Uppföljning av antagna effekter efter införandet av dagens tandvårdsstöd
Kostnadsberäkningarna för reformen år 2008 överskattade såväl an- talet patienter som patienternas besöksfrekvens och genomsnittlig tandvårdskonsumtion. För skyddet mot höga kostnader antogs bete- endemässiga förändringar där konsumtionen för patienter över 65 år skulle bli relativt oförändrad medan det för övriga grupper skulle kunna bli en förskjutning mot dyrare tandvård. Utredningen om ett förbättrat tandvårdsstöd konstaterade år 2015 i betänkandet Ett tand-
26TLV, Uppföljning av tandvårdsmarknaden 2009–2019, 2020.
27Konkurrensverket, Konkurrensen i Sverige 2018, Rapport 2018:1.
28TLV, Uppföljning av tandvårdsmarknaden mellan 2019 och 2022, 2023, s. 41.
Erfarenheter av tidigare tandvårdsreformer |
SOU 2024:70 |
vårdsstöd för alla (SOU 2015:76) att även de beräknade beteende- mässiga effekterna av reformen hade varit begränsade. Att antagan- dena överskattades kunde delvis bero på att det inte fanns tillgång till fullständiga individuppgifter om tandvårdskonsumtionen före år 2008. Utredningen fick i stället göra sina antaganden utifrån de upp- gifter som fanns hos Försäkringskassan på 1,6 miljoner patienter. An- tagandet gjordes därför att de personer som inte återfanns hos För- säkringskassan hade samma konsumtionsmönster som de som kunde studeras vilket troligtvis överskattade utfallet. Utfallssiffror visade år 2015 att betydligt fler patienter hade kostnader under den nedre beloppsgränsen i högkostnadsskyddet än vad som antagits, samtidigt som antalet patienter med kostnader över 15 000 kronor blivit fler än beräknat men de totala kostnaderna samtidigt betydligt lägre. All- mänt tandvårdsbidrag (ATB) beräknades på antagandet om att cirka 85 procent av befolkningen besöker tandvården vartannat år. Utred- ningen om ett förbättrat tandvårdsstöd förklarade utfallet med två starka fenomen. Det fanns fortfarande grupper som inte besökte tand- vården, samt att den förbättrade tandhälsan påverkade utvecklingen positivt.29
Förslag till ändrade karensbelopp och ersättningsnivåer i statligt tandvårdsstöd (SOU 2015:76)
Under den inledande perioden med nytt tandvårdsstöd var högkost- nadstrappan reglerad genom förordningen (2008:193) om statligt tand- vårdsstöd.30 Avsikten var dock att efter att reformen trätt i kraft skulle i stället Nämnden för statligt tandvårdsstöd bemyndigas att meddela föreskrifter om karensbelopp och ersättningsnivåer inom skyddet mot höga kostnader, ett ansvar som trädde i kraft den 1 januari 2009. Gällande högkostnadstrappa framgår av 3 § TLV:s föreskrifter och all- männa råd (TLVFS 2008:1) om statligt tandvårdsstöd31.
I propositionen som föregick reformen uttrycks att samma myn- dighet som beslutar om vilken tandvård som ska vara ersättnings- berättigande och dess referenspriser också ska kunna fatta beslut om justering av beloppsgränserna för tandvårdsersättningen som en följd av reviderade referenspriser, så att storleken av de statliga utgifterna
29SOU 2015:76, Ett tandvårdsstöd för alla – Fler och starkare patienter, s. 144 m.fl.
30Se 5 § i dess ursprungliga lydelse.
31Senaste omtryck av föreskrifterna är HSLF-FS 2024:11.
SOU 2024:70 |
Erfarenheter av tidigare tandvårdsreformer |
inte överstiger de på statsbudgeten avsatta medlen. Storleken av ersätt- ningsgrader inom skyddet mot höga kostnader bör i normalfallet inte bli föremål för några justeringar, men besluten bör hållas ihop i samma instans.32
Reglerna i tandvårdsstödet ska utformas så att kostnaderna för staten ryms inom givet utrymme för statsbudgeten. Om prognoser indikerar att det statsfinansiella utrymmet kommer att överskridas ska nämnden justera ersättningsreglerna så att de statliga kostnaderna ryms inom ram, vilket framgår av 5 b § TLV:s instruktion.
Regeringen gjorde år 2008 bedömningen att det första karens- beloppet ska läggas på ”en sådan nivå att den enskilde patienten vis- serligen får ta ett eget kostnadsansvar, men normalt inte riskerar att behöva avstå från nödvändig vård av ekonomiska skäl.” Att karens- beloppet sattes vid 3 000 kronor motiverades av att kostnader över denna nivå av de flesta uppfattas som höga, särskilt om kostnaden uppstår oplanerat. Ett skydd mot höga kostnader skulle inte heller vara ett generellt bidrag till tandvårdskostnader.33
Utredningen om ett förbättrat tandvårdsstöd föreslog år 2015 att tandvårdsstödet skulle justeras till de nivåer som gällde vid reformens införande, för att därefter värdesäkras genom en koppling till prisbas- beloppet. Eftersom beloppsgränserna för skyddet mot höga kostna- der varit desamma sedan 2008 hade gränsen för vad som skulle anses vara stora tandvårdsbehov i realiteten sänkts och skyddet mot höga kostnader därigenom blivit generösare.34 Förslaget att koppla belopps- gränserna till prisbasbeloppet för att värdesäkra så att begreppet ”stora tandvårdsbehov” i reala termer var förhållandevis konstant över tid har inte genomförts.
Förslag om reglerad prissättning för tandhälsoplan (SOU 2021:8)
Utredningen om jämlik tandhälsa föreslog 2021 i betänkandet När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8) att nuvarande ATB och STB samt undersökningspro- tokoll skulle ersättas med en individuell tandhälsoplan. Tandhälso- planen skulle erbjudas alla patienter som omfattas av statligt tandvårds-
32Prop. 2007/08:49 Statligt tandvårdsstöd, s. 84.
33Prop. 2007/08:49 Statligt tandvårdsstöd, s. 76.
34SOU 2015:76 Ett tandvårdsstöd för alla – Fler och starkare patienter, s. 324.
Erfarenheter av tidigare tandvårdsreformer |
SOU 2024:70 |
stöd vid sidan av högkostnadsskyddet och utgå från en individuell risk- bedömning av patientens tandhälsa35 som genererar en risknivå. Tand- hälsoplanen skulle omfatta tandvård i form av undersökning med risk- bedömning samt viss förebyggande vård efter patientens behov. En patientavgift för besök inom tandhälsoplan skulle tas ut och den före- slogs vara fast och uppgå till 200 kronor per besök. Utredningen menade att ett jämlikt och resurseffektivt tandvårdssystem borde innehålla starka incitament för förebyggande och regelbundenhet. Patienter med en högre risk för ohälsa skulle med automatik ges ett kortare tids- intervall mellan besöken och därför genom tandhälsoplanen priorite- ras högre än de som har låg risk.
Utredningen övervägde om de åtgärder som skulle omfattas av tandhälsoplan skulle omfattas av den fria prissättningen eller ges till ett av staten reglerat pris. Det främsta argumentet för ett reglerat pris var att det skulle bli enkelt och förutsägbart för patienten. Ett andra argu- ment för ett reglerat pris var att det skulle säkerställa ett lågt pris för regelbunden undersökning och viss förebyggande tandvård för alla patienter. Det som talade mot att reglera priset på åtgärder i tandhälso- planen var de eventuella negativa konsekvenser för tandvårdsmarkna- den, patienterna och deras vårdgivare. Att undanta en stor andel av de undersökningar och vissa förebyggande åtgärder som årligen görs från den fria prissättningen, skulle innebära ett visst ingrepp i den nuvarande tandvårdsmarknadens utformning. Detta kunde påverka villkoren för vårdgivare att bedriva tandvård och därmed leda till ett minskat utbud och sämre tillgänglighet och valfrihet för patienterna. Den tandvård som skulle omfattas av tandhälsoplan bedömdes ut- göra cirka 15 procent av tandvårdsmarknadens omsättning inom stat- ligt tandvårdsstöd. De åtgärder som avsågs har en lägre prisspridning och prisnivå mot referenspriserna än andra åtgärdsgrupper. Utred- ningens sammanvägda bedömning och slutsats blev mot denna bak- grund att fördelarna med ett fast pris på åtgärder som omfattas av tandhälsoplan övervägde nackdelarna. Vårdgivaren föreslogs ges en fast åtgärdsbaserad ersättning för behandling som slutförts inom tand- hälsoplan.36 Utredningen föreslog även reglerad prissättning för ett nytt selektivt tandvårdsstöd för patienter med särskilda behov. Här var förutsättningarna delvis annorlunda, främst av det skälet att det
35Planen ska fastställas utifrån en bedömning av patientens risk att utveckla oral sjukdom eller progression av befintligt oralt sjukdomstillstånd.
36SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa.
SOU 2024:70 |
Erfarenheter av tidigare tandvårdsreformer |
regionala tandvårdsstödet för denna patientgrupp redan i dag är pris- reglerat av regionerna. Men utredningen menade även att ett system där tandvårdsstödet skulle stå för mellanskillnaden mellan vårdgiva- rens pris och patientavgiften inte skulle motivera tandvården att ut- föra en kostnadseffektiv behandling och även kunna utgöra ett incita- ment för onödig vård.37
Socialstyrelsen fick april 2023 i uppdrag av regeringen att bedöma förutsättningarna för att införa en nationell modell för riskbedöm- ning inom tandvården i syfte att bättre kunna prioritera tandvårdens resurser till de patienter som har störst behov av tandvård.38 Om detta se vidare kapitel 7. Socialstyrelsen har därefter även fått ett nytt uppdrag om att utveckla en nationell modell för riskbedömning inom tandvården.39 TLV och SBU har i uppdrag att stödja Socialstyrelsen i detta uppdrag.40
Remissynpunkter på förslaget om prisreglerad ersättning vid tandhälsoplan
Utredningens betänkande remissbehandlades under hösten 2021. Nedan följer korta sammandrag av ett urval av remittenters yttranden vad avser förslaget om prisreglering.
Konkurrensverket menar att ”om det är priset som varit avhål- lande kan ett lägre pris uppnås på annat sätt än med prisreglering. På de åtgärder som ingår i tandhälsoplanen är priskonkurrensen som störst. Detta i sig talar emot en prisreglering. Konkurrensverket har därför svårt att tillstyrka utredningens förslag till prisreglering på nu- varande underlag utan behöver ytterligare överväganden av effekterna av prisregleringen.” Verket menar vidare att ett alternativ till pris- reglering kan vara att ”låta priskonkurrensen verka och höja beloppet i det nuvarande systemet med tandvårdscheck”. Förslaget är även, en-
37SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa, s. 723 ff.
38Socialdepartementet, Uppdrag att bedöma förutsättningarna för ett införande av en nationell modell för riskbedömning inom tandvården, S2023/01524 (delvis).
39Socialdepartementet, Uppdrag att utveckla en nationell modell för riskbedömning inom tand- vården, S2023/01524, S2024/01260 (delvis).
40Socialdepartementet, Uppdrag att stödja Socialstyrelsen i myndighetens uppdrag att utveckla en nationell modell för riskbedömning inom tandvården, S2023/01927, S2024/01261(delvis), S2023/01926, S2024/01262 (delvis).
Erfarenheter av tidigare tandvårdsreformer |
SOU 2024:70 |
ligt verket, sannolikt mest till nytta för patienter med mindre tand- vårdsbehov.41
Inspektionen för socialförsäkringen noterar att förslaget innebär ett antal risker som är viktiga att ta hänsyn till vid utformningen av systemet. Inspektionen ser, till skillnad från utredningen, att risken att vårdgivaren höjer priserna på den vård som omfattas av högkost- nadsskyddet som överhängande, vilket kan medföra en högre eko- nomisk tröskel för att åtgärda tandsjukdom och skada jämfört dagens system. Det är därför viktigt att den fasta ersättningen speglar vård- givarnas faktiska kostnader. Beaktas bör även i vilken omfattning som reglerad prissättning kan leda till felaktiga diagnosticeringar och över- vård, vilket ISF bedömer vara svårt att förutse. En annan risk som ses är om en stor mängd vårdgivare upplever att de saknar tillräckliga intäkter för en viss typ av vård finns det en risk att de slutar tillhanda- hålla denna vård.42
Myndigheten för vård- och omsorgsanalys anser att konsekven- serna av införandet av prisreglering inte är tillräckligt utredda. Om priserna på åtgärder utanför tandhälsoplan skulle stiga till följd av prisregleringen skulle detta i så fall särskilt drabba patienter med större vårdbehov, vilket riskerar att på sikt öka skillnaderna i tandhälsa mellan olika grupper i befolkningen.43
Försäkringskassan anser att det är en förutsättning för att patien- ten ska kunna få tandvård till fast patientavgift att det är en fast åt- gärdsersättning, vilket erfarenheter från tidigare subventionssystem visat.44
TLV delar utredningens uppfattning att det inte går att behålla den fria prissättningen om patientens avgift ska vara 200 kronor. TLV vill dock peka på de historiskt dåliga erfarenheterna av prisreglering på den svenska tandvårdsmarknaden och i andra länder. Om vård- givare har högre kostnader än det reglerade priset för viss åtgärd kan det vara mer lönsamt att utföra annan behandling än undersökning, vilket kan skapa negativa incitament till övervård. TLV gör samtidigt bedömningen att eftersom förslagen är begränsade till en mindre del
41Konkurrensverket, Betänkandet När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8), dnr 216/2021, 2021.
42Inspektionen för socialförsäkringen, När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8), dnr 2021–0062, 2021.
43Myndigheten för vård- och omsorgsanalys remissyttrande över betänkandet När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8, S2021/01972), dnr 4525/2021, 2021.
44Försäkringskassan, När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8), dnr FK 2021/005302, 2021.
SOU 2024:70 |
Erfarenheter av tidigare tandvårdsreformer |
av all vård behöver de negativa effekterna av förslaget inte bli så stora. Det bedöms dock vara sannolikt att antalet individer som inte har råd med omfattande tandvård kommer att öka, om priserna på övriga tandvård ökar. Det är därför av stor vikt att TLV ges förutsättningar att beräkna ersättningen till en rimlig nivå med stöd av ekonomiska uppgifter från vårdgivarna.45
Privattandläkarna menar att den fria prissättningen och den fria etableringsrätten är grunden för en fungerande tandvårdsmarknad för vuxna där vårdgivarna kan prissätta utifrån sina förutsättningar. Ett införande av prisreglering på delar av det statliga tandvårdsstödet skulle, enligt branschorganisationen, därför ”få negativa konsekven- ser för tandhälsan och öka de socioekonomiska skillnaderna. Före- tagen skulle återigen bli helt beroende av statens ersättningsnivåer och skulle därmed vara tvungna att anpassa sin verksamhet utifrån dessa. Privattandläkarna är därför starkt kritiska till förslaget om pri- sreglering av det föreslagna tandhälsobesöket. Förslaget innebär att cirka 15 procent av den tandvård som i dag omfattas av fri prissätt- ning skulle prisregleras. En prisreglering skulle få förödande konse- kvenser för tandvården och leda till att tandvårdssystemet inte kan erbjuda mångfald och ge tandvårdspatienter goda möjligheter till val av vårdgivare.” Branschorganisationen menar att många privata vård- givare skulle sluta vara verksamma, vilket får till följd att tandhälsan hos befolkningen försämras. De ser även att förutsägbarheten med ett reglerat pris är skenbart för patienten eftersom vårdgivarna kan komma att göra olika bedömningar av vad som åtgärderna innehåller.46
Praktikertjänst är likaledes mycket negativ till den föreslagna pris- regleringen och hänvisar till den tidigare prisreglerade perioden som fick betydande negativa konsekvenser för investeringsvilja, kompetens- utveckling och strukturomvandling. Om priserna underfinansieras ses även stora risker för sämre vårdkvalitet.47
Sveriges Tandläkarförbund uttalar att en ”[f]ri prissättning, fri etableringsrätt och kostnadstäckning är avgörande komponenter för att tandläkare och tandvårdskliniker ska finnas i hela landet”. De menar vidare att ”[…] det är avgörande att tandläkaren erhåller kost-
45TLV, Yttrande över betänkandet ”När behovet får styra- ett tandvårdssystem för en mer jämlik tandhälsa” (SOU 2021:8), dnr 00933/2021, 2021.
46Privattandläkarna, Remissvar på SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa, 2021.
47Praktikertjänst, Remissvar När behovet får styra – ett tandvårdssystem för en mer jämlik tand- hälsa (SOU 2021:8), 2021.
Erfarenheter av tidigare tandvårdsreformer |
SOU 2024:70 |
nadstäckning för tandhälsoplanen. Vi kan inte utläsa i utredningens förslag att kostnadstäckning kommer att uppnås. Det finns då en överhängande risk för att vårdgivaren anser sig tvungen att i stället anpassa sina priser på andra åtgärder för att på så sätt täcka eventuell förlust inom det prisreglerade området. Underfinansiering riskerar även att leda till att den behandlande tandläkaren tvingas arbeta i en takt som är menlig både för patienten och behandlaren själv. Det kan även leda till att vårdkvaliteten försämras. Det är en märklig kon- klusion att tro att kvaliteten ska kunna bibehållas om ersättningen inte är adekvat.48
Sveriges tandhygienistföreningen ser att ”[d]et är angeläget att påpeka att delar av det nuvarande tandvårdsstödet/referenspriset inte ger kostnadstäckning och därför inte kan utgöra en utgångspunkt vid beräkningar. Att prisreglera delar av tandvårdsstödet skulle få många negativa konsekvenser för hela tandvården och inte heller ge några garantier för att personer som i dag inte alls, eller alltför sällan besöker tandvården, skulle göra det i större utsträckning.” Kortare behandlings- tider och påverkad kvalitet liksom påverkad arbetsmiljö, löner och vill- kor lyfts som risker om full kostnadstäckning inte ges.49
Sveriges Kommuner och Regioner (SKR) avstyrker förslaget att prisreglera en del av marknaden eftersom det riskerar mångfald av ut- förare och tillgänglighet till tandvård i hela landet. En försämrad till- gänglighet gynnar inte dem med störst behov av tandvård. SKR ser samtidigt att det är positivt att steget in till tandvården minskas genom besök till låg fast kostnad inom ramen för tandhälsoplan även för eko- nomiskt svaga grupper.50
Folktandvården Sörmland AB är tveksamma och ser en osäkerhet i de ekonomiska förutsättningarna för vårdgivarna när delar av tand- vården prisregleras, vilket kan leda till att systemet inte blir hållbart om vårdgivarna inte ges nödvändiga fullgoda ekonomiska förutsättningar. På samma sätt hyser Region Blekinge en farhåga över att ersättnings- nivån till vårdgivaren inte blir tillräcklig vilket medför en risk för att vårdgivarna höjer priserna i övrigt för att kompensera utebliven kost-
48Sveriges Tandläkarförbund, Remissvar: När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8), 2021.
49Sveriges Tandhygienistförening, Angående remiss av betänkandet När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8), 2021.
50Sveriges Kommuner och Regioner, Yttrande När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa – SOU 2021:8, 2021.
SOU 2024:70 |
Erfarenheter av tidigare tandvårdsreformer |
nadstäckning.51 Uppfattningen delas av bland annat Svensk förening för oral protetik.52 Region Värmland lyfter att verksamhet utanför stor- städerna har högre driftskostnader och eftersom ersättningen är fast kommer landsbygdens resurs snabbt att urholkas.53
Region Gotland å sin sida anser att förslaget med fast åtgärds- baserad ersättning är utmärkt.54 Region Jönköpings län delar utred- ningens resonemang om att de positiva effekterna av tandhälsoplanen och därigenom möjligheten att knyta nya patienter till sig och erbjuda annan tandvård överväger de negativa effekterna av att prisreglera, men påpekar samtidigt vikten av en adekvat prissättning.55 Även Region Östergötland delar utredningens resonemang om att de positiva effek- terna överväger de negativa effekterna av prisreglering.56 Folktand- vården Gävleborg AB ser positivt på att ersätta ATB och STB med en tandhälsoplan till ett fast pris och menar att en låg instegskostnad stimulerar fler att ta första kontakten med tandvården. Risk kvarstår dock att de patienter som har stora behandlingsbehov inte fullföljer sin behandlingsplan och att ersättningen inte blir kostnadstäckande.57
9.1.4Dagens regionala tandvårdsstöd där regionen sätter priserna
Vid sidan av det statliga tandvårdsstödet finns flera regionala sär- skilda tandvårdsstöd för vuxna, som riktar sig till specifika patient- grupper, och det regionala tandvårdsstödet för barn och unga vuxna, för beskrivning av stöden se kapitel 3.
Regionen får sluta avtal med någon annan om att utföra de upp- gifter som regionen och dess folktandvård svarar för.58 För de regio- nala särskilda tandvårdsstöden för vuxna med särskilda behov kan
51Region Blekinge, Svar på remissen – Tandvårdsutredningen ”När behovet får styra – ett tand- vårdssystem för en mer jämlik tandhälsa”, dnr 2010/01608, 2021.
52Svensk Förening för Oral Protetik, Yttrande över betänkandet När behovet får styra – ett tand- vårdssystem för en mer jämlik tandhälsa (SOU 2021:8), RS 2021-0322, 2021.
53Region Värmland, Svar på remiss om Remiss – När behovet får styra – ett tandvårdssystem för en jämlik tandhälsa, dnr HSN/212554, 2021.
54Region Gotland, Remiss – När behovet får styra – ett tandvårdssystem för en mer jämlik tand- hälsa (SOU 2021:8), dnr HSN 2021/288, 2021.
55Region Jönköpings län, När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:18), dnr RJL 2021/699, 2021.
56Region Östergötland, Yttrande över betänkandet När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8), dnr RS 2021-279, 2021.
57Folktandvården Gävleborg AB, Betänkande av utredningen om jämlik tandhälsa När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8), RS 2021-0322, 2021.
585 § tredje stycket tandvårdslagen.
Erfarenheter av tidigare tandvårdsreformer |
SOU 2024:70 |
patienten enligt tandvårdslagen, med undantag för oralkirurgiska åt- gärder och uppsökande verksamhet, fritt välja vilken vårdgivare som den önskar gå till, under förutsättning att vårdgivaren är ansluten till det statliga tandvårdsstödet.59 Samma möjlighet finns inte enligt lag- stiftningen för regelbunden och fullständig tandvård för barn och unga vuxna. Samtliga regioner har dock infört någon form av valfrihet även för den unge patienten vad gäller allmäntandvård.60
Det är regionen som beslutar om vilken ersättningsmodell som används för att kompensera de privata vårdgivare som utför behand- ling inom de regionala tandvårdsstöden. Den vanliga ersättnings- modellen för barn och unga vuxna är en kapiteringsmodell (ett fast belopp per patient) kombinerat med någon form av rörlig ersätt- ning.61 För behandling inom de särskilda tandvårdsstöden för vuxna med särskilda behov ges vårdgivaren en fast ersättning per åtgärd av regionen där åtgärdspriset motsvarar folktandvårdens priser för sådan tandvård, om inte regionen kommer överens med vårdgivaren om något annat.62
5915 a § sjunde stycket tandvårdslagen.
60SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa, s. 121 och 561.
61För redogörelse av olika modeller se SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa, s. 199 ff.
6215 b § tandvårdslagen (1985:125).
SOU 2024:70 |
Erfarenheter av tidigare tandvårdsreformer |
Fördelning av patienter inom olika tandvårdsstöd
Figur 9.1 Andel patienter som besökt tandvården, privat och offentlig regi, år 2022
Totalt antal patienter (unika personer) som besökt tandläkare eller tandhygienist i viss regi av totalt antal patienter inom regionens olika tandvårdsstöd samt inom statligt tandvårdsstöd
|
50% |
|
|
51% |
|
40% |
|
|
|
|
|
|
|
|
|
|
|
|
|
82% |
|
|
|
|
|
79% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
50% |
|
|
49% |
|
60% |
|
|
|
|
|
|
|
|
|
|
|
|
|
18% |
|
|
|
|
|
21% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Allmän barn- och |
Nödvändig |
|
Långvarig sjukdom |
Led i sjukdoms- |
Statligt |
ungdomstandvård |
tandvård |
|
funktionsnedsättning |
behandling |
tandvårdsstöd |
|
|
|
Privat |
|
Folktandvården |
|
|
|
|
|
|
|
|
|
|
|
Källa: Kolada.se patienter regionens tandvårdsstöd från SKR:s verksamhetsstatistik, samt
Försäkringskassan statligt tandvårdsstöd.
Privata vårdgivare har på nationell nivå en större andel av patienterna inom det statliga tandvårdsstödet (60 procent) än regionernas folk- tandvård (40 procent). Intresset från de privata vårdgivarna att ta sig an patienter ur de regionala tandvårdsstöden är dock lågt, framför allt vad gäller barn och unga vuxna där 18 procent går till privat vård- givare. Utredningen om jämlik tandhälsa gjorde bedömningen att regionens ersättningsmodell och nivå på ersättningen var en av för- klaringarna till det låga intresset från privat håll då kapitering innebär en ekonomisk osäkerhet för vårdgivaren. Andra faktorer var omfat- tande administration på flera områden och olika regionala riktlinjer för vård och behandling. Att fördelningen mellan privat och offent- lig vård är förhållandevis lika vad gäller nödvändig tandvård och tand- vård för personer med långvarig sjukdom eller funktionsnedsättning kan till del förklaras av att vårdgivaren ersätts för faktiskt utförd be-
Erfarenheter av tidigare tandvårdsreformer |
SOU 2024:70 |
handling med en åtgärdsersättning, även om nivån regleras av regio- nen, vilket ger bättre förutsättningar för kostnadstäckning. ”Det är således en prisreglerad marknad, men med en ersättningsmodell som mer tar hänsyn till den enskilde patientens faktiska tandvårdskonsum- tion.” En annan orsak kan, enligt den utredningen, vara att det inte krävs något särskilt anslutningsförfarande för att utföra regional tand- vård för vuxna samt det faktum att det regionala stödet kan kombi- neras med statligt tandvårdsstöd för de behandlingar som inte om- fattas av det regionfinansierade stödet innebär ett marknadsmässigt incitament. Utredningen menade även att om det finns en etablerad relation mellan patient och behandlare innan patienten får del av sär- skilt stöd, är incitamenten starkare för att bibehålla denna. Slutligen kan den regionala eller lokala tandvårdsmarknaden i stort påverkas. Om det är en marknad med tendenser till överetablering och stark konkurrens om patienter, kan denna tandvård vara marknadsmässigt intressant. Detta förhållande gäller emellertid endast på ett fåtal platser i landet.63
9.2Riktade tandvårdsstöd
9.2.1Tandvårdsstöd till äldre år 2002–2008, den så kallade 65-plusreformen
År 2000 fick en särskild utredare uppdraget att utreda förutsättningarna för att förbättra stödet vid höga behandlingskostnader för i första hand de äldre. Detta på grund av att dåvarande tandvårdsstöds inrikt- ning på bastandvård lett till höga kostnader för dem som behövde omfattande protetisk behandling. Förslaget skulle vara skalbart för att utvidgas till att omfatta andra grupper med stora behov om ytterligare resurser kunde tillföras i framtiden.64 Utredningen antog namnet Tand- vårdsöversyn 2000.
Utredningens delbetänkande Bättre tandvårdsförsäkring för äldre (SOU 2001:36) presenterade förslaget att personer 75 år och äldre skulle ges ökad stöd för bastandvård i det allmänna tandvårdsstödet i syfte att stimulera de äldre att hålla en regelbunden kontakt med tandvården och inte av kostnadsskäl avstå från detta. Samtidigt före- slogs även ett särskilt högkostnadsskydd för kronor, broar och im-
63SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa, s. 448 ff.
64Kommittédirektiv 2000:65 Samlad utvärdering av tandvårdsreformen m.m.
SOU 2024:70 |
Erfarenheter av tidigare tandvårdsreformer |
plantat för samma patientgrupp. Den valda åldersgränsen på 75 år motiverades av att tandhälsan kraftigt försämrades åren innan om- vårdnadsbehovet blivit så stort att personen ges särskilt boende på sjukhem. Statistik visade att det var i åldersgruppen 75 år och äldre som den största andelen med kostnader överstigande 5 000 kronor fanns, samtidigt som åldersgruppen hade de lägsta besöksfrekven- serna. Besöken hos tandvården glesades ut i takt med att allmänsjuk- domarna ökar och initiativförmågan minskar. Samtidigt ökade belast- ningen av mediciner vilket påverkade salivflödet, tillsammans med en minskad rörelseförmåga vilket påverkade möjligheterna till att upp- rätthålla en god munhygien. Tandförluster kunde vara en följd av tand- lossningssjukdom som inte kunnat hejdas, eller på grund av resursbrist i form av brist på tandvård, eller brist på ekonomiska förutsättningar för tandvård. Med andra ord hade de äldre av många skäl ett sämre utgångsläge för att bibehålla en god tandhälsa.
Utredningen föreslog att arvodena för dessa åtgärder skulle pris- regleras och att tandvårdsersättningen skulle sättas med utgångspunkt i folktandvårdens medelpris för respektive åtgärd. Utredningen menade att en fri prissättning inte kunde kombineras med en hundraprocentig ersättning från tandvårdsstödet. Detta eftersom en sådan modell skulle verka kraftigt prishöjande och leda till okontrollerbara kostnadsök- ningar. Statistik ifrån Riksförsäkringsverket visade att cirka 15 pro- cent av den protetik som utfördes avsåg patienter 75 år och äldre och prisregleringen skulle därför, enligt utredningen, komma att omfatta cirka 15 procent av den fasta protetik som utfördes.65
Regeringen beslutade därefter att införa ett högkostnadsskydd för 65 år och äldre tillsammans med ett bevarande av den fria pris- sättningen från år 2002, den så kallade 65-plusreformen. Det fanns, enligt regeringen, ett behov av ett bättre skydd mot höga behand- lingskostnader för dem som har behov av omfattande protetiska åt- gärder. På sikt borde högkostnadsskyddet omfatta alla vuxna, men det sågs som viktigt att det resurstillskott som kunde lämnas styrdes till dem med de största behoven. Genom att rikta sig mot den valda åldersgruppen förutsattes en stor del av dem som har stora tand- vårdsbehov och små resurser nås, även om tandvårdsbehov och eko- nomiska förutsättningar starkt kunde variera i gruppen. Gränsen sattes till 65 år eftersom inkomsten normalt minskar i samband med pen- sionen och det inte fanns möjlighet att införa skyddet för alla. Flera
65SOU 2001:36 Bättre tandvårdsförsäkring för äldre, s. 79.
Erfarenheter av tidigare tandvårdsreformer |
SOU 2024:70 |
remissinstanser ansåg att det ska vara vårdbehovet och inte åldern som ska vara avgörande vid förstärkning av tandvårdsstödet. Remiss- instanser lyfte även risken för att tandvården eftersätts under åren innan man uppnår högkostnadsskyddets åldersgräns.
Högkostnadsskyddet var konstruerat så att efter ett karensbelopp på 7 700 kronor uppgick tandvårdsersättningen till 100 procent av vårdgivarens arvode. Kostnad för vissa material som gjutmetaller och ädelmetaller omfattades inte av skyddet utan betalades av patienten.
Remissinstansernas kritik mot utredningens förslag om ett åter- införande av en prisreglering var enligt propositionen omfattande. I stället för att prisreglera en särskild taxa för protetiska behandlingar infördes därför en skyldighet för vårdgivaren att förhandspröva be- handlingen hos Försäkringskassan. Vårdgivarens behandlingsförslag skulle prövas så att endast behandling som var odontologiskt och utseendemässigt motiverad ersattes och ingen övervård. Likaså skulle även vårdgivarens prisförslag för behandlingen förhandsprövas genom en bedömning av det begärda prisets skälighet. Vid denna bedömning skulle folktandvårdens prislista vara vägledande. Om oacceptabla pris- ökningar trots allt uppstod skulle regeringen återigen överväga andra sätt att kontrollera kostnaderna för tandvårdsstödet.66
År 2004 ändrade regeringen reglerna och vårdgivarens ersättnings- anspråk skulle inte längre förhandsprövas, utan vårdgivaren skulle i stället ersättas med högst det belopp som motsvarade folktandvår- dens priser i det landsting där vården utförts. Högsta förvaltningsdom- stolen fastslog i dom av den 14 november 2005 att regeringen, med de författningar som då gällde, endast kunde förordna om Försäkrings- kassans ersättning till vårdgivaren. Vårdgivaren kunde därmed ta ut mellanskillnaden mellan sitt pris och folktandvårdens pris av patien- ten, under förutsättningen att priset var skäligt i enlighet med 4 § tand- vårdslagen.67 Det särskilda högkostnadsskyddet för äldre upphörde år 2008.
66Prop. 2001/02:51 Bättre tandvårdsstöd för äldre m.m.
67RÅ 2005 ref. 91.
SOU 2024:70 |
Erfarenheter av tidigare tandvårdsreformer |
Uppföljning av tandvårdsstödet för äldre
Riksrevisionen utförde år 2006 en granskning av utformningen av tandvårdsstödet för de äldre. Riksrevisionen fann att konstruktionen av reformen medfört att statens utgifter i viss utsträckning blivit ostyrbara. År 2005 uppgick kostnaderna till drygt 1,4 miljarder kro- nor jämfört beräkningen av kostnaden för reformen på 300 miljoner kronor år 2002.68
Många av de privata vårdgivarna höjde sina arvoden till den av För- säkringskassan upprättade interna referensprislistan när denna offent- liggjordes våren 2003. Referensprislistan motsvarade ett medelpris av landstingens priser, vilken Försäkringskassan tillämpade som grund för sin skälighetsbedömning. Tandvårdsstödet blev, enligt Riksrevi- sionen, vårdstyrande eftersom det blev billigare för patienten att dra ut och ersätta tänderna än att utföra behandling för att reparera tän- derna inom reglerna för bastandvård (1999 års statliga tandvårdsstöd) när patienten väl passerat karensbeloppet. Beräkningar indikerade att priserna för protetik inom folktandvården, vilka låg till grund för ersättningsnivån och därigenom utanför regeringens och Försäkrings- kassans kontroll, ökade utöver den allmänna prisutvecklingen på tand- vård. 69
Utredningen om ett nytt tandvårdsstöd för vuxna konstaterade i betänkandet Friskare tänder – till rimliga kostnader (SOU 2007:19) att konstruktionen innebar en incitamentsstruktur för att utöva mer avancerad tandvård och dyrare vård, med en för staten kraftig kost- nadsutveckling. Utredningen ifrågasatte även om den vård som ut- förts verkligen i alla lägen kunde ses som nödvändig tandvård i enlig- het med vetenskap och beprövad erfarenhet.70
Statistiken visade att åldersgruppen 60–64 år uppvisade en klart lägre tandvårdskonsumtion än åldersgruppen strax över, eller under. Detta talade för att patienten avvaktade med sin behövliga tandvård i väntan på att omfattas av det särskilda högkostnadsskyddet. Risken för att ett ackumulerat vårdbehov och därmed en välfärdsförlust för individen tillsammans med en samhällsekonomisk ineffektivitet var några av skälen till regeringens bedömning, när det nuvarande tand-
68Riksrevisionen, Tandvårdsstöd för äldre, RiR 2006:9.
69Riksrevisionen, Tandvårdsstöd för äldre, RiR 2006:9.
70SOU 2007:19 Friskare tänder – till rimliga kostnader, s. 336.
Erfarenheter av tidigare tandvårdsreformer |
SOU 2024:70 |
vårdsstödet infördes i juli 2008, att samma regler i stället bör gälla för alla.71
9.2.2Förhöjd ålder för barn- och ungdomstandvård
Personer 20–23 år har under åren 2017–2019 successivt övergått från det statliga tandvårdsstödet till att i stället omfattas av tandvården till barn och unga vuxna, efter beslut i riksdagen. Reformens syfte är att bidra till god tandhälsa och tandvård på lika villkor i befolkningen där det är viktigt att ungdomar etablerar ett stabilt besöksmönster hos tandvården. I förarbetena motiverades reformen bland annat av det faktum att unga vuxna är en patientgrupp som i stor utsträckning studerar och som ännu inte är etablerad på arbetsmarknaden. Den genomsnittliga disponibla inkomsten för målgruppen är därmed för- hållandevis låg i relation till den övriga vuxna befolkningen, vilket försvårar möjligheten att på egen hand täcka höga tandvårdskostna- der om sådana skulle uppstå.72
Uppföljning av förhöjd ålder för barn- och ungdomstandvård
Utredningen om jämlik tandhälsa konstaterade i betänkandet När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8) att personer 20–23 år har ökat sin besöksfrekvens sedan tandvården gjordes avgiftsfri. När gruppen fanns inom statligt tand- vårdsstöd var det mycket ovanligt att tandvårdskostnaderna översteg den nedre karensgränsen för högkostnadsskyddet på 3 000 kronor. Samtidigt innebar den höjda åldersgränsen ett större åtagande för regionerna i och med att fler patienter hamnade högt upp i prioriter- ingsordningen och måste tas om hand, vilket skedde på bekostnad av andra patientgrupper som kunde trängas undan. Analys av besöks- mönster och tandhälsa visade att införandet av avgiftsfri tandvård till gruppen 20–23 år hade medfört att friska patienter konsumerade mer tandvård än vad som var odontologiskt motiverat. Utredningen före- slog därför att unga vuxna mellan 20 och 23 år inte längre skulle om-
71Prop. 2007/08:49 Statligt tandvårdsstöd, s. 87 f.
72Ds 2015:59 Särskilda satsningar på ungas och äldres hälsa.
SOU 2024:70 |
Erfarenheter av tidigare tandvårdsreformer |
fattas av regionens skyldighet att erbjuda avgiftsfri tandvård utan i stället omfattas av statligt tandvårdsstöd.73
Inspektionen för socialförsäkringens analys från år 2021 visade att avgiftsfri tandvård var effektivt för att få unga vuxna att gå på bas- undersökningar på ett sätt som det statliga tandvårdsstödet inte hade varit. Inspektionen menade att en höjd åldersgräns med avgiftsfri tandvård framför allt gynnade de personer som annars hade slutat besöka tandvården kontinuerligt; effekten är större för personer som har fler hål i tänderna vid 19 års ålder eller som är uppväxta i hushåll med låg disponibel inkomst. Inspektionen hade däremot inte lyckats fastslå att det finns ett orsakssamband mellan höjd åldersgräns för avgiftsfri tandvård och fortsatt regelbunden besöksfrekvens.74
Regeringen aviserade i budgetpropositionen för 2024 att nuvar- ande åldersgräns för fri tandvård ska sänkas från dagens 23 till 19 år och att personer i åldersgruppen i stället ska få dubbelt ATB till och med det år de fyller 23 år.75
9.2.3Fördubbling av det allmänna tandvårdsbidraget år 2018
När det nuvarande statliga tandvårdsstödet infördes år 2008 fick vuxna patienter upp till högst 29 år eller lägst 75 år ett högre ATB med 300 kro- nor årligen, övriga fick 150 kronor årligen. ATB kunde användas som en delbetalning för utförd tandvård.
År 2017 sänktes den övre gränsen från 75 år till 65 år vilket innebar att fler fick ta del av det högre bidraget.76
År 2018 fördubblades ATB till 300 kronor om året i syfte att ytter- ligare stimulera till regelbundna förebyggande tandvårdsbesök. Höj- ningen skulle ge incitament för regelbundna besök för att minska in- dividens framtida tandvårdsbehov. För patienter som fyller lägst 24 år och högst 29 år eller lägst 65 år under det år som tandvårdsbidraget tidigast kan användas, lämnas i stället bidrag med 600 kronor om året.
73SOU 2021:8, När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa.
74Inspektionen för socialförsäkringen, Avgiftsfri tandvård till unga vuxna – En analys av vilken effekt avgiftsfri tandvård har på hur unga vuxna besöker tandvården, Rapport 2021:4.
75Prop. 2023/24:1, utg.omr. 9, s. 46.
76Förordningen (2017:433) om ändring i förordningen (2008:193) om statligt tandvårdsstöd.
Erfarenheter av tidigare tandvårdsreformer |
SOU 2024:70 |
Uppföljning av fördubblat ATB
TLV:s utvärdering av denna reform visade att på kort sikt ökade an- talet äldre patienter (75 år och äldre) som fick en undersökning eller förebyggande åtgärder utförd med 3 procent. För andra åldersgrup- per sågs det ingen förändring i konsumtionen. Vårdgivarnas priser för undersökning ökade samtidigt med 1 procent.
Analysen visade vidare att ATB-beloppet påverkade vilka åtgär- der som utfördes vid undersökningstillfället. Bland dem som besökte tandvården ökade antalet förebyggande tandvårdsåtgärder, exempelvis åtgärd för information och instruktion samt åtgärd för tandstensbort- tagning. Det var vanligare att få en förebyggande åtgärd när ATB- beloppet räckte till mer än en undersökningsåtgärd, vilket tyder på att ett förhöjt ATB medförde en risk för icke odontologiskt moti- verad konsumtion av förebyggande tandvård och därmed av statliga medel. Samtidigt uppfylldes syftet att stimulera till förebyggande tandvård. Sammantaget visade resultaten att ATB-reformen inte på- verkade efterfrågan och befolkningens vilja att besöka tandvården i de flesta åldersgrupperna.77
9.3Kontrollinstrument
9.3.1Subventionsnivå och en självrisk för tandvård
Vid tandvårdsreformens utformande inför år 2008 lyftes vikten av att de statliga resurserna så långt som möjligt träffar de individer som har de största behoven. Individens uppfattning om det egna tand- vårdsbehovet och behandlarens bedömning måste vägas mot sam- hällsekonomiska aspekter och krav på kostnadseffektivitet och en god hushållning med statliga resurser. Patienten kan inte ha obegränsade möjligheter att välja behandling som ersätts av staten. Grundprincipen ska vara att stödet utgår efter behov och inte kopplas till omständig- heter som exempelvis patientens ålder eftersom det är mer samhälls- effektivt att utföra vård när behovet uppstår än att vårdbehov acku- muleras i väntan på att viss ålder uppnås. Det är även väsentligt att stödet inte ger ekonomiska incitament till överkonsumtion eller sti- mulerar till alternativ som är ekonomiskt eller odontologiskt olämp-
77TLV, Konsekvenser av höjningen av det allmänna tandvårdsbidraget i april 2018, dnr 2896/2019, 2019.
SOU 2024:70 |
Erfarenheter av tidigare tandvårdsreformer |
liga. Särlösningar för vissa grupper bör undvikas då de riskerar att skapa marginaleffekter och trösklar som kan ge negativa vårdstyrande effekter.
Karensbeloppet, självrisken, föreslogs vara på en sådan nivå att patienten visserligen får ta ett eget kostnadsansvar men normalt inte riskerar att behöva avstå från nödvändig vård av ekonomiska skäl. Regeringen gjorde bedömningen att kostnader över 3 000 kronor av de flesta människor upplevs som höga, särskilt när kostnaden upp- står oplanerat. En subventionsnivå på 50 procent av kostnaderna an- sågs rimlig, men vid mycket höga kostnader överstigande 15 000 kronor sågs ersättningen inte ge ett tillräckligt skydd och för dessa patienter ökades andelen till 85 procent. Utredningen redovisade även ett sido- alternativ där den högre ersättningsnivån inträder först vid 25 000 kro- nor. Fördelen med en högre gräns är att risken för kostnadsdrivande effekter minskar och det ger även ett utrymme att förbättra andra delar av stödet. Regeringen ansåg dock att det var viktigt att stödet uppfattas och fungerar som ett verkligt skydd mot höga kostnader och att gränsen inte sattes alltför högt.78
År 2013 infördes det så kallade tredje steget i tandvårdsreformen genom att det infördes stöd till tandvård för personer med en lång- varig sjukdom eller funktionsnedsättning genom regionernas sär- skilda tandvårdsstöd, samt ett särskilt tandvårdsbidrag (STB) inom det statliga tandvårdsstödet. I utredningen som låg till grund för detta införande diskuterades behovet av en självrisk. Det är ett välkänt faktum att mer omfattande subventioner ökar efterfrågan mer än om subventionen är lägre, ett faktum som även gäller tandvård. En hög subventionsgrad ökar risken för överutnyttjande och fusk. Utred- ningen menade att en låg självrisk för patienten ställer högre krav på kontroll. Om patienten behöver stå för en del av tandvårdskostnaden är patienten mindre benägen att utnyttja stödet om patienten inte uppfattar det som värdefullt. Genom självrisken läggs en del av be- hovsbedömningen över på patienten. Alternativet till självrisk är en högre grad av kontroll, antingen genom en kontroll i förväg där någon annan tar ställning till vårdbehovet, eller i efterhand för att kontrol- lera om det som utförts uppfyller ställda krav. För STB såg utredningen det som en fördel om stödet inte täckte hela kostnaden då självrisken kunde uppmuntra till egenvård. Vid F-tandvård behövdes i stället mer kontroll i form av individuell behovsprövning och bedömning för att
78Prop. 2007/08:49 Statligt tandvårdsstöd.
Erfarenheter av tidigare tandvårdsreformer |
SOU 2024:70 |
stödet skulle kunna göras generöst för patienten med låg eller ingen självrisk.79
9.3.2Förhandsprövning av behandlingsförslag
Såväl tandvårdsstödet år 1974 som 1999 byggde på principen att mer omfattande behandlingar skulle förhandsprövas av Försäkringskas- san innan de utfördes. Prövning av behandlingsförslag är även ett viktigt kontrollinstrument för regionerna inom det regionala särskilda tandvårdsstödet för vuxna.80 I 65-plusreformen (se avsnitt 9.2.1) för- utsattes att förhandsprövning av såväl behandlingsförslag som vård- givarens ersättningskrav skulle motverka en alltför kraftig kostnads- ökning samt kontrollera att behandlingen var nödvändig.81
Riksrevisionen granskade 65-plusreformen år 2006 och fann att förhandsprövningen för att kontrollera vilken behandling som är nöd- vändig var av begränsad betydelse. Cirka 96 procent av förhandspröv- ningarna godkändes. Vad som kunde vara nödvändig tandvård för att uppnå ett från odontologisk synpunkt funktionellt och utseende- mässigt godtagbart resultat var inte givet. Det fanns inte heller någon utarbetad praxis om vad som motsvarade ett skäligt pris från de för- handsprövningar av protetik som försäkringskassorna administrerat tidigare. I praktiken hade förhandsprövningen, enligt Riksrevisionen, aldrig haft någon annan funktion än att sortera bort det som faller utan- för förordningens ersättningsberättigande tandvård.82
Vid framtagande av nuvarande statligt tandvårdsstöd menade reger- ingen att förhandsprövningar inte i tillräcklig utsträckning åstadkommer de effekter som de syftar till, samtidigt som de kräver mycket om- fattande resurser av såväl vårdgivare som Försäkringskassan. Indika- tioner fanns även på att prövningen inte hade tillräcklig effekt på att garantera en odontologiskt riktig behandling.83
79Ds 2010:42 Friskare tänder till rimliga kostnader – även för personer med sjukdom och funk- tionsnedsättning – Förslag om tredje steget i tandvårdsreformen.
8010 § tandvårdsförordningen (1998:1338).
81Prop. 2001/02:51 Bättre tandvårdsstöd för äldre m.m.
82Riksrevisionen, Tandvårdsstöd för äldre, RiR 2006:9.
83Prop. 2007/08:49 Statligt tandvårdsstöd, s. 97.
SOU 2024:70 |
Erfarenheter av tidigare tandvårdsreformer |
9.3.3Efterhandskontroller av utförd behandling
Vid införande av det nu gällande tandvårdsstödet juli 2008 ändrades inriktningen på Försäkringskassans kontrollinsatser. Grunden för att väsentligt kunna reducera omfattningen av förhandsprövningar är i stället ett tydligare regelverk som definierar vilken tandvård som är ersättningsberättigande och ger förutsättningar att på förhand tolka vilken tandvård som subventioneras. Kontrollinsatser i efterhand bör därför prioriteras högre än förhandsprövningar, vid misstankar om missförhållanden men även baserade på ett slumpmässigt urval. Kon- trollerna föreslogs ske på flera olika sätt. Systematisk bearbetning av inrapporterade uppgifter som avviker från vad som kan anses nor- malt, eller som av andra skäl uppmärksammas, kan kontrolleras sär- skilt. Särskilda kontrollprogram under en viss period med fokus på vissa åtgärder eller åtgärdsgrupper föreslogs. Även riktade kontroller mot vårdgivare som tidigare uppgett felaktiga uppgifter.84
Att efterhandskontroller ska göras och på vilket sätt är inte regle- rat i lagstiftningen, men av Försäkringskassans instruktion framgår att myndigheten ska säkerställa att felaktiga utbetalningar inte görs.85
9.4Fördelning av tandvårdsresurser
9.4.1Anslutningsbegränsning till tandvårdsstöd
Före folktandvårdens tillkomst år 1939 utfördes i stort sett all tand- vård till vuxna patienter av privatpraktiserande tandläkare. År 1971 hade Sverige, vid sidan av Norge, världens högsta tandläkartäthet med en aktiv tandläkare på 1 182 invånare och uppskattningsvis 80 procent av tandvården för vuxna utfördes av privata vårdgivare.86 När det första generella tandvårdsstödet infördes år 1974 uppkom en starkt ökad efterfrågan på tandvård, med följden att köer uppstod och patienter hade svårt att få tandvård.87 Inom den allmänna försäkringen kunde ersättning lämnas för kostnader för resor till tandläkare.88
Folktandvårdens utbyggnad över landet, vilket beslutades av riks- dagen 1973, försvårades genom bristen på tandläkare. När utvägar av
84Prop. 2007/08:49 Statligt tandvårdsstöd, s. 98.
852 § 3 förordningen (2009:1174) med instruktion för Försäkringskassan.
86Prop. 1973:45 med förslag om allmän tandvårdsförsäkring, m.m. s. 13 och 16.
87Prop. 1984/85:79 med förslag till tandvårdslag m.m. s. 10.
88Lagen (1973:456) om ändring i lagen (1962:381) om allmän försäkring.
Erfarenheter av tidigare tandvårdsreformer |
SOU 2024:70 |
frivillig natur prövats för att hindra övergång av tandläkare från folk- tandvård till privat tandvård, men inte gett avsett resultat, infördes i stället en möjlighet för Riksförsäkringsverket att vid behov begränsa nya tandläkares rätt att ansluta sig till tandvårdsstödet. I princip gällde att ersättningsetablering godkändes, det vill säga att tandläkare över- tog en tidigare verksamhet och fortsatte att driva denna på samma ort, alternativt vikariat. Möjlighet fanns även att en tandläkare, vid sidan av en heltidstjänstgöring inom folktandvården, kunde föras upp på förteckningen så länge dennes tjänstgöringstid inom folktandvår- den var oförändrad.89
Under 1980-talet ökade tillgången till personal och det var sällan svårigheter att få en tid för ett tandvårdsbesök. Begränsningsregeln i tandvårdsstödet kunde därmed användas för att utjämna tillgången på tandläkare mellan olika delar av landet. Folktandvården över lan- det uppfyllde från och med 1982 skyldigheten att svara för tandvård för barn och ungdomar, medan folktandvårdens andel av vuxentand- vården var 26 procent.90 1978 års tandvårdsutredning ansåg i betän- kandet Tandvården under 80-talet (SOU 1982:4) dock att för att tand- vård skulle kunna erbjudas alla på lika villkor behövde en bättre regional balans åstadkommas när det gällde fördelningen av tandvårds- personal. Den regionala obalansen vad gäller tandläkare framstod som oacceptabel och resurserna borde vara fördelade över landet i förhål- lande till befolkningens efterfrågan och behov. Utredningen menade att det krävdes aktiva åtgärder från samhällets sida för att förbättra situa- tionen. Bibehållen etableringsbegränsning för Stockholm, Göteborg och Malmö under 10 år och fem år för övriga delar av landet förorda- des, samt kvotering för förbättrad fördelning av anställningsmöj- ligheter till folktandvård mellan landstingsområdena, för kvotering se avsnitt 9.4.2 nedan.91
Möjligheten till nyanslutning för privata tandläkare begränsades starkt och under 1990-talet konstaterades att tillgången på tandläkare var god i de flesta kommuner. Folktandvården svarade för närmare
40procent av de behandlade vuxna patienterna. Anslutningsbegräns- ningens ursprungliga syfte, som var att få till en utjämning av tillgången på tandläkare mellan olika delar i landet, hade endast delvis nåtts efter- som begränsningen inte resulterat i en minskning av tandläkartät-
89SOU 1979:7 Tandvården i början av 80-talet, s. 68.
90Prop. 1984/85:79 med förslag till tandvårdslag m.m.
91SOU 1982:4 Tandvården under 80-talet, s. 74 f., 81.
SOU 2024:70 |
Erfarenheter av tidigare tandvårdsreformer |
heten i storstäderna. Men genom att begränsa utbudet av privata tand- läkare inom stödet uppnåddes en viss kostnadsbegränsning.92
Folktandvården ansågs i slutet av 1990-talet vara väl utbyggd i hela landet och brist på vårdgivare i de mindre tättbefolkade delarna sågs inte längre som en risk. I samband med införandet av 1999 års tand- vårdsstöd slopades därför anslutningsbegränsningen för att omfattas av tandvårdsstödet och i stället infördes en anmälan om anslutning till Försäkringskassan.93
Konkurrensverket rapporterade år 1993 att statens ambitioner att begränsa anslutningen av privata aktörer sannolikt bidragit till att konservera marknadsstrukturen och i vissa fall även visat sig vara kontraproduktiv. Konkurrensverket ger som exempel Norrbotten, där privata vårdgivare i början av 1980-talet ansökte om att etableras men hindrades genom en hänvisning till att normen för tandläkar- täthet redan var uppfylld. Detta utan att ta hänsyn till att tandläkarna ofta kunde vara nyrekryterade från tandläkarhögskolan och därmed hade liten erfarenhet och låg produktivitet, samtidigt som tandvårds- behovet var mycket stort. Genom att hindra nyetablering skyddades de etablerade tandläkarna från konkurrens, vilket samtidigt minskade incitamenten till rationalisering och utveckling, likväl patientens möj- lighet till fritt val.94
9.4.2Kvotering av anställningar inom landstingen
Mellan år 1975 och 1983 fanns ett kvoteringssystem som gav Social- styrelsen en möjlighet att mer rättvist fördela anställningar mellan de olika landstingen. Kvoteringssystemet innebar en viss regional om- fördelning av tandläkarresurser, vilken främst avsåg utbyggnad av barn och ungdomstandvård, men även viss förstärkning av vuxentand- vården.95
92Prop. 1995/96:119 Reformerad tandvårdsförsäkring, s. 129.
93Prop. 1997/98:112 Reformerat tandvårdsstöd, s. 50.
94Konkurrensverket, Konkurrens i tandvården, 1993.
95SOU 1982:4 Tandvården under 80-talet, s. 52.
Erfarenheter av tidigare tandvårdsreformer |
SOU 2024:70 |
9.4.3Åldersbegränsning för rätt till offentlig ersättning
Med 1999 års tandvårdsstöd tillfördes ett krav att vård inom tand- vårdsstödet inte får ges av tandläkare eller tandhygienister som har fyllt 65 år. Detta för att underlätta för de yngre att utöva sina yrken i större utsträckning. Samma åldersgräns tillämpades redan för läkare och sjukgymnaster inom privat vårdverksamhet efter riksdagsbeslut.96
Åldersgränsen för rätt till ersättning höjdes år 2001 till 67 år, där- efter år 2003 till 70 år och med en möjlighet att ge dispens.97 Höj- ningen bedömdes kunna leda till att avhjälpa bristen på resurser på vissa ställen och den mer erfarne besitter en värdefull kompetens. Med hänsyn till kvalitetsaspekten ansåg regeringen dock inte att ålders- gränsen kunde avskaffas helt.98
Försäkringskassan anförde, genom en skrivelse till regeringen, att under år 2003 och 2004 skickades 31 ansökningar in om dispens och samtliga fick sin ansökan beviljad. Administrationen ansågs därför vara stor i relation till antalet ansökningar. Socialstyrelsen å sin sida anförde att alla legitimerade oavsett ålder står under deras tillsyn. Regeringen gjorde därför sammantaget bedömningen att regelbördan på företagen skulle minskas och konkurrensen på tandvårdsmarknaden förbättras. Eftersom många pensionsavgångar väntades de närmaste åren ansågs det än viktigare att de äldre yrkesutövarnas kompetens togs till vara. I samband med införandet av dagens tandvårdsstöd år 2008 togs åldersgränsen bort för tandläkare och tandhygienister.99
96Prop. 1997/98:112 Reformerat tandvårdsstöd, s. 50.
97Lagen (2003:360) om ändring i lagen (1962:381) om allmän försäkring.
98Prop. 2002/03:73 Höjd åldersgräns för tandläkares och tandhygienisters rätt till offentlig ersätt- ning, s. 8 f.
99Prop. 2007/08:49 Statligt tandvårdsstöd, s. 94 f.; rskr. 2007/08:145.
10Ett förstärkt högkostnadsskydd
– utredningens analys och överväganden
10.1.1Inledning
Utredningens uppdrag i denna del är att analysera och lämna skalbara förslag på hur tandvårdens högkostnadsskydd kan förstärkas på ett ändamålsenligt och kostnadseffektivt sätt för att mer efterlikna det i övrig vård och där äldre med sämst munhälsa prioriteras. Utredningen ska analysera hur högkostnadsskyddet kan förstärkas på ett sätt som ger incitament som motverkar överutnyttjande bland vårdtagarna av tandvård och som främjar effektiv resursanvändning och vårdkvalitet bland tandvårdens aktörer. Vidare ska utredningen lämna förslag som säkerställer att ett förstärkt högkostnadsskydd inte urholkas av ökade vårdgivarpriser och att satsade medel kommer patienterna till godo.
I det här kapitlet redovisar utredningen sin tolkning och analys av vissa centrala begrepp och formuleringar i utredningsdirektiven och därefter vilka överväganden utredningen mot den bakgrunden gör be- träffande en reforms utformning.
10.1.2Reformens önskade syfte, utformning och effekter
– utredningens tolkning av några centrala begrepp
Om ändamålsenlighet
Hur ska målsättningen om att förstärka högkostnadsskyddet på ett ändamålsenligt sätt förstås? När det gäller det nuvarande högkostnads- skyddets ändamål har detta uttryckts som ”att möjliggöra för individer med stora tandvårdsbehov att få tandvård till en rimlig kostnad.”1
1Prop. 2007/08:49 Statligt tandvårdsstöd, s. 48.
315
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
SOU 2024:70 |
Målet ska uppnås genom att tandvårdsstöd lämnas för tandvård som patienten behöver och som syftar till att åstadkomma frihet från smärta och sjukdomar, förmåga att äta, tugga och tala utan större hinder, eller ett utseendemässigt godtagbart resultat, vilket framgår av 1 kap. 3 § första stycket 2 lagen (2008:145) om statligt tandvårdsstöd. Mot den bakgrunden är en slutsats som ligger nära till hands att ett nytt för- stärkt högkostnadsskydd blir ändamålsenligt om det till en rimlig kost- nad ger behövlig tandvård som syftar till att åstadkomma frihet från smärta och sjukdomar, förmåga att äta, tugga och tala utan större hinder eller ett utseendemässigt godtagbart resultat. För en redovisning av det nuvarande tandvårdssystemet och gällande rätt, se kapitel 3.
I enlighet med detta synsätt bör det förstärkta högkostnadsskyddet för att vara ändamålsenligt omfatta viss, men inte all, tandvård och gälla vissa, men inte alla, patienter. Besök för undersökning och hälso- främjande åtgärder skulle exempelvis kunna undantas eller subventio- neras på annat sätt än genom ett förstärkt högkostnadsskydd med argumentet att sådan tandvård inte direkt syftar till att åstadkomma frihet från smärta och sjukdomar, förmåga att äta, tugga och tala utan större hinder, eller ett utseendemässigt godtagbart resultat. För sådan förebyggande tandvård finns också redan i dag allmänt tandvårdsbi- drag (ATB) och, för vissa patienter, särskilt tandvårdsbidrag (STB).
Mot detta resonemang kan invändas att sådan förebyggande tand- vård som undersökningar och hälsofrämjande åtgärder utgör är viktig, för att inte säga avgörande, för att i tid upptäcka och hindra utveckling av orala sjukdomar som exempelvis karies och parodontit och de skador som dessa i förlängningen medför. I den meningen syftar även denna förebyggande tandvård, åtminstone indirekt, till att åstadkomma fri- het från smärta och sjukdomar och på sikt upprätthålla förmåga att tugga och tala utan större hinder. Någon form av avgränsning med ut- gångspunkt i vad som är mest ändamålsenligt, givet det angivna syftet med reformen, behöver dock göras. Det skulle då kunna vara ända- målsenligt att göra en skillnad mellan tandvård som motiveras av ett konstaterat vårdbehov och därmed bristande munhälsa, exempelvis hos äldre, och förebyggande tandvård till breda grupper av friska patienter i alla åldrar.
Vad som är ett tandvårdsbehov och vad som definierar dålig mun- hälsa är emellertid inte alldeles enkelt att objektivt avgöra på ett sätt som gör att det kan ligga till grund för en för en strikt avgränsning. Munhälsa är kopplad till förmågan att kunna tugga, tala, slippa smärta
SOU 2024:70 |
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
och obehag samt att kunna interagera med andra utan förlägenhet. Tandhälsan kan mätas som kvarvarande och intakta tänder eller som förekomst av karies och parodontit. Ej åtgärdad karies och parodontit kan leda till tandinvaliditet – skadade eller förlorade tänder – som på- verkar ät- och talförmåga. Hur dålig en munhälsa är beror i hög grad på sjukdomens omfattning, hur mycket tandförluster som uppstått och var tandförlusterna finns i bettet. Vårdbehov, däremot, är en mera subjektiv uppfattning hos den enskilde, men är också en mer objektiv uppfattning hos den som ger vård. Hur stora vårdbehov ska vara för att vara ”stora” varierar således mellan grupper av patienter, behandlare och över tid. En person som helt saknar tänder kan vara nöjd med en mindre omfattande behandling i form av avtagbar protes, medan en annan person inte kan tänka sig annat än en implantatstödd fast kon- struktion. För en utförligare beskrivning av munhälsa med mera, se kapitel 4.
En ytterligare avgränsning för att uppnå önskvärd ändamålsenlighet kan göras utifrån tandposition. Protetik för att ersätta förlorade tänder kan på grund av dess position i bettet vara mer eller mindre nödvändig för förmågan att äta, tugga och tala utan större hinder, eller för att upp- nå ett utseendemässigt godtagbart resultat. När 2008 års tandvårdsstöd infördes var implantatprotetiska åtgärder inom tandpositionerna 5–5 ersättningsberättigande, men inte åtgärder på övriga tandpositioner längre bak i munnen med hänvisning till ovan angivna syfte med tand- vårdsstödet. Det fanns dock några undantag för tandposition 6–8. Sedan införandet 2008 har Tandvårds- och läkemedelsförmånsverket (TLV) successivt ändrat föreskrifterna för stödet med innebörden att fler åtgärder blivit ersättningsberättigande. Som exempel är även im- plantat på tandposition 6 samt vissa protetiska åtgärder på tandposi- tion 7 i dag ersättningsberättigande. Denna successiva utvidgning av det statliga åtagandet har kunnat ske eftersom det funnits ekonomiskt utrymme på tandvårdsanslaget för detta.
Om ett förstärkt högkostnadsskydds ändamålsenlighet ska defini- eras som graden av överensstämmelse med syftesformuleringen i 1 kap. 3 § första stycket 2 lagen om statligt tandvårdsstöd, vore det således ändamålsenligt att för det nya förstärkta högkostnadsskyddet åter- införa en sådan begränsning för rehabiliterande och habiliterande vård till tandpositionerna 5–5.
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
SOU 2024:70 |
Om kostnadseffektivitet och effektiv resursanvändning
Begreppen kostnadseffektivitet och effektiv resursanvändning förekom- mer i utredningsdirektiven. Vad är då kostnadseffektivitet och effektiv resursanvändning i ett förstärkt högkostnadsskydd för tandvård?
Inom den nationalekonomiska disciplinen hälsoekonomi är be- greppet kostnadseffektivitet centralt, framför allt i hälsoekonomiska utvärderingar som syftar till att bedöma kostnader och hälsoeffekter i samband med resursanvändning inom hälso- och sjukvården. Det vanligaste angreppssättet är att beräkna kostnadseffektiviteten av en behandling, det vill säga om det finns ett rimligt samband mellan kost- nad för en behandling och behandlingens hälsoeffekter. Kostnadseffek- tivitet är ett relativt begrepp – en behandling kan inte vara kostnads- effektiv i sig själv, utan är det alltid i relation till ett jämförelsealternativ. Jämförelsealternativet kan vara en läkemedelsbehandling, annan sjuk- vårdande behandling eller ingen behandling alls. Exempelvis kan en hälsoekonomisk analys jämföra en ny, effektivare och mer kostsam be- handlingsstrategi med konventionell behandling för att utvärdera om den ökade kostnaden kan motiveras av en ökad hälsoeffekt. Enligt 1 kap. 3 § andra stycket lagen om statligt tandvårdsstöd ska behand- lingens kvalitet och hållbarhet vägas mot kostnaderna. Vården ska syfta till att så långt möjligt bevara munnens vävnader. Detta innebär bland annat att konventionell protetik som sätts på befintliga tänder ska prio- riteras före implantatstödd protetik. Detta hindrar dock inte att exem- pelvis en tandutdragning kan bedömas som den bästa åtgärden och där- för kan anses ersättningsberättigande. Det kan också förekomma att den billigaste åtgärden inte är den som bör vara ersättningsberättigande. En dyrare åtgärd som av hållbarhetsskäl ter sig mer motiverad än en billigare kan berättiga till tandvårdsstöd, om den längre hållbarheten i tillräcklig utsträckning uppväger den högre kostnaden. Vidare är in- riktningen att bland möjliga behandlingsalternativ, bör det alternativ som mest kostnadseffektivt löser vårdbehovet berättiga till ersättning. För att detta ska vara möjligt måste till exempel olika behandlingars kvalitet, hållbarhet och estetik vägas mot kostnaderna. En behandling som har den bästa prognosen på lång sikt är därmed inte alltid det självklara valet om den längre hållbarheten inte kan beläggas, är osäker eller om den inte uppväger den högre kostnaden i tillräckligt stor ut- sträckning.2
2Prop. 2007/08:49 Statligt tandvårdsstöd, s. 161.
SOU 2024:70 |
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
De avvägningar som beskrivs ovan görs av TLV genom kontinuer- lig prövning och vid behov revidering av föreskrifterna för olika till- stånds ersättningsberättigande åtgärder. Att den ersättning som lämnas inom ramen för ett nytt förstärkt högkostnadsskydd blir kostnads- effektiv i hälsoekonomisk mening kan därför lämpligen säkerställas genom att TLV även för ett sådant nytt stöd får till uppgift att konti- nuerligt pröva vilka tillstånd och åtgärder som ska vara ersättnings- berättigande utifrån ovan redovisade principer.
Utredningsdirektivens formuleringar om kostnadseffektivitet och effektiv resursanvändning kan emellertid även förstås som ett önske- mål om en reform med hög precision, i betydelsen att tillförda medel kommer de patienter till del som avses och leder till att dessa patien- ter får lägre tandvårdskostnader. Med detta synsätt bör reformen för att vara kostnadseffektiv i ett första steg utformas så att äldre med sämst munhälsa får lägre tandvårdskostnader än i dag. Mot den bakgrun- den vore det alltså inte, som nämnts ovan, en effektiv resursanvänd- ning med en generell förstärkning för hela befolkningen oavsett tand- hälsa och för alla tillstånd och åtgärder. Ju bättre subventionen förmår att träffa behandlingar som äldre med sämst munhälsa behöver, desto högre grad av resurseffektivitet, givet att syftet är lägre tandvårdskost- nader för just denna grupp. Om syftet är tandvård efter behov och bättre munhälsa, kompliceras emellertid detta antagande av att det kan vara långsiktigt mer kostnadseffektivt att subventionera förebyggande tandvård till grupper som inte ännu utvecklat dålig munhälsa. Utred- ningen tolkar emellertid direktiven så att det primära syftet med re- formen är lägre kostnader för tandvård för äldre patienter som redan lider av dålig munhälsa för att åtgärda deras tandvårdsbehov.
10.1.3Om målsättningen att minska patienters tandvårdskostnader
I den politiska debatten om svensk tandvård har frågan om tandvårds- patienternas kostnader för tandvård återkommande diskuterats. Även om bidragsbrott, bristande kvalitet och tandvårdens kompetenförsörj- ning också renderat mycket uppmärksamhet under senare tid, är en uppfattning som återkommande framförs att ett tandvårdsbesök inte ska behöva kosta mer än ett annat vårdbesök. Denna politiska målsätt- ning återspeglas också i denna utrednings uppdrag – att föreslå ett för- stärkt högkostnadsskydd som mer efterliknar det i övrig vård. Mot
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
SOU 2024:70 |
denna bakgrund kan det vara motiverat att övergripande redovisa vilka kostnader tandvårdspatienter i Sverige har för sin tandvård. Patientens mediankostnad för tandvård 2021 var 1 700 kronor, vilket betyder att hälften av patienterna har en lägre kostnad och hälften en högre kost- nad än 1 700 kronor. Ungefär 25 procent av patienterna hade en kostnad som översteg 3 800 kronor och 5 procent hade en patientkostnad på över 10 800 kronor. För en utförligare redovisning av patientkostnader med mera, se kapitel 6.
Det har återkommande diskuterats om den faktiska eller förvän- tade kostnaden för tandvård i dag hindrar personer från att söka tand- vård trots behov. Antagandet att personer med låg inkomst besöker tandvården mer sällan än personer med hög inkomst går att hitta stöd för i statistik från SCB och Försäkringskassan. Uppgifter om hur stor andel av befolkningen som avstår från tandvård trots behov, varierar emellertid. Vård- och omsorgsanalys som håller i den svenska delen av den internationella enkätundersökningen International Health Policy Survey (IHP), publicerar återkommande uppgifter om detta. 2021 års undersökning riktade sig till personer i åldersgruppen 65 år och äldre, och den visade att andelen äldre som hade avstått från att söka tandvård på grund av kostnaden hade ökat. År 2021 uppgav 11 pro- cent att de hade avstått, jämfört med 7 procent år 2017.
Varför anses då tandvård vara för dyrt för patienterna? Ett skäl skulle kunna vara att den enskildes kostnad för tandvård utgör ett hin- der för att uppnå tandvårdslagens målsättningar om god tandvård på lika villkor för hela befolkningen. Ett annat skäl skulle kunna vara om tandhälsan blev sämre över tid och patientens kostnad bedömdes vara en bidragande orsak till detta. Regeringen skriver i utrednings- direktiven att ett förstärkt högkostnadsskydd skulle innebära lägre tandvårdskostnader för patienterna, vilket kan bidra till en besöksfre- kvens anpassad efter patientens behov och därigenom bättre munhälsa. Denna formulering indikerar att det antagande som ligger till grund för utredningsuppdraget är att lägre kostnader för patienterna skulle leda till att patienter med behov i högre grad än i dag skulle söka tand- vård och att detta på sikt skulle leda till en bättre munhälsa – både bland dessa individer och på befolkningsnivå.
Att vissa grupper med svag ekonomi och stora tandvårdsbehov kan hindras av den faktiska eller förväntade kostnaden, är relativt väl belagt. Att kostnaden skulle utgöra ett hinder för större grupper av befolk- ningen är dock svårare att hitta stöd för, vilket till del illustreras av upp-
SOU 2024:70 |
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
gifterna ovan om tandvårdskostnader och benägenhet att av ekono- miska skäl avstå tandvård trots behov. Ett annat skäl skulle därför kunna vara en ideologiskt motiverad princip om att tandvård, i likhet med övrig vård, i högre grad än i dag bör vara en del av den gemen- samt finansierade välfärden som är tillgänglig för alla till en låg kost- nad för den enskilde. Med detta synsätt och i ljuset av hur övrig vård finansieras, måste tandvårdens finansieringsmodell där patienterna står för cirka 60 procent av kostnaderna onekligen betraktas som en ano- mali. I detta sammanhang vill utredningen uppmärksamma det faktum att Sverige undertecknat FN:s konvention om ekonomiska, sociala och kulturella rättigheter (ESK-konventionen). I FN:s kommitté för eko- nomiska, sociala och kulturella rättigheters vägledning tas bland annat tillgänglighet (accessibility) upp. Betalning för hälso- och sjukvård ska vara rättvis och garantera att vården är ekonomiskt tillgänglig för alla, inklusive ekonomiskt missgynnade grupper. Detta gäller oavsett om vården tillhandahålls av offentliga eller privata aktörer. De fatti- gaste hushållen ska inte tyngas oproportionerligt mycket av utgifter för hälso- och sjukvård jämfört med mer välbärgade hushåll (se kapi- tel 3). Givet att tandvården ses som en del av hälso- och sjukvården kan onekligen diskuteras om den finansieringsmodell som Sverige tillämpar för tandvård är förenlig med nämnda konventionsåtagande. Av artikel 2 i ESK-konventionen framgår dock att rättigheterna i konventionen ska förverkligas gradvis. Om utredningen fullföljer sina direktiv i denna del kan alltså detta betänkande ses som ett förslag till hur Sverige ska ta ett steg på vägen när det gäller att uppfylla mål- sättningarna i konventionen. Att det i dag går att diskutera målupp- fyllelsen i denna del är, såvitt utredningen har kunnat utröna, inte något som utmärker Sverige. De flesta andra europeiska länder har separe- rat tandvård från övrig hälso- och sjukvård såvitt avser finansierings- modellen.3 I Sverige det finns även annan för individen väsentlig vård och behandling för vuxna som inte alls finansieras av samhället, exem- pelvis glasögon vid synnedsättning.
Utredningen vill med resonemanget i detta avsnitt peka på en av utredningsuppdragets mest centrala premisser, nämligen uppfattningen att den andel av tandvårdskostnaden som patienten själv betalar bör vara lägre än den är i dag, framför allt för äldre med sämst munhälsa. Detta är således inte något som utredningen har i uppdrag att närmare
3Se t.ex. Vesterhus Strand, G., m.fl., Tandvårdssystemen i Norden – stora skillnader för socio- ekonomiskt utsatta grupper. Tandläkartidningen, nr 4, 2021.
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
SOU 2024:70 |
analysera eller ta ställning till. Detta ställningstagande har regeringen gjort genom formuleringen av utredningens uppdrag.
10.1.4Om överutnyttjande bland vårdtagarna
Utredningen ska enligt direktiven analysera hur högkostnadsskyddet kan förstärkas på ett sätt som ger incitament som motverkar över- utnyttjande bland vårdtagarna.
I princip alla reformer antas leda till beteendeförändringar och där- igenom dynamiska effekter som kan påverka såväl kostnadseffekti- vitet som statens faktiska kostnader. När det gäller ett förstärkt hög- kostnadsskydd för tandvård har några tänkbara beteendeförändringar pekats ut i utredningsdirektiven. En sådan är överutnyttjande bland vårdtagarna (vilket måste förstås som synonymt med patienterna).
Det mest grundläggande hindret mot överutnyttjande kan sägas ut- göras av portalparagrafen i lagen om statligt tandvårdsstöd som anger vilken tandvård som får omfattas av det statliga tandvårdsstödet. Enligt lagen ska ersättningsberättigande tandvård vara förebyggande tandvård samt tandvård som patienten behöver och som syftar till att åstad- komma frihet från smärta och sjukdomar, förmåga att äta, tugga och tala utan större hinder, eller ett utseendemässigt godtagbart resultat. Överutnyttjande i form av att icke odontologiskt motiverad vård ut- förs inom tandvårdsstödet, ska alltså hindras av bestämmelserna om vad som ska vara ersättningsberättigande där patienten ska ha ett dia- gnostiserat behov – ett visst tillstånd – som motiverar behandling. Estetisk tandvård, utöver vad som behövs för att uppnå ett utseende- mässigt godtagbart resultat, subventioneras således inte. Det är inte behandlaren som gör dessa ställningstaganden om vilken behandling som är ersättningsberättigande utifrån lagens portalparagraf, utan detta framgår i stället av TLV:s föreskrifter om statligt tandvårdsstöd. I före- skrifterna framgår i detalj vilka tillstånd som omfattas och de rekvisit som krävs för att tillstånden ska vara uppfyllda, om det finns sär- skilda dokumentationskrav samt de åtgärder för vård och behandling som är ersättningsberättigande.
Viktiga faktorer som påverkar vårdkonsumtionen är ersättnings- modellen, villkoren för prissättning samt relationen mellan den offent- liga subventionen och patientens kostnad. Genom att patienten – även i ett system med hög subvention – betalar en viss del av kostnaden själv,
SOU 2024:70 |
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
minskar risken för överutnyttjande. Ett viktigt incitament för att mot- verka överutnyttjade är alltså en viss grad av egenfinansiering. Detta är en grundläggande försäkringsteoretisk princip som för andra försäk- ringstjänster vanligen kommer till uttryck genom att kunden betalar en självrisk. I regel gäller den försäkringsteoretiska principen att ju mer omfattande och heltäckande försäkringsskydd, desto högre självrisk.
Det nuvarande statliga tandvårdsstödet med en första karensgräns på 3 000 kronor för 50 procents subvention på referensprisnivå, kan beskrivas som en relativt hög självrisk – i synnerhet jämfört med den öppna hälso- och sjukvården. Som jämförelse kan dock nämnas att högkostnadsskyddet för läkemedel ger kostnadsfri medicin från 2 850 kronor (2024). För de patienten som har omfattande tandvårds- behov och därmed höga kostnader blir självrisken däremot, i relation till den totala kostnaden, lägre. Att betala 15 procent själv vid referens- priskostnader över 15 000 kronor gör patienten mindre priskänslig. Eftersom staten står för en stor del av kostnaden och det råder fri pris- sättning finns dessutom utrymme för vårdgivaren att höja priset utan att patienten väljer att avstå från vård.
Mot denna bakgrund kan konstateras att graden av egenfinansiering därför är central vid utformningen av ett högkostnadsskydd som, å ena sidan ska möjliggöra för patienter med behov att få tandvård till en låg kostnad, men å andra sidan inte ska leda till överutnyttjande, ökade vårdgivarpriser och bristande kostnadskontroll för staten. Givet hur tandvårdsmarknaden fungerar ser utredningen inte att ett förstärkt högkostnadsskydd som, likt övrig hälso- och sjukvård, ger 100 pro- cents subvention redan efter cirka 1 400 kronor, skulle kunna införas utan påtagliga risker för överutnyttjande, bristande kostnadskontroll och minskad resurseffektivitet.
10.1.5Om den fria prissättningens betydelse för patienters tandvårdskostnader
De förslag som utredningen lämnar ska säkerställa att ett förstärkt hög- kostnadsskydd inte urholkas genom ökade vårdgivarpriser och att sat- sade medel kommer patienterna till godo. Mot den bakgrunden har det varit nödvändigt för utredningen att analysera och bedöma om den nu- varande fria prissättningen på tandvård kan utgöra ett hinder mot detta.
När den fria prissättningen infördes 1999 anfördes ett antal argu- ment för en sådan modell. Det ansågs att den fastställda arvodesnivån
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
SOU 2024:70 |
i tandvårdstaxan som tillämpats sedan 1974 inte utvecklats i takt med kostnadsökningarna inom branschen. Detta ansågs ha lett till mins- kade investeringar i lokaler, utrustning och personalutveckling. Avsak- naden av priskonkurrens bedömdes ha inneburit att det inte var möjligt att få en bild av vårdgivarnas verkliga kostnader för att bedriva tandvård. Vidare anfördes att flera folktandvårdsverksamheter redovisade ett underskott för allmän vuxentandvård.
Av förarbeten till reformen om avskaffande av den dåvarande pris- regleringen framgår att det fördes vissa resonemang om de förväntade konsekvenserna av fri prissättning. I det betänkande som låg till grund för reformen (SOU 1998:2) anfördes att ett avskaffande av prisregler- ingen skulle kunna tänkas medföra en omgående generell prishöjning med hänsyn till de missnöjesyttringar som fanns beträffade den dåvar- ande arvodesnivån. Utredningen bakom betänkandet ansåg emellertid att de krafter som skulle verka mot en sådan vid tidpunkten var ovanligt starka. Utredningen konstaterade att det vid tidpunkten rådde ett över- skott på tandläkare och konkurrensen var stor, i synnerhet i storstads- områdena. För det andra bedömdes det privata konsumtionsutrymmet hos många patienter vara litet och efterfrågan på tandvård hade sjunkit. För det tredje anfördes att folktandvårdens priser skulle komma att sättas genom politiska beslut och bli allmänt kända och därigenom tjäna som jämförelsepriser. Det konstaterades att priserna inom folk- tandvården måste sättas med hänsyn till konkurrensen med privat- tandvården och till patienternas villighet att betala samt till kommunal- lagens krav på att verksamheten inte får drivas i vinstsyfte. Utredningen utgick dock från att folktandvårdens priser skulle komma att sättas på en sådan nivå att verksamheten blev självbärande och att subvention från andra verksamheter undveks. I de fall folktandvården hade sär- skilda kostnader, till exempel för lokalisering i glesbygd, borde dessa täckas i särskild ordning av landstinget och inte tas ut genom höjda patientavgifter. Slutligen uttryckte utredningen att det var viktigt att följderna av en avreglering av priserna noga följdes upp. Om avregler- ingen ledde till en oacceptabel prishöjning, borde det på nytt övervägas om begränsningar skulle införas.
En konsekvens av den fria prissättningens införande 1999 blev enligt SCB att priserna under det första året höjdes med 23 procent (se kapi- tel 9). Enligt utredningen Tandvårdsöversyn 2000 kunde detta förklaras av att tandvården var mer underfinansierad än vad som förmodades och att en ekonomisk upphämtning genom prishöjningar var nödvän-
SOU 2024:70 |
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
dig för att långsiktigt garantera tillgången på personal, vårdens kvalitet, en tillfredsställande arbetsmiljö med mera. En annan förklaring kunde enligt den utredningen vara att landstingens bidrag till folktandvår- dens vuxentandvård var större än förväntat, till exempel genom till- lämpningen av mervärdesskattereglerna eller olika former av subven- tioner och att dessa obalanser kunnat rättas till genom prisökningar inom vuxentandvården. En tredje möjlig förklaring som anfördes var att den priskonkurrens som förväntades uppstå till följd av ett tand- läkaröverskott aldrig uppkom på grund av utflyttningen till andra länder. I stället kunde vårdgivarna höja sina priser och minska kraven på produktivitets- och effektivitetsökningar.4 För en utförligare be- skrivning av införande och erfarenheter av den fria prissättningen, se kapitel 9.
I dag, tjugofem år efter den fria prissättningens införande, kan kon- stateras att vårdgivarpriserna på tandvård har ökat betydligt mer än den allmänna prisutvecklingen. Försäkringskassan, och tidigare Riksförsäk- ringsverket (RFV), har i flera rapporter undersökt prisutvecklingen för både privata och offentliga vårdgivare. Undersökningarna visar en total prisökning för olika behandlingspaket under perioden 1998–2004 som i de flesta fall legat långt över ökningarna av KPI. Även Statistiska Centralbyrån (SCB) har följt prisutvecklingen. Som nämnts steg patientpriserna under det första året efter det att den statliga pris- regleringen på tandvårdsmarknaden avskaffades 1999 med 23 procent. Prisökningstakten har därefter fortsatt att ligga över både KPI totalt och KPI för tjänster. För hela perioden 1998–2005 var prisökningen för tandvård 80 procent medan totala KPI ökade med 9 procent och KPI för tjänster med 20 procent. Denna ökning kan delvis förklaras av den så kallade 65-plusreformen som innebar kraftiga subventioner av protetik. Även efter 2008 års tandvårdsreform steg priserna betyd- ligt. Enligt TLV steg det genomsnittliga vårdgivarpriset med 11 pro- cent direkt efter införandet av 2008 års tandvårdsreform, rensat för den allmänna prisutvecklingen och för förändring i patientstockens sam- mansättning (se kapitel 9).
De senaste uppföljningarna av vårdgivarpriser som TLV gjort visar att prisökningarna fortsätter. Sedan 2008 kan justeringar av referens- priserna som TLV fastställer, aggregerade till ett referensprisindex, användas som utgångspunkt för att studera prisutvecklingen. TLV sätter referenspriserna så att de ska motsvara den genomsnittliga kost-
4SOU 2001:36 Bättre tandvårdsförsäkring för äldre, s. 103.
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
SOU 2024:70 |
nad i Sverige som krävs för att utföra tandvård av god standard. Under perioden 2010–2016 ökade referenspriserna och vårdgivarpriserna i ungefär samma takt. Men sedan 2017 har vårdgivarpriserna stigit snab- bare än referenspriserna. Detta gäller både folktandvårdens och de pri- vata vårdgivarnas priser. Att vårdgivarnas priser sedan 2017 ökar i en högre takt än referenspriserna kan, enligt TLV, bero på att vårdgivaren har högre kostnader än genomsnittskostnaden som TLV använder i sina beräkningar, eller att marknaden tillåter högre vinster än vad TLV förutsätter i sina beräkningar. Det är värt att notera att TLV kontinuer- ligt arbetar för att säkerställa att referenspriserna motsvarar den genom- snittliga produktionskostnaden och dess utveckling.
Referensprisindex ökade med 10 procent mellan 2019 och 2023. Under motsvarande period ökade privattandvårdens priser med 17 pro- cent och folktandvårdens priser med 15 procent. Även folktandvår- dens politiskt beslutade priser ökade alltså i en högre takt än referens- priserna. Folktandvården har i genomsnitt priser som ligger 13 procent över referenspriset, medan den privata sektorn har en genomsnittlig avvikelse på 23 procent över referenspriset. Priserna varierar mellan olika regioner både inom den privata sektorn och folktandvården. Avvikel- sen är särskilt stor för tandstödd protetik och implantat, medan den är lägre för undersökningsåtgärder och förebyggande tandvård. Avvikel- sen från referenspriset har, som nämnts, ökat sedan 2019 och det är en större andel av patienterna som betalar höga priser. År 2022 mötte drygt en av tio patienter ett pris som låg nära referenspriset, jämfört med två av tio patienter år 2019. Var tredje patient betalar ett pris som överstiger referenspriset med mer än 20 procent. Trots införandet av den nuvarande prisjämförelsetjänsten i TLV:s regi år 2020 har prissprid- ningen inte minskat sedan 2019. Enligt utredningen kan det inte ute- slutas att prisjämförelsetjänsten framför allt blivit ett redskap för vård- givarna att jämföra sina priser med konkurrenterna på orten, för att se om det finns utrymme för ytterligare prishöjningar, än ett redskap för patienterna att jämföra och ytterst utmana tandvårdens prissättning.
Prisökningarna i kombination med det nuvarande systemets ut- formning där patienten betalar 100 procent av mellanskillnaden mellan referenspris och vårdgivarpris, innebär att de patienter som konsumerar tandvård i dag får betala mer för sin tandvård. Samtidigt har tand- hälsan på befolkningsnivå förbättrats och tandvårdsbesöken sjunker, framför allt i folktandvården, Detta skulle, något förenklat, kunna tol- kas så att färre personer har behov av omfattande tandvårdsåtgärder
SOU 2024:70 |
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
i dag än 2008. Trots detta upprätthålls, eller till och med ökar, omsätt- ningen i den privata tandvårdsbranschen, vilket skulle kunna ses som en indikation på att prisökningarna blivit ett sätt för tandvårdsföre- tagen och folktandvården att kompensera för en minskad tandvårds- konsumtion. Detta förhållande kan också beskrivas som att allt färre patienter får betala alltmer för sin tandvård. För en utförligare beskriv- ning av vårdgivarpriser med mera, se kapitel 6.
Utredningens generella uppfattning är att den typ av tredjeparts- finansiering som en hög statlig subvention innebär, är svår att kom- binera med fri prissättning, utan att det leder till oskäligt höga vård- givarpriser. Orsaken till detta är främst att varken patienter eller vårdgivare har några betydande incitament att begränsa kostnaderna. Tandvårdsmarknaden präglas dessutom av det som inom nationaleko- nomin brukar beskrivas som asymmetrisk information, det vill säga att en part har bättre information och kunskap inför en transaktion än den andra parten. Tandvårdspatienter har generellt dåliga förutsättningar att agera marknadsmässigt rationellt i valet av behandling eller behand- lare, i synnerhet när mer kostsamma och omfattande behandlingar ska göras. När det gäller basundersökningar och andra besök som inne- bär det första insteget till marknaden, fungerar priskonkurrensen generellt sett bättre och patienten har bättre förutsättningar att göra informerade val. Detta förutsätter dock att det finns så många olika vårdgivare på en ort att en konkurrens om patienterna uppstår. I dags- läget ser marknaden i princip bara ut så i ett fåtal större städer.
Genom att tandvårdsersättning ges upp till referenspris utgörs ris- ken för att staten drabbas av kostnadsökningar vid fri prissättning av högt subventionerad tandvård främst av risken för överkonsumtion
–att mer tandvård utförs än vad som är odontologiskt motiverat. De som drabbas hårdast av höga kostnader är patienterna. Om patienternas priskänslighet minskar till följd av en hög statlig subvention skapas samtidigt förutsättningar för vårdgivaren att höja priserna. Konsekven- sen blir sannolikt att såväl statens som patienternas kostnader ökar och reformens önskade effekt helt eller delvis urholkas.
Utredningen tolkar direktiven så att uppdraget är att utforma det förstärkta högkostnadsskyddet på ett sätt som inte leder till ökade vårdgivarpriser – på tandvårdsmarknaden i allmänhet och på den tand- vård som omfattas av det nya högkostnadsskyddet i synnerhet. Detta talar enligt utredningens bedömning möjligen för att den tandvård som berättigar till särskilt hög subvention inte bör omfattas av den fria
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
SOU 2024:70 |
prissättningen. Att den fria prissättningen bibehålls på delar av tand- vårdsmarknaden riskerar samtidigt att leda till att vårdgivarna höjer priserna på denna tandvård för att kompensera för minskade intäkter på den prisreglerade tandvården. Därför bör prisutvecklingen på övrig subventionerad tandvård noga följas upp i syfte att kunna vidta åtgär- der för att stävja en oskälig prissättning på denna tandvård.
10.1.6Om att mer efterlikna högkostnadsskyddet i övrig vård
Vad innebär det att förstärka tandvårdens högkostnadsskydd så att det mer efterliknar det i övrig vård? Inledningsvis bör klargöras att det inte är tandvårdssystemet som helhet som mer ska efterlikna den öv- riga hälso- och sjukvårdens system. Hade detta varit innebörden av uppdraget hade utredningen rimligen behövt överväga förändringar av finansieringsmodellen, huvudmannaskapet och andra strukturför- ändringar av själva tandvårdssystemet. Strikt tolkat avser uppdraget endast tandvårdsersättningen, det vill säga den del av det nuvarande statliga tandvårdsstödet som i dagligt tal kallas högkostnadsskyddet. Regeringen skriver dock att i samband med en förändring av tand- vårdens högkostnadsskydd behöver övriga delar i systemet för det stat- liga tandvårdsstödet ses över och anpassas. Övriga delar i systemet för det statliga tandvårdsstödet tolkar utredningen i första hand som ATB och STB, även om exempelvis kontroll- och utbetalningsfrågor också skulle kunna ses som en del av det statliga tandvårdsstödet. De regio- nala särskilda tandvårdsstöden för vuxna och regionernas barn- och ungdomstandvård omfattas således inte av uppdraget.
Det tillvägagångssätt som ligger närmast till hands för att skapa ett förstärkt högkostnadsskydd för tandvård som mer efterliknar det i övrig vård, är att justera ersättningsgrader och beloppsgränser i syfte att den kostnad som patienten betalar för tandvården blir lägre än i dag. En beloppsgräns på cirka 1400 kronor per år och med 100 procents sub- vention av kostnader därutöver, är den kombination av beloppsgräns och ersättningsgrad som mest liknar den övriga hälso- och sjukvårdens för öppenvård. En ytterligare komponent i ett högkostnadsskydd hand- lar om vad patienten betalar vid varje vårdbesök. En modell med en patientavgift för ett tandvårdsbesök i nivå med dito för besök i övrig öppen hälso- och sjukvård skulle onekligen göra att tandvårdsstödet mer liknade det för öppenvård enligt HSL. Med nuvarande patient-
SOU 2024:70 |
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
avgifter enligt HSL kan en patient göra cirka 5 vårdbesök innan be- loppsgränsen på cirka 1 400 kronor uppnåtts och vården blir avgiftsfri. Det är relativt få patienter som besöker tandvården med motsvarande årlig frekvens, vilket gör den övriga hälso- och sjukvårdens modell mindre lämplig att efterlikna i detta avseende.
Ett förstärkt högkostnadsskydd för tandvård som innebär ett årligt karensbelopp på samma nivå som övrig hälso- och sjukvård och med 100 procents subvention därutöver, är tekniskt fullt möjlig att genom- föra. Som redovisats i avsnittet ovan är det emellertid utredningens bedömning att en sådan reform riskerar att bli kraftigt vård- och kost- nadsdrivande, eftersom varken patient eller vårdgivare har några incita- ment för att begränsa vårdkonsumtionen i synnerhet om den fria pris- sättningen bibehålls.
Ett delvis annat sätt att närma sig frågan om att efterlikna övrig hälso- och sjukvård är att utgå från vilken typ av tandvårdsåtgärder som i första hand bör subventioneras om högkostnadsskyddet mer ska likna det inom övrig hälso- och sjukvård. En allmän hälsoundersökning på patientens initiativ i primärvården5 utan medicinsk indikation om- fattas i regel inte av öppenvårdens högkostnadsskydd och kostar därför någon eller några tusen kronor för patienten. Om ett vårdbehov iden- tifieras vid hälsoundersökningen kommer däremot efterföljande be- handling att omfattas av högkostnadsskyddet och kosta patienten några hundralappar per besök.
Hälso- och sjukvården har av tradition inte haft ett fokus på före- byggande insatser, med undantag för vissa screeningprogram. I den tidigare sjukvårdslagen (1962:242) var den förebyggande vården inte reglerad utan kravet var enbart att erbjuda sjukvård. Frivilligt byggde dock landstingskommunerna upp bland annat mödra- och barnhälso- vård. I förarbetena till dåvarande hälso- och sjukvårdslagen (1982:763) lyftes ett utvidgat ansvar för landstingen att förebygga ohälsa hos be- folkningen genom insatser riktade såväl mot individen som livsmiljön. Åtgärder för att medicinskt förebygga fördes därför till definitionen av hälso- och sjukvård i den inledande bestämmelsen. Som vägledande principer framhölls att hälso- och sjukvårdens vårdansvar bör begränsas till att omfatta sådana vårdbehov som bedöms kräva insatser av medi- cinsk utbildad personal, eller av sådan personal i samarbete med annan personal. Det förebyggande och uppspårande arbetet inom hälso- och sjukvården borde till stor del förläggas till skolhälsovården, stude-
5Exempelvis för att teckna en liv- och sjukförsäkring av högre belopp.
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
SOU 2024:70 |
randehälsovård och företagshälsovården.6 Som individinriktade före- byggande åtgärder nämndes i förarbetena åtgärder för att förhindra uppkomsten av sjukdom såsom vaccin, samt uppspårande verksamhet riktad mot sjukdom eller dess förstadium.7 Det är dock utredningens bedömning att det är medicinskt motiverad vård och behandling som i första hand subventioneras. Förebyggande hälsoundersökningar utan medicinsk indikation ges i stället till timtaxa eller till en fastställd av- gift utan subvention. En motsvarande modell för tandvården skulle kunna innebära att förebyggande undersökningar – så kallad basunder- sökningar – inte omfattades av det förstärkta högkostnadsskyddet, medan eventuell efterföljande vård och behandling gjorde det.
10.1.7Om skalbarhet
Utredningen har övervägt hur uppdraget att lämna skalbara förslag bör tolkas. Av direktiven framgår att reformen ska utformas på ett sätt som gör det möjligt att inkludera den övriga befolkningen. Mot bak- grund av den formuleringen utgår utredningen från att skalbarhet ska förstås som möjligheten att utvidga reformen från att initialt gälla en begränsad del av befolkningen – äldre med sämst munhälsa – till att gälla fler delar av befolkningen och slutligen hela befolkningen. Det är så- ledes inte primärt skalbarhet i betydelsen att ge en målgrupp ett visst förstärkt högkostnadsskydd i ett första steg och sedan utvidga detta till att bli mer omfattande, men fortfarande till samma målgrupp.
Givet dessa inledande överväganden kan ett system för statligt tand- vårdsstöd vara skalbart på ett antal olika sätt, varav några kommenteras nedan.
För det första kan ålder användas som kriterium för att precisera vil- ken grupp det förstärkta högkostnadsskyddet avser att nå. Ålderskri- teriet används i dag i det statliga tandvårdsstödet för att differentiera ATB på olika nivåer. Hypotetiskt sett skulle en reform kunna göras skalbar genom att den stegvis inkluderade fler åldersgrupper för att slutligen omfatta hela befolkningen. En fördel med åldersgränser är att de är enkla för myndigheter och vårdgivare att kommunicera och för patienter och allmänhet att förstå. En nackdel är att det kan vara ett trubbigt kriterium för att med önskvärd precision nå en specifik grupp,
6Prop. 1981/82:97 om hälso- och sjukvårdslag, m.m., s. 44.
7Prop. 1981/82:97 om hälso- och sjukvårdslag, m.m., s. 37 och 111.
SOU 2024:70 |
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
exempelvis med en viss tandhälsoprofil. Även om tandhälsan på befolk- ningsnivå försämras med stigande ålder, finns det stora variationer bland äldre när det gäller tandhälsa och tandvårdskonsumtion. Allt fler äldre har många kvarvarande och intakta tänder även i hög ålder. En nackdel med ett ålderskriterium är risken att individen som snart kom- mer att uppnå åldersgränsen för tillhörighet till ökad subvention väljer att avvakta behövlig behandling och patientens tandhälsa försämras.
Ett annat tillvägagångssätt skulle kunna vara att justera ersättnings- grader och beloppsgränser. En fördel med detta tillvägagagångssätt är att det är en tekniskt relativt enkel lösning, eftersom det nuvarande högkostnadsskyddet bygger på en kombination av dessa två kriterier
–beloppsgränserna 3 000 kronor och 15 000 kronor samt ersättnings- graderna 50 respektive 85 procent. Tillvägagångssättet är dock trub- bigt för att i första hand nå de äldre med sämst tandhälsa, alternativt behöver olika högkostnadsgränser införas för olika åldrar tillsammans med övergångsregler för vad som gäller om patienten under en behand- ling uppnår en ny åldersgräns.
En tredje möjlig metod för att göra en reform skalbar skulle kunna vara att utgå från vilken tandvårdsbehandling som är mest ändamåls- enlig att subventionera i ett första, i ett andra, i ett tredje steg och så vidare. En sådan modell skulle kunna utgå från att avgränsa ett antal tillstånd och åtgärder där exempelvis åtgärder föranledda av ett stort tandvårdsbehov subventionerades i ett första steg. En fördel med en reform som utgår från en förstärkt subvention av vissa tillstånd och åtgärder är att subventionen i högre grad än de ovan nämnda kan ges efter behov. Om en patient exempelvis har ett konstaterat behov av om- fattande reparativa åtgärder kan en subvention av dessa specifikt vara kostnadseffektivt – givet reformens syfte – i jämförelse med generella höga subventioner till alla patienter för all tandvård. En nackdel med en sådan modell är att det kan bli komplicerat för tandvården att kom- municera hur systemet är konstruerat och svårt för patienterna att förstå systemet. Det kan uppfattas som ett svåröverskådligt system. Det förekommer att patienter avstår från att besöka tandvården på grund av oro för att det kommer att innebära höga kostnader. Att nå den kategorin patienter med tydlig information om att vissa tillstånd och åtgärder är subventionerade, men inte andra, skulle vara en stor utmaning.
En ytterligare metod för att skala upp reformen vore att på sikt utgå från den riskbedömning och riskgruppering som föreslogs i SOU 2021:8
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
SOU 2024:70 |
och på så sätt fånga upp övriga åldrar som har hög risk för oral sjuk- dom, eller progression av befintlig sjukdom. Om detta se vidare kapi- tel 7 och 12.
Utredningens sammanvägda bedömning är att reformens skalbar- het bör konstrueras så att den bygger på enkla rekvisit som kan justeras inom ramen för samma grundmodell. Utvidgningen (skalbarheten) be- höver kunna göras för olika grupper i befolkningen utan större inne- hållsliga förändringar. Slutligen är det också viktigt att skalbarheten görs på ett sätt som gör det möjligt att kostnadsberäkna respektive steg inklusive dynamiska effekter. För en utförligare beskrivning av dyna- miska effekter och hur utredningen valt att beräkna dessa, se kapitel 15.
10.1.8Om sambandet mellan munhälsa och övrig hälsa
I utredningsdirektiven ges relativt stort utrymme åt en beskrivning av sambandet mellan munhälsa och övrig hälsa. Det finns ett gott veten- skapligt stöd för att det föreligger ett samband mellan munhälsan och det övriga hälsotillståndet, exempelvis mellan munhälsa och hjärt- och kärlsjukdom.
Utredningen om jämlik tandhälsa föreslog 2021 en reformering av de särskilda regionala tandvårdsstöden. Förslaget innebar i korthet att dagens regionala särskilda tandvårdsstöd skulle upphöra och ersättas av ett statligt selektivt tandvårdsstöd. Detta statliga selektiva tandvårds- stöd skulle kopplas samman med dagens statliga tandvårdsstöd och hanteras av Försäkringskassan.
Det är utredningens bedömning att de förslag som lämnades av Ut- redningen om jämlik tandhälsa skulle innebära förbättringar i omhän- dertagandet av de patienter som på grund av det övriga hälsotillståndet har en försämrad munhälsa, eller där munhälsan påverkar patientens övriga hälsotillstånd. Dagens regionala tandvårdsstöd riskerar att ex- kludera patienter med särskilda behov på grund av de snäva rekvisit som finns i tandvårdsförordningen (1998:1338). Denna utredning kom- mer dock inte att lämna förslag om de regionala stöden, eftersom ut- redningens uppdrag endast rör det statliga tandvårdsstödet. Äldre per- soner med försämrad salivsekretion kan i dag, om de uppfyller ställda krav i förordningen8 och föreskrifter9, få STB inom statligt tandvårds-
84 a § 1, 2 eller 3 förordningen (2008:193) om statligt tandvårdsstöd.
94–7 §§ Socialstyrelsens föreskrifter (2012:16) om särskilt tandvårdsbidrag.
SOU 2024:70 |
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
stöd för förebyggande tandvård. Äldre personer med försämrad moto- rik kan, om de stora svårigheterna att sköta sin munhygien beror på de i 3 a § tandvårdsförordningen utpekade sjukdomarna och tillstån- den, ges tandvård till hälso- och sjukvårdsavgift (fastsittande protetik omfattas inte). Äldre personer som har ett varaktigt behov av omfat- tande vård- och omsorgsinsatser kan under vissa förutsättningar även erbjudas nödvändig tandvård till hälso- och sjukvårdsavgift. Dessa per- soner har således redan i dag ett tandvårdsstöd som är del av öppen- vårdens högkostnadsskydd och är inte i behov av ett förstärkt hög- kostnadsskydd. Det finns dock personer som i dag inte omfattas av regionernas särskilda tandvårdsstöd men som har liknande svårig- heter. För dessa kommer ett förstärkt statligt högkostnadsskydd få stor betydelse.
10.1.9Om att förutsättningarna för tillgången till tandvård behöver stärkas
I utredningsdirektiven skriver regeringen att förutsättningarna för till- gången till tandvård behöver stärkas. Regeringen skriver vidare att målsättningen med ett förstärkt högkostnadsskydd är att patienter i högre grad ska kunna besöka tandvården efter behov och därmed få bättre munhälsa. Tidigare i detta kapitel har utredningen diskuterat målsättningen att minska patienternas kostnader, vilket kan vara ett sätt att göra tandvården tillgänglig för fler. Det främsta hindret mot tillgång till tandvård är emellertid, enligt utredningens bedömning, inte kostnaden utan ett bristande utbud av tandvård i stora delar av landet. En prisreglering innebär att det blir mindre lönsamt att bedriva tandvård, vilket riskerar att ytterligare begränsa utbudet av tandvård. En grundläggande förutsättning för att genom en högre subvention få fler att besöka tandvården, är att det också finns en kapacitet i tand- vården att möta denna förväntat ökade efterfrågan. Att behandlingen genom en hög statlig subvention blir billigare för patienten, spelar i praktiken ingen roll om det ändå inte finns en behandlare tillgänglig som kan utföra behandlingen. I dag är tandvårdens kapacitet i stora delar av landet starkt begränsad av svårigheterna att rekrytera och behålla tandläkare och tandhygienister. Enligt Socialstyrelsens årliga uppfölj- ningar uppger 17 av 21 regioner att det råder en brist på tandläkare och 19 av 21 regioner att det råder en brist på tandhygienister (2022). Fram- för allt folktandvården har påtagliga problem att upprätthålla kapaci-
Ett förstärkt högkostnadsskydd – utredningens analys och överväganden |
SOU 2024:70 |
teten. Detta avspeglar sig i minskad produktion och färre patienter som får vård. En beskrivning av denna utveckling återfinns i kapitel 6.
Utredningens samlade bedömning är mot denna bakgrund att ett förstärkt högkostnadsskydd bör utformas så att det också har en viss regionalt omfördelande effekt. Villkoren för att bedriva tandvård utan- för storstadsregionerna behöver förbättras samtidigt som tendenserna till utbudskoncentration i storstadskommunerna behöver motverkas. Den nuvarande obalansen mellan stad och land när det gäller personal- tillgång utgör ett hot mot hela systemets ändamålsenlighet och resurs- effektivitet. Det statliga tandvårdsstödet med ett referensprissystem
ikombination med automatiserad utbetalning till vårdgivaren av patien- tens ersättning, lämpar sig enligt utredningen relativt väl som instru- ment för regional omfördelning av statliga resurser. Detta är därför något som bör övervägas i samband med införandet av ett förstärkt högkostnadsskydd.
11Särregler för tandvård för asylsökande och för vissa utlänningar som saknar nödvändiga tillstånd
– analys och överväganden
11.1Inledning
I det här kapitlet redovisar utredningen sin tolkning av begrepp och formuleringar samt analys och överväganden i den del av uppdraget som gäller särregler för avgifter för tandvård för asylsökande och för vissa utlänningar som saknar nödvändiga tillstånd. I kapitlet motiverar utredningen även varför vissa avgränsningar gjorts avseende vilka patientgrupper som kommer att omfattas av förslagen.
I kapitlet aktualiseras följande av de grupper av utlänningar som nämnts i avsnitt 3.4:
•barn
•bevispersoner
•massflyktingar
•asylsökande
•utlänningar som hålls i förvar
•asylsökande med flera som håller sig undan verkställighet
•asylsökande med flera vars rätt till ekonomiskt bistånd från Migra- tionsverket har upphört
•andra utlänningar som saknar nödvändiga tillstånd
335
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
•EU-medborgare utan uppehållsrätt
•utlänningar som medgetts rätt att vistas i Sverige medan ansökan prövas
•transitflyktingar.
11.2Utgångspunkter
11.2.1Den så kallade 50-kronorsregeln ska tas bort för vuxna
Av utredningens direktiv framgår att det enbart är de ekonomiska sär- reglerna som omfattas av uppdraget. De särregler som åsyftas måste enligt utredning vara reglerna om att vuxna asylsökande med flera och utlänningar utan nödvändiga tillstånd ska betala 50 kronor för tandvård som inte kan anstå, det vill säga den så kallade 50-kronors- regeln. Det är en särregel i den bemärkelsen att vuxna boende i Sverige till skillnad från de berörda utlänningarna enligt huvudregeln ska be- tala det pris som tandvårdsgivaren har fastställt.
Med hänsyn till att uppdraget enbart får anses omfatta 50-kronors- regeln, avser utredningen inte att specifikt utreda eller föreslå ändringar vad gäller Migrationsverkets bidrag till tandvårdskostnader i andra fall än när det gäller tandvård som inte kan anstå. Detsamma gäller reg- lerna om vilka vårdgivare som omfattas av ansvaret och möjligheten i den berörda lagstiftningen att utföra tandvård som inte kan anstå.
11.2.2Rätt till tandvård som inte kan anstå
förutsätter att patienten har råd med tandvården
I utredningens direktiv görs det tydligt att reglerna för de grupper som omfattas av uppdraget inte ska ändras så att det påverkar rätten till tandvård som inte kan anstå. Frågan är vad som menas med att rätten till tandvård som inte kan anstå inte ska påverkas. De aktuella bestämmelserna är inte utformade som en rättighetslagstiftning. Det som är reglerat är snarare regionernas skyldigheter att erbjuda hälso- och sjukvård inklusive tandvård. Mot bakgrund av lagstiftningshisto- riken och de motiv som legat bakom regionernas skyldighet (se av- snitt 3.4) har utredningen tolkat direktiven så att denna skyldighet ska finnas kvar samtidigt som de berörda utlänningarna ska ha möj-
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
lighet att vända sig till huvudmännen för tandvården. Tandvården ska med andra ord vara tillgänglig vid behov som inte kan anstå.
En situation där enbart osubventionerad hälso- och sjukvård erbjuds oavsett patientens betalningsförmåga kan enligt utredningen inte jäm- ställas med att denna vård är tillgänglig. Vården ska även erbjudas utan diskriminering varmed menas att det inte ska finnas osakliga skillna- der i förhållande till den vård som erbjuds boende.
Mot bakgrund av ovanstående stycke drar utredningen slutsatsen att det ingår i dess uppdrag att lämna förslag som bevarar rätten till tandvård som inte kan anstå, inte bara i formell mening, utan även i den bemärkelsen att tandvården ska vara tillgänglig. Med tillgänglig avses bland annat att de berörda utlänningarna ska ha råd att ta tandvården i anspråk.
Eftersom det är rätten till tandvård som inte kan anstå som ska bevaras har utredningen inte närmare undersökt om det hade funnits utrymme att ta bort särreglerna på så sätt att omfattningen av den erbjudna tandvården hade minskats, exempelvis till att enbart omfatta akut eller omedelbar tandvård.
Om utredningen skulle föreslå en försämring när det gäller tand- vårdens tillgänglighet, bör målsättningen vara att försämringen ska vara rimlig inom ramen för tillgängliga resurser.
Utredningen kommer initialt att analysera vilka patientgrupper som kan anses omfattade av uppdraget och vars särregler ska tas bort. Därefter kommer utredningen i ett andra steg att analysera hur detta kan ske och vilka följdändringar av annan lagstiftning som krävs för att rätten till tandvård som inte kan anstå ska finnas kvar på det sättet att de berörda utlänningarna har råd att ta den i anspråk.
11.3Vilka patientgruppers särregler ska tas bort?
11.3.1Barn och så kallade bevispersoner
Som framgår av kapitel 3 ska barn och bevispersoner erbjudas vård i samma omfattning som bosatta inom regionen. Alla barn, oavsett om de är boende i Sverige eller inte, omfattas i och för sig av en eko- nomisk särregel i form avgiftsfri tandvård. Eftersom denna princip i praktiken inte har någon koppling till barns migrationsrättsliga status och eftersom utredningens direktiv inte nämner de regler som styr avgifter för tandvård till barn i målgruppen för detta betänkande, drar
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
utredningen slutsatsen att den avgiftsfria tandvården för utländska barn inte i något fall ska ändras.
När det gäller bevispersoner nämns i direktivet inte något om att de inte längre ska erbjudas tandvård på samma villkor som bosatta. Efter- som det inte redan finns samma typer av ekonomiska särregler för dem som för asylsökande finns således inte heller något utrymme för utred- ningen att föreslå ändringar.
11.3.2Massflyktingar
Massflyktingars avgifter för tandvård följer i dag samma regelverk som tandvård som utförs på asylsökande. Migrationsrättsligt följer gruppen dock ett annat regelverk än asylsökande. När det gäller medlemssta- ternas skyldigheter gentemot massflyktingar framgår av redogörelsen i kapitel 3 att medlemsstaterna ska se till att personer som åtnjuter till- fälligt skydd får sina behov tillgodosedda när det gäller social välfärd och uppehälle samt sjukvård. Det framgår också att medlemsstaterna får begränsa sina skyldigheter att erbjuda social välfärd och uppehälle så att de nämnda insatserna endast beviljas om personen i fråga saknar tillräckliga medel. Denna begränsning av medlemsstaternas skyldig- heter gäller inte uttryckligen sjukvård enligt direktivets svenska lydelse. Det är i vart fall inte tydligt att så är fallet. En jämförelse med lydel- sen på andra språk, inte minst tyska, ger visserligen en mer komplex bild av bestämmelsens innebörd.1 Vidare sägs inget om huruvida det är möjligt för medlemsstaterna att ta ut avgift av dem med betalnings- förmåga om de senare beviljas ekonomiskt stöd för att täcka kostna- derna eller om de visar sig att de hade egna medel vid tidpunkten för behandlingen. Mot bakgrund av osäkerheten kring massflyktsdirek- tivets innebörd och att gruppen massflyktingar inte nämns i utred- ningsdirektiven är det utredningens uppfattning att det inte bör ingå i utredningens uppdrag att ta bort särreglerna när det gäller tandvård som omfattas av massflyktsdirektivet.
I sammanhanget kan påpekas att utredningen, oavsett hur mass- flyktsdirektivet ska tolkas, inte kan se några hinder för att ta bort sär- reglerna för personer som enligt svenska regler betraktas som massflyk-
1Den tyska lydelsen av direktivets artikel 13.2 är: Die Mitgliedstaaten sehen vor, dass die Personen, die vorübergehenden Schutz genießen, die notwendige Hilfe in Form von Sozialleistungen und Leistungen zur Sicherung des Lebensunterhalts sowie im Hinblick auf die medizinische Versorg- ung erhalten, sofern sie nicht über ausreichende Mittel verfügen.
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
tingar trots att de inte omfattas av massflyktsdirektivet, exempelvis massflyktingar som inte lämnar Sverige trots att de mottagit ett utvis- ningsbeslut.
Att regeringen föreslagit att massflyktingar ska kunna få statligt tandvårdsstöd2 förändrar inte utredningens analys av sitt uppdrag (se avsnitt 7.2.7).
11.3.3Asylsökande
Det framgår tydligt av utredningsdirektiven att de ekonomiska särreg- lerna för asylsökande ingår i uppdraget. Sveriges skyldigheter gente- mot denna grupp framgår i första hand av Europaparlamentets och rådets direktiv (EU) 2024/1346 av den 14 maj 2024 om normer för mot- tagande av personer som ansöker om internationellt skydd (motta- gandedirektivet). Av direktivet framgår att Sverige ska erbjuda asyl- sökande nödvändig hälso- och sjukvård som åtminstone omfattar akutsjukvård och nödvändig behandling av sjukdomar. Mottagande- direktivet föreskriver dessutom att medlemsstaterna har ett särskilt ansvar att se till att personer med skyddsbehov på grund av tortyr, våld- täkt eller andra grova våldshandlingar erhåller nödvändig behandling.
Av mottagandedirektivet framgår emellertid även att Sverige får ställa som villkor att den sökande betalar för tandvården beroende på den egna ekonomiska förmågan samt att det är möjligt att återkräva lämnat stöd om det senare visar sig att utlänningen hade ekonomiska medel när behandlingen utfördes.
Enligt utredningens uppgifter är det osannolikt att asylsökande an- nat än i undantagsfall skulle ha betalningsförmåga vad gäller räkningar för tandvård som inte kan anstå (se avsnitt 4.4). Samtidigt noterar ut- redningen att gruppen för närvarande omfattas av undantag från krav på arbetstillstånd och således kan ha inkomster från förvärvsarbete samt att det rent generellt inte går att utesluta att vissa asylsökande medför egna medel till Sverige.3
Sammantaget är det utredningens uppfattning att det ingår i utred- ningens uppdrag att föreslå hur 50-konorsregeln kan tas bort för asyl- sökande. Detta är möjligt, så länge det säkerställs att asylsökande er- bjuds tandvård som inte kan anstå till ett pris som den asylsökande har
2Prop. 2023/24:151 Förbättrade levnadsvillkor för utlänningar med tillfälligt skydd.
3Jfr SOU 2003:89 EG-rätten och mottagande av asylsökande, s. 140.
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
förmåga att betala. Reformen måste alltså vara utformad så att den enbart tar sikte på asylsökande som med egna medel kan betala för sin tandvård.
11.3.4Utlänningar som hålls i förvar
Utlänningar i förvar nämns, i likhet med bevispersoner, inte i utred- ningens direktiv. Som framgår av avsnitt 3.4.2 omfattas dessa utlän- ningar av 50-kronorsregeln, under förutsättning att de placerats i Migrationsverkets lokaler. För förvarstagna i kriminalvårdsanstalt, häkte eller polisarrest gäller i stället häkteslagen (2010:611) i tillämp- liga delar, vilket framgår av 11 kap. 2 § utlänningslagen (2005:716). I 10 kap. 20 § utlänningslagen anges fyra grunder för att placera en förvarstagen utlänning hos Kriminalvården eller Polismyndigheten: utvisning på grund av brott, säkerhetsskäl, transporttekniska skäl eller synnerliga skäl varmed bland annat avses fall där verkställigheten av ett avlägsnandebeslut är mycket nära förestående.4 Intagna i häkte ska beredas akuttandvård enligt 1 kap. 16 § Kriminalvårdens föreskrifter och allmänna råd (KVFS 2011:2) för häkte. Kriminalvårdens utgångs- punkt i detta sammanhang är att intagna ska bekosta all tandvård själva.5 Förvarstagna som är placerade i Migrationsverkets lokaler be- finner sig således i en betydligt bättre situation än förvarstagna i Krimi- nalvårdens eller Polismyndighetens lokaler eftersom de dels har rätt till tandvård som inte kan anstå och inte enbart akuttandvård, dels inte ska betala mer än 50 kronor för en tandvårdsbehandling. När häktes- lagen är tillämplig finns å andra sidan möjlighet för utlänningen att arbeta.6
Det finns anledning att fråga sig om tandvården för de utlänningar som hålls i förvar hos Migrationsverket omfattas av utredningsupp- draget eftersom de inte nämns i utredningens direktiv och kretsen av personer som kan förvaras är vidare än enbart utlänningar som sökt asyl. Samtidigt har utlänningar som tillhör denna grupp rätt till samma tandvård som asylsökande och priset ska vara detsamma. Det kunde
4Prop. 1996/97:147 Ändring i utlänningslagens förvarsbestämmelser, s. 41.
5De allmänna råden till 1 kap. 16 § Kriminalvårdens föreskrifter och allmänna råd (KVFS 2011:2) för häkte.
6Enligt 2 kap. 6 § häkteslagen ska nämligen en intagen, om det är möjligt, beredas lämplig syssel- sättning i form av arbete eller annan jämförbar verksamhet. Den intagne har då rätt till ersätt- ning. Den intagne kan även beviljas bidrag av allmänna medel enligt 29 § häktesförordningen (2010:2011).
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
därför te sig något motsägelsefullt om asylsökande i förvar fick tand- vård på förmånligare villkor än andra asylsökande. Rätten till hälso- och sjukvård för de förvarstagna som på samma gång är skyddssökande regleras i EU-rätten i huvudsak på samma ställen som rätten till så- dan vård för andra asylsökande. För utlänningar som visats olovligen på en medlemsstats territorium men inte är skyddssökande gäller visserligen bestämmelserna om rätt till hälso- och sjukvård i Europaparlamentets och rådets direktiv 2008/115/EG av den 16 december 2008 om gemen- samma normer och förfaranden för återvändande av tredjelandsmed- borgare som vistas olagligt i medlemsstaterna (återvändandedirektivet), där det inte sägs något om möjligheten att ta betalt för den utförda vården. Detta faktum behöver dock inte uppfattas som ett hinder för en sådan ordning. Till skillnad från i massflyktsdirektivets lydelse på svenska finns alltså inte en bestämmelse som kan uppfattas som ett indirekt förbud mot att ta ut en avgift av dem som har tillräckliga egna medel.
Egna medel kan en utlänning knappast få genom förvärvsarbete så länge denne hålls i förvar. De förvarstagna kan vara helt okända för Migrationsverket innan de placeras i förvar och deras identiteter kan vara mycket osäkra. Utlänningar i förvar ska inte förses med LMA- kort. Vidare är finansieringsmodellen när det gäller hälso- och sjuk- vård för förvarstagna annorlunda utformad än för asylsökande efter- som regionen får ersättning av Migrationsverket i efterskott för de faktiska behandlingskostnaderna. Samtidigt är Migrationsverket skyl- digt att informera regionerna om såväl utlänningar som hålls i förvar som om asylsökande. Det finns i grunden inte heller någonting som gör det svårare för en förvarstagen utlänning än för andra utlänningar att visa att den saknar tillräckliga egna medel. Låt vara att en utlänning i förvar kan vara beroende av hjälp när det gäller praktiska göromål så- som att ombesörja bevis på mottagande av dagersättning. Redan i dag måste en utlänning i förvar anses beroende av personal på förvaret för att kunna komma i kontakt med en behandlare inom tandvården.
Sammantaget anser utredningen att det mesta tyder på att de vuxna utlänningar som sitter i förvar i Migrationsverkets lokaler ska ingå förslaget till hur de ekonomiska särreglerna ska tas bort, trots att det i gruppen kan ingå utlänningar som inte är asylsökande.
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
11.3.5Asylsökande med flera som håller sig undan verkställighet
Utlänningar som ansökt om asyl eller uppehållstillstånd med tillfälligt skydd omfattas av lagen (2008:344) om hälso- och sjukvård åt asyl- sökande m.fl. även om de har meddelats ett beslut om avvisning eller utvisning. En sökande som inte har rätt till uppehållstillstånd kan där- med fortsätta att göra anspråk på debitering enligt de ekonomiska sär- reglerna för tandvård. För det fall en sådan utlänning håller sig undan verkställighet upphör dock denna möjlighet (se avsnitt 3.4.2). En asyl- sökande som fått avslag och väljer att gömma sig i syfte att undvika ut- visning eller avvisning kan alltså inte längre debiteras 50 kronor enligt denna lagstiftning.
I praktiken blir det dock ingen större skillnad för utlänningen. I stället kommer en tandvårdsbehandling som inte kan anstå att kunna utföras enligt lagen (2013:407) om hälso- och sjukvård till vissa utlän- ningar som vistas i Sverige utan nödvändiga tillstånd. Som framgår av redogörelsen i avsnitt 3.4 är reglerna om skyldigheten att erbjuda dessa utlänningar tandvård och den därtill hörande avgiftsregleringen i stora delar likalydande med den för asylsökande med flera. Paradoxalt nog är tillgången till behandlare bättre för utlänningar utan tillstånd att vistas i Sverige, eftersom de kan vända sig till privata vårdgivare som omfattas av det statliga tandvårdsstödet även i regioner där det saknas avtal mellan regionen och privata vårdgivare. Det är också tillåtet för regionerna att erbjuda mer vård än den miniminivå som är fastställd i lag.
Idetta fall finns inte några bestämmelser på EU-nivå som förut- sätter att Sverige reglerar gruppens avgifter för tandvård. Det är dock tydligt i utredningsdirektiven att denna grupp omfattas av uppdraget att ta bort särregler samtidigt som rätten till tandvård som inte kan anstå ska bevaras.
Utredningens sammantagna bedömning är att ett borttagande av särreglerna förutsätter att tandvården erbjuds på ett sätt så att alla be- rörda skyddssökande som håller sig undan har råd att betala för be- handlingar som inte kan anstå.
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
11.3.6Asylsökande med flera vars rätt till ekonomiskt bistånd från Migrationsverket har upphört
Särskild uppmärksamhet behöver ägnas de vuxna utlänningar utan hemmavarande barn som finns i Sverige, men inte längre har rätt till bistånd enligt 11 och 11 a §§ lagen (1994:137) om mottagande av asyl- sökande m.fl. (LMA), alltså på grund av att ett avlägsnandebeslut har vunnit laga kraft och det inte finns en löpande frist för frivillig avresa; det ligger i sakens natur att de skyddssökande som fått uppehållstill- stånd eller lämnat Sverige, och därför förlorat rätten till bistånd, inte berörs av denna analys.
Personerna i denna grupp följer delvis samma svenska bestämmelser om hälso- och sjukvård som utlänningar vars ansökan om skydd inte avgjorts. De kan även ha fortsatt undantag från kravet på arbetstill- stånd. Förordningen (1996:1357) om statlig ersättning för hälso- och sjukvård till asylsökande hänvisar till LMA utan åtskillnad, förutom när det gäller dem som håller sig undan, varför det går att argumentera för att det är Migrationsverket som finansierar den aktuella gruppens hälso- och sjukvård inklusive tandvård. På EU-nivå återfinns med- lemsstaternas skyldigheter i förhållande till denna grupp däremot inte huvudsakligen i mottagandedirektivet eller massflyktsdirektivet.7 Utredningen uppfattar sitt uppdrag så att dessa personer ingår i den krets vars särregler ska tas bort. I likhet med vad som gäller för dem som håller sig undan avlägsnandebeslut ska dock tandvård som inte kan anstå kunna erbjudas på ett sätt så att dessa utlänningar har råd att ta tandvården i anspråk.
Utredningen anser att en ordning där olika regelverk styr rätten till tandvård för utlänningar som ska utvisas, beroende på om utlänningen håller sig undan eller inte, framstår som motsägelsefullt. Migrations- verkets mottagandeverksamhet omfattar nämligen inte någon av grup- perna. De olika regelverken förefaller i detta avseende i det närmaste endast ha betydelse i den bemärkelsen att de finansieras med olika an- slag i statsbudgeten. Orsaken till de skilda regelverken torde vara att de utlänningar som skulle avlägsnas, men som inte höll sig undan, tidigare hade rätt till ekonomiskt bistånd enligt LMA även när det rörde sig om vuxna utan hemmavarande barn.8 Även om skyddssökande med slutligt avslag som inte håller sig undan visserligen omfattas av
7Jfr bl.a. prop. 2007/08:105 Lag om hälso- och sjukvård åt asylsökande m.fl., s. 21.
8Se prop. 2015/16:146 Extra ändringsbudget för 2016 – Ändring av rätten till bistånd för vissa utlänningar.
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
såväl undantag från arbetstillstånd i vissa fall som regelverket för hälso- och sjukvård åt asylsökande är de inte längre inskrivna i mottagande- systemet. De har inte LMA-kort och Migrationsverket betalar inte heller någon schablonersättning till regionerna. Migrationsverket har i flera år har framfört till regeringen ett önskemål om att det i regeln om när ersättning inte får lämnas enligt 5 § förordningen (1996:1357) om statlig ersättning för hälso- och sjukvård för asylsökande även ska finnas en hänvisning till bestämmelserna om att rätten till ekono- miskt bistånd kan upphöra, och inte bara till bestämmelserna om att den som håller sig undan ett avlägsnandebeslut då inte har rätt till bistånd (se avsnitt 3.4.2).
Utredningen kan se att det vore mindre ändamålsenligt om Migra- tionsverket hade ansvaret för stöd för enbart tandvård för utlänningar som är skyldiga att lämna Sverige och saknar rätt till bistånd enligt LMA. Utredningens uppdrag är begränsat i den meningen att det inte finns utrymme att föreslå en allmän utökning av Migrationsverkets ansvar för dessa utlänningar. Ett gemensamt regelverk utan koppling till Migrationsverkets mottagandeverksamhet för finansieringen av tand- vårdsbehandlingar av både utlänningar vars rätt till bistånd enligt LMA har upphört och utlänningar som håller sig undan framstår med hän- syn till detta som den mest lämpliga lösningen.
11.3.7Andra utlänningar som saknar nödvändiga tillstånd
I denna grupp ingår bland annat utlänningar vars tidsbegränsade uppe- hållstillstånd har löpt ut eller som har kommit till Sverige utan att ge sig till känna. Dessa utlänningar omfattas av återvändandedirektivet men täcks enbart av det direktivets bestämmelse om hälso- och sjukvård under förutsättning att en frist för frivillig avresa löper. EU-medbor- gare behandlas i ett eget avsnitt nedan. Även om återvändandedirektivet inte säger något om möjligheten att ta ut avgifter är det utredningens uppfattning att avsikten med det direktivet inte kan ha varit att stärka så kallade papperslösa utlänningars tillgång till hälso- och sjukvård rent ekonomiskt i förhållande till skyddssökande.
En utlänning kan även utvisas på grund av brott enligt lagen om sär- skild utlänningskontroll (1991:572), och därigenom förlora sitt till- stånd att vistas i Sverige.9 För den som utvisas på grund av brott eller
9Prop. 2012/13:109 Hälso- och sjukvård till personer som vistas i Sverige utan tillstånd, s. 12 och 27.
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
är föremål för utlämningsförfarande finns möjlighet för medlemssta- terna i EU att avstå från att tillämpa återvändandedirektivet, vilket fram- går av det direktivets artikel 2.2 b.
Oavsett i vilken utsträckning de ovan nämnda utlänningarna håller sig undan kan konstateras att förutsättningarna för att ta bort sär- reglerna i huvudsak är desamma som för asylsökande som håller sig undan. Rätten till tandvård som inte kan anstå ska finnas kvar och de berörda utlänningarna ska ha råd att ta den tandvården i anspråk.
Utredningen anser med hänsyn till ovanstående att utlänningar utan nödvändiga tillstånd behöver omfattas av ett regelverk som ger möjlighet till tandvård och att det bör vara samma regelverk som för asylsökande som håller sig undan.
11.3.8EU-medborgare utan tillstånd
När lagen om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd utarbetades anförde regeringen att det inte var uteslutet att den föreslagna lagstiftningen i enstaka fall kunde komma att bli tillämplig även på unionsmedborgare. Regeringen gick inte närmare in på vilka omständigheter detta kunde vara. En upp- fattning som ofta framförs är att EU- och EES-medborgare som inte uppfyller förutsättningarna för uppehållsrätt och som vistats längre tid än tre månader i Sverige skulle sakna rätt att vistas i Sverige. Enligt detta synsätt skulle därför dessa personer omfattas av lagen om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd. Denna uppfattning förefaller få stöd av lydelsen av 8 kap.
10§ utlänningslagen (se avsnitt 3.4.3). Det finns också ett stort antal regioner som erbjuder EU-medborgare utan uppehållsrätt hälso- och sjukvård som inte kan anstå för 50 kronor. Mot denna uppfattning kan invändas att unionsrättens reglering av uppehållsrätten inte säger något om vem som saknar tillstånd att vistas i en medlemsstat. Oav- sett hur det förhåller sig med den saken konstaterar utredningen att Europaparlamentets och rådets direktiv 2011/24/EU av den 9 mars 2011 om tillämpningen av patienträttigheter vid gränsöverskridande hälso- och sjukvård (patientrörlighetsdirektivet) och Europaparlamen- tets och rådets förordning (EG) nr 883/2004 av den 29 april 2004 om samordning av de sociala trygghetssystemen i sig reglerar EU-med- borgares tillgång till hälso- och sjukvård.
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
Vidare bör has i åtanke att det finns uppgifter om överutnyttjande av 50-kronorsregeln vid behandling av EU-medborgare. En orsak till detta kan vara att det är svårt att kontrollera huruvida en person har uppehållsrätt samtidigt som antalet utsatta EU-medborgare i Sverige som ägnar sig åt tiggeri har ökat sedan lagen infördes. Det kan även finnas en vilja hos den behandlande personalen och vårdgivaren att ge personerna vård till ett subventionerat pris och undvika administra- tivt merarbete.10
Resultatet av utredningens analys är därför att det inte kan anses ingå i utredningsuppdraget att föreslå särskilda regler för EU-med- borgare. Utredningen kommer dock att beakta att dess förslag i undan- tagsfall kan påverka EU-medborgare.
11.3.9Utlänningar som medgetts rätt att vistas i Sverige medan ansökan prövas
Huvudregeln enligt 5 kap. 18 § utlänningslagen är att ansökan om uppe- hållstånd ska ha gjorts före inresan. Utlänningar som har ansökt om uppehållstillstånd i Sverige och av särskilda skäl medgetts rätt att vistas här medan ansökan prövas befinner sig alltså, likhet med skydds- sökande, i en undantagssituation genom att de vistas i Sverige medan ansökan prövas och omfattas av mottagningssystemet för asylsökande med flera. Utlänningarna i denna grupp täcks emellertid inte av några särregler när det gäller subventionerad tandvård. Gruppen nämns inte heller i utredningsdirektiven, varför utredningen inte ser det som en del av sitt uppdrag att lägga några förslag som berör denna grupp.
11.3.10 Transitflyktingar
En grupp som uppmärksammats sedan lagstiftningen om hälso- och sjukvård för asylsökande med flera respektive utlänningar utan nöd- vändiga tillstånd att vistas i Sverige infördes, är så kallade transitflyk- tingar.11 Dessa flyktingar befinner sig i Sverige i syfte att resa vidare till ett annat land för att söka asyl där. Eftersom lagstiftningen om hälso- och sjukvård till personer utan nödvändiga tillstånd inte gäller utlänningar vars vistelse i Sverige är avsedd att vara tillfällig kan inte
10Jfr Statskontoret, Vård till papperslösa, dnr 2014/78-5, 2015, s. 30 ff.
11Se Statskontoret, Vård till papperslösa, dnr 2014/78-5, 2015, s. 36.
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
utredningen se att ett borttagande av de ekonomiska särreglerna skulle få några konsekvenser för transitflyktingar. I den mån transitflyktingar har ändrat sin avsikt och önskar förbli i Sverige är det dock mycket möjligt att de kommer att omfattas av särreglerna om avgifter. Vilken lagstiftning de omfattas av beror på om personerna väljer att lämna in en ansökan om uppehållstillstånd på grund av skyddsskäl eller inte
–eller om de tas i förvar. I likhet med övriga personer som befinner sig i Sverige omfattas emellertid transitflyktingar av rätten till omedel- bar och osubventionerad tandvård.
Utlänningar som grips eller hejdas i samband med att de olagligen passerar en medlemsstats yttre gräns får undantas från återvändande- direktivet enligt dess artikel 2.2 a. Samtidigt ska sådana utlänningars behandling och skyddsnivån enligt artikel 4.4 a samma direktiv inte vara mindre förmånlig när det gäller bland annat akutsjukvård och be- aktande av utsatta personers behov. Eftersom det i dag saknas särregler för dessa personer i den mån de inte anses vistas i Sverige utan nöd- vändiga tillstånd finns dock inte möjlighet för utredningen att före- slå följdändringar som specifikt berör denna grupp.
11.4Hur kan tillgången till tandvård som inte kan anstå upprätthållas om de ekonomiska särreglerna tas bort?
11.4.1Asylsökande
Ovan har utredningen redogjort för att särreglerna kan tas bort när det gäller tandvårdsavgifter för asylsökande, under förutsättning att reformen tar sikte på asylsökande med tillräckliga medel.
En lösning som ligger nära till hands vore att alla asylsökande de- biterades fullpris och sedan fick möjlighet att söka särskilt bidrag av Migrationsverket. En bokstavstolkning av mottagandedirektivets krav på att endast den som har tillräckliga tillgångar själv ska täcka kost- naderna för hälso- och sjukvård är dock svår att förena med en sådan lösning, eftersom även de utan egna medel initialt skulle behöva betala för sin tandvård. För att komma runt detta skulle prövningen av stöd- behovet behöva ske före själva debiteringen. Kostnader för akut tand- vård uppstår emellertid i regel i samband med själva behandlingen och innan omfattningen av patientens egna medel har kunnat prövas. Efter-
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
som det svenska systemet bygger på att det är olika organisationer som utför vården och beslutar om ekonomiskt stöd är det i praktiken omöjligt att göra en inkomstprövning före en akut behandling. Tand- vård som inte är akut är lättare att förena med en ordning där utlän- ningens betalningsförmåga är utredd innan behandlingen sker. I sam- manhanget kan påpekas att det i skäl 61 i mottagandedirektivet anförs att en sökande inte bör vara skyldiga att ta lån för att betala för mot- tagningsvillkor. Även om det inte sägs något där om lån för hälso- och sjukvård menar utredningen att det är svårt att motivera en ordning de skyddssökande ska köpa hälso- och sjukvård på kredit.
Europeiska unionens asylbyrå (EUAA) har i sina riktlinjer anfört att när nödvändig hälso- och sjukvård lämnas gratis eller kompen- seras ekonomiskt genom dagersättningen, är det en indikator på att det finns tillgång till nödvändig hälso- och sjukvård.12
Med hänsyn till ovanstående anser utredningen att det inte är möj- ligt att helt ersätta det subventionerade priset med ett inkomstprövat bidrag i efterhand.
Ett lämpligare medel, enligt nämnda riktlinjer, vore som sagt att säkra asylsökande tillgång till tandvård som inte kan anstå med hjälp av dagersättningen. Det går inte att komma ifrån att en förutsättning för att ta emot dagersättning, är att utlänningen saknar egna medel. Det borde alltså sidan räcka att konstatera att utlänningen tar emot dagersättning för att sluta sig till att utlänningen saknar egna medel till att betala för tandvård som inte kan anstå.
En ordning som bygger på att mottagare av dagersättning inte be- höver täcka kostnader för tandvård som inte kan anstå får anses vara en effektiv lösning rent administrativt. I en sådan ordning skulle de ut- länningar som klarar sin livsföring utan stöd behöva betala för sin tand- vård på samma villkor som boende i Sverige, medan utlänningar i behov av stöd presumeras sakna tillräckliga egna medel till tandvårdsräkningar. Samtidigt är det svårt att med hjälp av en schablon, fullt ut ersätta varje utlänning utan att riskera över- eller underkompensation. Den nyss nämnda lösningen att alla som mottar dagersättning ska få tand- vård som inte kan anstå till subventionerat pris, alltså på i princip samma villkor som i dag, tar bort risken för överkompensation, men inte risken för underkompensation. Det kan nämligen finnas utlän- ningar som saknar rätt till dagersättning men samtidigt inte har till-
12Easos riktlinjer om mottagningsvillkor, 2016, s. 33.
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
räckligt med egna medel för kostsamma tandvårdsbehandlingar, se avsnitt 3.4.2 om nivån på dagersättningen.
De beräkningar som utredningen gjort visar att den genomsnitt- liga kostnaden för tandvård för en asylsökande är nästan 3 000 kronor (se avsnitt 15.1.2). Eftersom det rör sig om ett genomsnitt kan kost- naden mycket väl vara betydligt högre i vissa fall. Exempelvis ligger den genomsnittliga kostnaden för en så kallad papperslös utlänning på en betydligt högre nivå. Utredningen bedömer att en reform behöver ta hänsyn till att tandvårdskostnaderna för en enskild skyddssökande mycket väl kan uppgå till 10 000 kronor. En sådan tandvårdskostnad motsvarar exempelvis vård för en person där begynnande ömhet i mun och käke tilltagit och gradvis övergått till pulserande tandvärk. I samband med undersökningen kan dels en tand med ett stort smär- tande hål ha observerats, dels två ytterligare tänder med stora hål med överhängande risk för värk. Det finns i sådana situationer i regel också stora mängder tandsten och blödande tandkött. Enbart refe- renspriserna för detta fall med undersökning och rotbehandling mot värken samt åtgärder för att ta bort tandsten samt långtidstemporära fyllningar, motsvarar nästan 10 000 kronor.
Ett tillvägagångssätt för att undvika såväl över- som underkom- pensation är att behålla ett subventionerat pris och i stället införa en möjlighet för Migrationsverket att kräva att utlänningar som hade till- räckliga medel i samband med behandlingen återbetalar hela eller delar av tandvårdskostnaden till Migrationsverket. Ett sådant system skulle påminna om systemet för betalning av logi på Migrationsverkets för- läggningar. Möjligheten till återbetalning inom mottagandesystemet är reglerad på EU-nivå (se avsnitt 3.4.2). Utredningen kan dock se vissa nackdelar med ett sådant system. Till att börja med är det tveksamt om det uppfyller utredningsdirektivens krav på att ta bort de ekonomiska särreglerna. I stället rör det sig om ett införande av en ny särreglering, som visserligen får anses försätta de asylsökande i en situation som mer påminner om situationen för boende i Sverige. För det andra skulle det inte minska behovet av administration jämfört med ett system där asylsökande med egna medel betalar fullt pris. Visserligen skulle regionen inte behöva undersöka vem som har egna medel, utan detta skulle i stället bli en sak för Migrationsverket att utreda. Men regionen skulle ändå behöva vända sig till Migrationsverket för att få betalning för varje enskilt patientbesök av en asylsökande, eller i vart fall redo- visa kostnaderna. Regionen skulle därför behöva vara noggrann med
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
att hantera debiteringen av asylsökande och massflyktingar olika, ex- empelvis genom att efterfråga LMA-kort av asylsökande. Därtill skulle Migrationsverkets administrativa arbetsinsats öka, eftersom varje tand- vårdsbesök i praktiken skulle kunna ställa krav på att en utredning genomförs av patientens betalningsförmåga. För asylsökande som inte mottar bistånd från verket kan en sådan utredning bli svår att genom- föra. Rättsutvecklingen de senaste åren har gått mot en ökad schablo- nisering och automatisering. Migrationsverket har även uppgett sig sakna tillräcklig odontologisk kompetens. Det kan också förväntas att det kommer att ta lång tid från behandlingen tills Migrationsverket kan fatta sitt beslut. Processen som tillämpas på verket för att beslut om logiersättning och sedan driva in denna ersättning är enligt upp- gift omständlig. I realiteten leder det till att vissa personer aldrig be- talar för logi. Det kan dröja länge innan verket får in en ansökan från regionen. Även indrivningen av utlänningens skuld kan ta lång tid.
Ovanstående ger enligt utredningen vid handen att den teoretiskt sett mest effektiva lösningen vore att behålla de ekonomiska särreg- lerna för dem som saknar egna medel, det vill säga tar emot dagersätt- ning, men avskaffa 50-kronorsregeln för övriga. Denna lösning skulle också gå långt när det gäller att uppfylla utredningsdirektivens krav på att såväl avskaffa särreglerna som att garantera rätten till tandvård som inte kan anstå. Dessvärre är denna lösning emellertid också för- enad med stora svårigheter eftersom det finns flera utlänningar som inte tar emot dagersättning men eventuellt ändå inte har råd med hela tandvårdsräkningen. Det kan även, i vart fall i teorin, finnas utlänningar som trots att de har små medel ändå väljer att bosätta sig i områden med sociala och ekonomiska utmaningar och därför inte har rätt till dagersättning.
Utredningens sammantagna analys när det gäller de ekonomiska särreglerna för asylsökande är därför att det inte går att helt avskaffa dem och samtidigt uppfylla kraven i utredningsdirektiven om att be- vara rätten till tandvård som inte kan anstå. Det senare hänger sam- man med att den bevarade rätten till tandvård som inte kan anstå måste tolkas i ljuset av mottagandedirektivets krav på att enbart utlänningar med egna medel kan krävas på betalning för tandvård.
Eftersom mottagandedirektivet tillåter att utlänningar som senare visade sig ha haft råd med delar av tandvården får krävas på mellanskill- naden är det, trots konstaterandet ovan, utredningens analys att avskaf- fandet av särreglerna bör gå till så att de utlänningar som har förmåga
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
att likt boende i Sverige betala mer än 50 kronor ska göra detta i efter- skott till Migrationsverket. Det behöver alltså införas ändringar i mot- tagandesystemet som möjliggör detta.
11.4.2Utlänningar som hålls i förvar
Utlänningar som hålls i förvar kan, oavsett den migrationsrättsliga statusen i övrigt, precis som asylsökande ha rätt till dagersättning. Någon principiell anledning att behandla dem annorlunda än asyl- sökande kan utredningen inte se, vilket diskuterats ovan. Behovet av följdregler för att ta bort 50-konorsregeln är därför i huvudsak desamma för utlänningar som hålls i Migrationsverkets förvar som för asyl- sökande.
11.4.3Asylsökande med flera vars rätt till ekonomiskt bistånd från Migrationsverket har upphört och asylsökande med flera som håller sig undan verkställighet
Den som håller sig undan så att ett beslut om avvisning eller utvisning inte kan verkställas har inte rätt till ekonomiskt bistånd från Migra- tionsverket. Av samma orsak omfattar inte dagens 50-kronorsregel enligt bestämmelserna om hälso- och sjukvård åt asylsökande en utlän- ning som håller sig undan. I stället är det inom ramen för lagstiftningen för utlänningar utan nödvändiga tillstånd som dessa patienters tand- vårdsavgifter är reglerade. För det fall att särreglerna tas bort kommer den nu aktuella gruppen alltså att vara utesluten från subventionerad tandvård.
Förhållandena kan te sig likartade för andra vuxna skyddssökande som inte har rätt till bistånd enligt LMA därför att de ska utvisas eller avvisas, men som inte håller sig undan. Förutsättningarna skiljer sig dock åt på den punkten att dessa utlänningar mottar tandvård som inte kan anstå enligt bestämmelserna om hälso- och sjukvård åt asylsökande med flera. Att lagstiftaren reglerat tillgången till hälso- och sjukvård olika för dessa grupper förefaller inte vara en avsiktlig ordning, utan mera en effekt av att mottagandesystemet en gång stramades åt för asylsökande vars ansökan avslagits och som inte höll sig undan, utan att åtstramningen samtidigt kom att gälla för lagstiftningen om till- gången till hälso- och sjukvård (se ovan).
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
Utredningen har tagit fasta på att asylsökande med flera som fått avslag på sin ansökan, och i synnerhet utlänningar som håller sig undan, ofta inte kan förväntas vända sig till Migrationsverket för att få stöd. Det finns alltså ett hinder för att tillgodose dessa utlänningars behov av stöd för tandvård som inte kan anstå genom ekonomiskt bistånd från Migrationsverket. Oavsett om utlänningarna håller sig undan eller inte, har de inte rätt till boende genom Migrationsverkets försorg och deras personliga förhållanden är i regel inte kända av Migrationsverket. Där- för bedömer utredningen att en reform i syfte att säkerställa tillgång till tandvård som inte kan anstå, vilken är avsedd att träffa de nu aktuella ut- länningarna, inte bör involvera Migrationsverket, vilket klargjorts ovan.
Det yttersta skyddsnät som står till buds för alla som vistas i Sverige är socialtjänstlagen (2001:453). Utlänningar som omfattas av LMA, oavsett om de tar emot bistånd enligt den lagen eller inte, utesluts emellertid uttryckligen från rätten till förmåner av motsvarande karaktär enligt socialtjänstlagen. Även om det inte är klarlagt i alla delar när en utlänning upphör att omfattas av LMA verkar kommunerna anse att asylsökande omfattas av LMA även om deras ansökan avslagits och rätten till bistånd från Migrationsverket har upphört. Migrationsverket däremot har för utredningen anfört att verket inte anser att de utlän- ningar vars rätt till bistånd har upphört omfattas av LMA. Den praxis som finns gäller situationer där utlänningen hållit sig undan verkställig- het. Det har ännu inte prövats vad som gäller för utlänningar vars rätt till bistånd har upphört men utlänningen inte håller sig undan verkställighet.
Det kommer därför att finnas behov av en särskild reglering, eller ett klargörande, gällande stöd till tandvård i syfte att förhindra att asylsökande med flera som fått slutligt avslag eller håller sig undan ska riskera att stå helt utan tillgång till tandvård som inte kan anstå (se vidare direkt nedan). En sådan reglering skulle för de här berörda asyl- sökandena innebära en form av återgång till det system för betalning av tandvårdsbehandlingar som gällde före juli 1989 (se avsnitt 3.4.2).
Samtidigt bör man ha i åtanke att det för utlänningar som håller sig undan verkställighet inte framstår som enkelt att vända sig till social- tjänsten. Socialnämnden ska enligt 17 kap. 1 § utlänningslagen lämna ut uppgifter om en utlännings personliga förhållanden, om Polismyn- digheten, Säkerhetspolisen, Migrationsverket, en migrationsdomstol eller Migrationsöverdomstolen begär det och uppgifterna behövs för att bland annat avgöra ett ärende om uppehållstillstånd eller för att verkställa ett beslut om avvisning eller utvisning. Utredningen ser
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
att en sådan skyldighet i hög grad kan vara avskräckande för utlän- ningen i fråga, samtidigt som skyldigheten att lämna upplysning en- bart gäller på begäran. En liknande skyldighet för hälso- och sjuk- vårdspersonal att lämna ut uppgifter som gäller huruvida någon vistas på en sjukvårdsinrättning framgår av 6 kap. 15 § patientsäkerhetslagen (2010:659). Detta gäller om uppgifterna i ett särskilt fall begärs av bland annat Polismyndigheten, dock inte Migrationsverket. En annan viktig skillnad för tandvårdens del torde vara att skyldigheten för be- handlande personal enbart avser vistelsen på inrättningen och inte andra personliga förhållanden.
Även om det går att fråga sig om denna skyldighet kan medföra att tandvårdens tillgänglighet påverkas kan inte utredningen se att en för- flyttning av ansvaret skulle försvåra tillgången på ett sådant sätt att tandvården måste betraktas som otillgänglig.
Utredningens analys i detta avsnitt har i första hand avsett asyl- sökande. Eftersom massflyktingar som ska utvisas inte längre torde omfattas av massflyktsdirektivets bestämmelser om hälso- och sjuk- vård finns inga hinder för att applicera resonemanget i avsnittet även på dessa utlänningar.
11.4.4Andra utlänningar som saknar nödvändiga tillstånd
Med utlänningar utan nödvändiga tillstånd avses här i första hand tredjelandsmedborgare som vistas varaktigt i Sverige utan att ha gett sig till känna eller i vart fall inte anfört skyddsskäl. Det kan också handla om utlänningar i Sverige vars tidsbegränsade uppehållstillstånd har löpt ut eller vars asylansökan har preskriberats.
De ovan nämnda utlänningarna ska, liksom de asylsökande, enligt utredningens direktiv alltjämt ha rätt till tandvård som inte kan anstå. Angående detta framgår av 2 kap. 1 § socialtjänstlagen att varje kom- mun svarar för socialtjänsten inom sitt område, och har det yttersta ansvaret för att enskilda får det stöd och den hjälp som de behöver. Vidare framgår av 2 a kap. 1 § samma lag att den kommun där den en- skilde vistas ansvarar för stöd och hjälp om inte annat följer av vissa i lagen angivna bestämmelser. Om den enskilde är bosatt i en annan kommun än vistelsekommunen, ansvarar bosättningskommunen enligt 3 § samma kapitel för det stöd och den hjälp som den enskilde behöver.
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
Socialnämndens ansvar för utlänningar som inte är bosatta i Sverige har prövats av Högsta förvaltningsdomstolen (HFD) vid flera till- fällen. I RÅ 1995 ref. 70 hade den sökande under en tid av omkring fyra år före ansökan om bistånd vistats i Sverige under endast cirka sju och en halv månad. I övrigt hade personen befunnit sig utomlands där han haft fast anställning och bostad. Vistelserna i Sverige syntes mera ha haft karaktären av besök och det framstod inte som sannolikt att personen avsåg att bosätta sig här. Eftersom utlänningen inte an- sågs ha varit bosatt i kommunen i den mening att denne haft sitt egentliga bo och hemvist där var utlänningen inte berättigad till bi- stånd annat än om en akut nödsituation förelåg. Rättsfallet HFD 2014 ref. 37 gällde en utlänning vars utvisning efter avtjänat fängelsestraff inte kunnat verkställas på grund av att denne saknat nödvändiga rese- handlingar. Detta betydde att socialnämnden inte hade möjlighet att fullt ut bära sitt ansvar att hjälpa den biståndssökande att bli självför- sörjande. Avsaknaden av denna möjlighet innebar dock inte att nämn- den i stället fick kräva att sökanden skulle anskaffa resehandlingar. Vidare anförde domstolen i HFD 2018 ref. 39 att en utlänning som inte har uppehållstillstånd eller uppehållsrätt endast i undantagsfall har rätt till bistånd utöver vad som krävs för att undvika en akut nödsitua- tion. Den sökande i det målet var emellertid föremål för rättspsykia- trisk vård vilket innebar att denne saknade möjlighet att frivilligt lämna landet. Vid sådant förhållande borde utlänningen behandlas på samma sätt som de som vistas lagligt i Sverige. Rätten till bistånd kunde där- med inte begränsas till akuta nödsituationer.
När det gäller själva nivån på insatsen ska den som inte själv kan till- godose sina behov eller kan få dem tillgodosedda på annat sätt enligt 4 kap. 1 § socialtjänstlagen ha rätt till bistånd av socialnämnden för sin försörjning och för sin livsföring i övrigt. Som utredningen har be- skrivit i delbetänkandet Tandvårdens stöd till våldsutsatta patienter (SOU 2023:10) är tandvård ett sådant behov som faller in under be- greppet livsföring i övrigt.13 Socialnämnden ska ersätta skäliga kostna- der för nödvändig tandvård för den som inte kan uppnå skälig levnads- nivå utan detta bistånd. Dit kan även räknas förebyggande åtgärder mot karies och tandlossning.14 I RÅ 2007 not. 184 ansåg HFD att den en- skilde var berättigad till bistånd till kostnader för tandvård i form av
13SOU 2023:10 Tandvårdens stöd till våldsutsatta patienter, s. 61.
14Jfr Socialstyrelsens allmänna råd (SOSFS 2013:1) om ekonomiskt bistånd; och prop. 2000/01:80 Ny socialtjänstlag m.m., s. 93.
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
totalextraktion och hel käkbensförankrad bro med sex fixturer i över- käken, men inte implantatbehandling i underkäken där i stället av- tagbar partiell protes förordades. I HFD 2019 not. 17 beviljade HFD däremot inte bistånd för en tandläkarundersökning som redan hade genomförts. Domstolen anförde bland annat att tandvården i fråga inte var av akut karaktär.
Det begrepp som utvecklats i tillämpningen av socialtjänstlagen för att definiera vad som är skälig levnadsnivå när det gäller tandhälsa påminner alltså om det begrepp som används för att definiera med- lemsstaternas skyldigheter att erbjuda hälso- och sjukvård enligt mottagandedirektivet. Där framgår att akutsjukvård och nödvändig behandling av sjukdomar omfattas. Trots begreppens likhet är de tand- vårdsinsatser som beviljas enligt socialtjänstlagen mer omfattande än den miniminivå som mottagandedirektivet föreskriver. Socialtjänst- lagens insatser får även anses vara mer omfattande än tandvård som inte kan anstå.
Rätten till stöd för nödvändig tandvård enligt socialtjänstlagen ska bland annat bedömas med utgångspunkt i den tid och de förhållanden under vilka den hjälpbehövande lever.15 Socialstyrelsen har beslutat om allmänna råd om tandvård. Det anges där att socialnämnden i regel bör grunda sin bedömning på behandlande tandläkares val av åtgärd och vad denne anser vara nödvändig tandvård. Nämnden bör väga in om biståndsbehovet beräknas bli kort- eller långvarigt. Förutom rent medicinska aspekter bör socialnämnden beakta de sociala konsekven- ser som kan uppstå vid utebliven tandvård. En tandläkarkonsult kan anlitas av socialnämnden om behandlingskostnaderna är höga eller för att utröna om det finns olika behandlingsalternativ. Om behovet av tandvård är akut, bör socialnämnden inte ställa krav på att den enskilde ansöker om ekonomiskt bistånd före behandlingen.16
Det kan alltså konstateras att ett borttagande av särreglerna för den nu aktuella gruppen skulle förflytta ansvaret för tandvårdens betalning till utlänningarna själva och ytterst till socialnämnden. Omständig- heten att utlänningarna i den aktuella gruppen saknar tillstånd att vistas i Sverige påverkar samtidigt omfattningen av socialnämndens ansvar jämfört med ansvaret för boende i Sverige. Den praxis som redogjorts för visar att ekonomiskt bistånd i regel inte beviljas på samma villkor
15Socialstyrelsen, Ekonomiskt bistånd – handbok för socialtjänsten, 2021, s. 38; se prop. 1979/80:1 om socialtjänsten, s. 186.
16Socialstyrelsens allmänna råd (SOSFS 2013:1) om ekonomiskt bistånd.
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
för boende i Sverige och utlänningar utan tillstånd att vistas i Sverige. Tvärtom framgår att det ska till särskilda undantagssituationer, exem- pelvis i form av psykiatrisk tvångsvård, för att så ska bli fallet. Utred- ningens analys av sina direktiv är att denna ordning inte kan anses tillräcklig när det gäller att säkerställa de berörda utlänningarnas till- gång till tandvård som inte kan anstå.
Även om socialtjänstlagstiftningen skulle anpassas så att även så kallade papperslösa personer skulle omfattas av rätten till ekonomiskt bistånd som om de vore boende i Sverige går det att fråga sig om en sådan övergång från ett subventionerat pris till ett inkomstprövat stöd är en rimlig förändring. Utredningens uppfattning är att en sådan över- gång i sig kan betraktas som en rimlig åtgärd. Utredningen gör denna analys mot bakgrund av att förändringen inte leder till en differen- tiering i förhållande till bosatta i Sverige såvitt gäller tillgängligheten ur ett rent ekonomiskt perspektiv. Även om de berörda utlänningarna enbart erhåller tandvård som inte kan anstå och därmed inte kan be- viljas bistånd till lika omfattande tandvårdsinsatser som boende i Sverige innebär det i sig inte någon förändring i förhållande till aktuell situation.
Boende i Sverige omfattas visserligen av det statliga tandvårdsstödet
–och även de regionala särskilda stöden för vuxna. De kommer därför i praktiken ofta att betala mindre för sin tandvård. Som redogjorts för i avsnitt 3.4.1 bygger dagens system på tanken att den differentierade behandlingen när det gäller tillgång till hälso- och sjukvård mellan boende och inte boende i Sverige vilar på rimliga och sakliga övervägan- den. Skulle så kallade papperslösa utlänningar få tillgång till dagens skydd mot höga tandvårdskostnader skulle det i praktiken gynna de få papperslösa som har tillräckliga egna medel. Utredningen noterar att ett sådant skydd inte är avsett i dag. Utredningens slutsats är där- för att det inte ges utrymme i utredningsdirektiven att tillförsäkra ut- länningar som vistas utan nödvändiga tillstånd ett skydd mot höga kostnader, vid sidan av att bevara tillgång till tandvård som inte kan anstå till ett pris som utlänningarna har råd att betala.
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
11.4.5EU-medborgare med flera
Förutom personer med EU-medborgarskap kan EES-medborgare ha uppehållsrätt.17 Socialstyrelsen anför i sin handbok att dessa personer, för de fall de saknar uppehållsrätt eller uppehållstillstånd, inte har rätt till ekonomiskt bistånd, även om de kan ha rätt till bistånd i en akut nödsituation. Av myndighetens vägledning framgår även att det i en- lighet med den praxis som framgår av HFD 2018 ref. 39 kan bli aktu- ellt att bevilja bistånd för mer än en akut nödsituation när sökanden saknar möjlighet att lämna landet.18 Utredningen kan därför se att ett borttagande av särreglerna i och för sig riskerar att drabba enskilda indi- vider bland de EU-medborgare som vistas varaktigt i Sverige. Detta gäller emellertid endast i de fall dessa kan anses vistas i Sverige utan stöd av myndighetsbeslut eller författning. De har i dag rätt till tandvård som inte kan anstå på samma sätt som andra utlänningar utan nödvän- diga tillstånd. Vid ett borttagande av 50-kronorsregeln skulle eventuella följdändringar i socialtjänstlagen därför även komma att omfatta de här aktuella EU-medborgarna.
11.5Sammanfattande analys
Ovan har utredningen grupperat utlänningar som utredningen be- dömer berörs respektive inte berörs av utredningsuppdraget. Grupper- ingen har gjorts utifrån på vilka sätt utlänningarnas migrationsrättsliga status påverkas av uppdraget (se avsnitt 14.4). Det finns med andra ord inte någon juridisk gruppering att utgå ifrån vid sidan av de fyra grup- per som nämns i lagen om hälso- och sjukvård åt asylsökande m.fl.: asylsökande, massflyktingar, förvarstagna och bevispersoner. Skälet till att utredningens analys inte enbart är baserad på denna indelning är för det första att flera av de utlänningar som saknar nödvändiga till- stånd att vistas i Sverige, så kallade papperslösa, inte ingår i någon av dessa fyra grupper och att det samtidigt finns en överlappning såtill- vida att det går att tillhöra någon av de fyra grupperna och samtidigt
17Se artikel 7 i Europaparlamentets och rådets direktiv 2004/38/EG av den 29 april 2004 om unions- medborgares och deras familjemedlemmars rätt att fritt röra sig och uppehålla sig inom med- lemsstaternas territorier och om ändring av förordning (EEG) nr 1612/68 och om upphävande av direktiven 64/221/EEG, 68/360/EEG, 72/194/EEG, 73/148/EEG, 75/34/EEG, 75/35/EEG, 90/364/EEG, 90/365/EEG och 93/96/EEG.
18Se Socialstyrelsen, Ekonomiskt bistånd – handbok för socialtjänsten, 2021, s. 38 och s. 53; och Socialstyrelsen, Vägledning för socialtjänsten i arbetet med EU/EES-medborgare, 2020, s. 36.
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
vara papperslös. Det går att också att vara tagen i förvar och samtidigt vara exempelvis asylsökande. För det andra finns det grupper av utlän- ningar vars vistelse i Sverige kan vara relevant för utredningens upp- drag utan att de uttryckligen nämns i vare sig den nyss nämnda lagen eller lagen om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd. Exempelvis kan EU-medborgare och transitflyktingar i olika sammanhang ha anspråk på hälso- och sjukvård, utan att dessa anspråk uttryckligen nämns i svensk lagstiftning.
11.5.1Uppdraget omfattar inte bevispersoner eller massflyktingar
När det gäller de olika grupperna mer konkret har utredningen in- ledningsvis kommit fram till att dess uppdrag inte omfattar den första gruppen, de så kallade bevispersonerna. Den andra gruppen som nämns är massflyktingar, vilka utredningen inte heller anser omfattas av upp- draget.
11.5.2Uppdraget omfattar asylsökande och utlänningar i förvar samt utlänningar som saknar nödvändiga tillstånd
Den tredje gruppen benämns asylsökande. Denna grupp definieras något olika i LMA och lagen om hälso- och sjukvård åt asylsökande m.fl. Skillnaden är att den senare lagen ställer krav på att utlänningen inte får vara folkbokförd för att rymmas inom definitionen. I praktiken har detta liten betydelse eftersom folkbokförda asylsökande ofta ute- sluts från bestämmelserna i LMA av andra skäl. I svensk lagstiftning räknas även utlänningar vars asylansökan slutligen avslagits som asyl- sökande. Utredningen väljer emellertid att behandla sådana asylsökande för sig eftersom de inte ryms inom tillämpningsområdet för motta- gandedirektivet och dessutom, för det fall de har ett lagakraftvunnet avlägsnandebeslut, måste anses vara såväl asylsökande som vistande i Sverige utan nödvändiga tillstånd. Därtill gäller olika förutsättningar för dessa beroende på om de håller sig undan verkställighet eller inte. I det förra fallet utesluts de nämligen från regelverket för hälso- och sjukvård åt asylsökande. Bland dem som inte håller sig undan gäller det även att skilja ut dem som fortfarande erhåller bistånd enligt LMA,
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
trots att de ska avlägsnas. Dessa kommer i fortsättningen att behandlas tillsammans med de asylsökande som inte fått ett avlägsnandebeslut och därför fortfarande har rätt till bistånd enligt LMA.
Utredningen kommer även att behandla de förvarstagna i ett sam- manhang eftersom deras rätt till bistånd och hälso- och sjukvård är sär- skilt reglerad.
11.5.3Utredningen omfattar inte övriga utlänningar
I övrigt kommer utredningen inte att i sina förslag särskilt behandla någon grupp såsom transitflyktingar eller EU-migranter. För det fall att dessa utlänningar uppfyller förutsättningarna för att betraktas som utlänningar utan nödvändiga tillstånd att vistas i Sverige kommer de att rymmas i utredningens resonemang avseende dessa grupper.
11.5.4Utlänningar som har råd ska betala för sin tandvård
Utredningen har i detta kapitel ansett att de så kallade 50-kronorsreglerna kan tas bort för vuxna asylsökande, förvarstagna och så kallade pappers- lösa, som kan betala för tandvård som inte kan anstå med egna medel.
Ett stort antal av de berörda asylsökande är dock beroende av dag- ersättning och kan därför antas sakna egna medel för tandvårdsbe- handlingar. För att reformen ska vara förenlig med mottagandedirek- tivet menar utredningen att enbart utlänningar som har egna medel ska betala mer än 50 kronor. Det är naturligt att Migrationsverket får i uppdrag att administrera en sådan lösning. Eftersom utlänningar utan nödvändiga tillstånd inte har rätt till insatser från Migrationsverket kom- mer de att vara hänvisade till att söka bistånd hos andra myndigheter.
11.5.5Utlänningar utan rätt till bistånd enligt LMA ska hänvisas till socialtjänsten
Utredningens analys visar att de myndigheter som bör komma i fråga för en insats till utlänningar som inte har rätt till bistånd enligt LMA är landets socialtjänster och att biståndet således bör betalas ut enligt socialtjänstlagen.
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
Den huvudsakliga konsekvensen av detta ställningstagande blir att de berörda utlänningar som har råd, ska betala för sin tandvård. De kommer därmed att försättas i samma situation som boende i Sverige, med det undantaget att det inte finns skyldighet att erbjuda dem annat än tandvård som inte kan anstå och att de inte har tillgång till det statliga tandvårdsstödet.
För utlänningar vars vistelse inte sker inom ramen för LMA finns redan i dag en större möjlighet att söka ekonomiskt bistånd enligt social- tjänstlagen än för utlänningar som omfattas av LMA. Det bör dock understrykas att denna möjlighet inte gäller alla i målgruppen i lika stor utsträckning eftersom det i praktiken krävs särskilda omständigheter, exempelvis att utlänningen är förhindrad att lämna landet, för att bi- ståndet ska kunna beviljas till annat än sådant som behövs för att und- vika en akut nödsituation. Tandvårdsräkningar kan i regel inte jämföras med en akut nödsituation. Det behövs därför en ändring i socialtjänst- lagen för att garantera att dessa utlänningar kan få ekonomiskt bistånd vid behov av tandvård som inte kan anstå.
12Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd
12.1 Inledning
I det här kapitlet redovisas utredningens förslag och bedömningar avseende ett skalbart förstärkt högkostnadsskydd där äldre med sämst munhälsa prioriteras, samt vilka huvudsakliga skäl och ställningsta- ganden som motiverat förslagen och bedömningarna.
12.2 Tiotandvård – villkor, omfattning och skalbarhet
Reformen i korthet
Utredningen föreslår att ett förstärkt skydd mot höga kostnader för tandvård införs. Syftet med förslaget är att successivt minska tand- vårdskostnaderna för patienter med ett av behandlaren konstaterat tandvårdsbehov och därigenom bidra till en bättre munhälsa för hela befolkningen.
Utredningen föreslår att den förstärkta tandvårdsersättningen till patienten benämns tiotandvård. Tiotandvård ska omfatta behandling av sjukdom och smärta, reparativ vård samt rehabiliterande och habi- literande vård med vissa begränsningar. För sådan tandvård föreslås patienten betala 10 procent av referenspriset, alternativt 10 procent av vårdgivarens pris om detta är lägre.
För behandling i tandvårdsstödet som inte omfattas av tiotand- vård gäller bestämmelserna om generell tandvårdsersättning, det vill säga det högkostnadsskydd som gäller i dag.
Eftersom undersökningar och förebyggande åtgärder inte kom- mer att omfattas av tiotandvård, är det angeläget att nuvarande sub-
361
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
ventioner av sådana tandvårdsbesök är ändamålsenliga, kostnadseffek- tiva och tillräckliga för att även fortsättningsvis stimulera till regel- bundna och förebyggande tandvårdsbesök. Utredningen föreslår där- för att perioden när ATB får användas förlängs till tre år. För äldre patienter med ett eftersatt tandvårdsbehov som inte besökt tandvår- den på ett antal år, innebär förändringen exempelvis att undersök- ningen inklusive röntgen kan subventioneras med 1 800 kronor, vil- ket gör den inledande kostnaden avsevärt lägre än i dag. Vidare höjs det särskilda tandvårdsbidraget (STB) från högst 600 kronor till högst 1 000 kronor per halvår och giltighetsperioden förlängs till ett år. Detta innebär ett förstärkt stöd till äldre personer med behov av regelbunden förebyggande tandvård på grund av sjukdom eller ned- satt funktion som ger en ökad risk för försämrad tandhälsa får ett för- höjt stöd även för sådan vård. Dessa förändringar redovisas i kapitel 13.
Vårdgivare föreslås ersättas av staten för tiotandvård enligt refe- renspris, med avdrag för patientens kostnad på 10 procent. Det inne- bär att vårdgivarens pris inom tiotandvård regleras, till skillnad från övrig tandvård inom tandvårdsstödet där prissättningen är fri. För att tandvården i hela landet ska ha kapacitet att erbjuda tiotandvård föreslår utredningen att en högre ersättning i form av ett kommun- typstillägg lämnas till vårdgivaren för patienter bosatta utanför stor- stadskommunerna.
Vårdgivare anslutna till statligt tandvårdsstöd ska vara skyldiga att ta emot patienter som omfattas av stödet för ersättningsberättigande tandvård, om vårdgivaren inte kan visa att förutsättningar för detta sak- nas. Den som har det största behovet av tandvård ska ges företräde.
Reformen föreslås bli skalbar genom att kriteriet för vilka patien- ter som ska omfattas av tiotandvård kan justeras stegvis i kombina- tion med att medel tillförs tandvårdsanslaget för att täcka det ökade kostnaderna för staten. Utredningen bedömer att reformen tiotand- vård bör införas i den takt som tandvårdens kapacitet medger. Det första steget föreslås följas upp och utvärderas löpande. Beslut om ytter- ligare steg bör i möjligaste mån tas med beaktande av iakttagelser i nämnda uppföljning och utvärdering.
Det första steget av reformen tiotandvård föreslås genomföras från och med den 1 juli 2026. I detta första steg föreslås kriteriet för vilka patienter som ska omfattas av tiotandvård vara patientens ålder. Den ålder som föreslås är 67 år och äldre.
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
Inför reformens eventuella fortsatta steg bör övervägas att ersätta ålderskriteriet med en munhälsoprofil som kan genereras inom ramen för det nationella riskbedömningssystem som Socialstyrelsen getts i uppdrag av regeringen att utveckla. En munhälsoprofil kan på ett bättre sätt än en åldersgräns nå de patienter i befolkningen som har en sämre munhälsa.
TLV ska ges i uppdrag att följa upp och utvärdera konsekvenser och effekter av reformen tiotandvård. Områden som uppföljningen och utvärderingen ska omfatta är bland annat, tandvårdens kapacitet, prisutveckling, tandvårdskonsumtion inklusive regionala effekter på tandvårdskonsumtionen av kommuntypstillägget, tandvårdsmarknadens sammansättning, produktivitet och lönsamhet samt statens utgifter. Socialstyrelsen ska ges i uppdrag att följa upp reformen med avseende på munhälsan i befolkningen.
En närmare redovisning av förslagen och bedömningarna samt ut- redningens skäl till desamma, kan delas upp utifrån reformens huvud- sakliga villkorsbestämmelser, vilka redovisas avsnittsvis nedan.
12.2.1Patienten ska betala 10 procent av referenspriset och priserna på tiotandvård regleras
Förslag: Vårdgivarens priser på sådan tandvård som omfattas av förstärkt tandvårdsersättning (tiotandvård) ska regleras.
Förslag: För sådan tandvård som omfattas av bestämmelserna om förstärkt tandvårdsersättning (tiotandvård) ska patienten betala motsvarande 10 procent av de utförda åtgärdernas aktuella refe- renspris. Förslaget omfattar såväl allmäntandvård som specialist- tandvård.
Om vårdgivarens pris för en åtgärd är lägre än referenspriset ska patienten betala 10 procent av vårdgivarens pris och förstärkt tandvårdsersättning ska lämnas med motsvarande 90 procent av vårdgivarens pris.
Enligt utredningsdirektiven ska utredningen lämna förslag som säker- ställer att ett förstärkt skydd mot höga kostnader inte urholkas av ökade tandvårdspriser och att satsade medel kommer patienterna till godo. Vidare ska skyddet förstärkas på ett kostnadseffektivt sätt och
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
på ett sätt som främjar effektiv resursanvändning. Mot den bakgrun- den har det varit nödvändigt för utredningen att analysera och ta ställ- ning till om tiotandvård ska omfattas av samma bestämmelser om fri prissättning som övrig tandvård i det statliga tandvårdsstödet, eller om en prisreglering är nödvändig. Utredningens slutsats är att en pris- reglering är nödvändig och föreslår att tiotandvård enligt huvudregeln ska erbjudas patienten till ett pris motsvarande 10 procent av referens- priset. Om vårdgivarpriset understiger referenspriset betalar patienten i stället 10 procent av vårdgivarens pris.
Skälen för förslaget om prisreglering
För det första riskerar fri prissättning enligt utredningens bedöm- ning att leda till att reformen blir ineffektiv i relation till det angivna syftet. Syftet med tandvårdens högkostnadsskydd är att det ska skydda patienter mot höga tandvårdskostnader. När de faktiska priserna på tandvårdsbehandlingar överstiger referenspriserna ökar i dag patien- ternas andel av kostnaden, eftersom patienterna måste betala hela mellanskillnaden mellan referenspris och vårdgivarpris. Högkostnads- skyddet blir därmed mindre effektivt. Som framgår av kapitel 6 har vårdgivarpriserna ökat avsevärt över tid. Vårdgivarpriserna är generellt högre bland privata vårdgivare än i folktandvården, samtidigt som privattandvården har en högre andel äldre patienter än folktandvår- den. Hälften av privattandvårdens patienter möter i dag priser som ligger 20 procent eller mer över referenspris. De dyraste åtgärderna, sett till referenspris, är också de åtgärder där vårdgivarnas priser lig- ger mest över referenspriserna. Konsekvensen blir att patienterna med de mest omfattande tandvårdsbehandlingarna, ofta äldre, betalar mest över referenspriserna.1
Att nuvarande prisnivåer kan upprätthållas indikerar att priserna ligger på en nivå som accepteras av de patienter som i dag besöker tandvården. På en fungerande marknad bestäms vårdgivarpriset av vad patienten är villig att betala efter avdrag av den statliga subventionen. Om patienten exempelvis accepterar ett vårdgivarpris på 15 000 kro- nor för en behandling som berättigar till en statlig subvention med 5 000 kronor, betalar patienten mellanskillnaden på 10 000 kronor. Om den statliga subventionen höjs till 10 000 kronor i syfte att halvera
1Försäkringskassan, Högkostnadsskydd för tandvård, korta analyser 2022:6.
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
patientens tandvårdskostnad, förutsätter detta att vårdgivaren inte höjer priset i motsvarande mån. Eftersom patienten tidigare varit villig att betala 10 000 kronor för behandlingen, är patienten sannolikt villig att göra det även efter den höjda subventionen. I ett system med fri prissättning finns därmed ett utrymme för vårdgivaren att i stället sätta priset till 20 000 kronor utan att efterfrågan riskerar att vika i någon större utsträckning. Den höjda statliga subventionen får då inte den av- sedda effekten – att skydda patienten mot en hög kostnad. Det ekono- miska tillskottet som subventionen utgör tillfaller i stället vårdgivaren.
Att vårdgivarpriserna tenderar att avvika mer uppåt för tandvård som är högt subventionerad, kan illustreras av vårdgivarprisernas rela- tion till referenspriserna på åtgärder som tandstödd och implantat- stödd protetik, vilka ofta medför att patienten når den andra nivån i högkostnadsskyddet och den statliga subventionen därför blir 85 pro- cent. Privata vårdgivare ligger i genomsnitt 34 procent över referens- pris på protetiska implantatbehandlingar och 37 procent över referens- pris på kirurgiska implantatbehandlingar. Folktandvårdens priser på motsvarande åtgärder ligger cirka 15 procent över referenspris (se kapi- tel 6). Dessa behandlingar blir således relativt kostsamma för patienten trots hög subvention, eftersom denne får betala 100 procent av kost- naden över referenspris. Följden blir att högkostnadsskyddets avsedda effekt på patientens kostnad minskar.
Det bör dock sägas att förhållandet mellan den statliga subven- tionen och det patienten själv betalar naturligtvis varierar i nuvarande system, beroende på den aktuella behandlingens kostnad samt vilka eventuella tandvårdskostnader patienten haft tidigare under inneva- rande ersättningsperiod. Det är inte heller sannolikt att vårdgivarpri- set skulle höjas med samma belopp som den höjda subventionen om den fria prissättningen bibehölls. Dock bedömer utredningen risken som överhängande för att reformens avsedda effekt skulle minska avsevärt till följd av ökade vårdgivarpriser om den fria prissättningen behölls.
För det andra riskerar en hög subvention i kombination med fri prissättning att bli vårddrivande och leda till överkonsumtion av tand- vård, vilket gör reformen mindre kostnadseffektiv och motverkar effektiv resursanvändning. I detta sammanhang bör påpekas att utred- ningens uppdrag enligt direktiven är att analysera hur högkostnads- skyddet kan förstärkas på ett sätt som ger incitament som motverkar överutnyttjande bland vårdtagarna av tandvård. Det är alltså inte en-
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
bart den ovan angivna risken för höga priser för patienterna som talar mot ett bibehållande av den fria prissättningen på tiotandvård. Det är även risken att patienternas lägre priskänslighet gör att patienten efterfrågar (och vårdgivaren utför) mer vård än vad som är odonto- logiskt motiverat. Ett exempel på när detta skett är höjningen av all- mänt tandvårdsbidrag (ATB) som genomfördes 2018 och vars effek- ter analyserats av TLV.2 Myndigheten konstaterade att ATB-beloppet 1 200 kronor (600 kronor i två ersättningsperioder för vissa ålders- grupper) gav en möjlighet att erbjuda mer tandvård utan extra kostnad för patienten. Detta innebar att tandläkaren eller tandhygienisten hade ekonomiska incitament att erbjuda fler förebyggande åtgärder till patienter med 1 200 kronor i ATB. Dessutom förstärktes incitamentet av det faktum att det inte går att ”dela” ATB-beloppet och använda det vid ett senare besök. TLV skrev att frågan var hur den statliga sub- ventionen skulle konstrueras för att kunna stimulera till förebyggande insatser som är bra för tandhälsan samtidigt som icke ändamålsenlig användning av statliga medel motverkas.3
Det kanske mest tydliga exemplet på hur höga tandvårdssubven- tioner i kombination med fri prissättning blivit kraftigt vårddrivande, är den så kallade 65-plusreformen under 00-talet. Som framgår av kapitel 9 var det ursprungliga utredningsförslaget som utgjorde bered- ningsunderlag för reformen, ett högkostnadsskydd för äldre från och med 75 år, där arvodena skulle prisregleras och tandvårdsersättningen skulle sättas med utgångspunkt i folktandvårdens medelpris. Utred- ningen som lämnade förslaget menade att en fri prissättning inte kunde kombineras med en hundraprocentig ersättning från tandvårdsstödet, eftersom en sådan modell skulle verka kraftigt prishöjande och leda till okontrollerbara kostnadsökningar. Regeringen beslutade emeller- tid att i stället införa ett högkostnadsskydd från 65 år samt att bevara den fria prissättningen. Detta stöd, som infördes 2002 kom, som nämnts ovan, att kallas 65-plusreformen. Det innebar ett karensbelopp på 7 700 kronor i högkostnadsskyddet för protetiska åtgärder till perso- ner som var 65 år eller äldre. Subventionen däröver var 100 procent. Den dynamiska effekten blev ett kraftigt förändrat konsumtionsmönster och kostnaderna blev nästan tre gånger högre än beräknat. Antalet implantatbehandlingar mer än femdubblades från år 2002 till år 2005
2Tandvårds- och läkemedelsförmånsverket (TLV), Konsekvenserna av höjningen av det allmänna tandvårdsbidraget i april 2018, dnr 2896/2019, 2019, s. 28.
3TLV, Konsekvenser av höjningen av det allmänna tandvårdsbidraget i april 2018, dnr 2896/2019, 2019, s. 29.
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
(statistik för alla åldrar). Reformen bidrog till övervård av patienterna och dessa effekter förstärktes sannolikt ytterligare av att den prote- tiska tandvården var vårddrivande i sig i och med att protetik behöver underhållas över tid och bytas ut.4
Ett tredje argument för en prisreglering på tiotandvård är att en reform som syftar till att möjliggöra för patienter med stora efter- satta tandvårdsbehov att få tandvård till en rimlig kostnad, bör bygga på en enhetlig prissättning, även om det även fortsättningsvis kom- mer att vara varierande priser beroende på vilken behandling som utförs. Inte minst äldre patienter med stora behov som i dag avstår tandvård till följd av den förväntade eller faktiska kostnaden, bör en- ligt utredningen mötas av ett fast pris oavsett till vilken vårdgivare de går. Med bibehållen fri prissättning på tiotandvård skulle priserna med all säkerhet variera stort. Många patienter skulle uppleva det som otydligt vad den nya reformen innebär för deras tandvårdskostnader. Tandvårdspatienter befinner sig också i ett informationsunderläge i relation till behandlaren och, även om behandlaren är skyldig att redo- visa en behandlingsplan5, är det ofta svårt att överblicka vilka kost- nader behandlingen kommer att innebära. Även om kostnaden fram- går av behandlingsplanen, syns det i normalfallet inte vilka kostnader som patienten har möjlighet att påverka, vilka som är väsentliga för behandlingen och vilka som är ej nödvändiga tillägg. Färgprovning av porslinet mot övriga tänder är ett exempel på något som redan om- fattas av referenspriset, men som ibland tillförs kvittot som en tilläggs- kostnad. Genom att tiotandvård alltid ska erbjudas till ett pris som högst motsvarar 10 procent av referenspris, blir det lättare för patien- terna att själva räkna ut vad behandlingen kommer att kosta. Prislistor med referenspriser och vårdgivarpriser ska finnas tillgängliga på mot- tagningen och om tiotandvård införs ska vårdgivaren även redovisa priser för tiotandvårdspatienter. Även skriftlig behandlingsplan vid mer omfattande behandling ska innehålla uppgifter med anledning av tiotandvård för de som är berättigade till detta.
4SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa, s. 901.
5Gäller vid mer omfattande behandling enligt 10 § andra stycket förordningen (2008:193) om statligt tandvårdsstöd.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
Speglar referenspriserna vårdgivarnas faktiska kostnader?
En återkommande fråga i diskussionen om tandvårdsersättningen i det statliga tandvårdsstödet är huruvida referenspriserna återspeglar vårdgivarens faktiska kostnader. En uppfattning som ofta uttrycks från tandvårdens aktörer är att referenspriserna är för lågt satta och att kostnadsläget dessutom varierar stort mellan olika vårdgivare bero- ende på bland annat var i landet de verkar och vilket utbud de erbjuder. Företrädare för denna uppfattning menar därför att en genomsnittlig beräkning på nationell nivå av vilket pris som ger kostnadstäckning, dels blir ett trubbigt instrument, dels riskerar att inte ge kostnads- täckning. För att kunna värdera giltigheten i argumentet att referens- priserna inte ger kostnadstäckning, har utredningen bett TLV att bistå med information om hur referenspriserna beräknas. I kapitel 3 åter- finns en fördjupad beskrivning av myndighetens arbete med att fast- ställa referenspriser.
Utredningens samlade bedömning efter att ha tagit del av den för- djupade beskrivningen från TLV är att den beräkningsmodell som ligger till grund för fastställandet av referenspriser är utformad med beaktande av alla väsentliga aspekter som påverkar tandvårdens kost- nader. Även om det kan finnas specifika förutsättningar för vissa vård- givare som föranleder högre vårdgivarpriser – exempelvis en regions resultatkrav på folktandvården eller en ägares dito på ett privat bolag
–bör vårdgivarpriser som i genomsnitt ligger på referensprisnivå er- bjuda god kostnadstäckning inklusive viss investeringsmarginal. En omständighet som inte beaktas i referensprisberäkningen är de mer- kostnader som framför allt folktandvården har för handledning av nyutexaminerade behandlare utan klinisk erfarenhet, som behöver upp- lärning innan de blir självgående vilket medför att två behandlare sam- tidigt behövs vid behandlingen av en patient. Mot detta kan dock invändas att en nyexaminerad behandlare har lägre lön än vad referens- priserna beräknas på, vilket ger viss täckning för handledningen. Sam- tidigt menar utredningen att den kliniska upplärningen för nyexami- nerade behöver lösas på annat sätt än genom referenspriserna. I annat fall skulle en behandling utan handledning bli överkompenserad.
Det bör i sammanhanget understrykas att en förutsättning för att TLV ska kunna göra korrekta beräkningar av tandvårdens kostnader, är att vårdgivarna bistår myndigheten med uppgifter, exempelvis om löner och andra viktiga kostnader. Myndigheten ställde exempelvis
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
våren 2024 frågor om intäkter och kostnader till 100 tandvårdsföre- tag. Av dessa svarade sex företag och endast fyra4 svar gick att an- vända. Genom att tandvårdens aktörer delar med sig till TLV av sina kostnader för olika material, tjänster och behandlingsmoment kan refe- rensprisernas beräkningar förbättras ytterligare. Det bör således ligga i tandvårdens intresse att bistå myndigheten i dess arbete med referens- priserna.6 För en närmare beskrivning av utvecklingen av vårdgivar- priser respektive referenspriser, se kapitel 6.
Skälen för förslaget om att patienten ska betala 10 procent
Utredningen har övervägt om det förstärkta skyddet mot höga kost- nader bör utformas så att det ger 100 procents subvention när patien- tens kostnader nått en viss karensnivå. En sådan utformning skulle onekligen innebära att skyddet mer efterliknar högkostnadsskyddet i övrig vård. I den öppna hälso- och sjukvården blir vårdbesöket ex- empelvis helt avgiftsfritt för patienten när karensbeloppet 1 400 kro- nor uppnåtts. Utredningen har emellertid, som framgått, valt en ut- formning som innebär en subvention med 90 procent, det vill säga att patienten alltid betalar 10 procent av åtgärdens referenspris, eller 10 procent av vårdgivarens pris om det är lägre. Skälen till detta är flera.
För det första som nämnts ovan är erfarenheterna från tidigare tandvårdsreformer (främst 65-plusreformen) med 100 procents sub- vention över en viss karensnivå, att en sådan subventionsgrad leder till prisökningar och överkonsumtion av tandvård i en omfattning som gör reformen ineffektiv, svårkontrollerad och dyr för staten. Att det förhåller sig så förklaras enligt utredningen främst av tand- vårdens ersättningsmodell med åtgärdsbaserad (rörlig) ersättning där vårdgivarens intäkter styrs av hur många samt vilka åtgärder som ut- förs. Vårdgivaren har därför generellt sett starka ekonomiska incita- ment att utföra så många och så omfattande åtgärder som möjligt. Inte minst på en marknad som tandvården där privata aktiebolag i allt högre grad etablerar sig med stöd av riskkapital,7 blir den ekonomiska lön- samheten en stark drivkraft för hur verksamheten bedrivs. Samtidigt
6Dessa uppgifter omfattas av absolut sekretess enligt 24 kap. 8 § offentlighets- och sekretess- lagen (2009:400) genom 7 § offentlighets- och sekretessförordningen (2009:641).
7Soold, L., God lönsamhet – de privata kedjorna fortsätter att växa. Tandläkartidningen, 2024-02-06.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
är patientens incitament att avstå vård eller välja ett mindre omfattande
–men tillräckligt bra – behandlingsalternativ i princip obefintliga.
I övrig hälso- och sjukvård tillämpas ofta en kombination av fast ersättning (kapitering) för varje listad patient och rörlig ersättning (åtgärdsersättning). Även om det kan finnas tendenser till övervård även i delar av den övriga hälso- och sjukvården, är tandvård för vuxna och hälso- och sjukvård enligt hälso- och sjukvårdslagen (2017:30, HSL) i detta avseende marknader med två helt olika incitaments- strukturer. Att erbjuda 100 procents subvention för tandvård i syfte att tandvårdens högkostnadsskydd mer ska efterlikna den övriga vår- dens, är därför enligt utredningens bedömning inte förenligt med kra- ven på effektiv resursanvändning som utredningsdirektiven ställer. Att patienten alltid betalar en viss andel av kostnaden är alltså viktigt för att undvika överkonsumtion av tandvård. Ett överutnyttjande av tandvårdsstödet skulle dessutom på sikt kunna undergräva möjlig- heten att finansiera det statliga tandvårdsstödet, vilket regeringen har påpekat tidigare.8 Det är utredningens uppfattning att tandvårds- patienten oftare ställs inför olika alternativa behandlingar med varie- rande kostnader än patienter i övrig hälso- och sjukvård. Även om det finns olika behandlingsalternativ också vid behandling av allmän- sjukdomar, är det regionen som, genom bland annat vårdriktlinjer, regionala expertråd eller regionala vårdprogram, bestämmer vilka ut- redningar och behandlingar som kan erbjudas patienter vid olika åkom- mor inom regionens hälso- och sjukvård. Till ledning för dessa beslut kan det även finnas nationella riktlinjer från Socialstyrelsen som stöd. Eftersom det inom tandvården finns en större valfrihet mellan olika behandlingsalternativ kan det anses vara rimligt att patienten som väljer en dyrare behandlingsform även betalar en högre kostnad än om den billigare behandlingen väljs.
För det andra innebär 10 procent av referenspris att det patienten betalar vid varje vårdbesök för tiotandvård (efter den inledande under- sökningen) i praktiken ofta kommer att bli mellan 100 och 500 kronor, det vill säga ungefär i nivå med patientavgifterna i den övriga hälso- och sjukvården. Utredningen har exempelvis gjort beräkningar i 2023 års referenspriser av en behandling av tidigare obehandlad tandlossnings- sjukdom, vilket är en vanlig oral sjukdom bland äldre. Då görs i nor- malfallet, efter inledande undersökning, fickdjupsmätning och rönt- gen, flera återkommande besök med mekanisk infektionsbehandling
8Kommittédirektiv 2014:28 2008 års tandvårdsreform, s. 4.
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
samt rådgivande samtal. Dessa sjukdomsbehandlande besök kom- mer inom tiotandvård att kosta mellan 100 och 200 kronor beroende på sjukdomens omfattning (115–174 kronor). Behandlingen kan vid kvarvarande infektion avslutas med en parodontal operation som för patienten kommer att kosta strax under 500 kronor (492 kronor). Ett annat exempel är om en patient lider av omfattande karies efter läkemedelsinducerad muntorrhet där tänder behöver lagas på grund av kariesangrepp och någon tand behöver extraheras. Även detta är ett vanligt behandlingsbehov. Efter en undersökning inklusive röntgen som för vissa patienter dessutom delvis subventioneras av särskilt tand- vårdsbidrag (STB), gör patienten ett antal besök som omfattar lag- ningar, extraktion och fluoridbehandling. Patientens kostnad varierar då mellan 125 och 329 kronor per besök.
Dessa exempel på vanligt förekommande behandlingar för äldre skulle alltså, med en patientavgift på 10 procent av referenspris, inne- bära en kostnad för patienten för själva behandlingsbesöken som ungefär motsvarar patientavgifterna i den öppna hälso- och sjukvår- den. Samtidigt bedömer utredningen att den kostnad som det alltjämt innebär för patienten kommer att ha en viss återhållande effekt på valet av åtgärder och åtgärdernas omfattning och kostnad. Med en lägre subventionsgrad skulle patientavgifterna i tandvården även fortsätt- ningsvis avvika stort från patientavgifterna i den övriga hälso- och sjuk- vården. Och omvänt, med en högre subventionsgrad skulle riskerna för övervård öka, vilket inte skulle vara förenligt med direktivens krav på effektiv resursanvändning och att motverka överutnyttjande bland vårdtagarna.
Utredningen anser mot denna bakgrund att 10 procent av referens- priset utgör en väl avvägd nivå av egenfinansiering vid behandling av orala sjukdomstillstånd och reparation av skador. Vid behov av att återskapa en tuggförmåga efter oral sjukdom (rehabilitering) eller bygga upp en förbättrad oral funktion (habilitering) blir de totala kostnaderna för patienten högre, men hamnar ändå avsevärt lägre än i dag. Utred- ningen bedömer att detta kommer att få en önskvärd vårdstyrande effekt. Tandvården ska, enligt lagen om statligt tandvårdsstöd, så långt som möjligt bevara munnens vävnader och behandlingens kvalitet och hållbarhet ska vägas mot kostnaderna. Det är därför väsentligt att det är billigare för patienten att reparera tänderna än att dra ut dem och ersätta med protetik. Med protetiska konstruktioner följer även ökade behov av ytterligare tandvård såsom uppföljning och stöd-
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
behandlingsinsatser så att inte periimplantit9 drabbar patienten och kon- struktionen lossnar. För fler exempel på patientkostnader se bilaga 3 och för en generell bild av patienternas kostnader före och efter re- form se kapitel 15.
Ett tredje argument för subventionsgraden 90 procent handlar om hur stor del av den personkrets som omfattas av reformen som be- räknas få en årlig tandvårdskostnad i nivå med den övriga vården. I dag har ungefär en tredjedel av befolkningen som är 67 år eller äldre en årlig tandvårdskostnad på 1 400 kronor eller mindre, det vill säga i nivå med den öppna hälso- och sjukvårdens högkostnadsskydd. Med tiotandvård skulle mer än två tredjedelar – närmare 75 procent – hamna på 1 400 kronor eller mindre i årlig kostnad. En jämförelse med ett annat högkostnadsskydd i ”övrig vård” – läkemedelsförmånen – visar att cirka 90 procent av patienterna skulle få en tandvårdskostnad i nivå med högkostnadsskyddet för läkemedel, som ger full subvention efter 2 850 kronor. Sammantaget illustrerar dessa jämförelser att tiotand- vård med de villkor som föreslås skulle ge den absoluta majoriteten av patienterna som omfattas av reformen ett högkostnadsskydd som mer liknar den övriga vårdens. Med en lägre subventionsgrad skulle den gruppen bli mindre och reformen därmed mindre ändamålsenlig givet sitt angivna syfte.
Om vårdgivaren för viss åtgärd har ett lägre pris än referenspriset ska, i likhet med hur tandvårdsersättning beräknas inom generellt skydd mot höga kostnader, beräkningen för förstärkt tandvårdsersätt- ning (tiotandvård) utgå från vårdgivarens pris, där staten betalar 90 pro- cent och patienten 10 procent.
Förslaget om prisreglering innebär förutom ändring i författ- ningar om statligt tandvårdsstöd även ändring i 4 § tandvårdslagen (1985:125) där den fria prissättningen regleras. I samband med till- förandet av undantag till den fria prissättningen i 4 § tandvårdslagen görs en språklig justering. Det nuvarande begreppet tandbehandling ändras till behandling för att tydliggöra att den fria prissättningen även kan omfatta behandling av dess omgivande vävnader i munhålan, så- som tandkött och käkar, exempelvis en bettskena för att avlasta käkarna eller en behandling av tandköttet runt implantatet vid inflammationer. Detta innebär ingen förändrad tillämpning från hur paragrafen an- vänds i dag.
9En inflammatorisk sjukdom som bryter ner käkbenet runt implantatet, i likhet med tandloss- ningssjukdomen parodontit runt tänder.
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
12.2.2Ett kommuntypstillägg ska ges för tiotandvård
Förslag: Utöver 90 procent av referenspris som förstärkt tand- vårdsersättning och 10 procents patientandel ska ett procentuellt tillägg lämnas till vårdgivaren utifrån var patienten är bosatt, med utgångspunkt i myndigheten Tillväxtverkets kommuntypsindel- ning, och referenspriset för den vård som utförts. För patient bo- ende i storstadskommun ska tillägget vara + 0 procent. För patient boende i blandad kommun ska tillägget vara + 10 procent av refe- renspriset för slutförd vård och behandling inom tiotandvård. För patient boende i landsbygdskommun ska tillägget vara + 20 procent av referenspriset.
I utredningsdirektiven skriver regeringen att förutsättningarna för till- gången till tandvård behöver stärkas. Regeringen skriver vidare att utredningen ska beskriva hur ett stärkt högkostnadsskydd inverkar på tandvårdens behov av kompetensförsörjning. Vidare skriver reger- ingen att målsättningen med ett förstärkt högkostnadsskydd är att patienter i högre grad ska kunna besöka tandvården efter behov och därmed få bättre munhälsa.
Utredningen föreslår att ersättningen för tiotandvård ska mot- svara respektive behandlingsåtgärds referenspris, där 90 procent läm- nas i form av statligt tandvårdsstöd och 10 procent utgörs av patien- tens andel av kostnaden, samt ett procentuellt tillägg till vårdgivaren utifrån var patienten är bosatt med utgångspunkt i Tillväxtverkets kommuntypsindelning. För en redovisning av indelningen, se bilaga 4. För patient boende i storstadskommun lämnas inget tillägg. För patient boende i blandad kommun ska tillägget vara + 10 procent av referens- priset för slutförda ersättningsberättigande tandvårdsåtgärder inom tiotandvård. För patient boende i landsbygdskommun ska tillägget vara + 20 procent av referenspriset. Att kommuntypstillägget just är ett tillägg till den förstärkta tandvårdsersättningen innebär även att det inte ska vara förenat med särskilt administration från vårdgivarens sida.
För behandling som utförs i enlighet med de regler som gäller för specialistreferenspris10, ska kommuntypstillägget baseras på det högre referenspriset.
105 § Tandvårds- och läkemedelsförmånsverkets föreskrifter och allmänna råd (TLVFS 2008:1) om statligt tandvårdsstöd.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
Skälen för förslaget om ett kommuntypstillägg
Det första och främsta skälet till att utredningen föreslår ett kom- muntypstillägg är nödvändigheten av utbudsstimulerande åtgärder för att tandvården i hela landet ska kunna möta en ökad efterfrågan på tandvård. Som nämnts ovan är målsättningen med ett förstärkt högkostnadsskydd enligt utredningsdirektiven att patienter i högre grad ska kunna besöka tandvården efter behov och därmed få bättre munhälsa. En fundamental förutsättning för att detta ska kunna ske är att det finns en kapacitet i tandvården att möta denna förväntat ökade efterfrågan. Att behandlingen genom en hög statlig subvention blir billigare är inte till någon hjälp för patienten om det ändå inte finns en behandlare tillgänglig som kan utföra tandvården
I dag är tandvårdens kapacitet i stora delar av landet starkt begrän- sad av svårigheterna att rekrytera och behålla tandläkare och tand- hygienister. Enligt Socialstyrelsens årliga uppföljningar uppger 17 av 21 regioner att det råder en brist på tandläkare och 19 av 21 regioner att det råder en brist på tandhygienister (2022). Rekryteringspro- blemen är störst inom folktandvården, men även privata vårdgivare beskriver, bland annat som en konsekvens av en allmän urbaniser- ingstrend, svårigheter att attrahera personal till kliniker utanför stor- stadsregionerna. För folktandvården, vars priser bestäms genom poli- tiska beslut, har konsekvenserna i flera regioner blivit långa väntetider och svårigheter att ens ta emot nya vuxna patienter. För privata vård- givare finns, i högre grad än för folktandvården, möjligheten att höja vårdgivarpriserna för att därigenom skapa ekonomiska förutsättningar för att erbjuda behandlare bättre villkor och upprätthålla lönsamhet.
Ett sätt att illustrera kompetensförsörjningsproblematiken är att mäta antal behandlare per capita i olika regioner. Storstadsregioner som Stockholm och Västra Götaland har exempelvis över 100 tand- läkare per 100 000 invånare. Motsvarande siffra för regionerna Väster- norrland, Dalarna och Gävleborg är cirka 75 tandläkare per 100 000 in- vånare. Generellt sett indikerar sifforna att det råder en koncentration av behandlare i storstadsregionerna, på bekostnad av tillgången till be- handlare i mer glesbefolkade regioner.
De utmaningar som tandvården står inför när det gäller kompe- tensförsörjning har analyserats och beskrivits i flera olika samman- hang under senare år. Orsakerna till problemen är flera och kom- plexa. Socialstyrelsen skriver i en rapport att en generationsväxling
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
pågår inom tandvården i Sverige.11 I dialoger som myndigheten haft med företrädare för tandvården framförs att den nya generationen tandvårdspersonal inte är tillräckligt väl förberedd för kliniskt arbete och att tandvårdens organisation är i förändring. Vidare skriver myn- digheten att företrädarna uttryckt att utvecklingen av privattand- vården och den fria prissättningen har lett till att tandvårdspersonal kan arbeta mindre och samtidigt erhålla en rimlig lön. Parallellt med utvecklingen av den privata vården sitter regionerna, enligt den bild som förmedlats till myndigheten, fast i olika strukturer som gör att de inte kan möta upp löneutvecklingen inom den privata tandvården. Konsekvenserna av den utvecklingen är att många väljer att lämna folktandvården. Detta leder i sin tur till att det finns för få erfarna all- mäntandläkare som kan ta hela behandlingspanoramat inom folktand- vården. I mer glest befolkade regioner och delar av regioner försvåras situationen ytterligare av att få tandläkare väljer att etablera sig utan- för storstadsområdena. Det senare är uttryck för en generell urbani- seringstrend som inte enbart gäller tandvården, men som får betydande negativa effekter på utbudet av tandvård utanför storstadsområdena. Effekterna på folktandvårdens verksamhet syns tydligt i data som ut- redningen analyserat. Mönstret är en lägre marknadsandel med färre besök och en lägre produktion, vilket beskrivs närmare i kapitel 6.
Beskrivningen av orsakerna bakom och konsekvenserna av kom- petensförsörjningsproblemen för tandvården utanför storstäderna kan givetvis göras betydligt mer utförlig och nyanserad än ovan. Utred- ningen har dock valt att i detta kapitel återge problembilden relativt kortfattat. För statistik som bland annat illustrerar tandvårdsmarkna- den utifrån regionala aspekter hänvisas till kapitel 6.
Mot bakgrund av tandvårdens bristande kapacitet i stora delar av landet är det utredningens samlade bedömning att en reform med syftet att fler patienter med behov ska kunna erbjudas tandvård inte kommer att uppnå det syftet om den inte också konstrueras så att viss geografisk omfördelning av de statliga subventionerna sker. Detta kan enligt utredningen göras genom att ersättningen från staten till vårdgivaren blir högre för behandling av patienter boende i blandade kommuner och i landsbygdskommuner, än för patienter boende i storstadskommuner. För en beskrivning av dessa kommuntyper, se avsnitt 6.5.3 samt bilaga 4. För regionala skillnader i tandvårdskon-
11Socialstyrelsen, Bedömning av tillgång och efterfrågan på legitimerad personal i hälso- och sjuk- vård samt tandvård, Nationella planeringsstödet 2023.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
sumtion se avsnitt 5.2.2. Ett sådant kommuntypstillägg till vårdgivaren kommer enligt utredningens bedömning att skapa bättre ekonomiska incitament för att behandla patienter som bor utanför storstadsregio- nerna än om priset skulle regleras på referensprisnivå utan tillägg. Det bör påpekas att denna utformning bör kunna erbjuda olika hand- lingsalternativ för vårdgivare. Vårdgivare i storstäder, där det över- gripande mönstret är hög koncentration av behandlare och hög kon- kurrens om patienterna, kan välja att etablera hela eller delar av sin verksamhet på orter där det finns ett uppdämt behov och den statliga ersättningen med utredningens förslag blir högre. Vårdgivare som redan verkar i blandade kommuner eller landsbygdskommuner kommer med utredningens förslag ges likvärdiga eller bättre ekonomiska incita- ment än i dag att bibehålla sin personal och utveckla sin verksamhet. I synnerhet folktandvården i regioner där vårdgivarpriserna i dag genom politiska beslut fastställts på nivåer på eller marginellt över referens- pris, bör med utredningens förslag ges avsevärt bättre ekonomiska förutsättningar. Privata vårdgivare med kliniker på mindre orter som valt att ligga i genomsnitt 40–50 procent över referenspris kommer dock att få lägre intäkter än i dag per patient. Däremot kan den för- väntat ökade efterfrågan i landsbygd – både i form av fler patienter och efterfrågan på mer omfattande behandlingar – innebära ökade intäkter totalt sett. Utredningens beräkningar och antaganden om sådana dyna- miska effekter beskrivs närmare i kapitel 15.
Ett andra skäl till förslaget om ett kommuntypstillägg är behovet av att delvis kompensera för den omsättningsminskning och mins- kade lönsamhet som förväntas bli följden av reglerat pris på tiotand- vård. Målsättningen med utredningens förslag är att prisregleringen inte ska påverka tandvårdsmarknadens omsättning som helhet nega- tivt och inte försämra företagens lönsamhet mer än nödvändigt. Det behöver även fortsättningsvis vara möjligt för såväl mindre som större bolag att bedriva privat tandvårdsverksamhet på goda marknadsmäs- siga villkor. Detta är viktigt för att patienter även efter reformen ska kunna erbjudas tandvård av god kvalitet och baserat på valfrihet. Det är också viktigt för tandvårdsyrkenas långsiktiga attraktivitet. För beräkningar av förhållandet mellan omsättningsminskning inklusive dynamiska effekter och kommuntypstillägg, se kapitel 15.
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
Skälen för förslaget till kommuntypsindelning
Utredningen föreslår att kommuntypstillägget ska göras baserat på var patienten är bosatt. Att knyta den ekonomiska stimulansen till den enskilde patientens bostadskommun och inte till kliniken, under- stryker att det primära syftet är att patienter ska ha tillgång till tand- vård. Var den klinik som erbjuder tandvården har sitt säte är i det av- seendet underordnat, även om reformen också förväntas och syftar till att öka etableringen av kliniker i glesbygd.
För att differentiera tillägget mellan olika kommuntyper föreslår utredningen att den kommuntypsindelning som ursprungligen utar- betades av myndigheten Tillväxtanalys, men som nu administreras av Tillväxtverket, ska användas som utgångspunkt. Indelningen i de tre kommuntyperna storstadskommuner, blandade kommuner och lands- bygdskommuner är en aggregering av ursprungligen sex kommun- typer, vilka beskrivs närmare i avsnitt 6.5.3 och bilaga 4. Utredningen föreslår att Försäkringskassan får i uppgift att föreskriva om vilken kommuntyp respektive kommun i Sverige tillhör. Om Tillväxtverket ändrar indelningen, exempelvis med anledning av att vissa kommu- ners befolkningsstorlek förändras, kan Försäkringskassan göra mot- svarande förändringar i föreskrifterna.
Utredningen har övervägt om det vore mest ändamålsenligt att differentiera tillägget utifrån sex kommuntyper för att på så sätt uppnå bästa möjliga precision. Med en grövre indelning i tre kommuntyper blir effekten att exempelvis patienter boende i kommunen Ekerö genererar samma höga påslag som patienter i Pajala och Övertorneå, eftersom alla dessa kommuner definieras som landsbygdskommu- ner. Med en indelning i sex kommuntyper görs en skillnad på tätorts- nära landsbygdskommuner, glesa landsbygdskommuner och mycket glesa landsbygdskommuner. Tillgången till tandvård i ytterkommu- nerna i Stockholms län är avsevärt bättre än i nämnda norrlands- kommuner, vilket gör att det högre tillägget inte är lika motiverat. Mot detta argument talar emellertid behovet av ett system som är enkelt att beskriva och förstå för framför allt tandvårdens aktörer. Att diffe- rentiera tillägget med några procentenheter uppåt eller nedåt beroende på om en landsbygdskommun definitionsmässigt är tätortsnära eller gles, kommer sannolikt inte att påverka tandvårdens ekonomiska för- utsättningar negativt i de mest glesbefolkade delarna av landet. Där- emot kan de ekonomiska förutsättningarna bli något bättre för vård-
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
givare i storstadskommuner vars patienter till stor del inte genererar något extra tillägg. Dessa vårdgivare kan erbjuda tandvård till patien- ter boende i ytterkommuner och därmed ta del av tillägget trots att kliniken är centralt belägen. Det finns också exempel på tätortsnära landsbygdskommuner där tillgången till tandvård är låg, trots den rela- tiva närheten till en större tätort. Utredningens samlade bedömning är därför att – vid en avvägning mellan enkelhet och precision – över- väger behovet av att systemet är någorlunda enkelt. Utredningen före- slår därför en indelning i de tre kommuntyperna storstadskommuner, blandade kommuner och landsbygdskommuner.
Skälen för förslaget om procentsatserna 0, 10 och 20 procent
Som framgått ovan är utredningens målsättning att tandvårdsmark- nadens totala omsättning inte ska påverkas negativt av den prisre- glering som enligt utredningen är nödvändig för att reformens effekt inte ska urholkas av ökade vårdgivarpriser. Ett av syftena med kom- muntypstillägget är därför, som nämnts, att delvis kompensera för en förväntad omsättningsminskning och en sämre lönsamhet.
En beräkning av förväntad omsättningsförändring inklusive dyna- miska effekter efter reformens införande, är behäftad med stor osäker- het. Hur många fler patienter som kommer att efterfråga tandvård och vilka behandlingar som kommer att göras är svårbedömt. Hur mark- naden, i synnerhet de privata vårdgivarna, kommer att agera innan eller när de förändrade villkoren träder i kraft är också osäkert. De privata tandvårdsföretagen i storstadskommunerna förväntas påverkas mest negativt. De ekonomiska villkoren för folktandvården kommer däremot i de flesta regioner att förbättras till följd av kommuntyps- tillägget. Undantag är storstadsregionen Stockholm där påslaget blir lägre än vad som tillämpas av regionen i dag, samt några regioner som i dag ligger betydligt högre än referenspris, exempelvis Örebro. En annan osäkerhetsfaktor är att vårdgivarna kan välja att anpassa sin verksamhet till de förväntat nya villkoren under tiden mellan ett poli- tiskt besked om reformens tänkta införande och det faktiska ikraft- trädandet. Beräkningarna baseras dessutom på differensen mellan refe- renspriser och vårdgivarpriser 2023, vilken kan se annorlunda ut 2026 när reformens första steg är tänkt att träda i kraft.
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
Med beaktande av ovan nämnda osäkerhetsfaktorer har utred- ningen gjort beräkningar av vilka procentsatser för det regionala till- lägget för patienter boende i olika kommuntyper som är mest ända- målsenliga. Som nämnts har målsättningen varit att det regionala tillägget, förutom huvudsyftet att stimulera utbudet i delar av landet, också delvis ska kompensera för en förväntad omsättnings- och lön- samhetsminskning. I reformens första steg (67+) förväntas om- sättningsminskningen bli cirka 1,2 miljarder årligen till följd av pris- regleringen. Om motsvarande medel skulle återföras i form av ett kommuntypstillägg skulle procentsatserna behöva sättas till 0 procent för storstadskommuner, cirka 20 procent för blandade kommuner och cirka 30 procent för landsbygdskommuner. Samtidigt beräknar utredningen att den dynamiska effekten kommer att leda till en ökad omsättning med mellan cirka 0,35 och 1,4 miljarder, med huvudsce- nariot 0,7 miljarder kronor. Ovan nämnda procentsatser skulle där- med innebära en viss överkompensation. Sett till nuvarande prisnivåer i många regioner är också 30 procents tillägg på referenspris en ersätt- ningsnivå som enligt utredningen skulle bli högre än dagens genom- snitt, åtminstone såvitt avser folktandvården. Med något lägre pro- centsatser – 0, 10 och 20 procent – kommer marknaden att tillföras drygt 0,5 miljarder utöver den dynamiska effekten. Med ett kommun- typstillägg på dessa nivåer beräknas utfallet bli en något lägre omsätt- ning inklusive dynamisk effekt i det lägre scenariot och en ökning av omsättningen i huvudscenariot samt i det högre scenariot. Utifrån målsättningen att den totala omsättningen inte ska påverkas negativt samtidigt som osäkerheten i de dynamiska beräkningarna är stor, anser utredningen att procentsatserna 0, 10 och 20 procent är väl avvägda.
Skälet till utredningens förslag att patienter bosatta i storstadskom- munerna inte ska generera något kommuntypstillägg, är den rådande höga koncentrationen av vårdgivare och kliniker i dessa kommuner. Såväl företrädare för offentliga som privata vårdgivare beskriver en situa- tion i framför allt Stockholm där utbudet är avsevärt större än efterfrågan på tandvård. Antalet tandläkare per capita är högst i storstadskommu- nerna (Stockholm, Göteborg och Malmö). Landsbygdskommunerna har lägst antal tandläkare per capita. Mycket glesa landsbygdskommu- ner har 28 procent färre tandläkare per capita än storstadskommu- nerna. Konsekvensen har exempelvis blivit att flera kliniker i storstä- derna erbjuder den initiala undersökningen till en mycket låg kostnad, men efterföljande behandlingar till priser kraftigt över referenspris.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
Detta är inte i enlighet med utredningsdirektivens intentioner om lägre kostnader för patienterna. Att det råder en hög koncentration av tand- läkare i storstadskommunerna bekräftas av befintliga data över be- handlarkoncentration (se kapitel 6).
Förhållandet mellan omsättningsminskning, kommuntypstillägg och dynamiska effekter i olika scenarier är i princip desamma vid fullt utbyggd reform (20+). För en redovisning av dessa beräkningar hän- visas till kapitel 15.
Den närmare utformningen av förslaget
Utredningens förslag är att tillägg lämnas till vårdgivaren för varje slutförd tandvårdsåtgärd inom tiotandvård, om patienten när tand- vårdsåtgärden slutförs har sin bosättning i blandad kommun eller landsbygdskommun. Tillägget skiljer sig således från de övriga ersätt- ningarna som lämnas inom statligt tandvårdsstöd – tandvårdsbidrag, generell tandvårdsersättning och förstärkt tandvårdsersättning (tio- tandvård) – som är olika stöd till patienten även om det av praktiska skäl betalas ut till vårdgivaren. Regeringen föreslås efter bemyndigande av riksdagen vara föreskrivande myndighet för kommuntypstillägget, såsom dess kriterier och ersättningsnivåer.
Statligt tandvårdsstöd är en del av socialförsäkringen som en bo- sättningsbaserad förmån, vilken grundas på bosättning i Sverige. Kommuntypstillägg ska enligt utredningens förslag lämnas utifrån den kommun där patienten är bosatt. Valet att utgå från patientens bosättning som utredningen gör är logiskt utifrån att tandvårdslagen (1985:125; TvL) använder denna terminologi. Enligt 5 § TvL ska varje region erbjuda en god tandvård åt dem som är bosatta inom regio- nen. Regionens folktandvård ska exempelvis erbjuda barn- och ung- domstandvård åt de som är bosatta där, se 5 och 7 §§.12 Enligt för- arbetena till TvL ska dåvarande landstingens ansvar för tandvården ha samma innebörd som deras ansvar för hälso- och sjukvården.13 Samma tillvägagångssätt tillämpas således även i hälso- och sjukvårds- lagen (2017:30). Enligt sjukvårdslagstiftningens förarbeten framgår att tolkningen av själva bosättningsbegreppet ska utgå från bestäm- melserna i folkbokföringslagen.14 I normalfallet motsvaras således
12Prop. 1984/85:79 med förslag till tandvårdslag m.m., s. 64 f.
13Prop. 1984/85:79 med förslag till tandvårdslag m.m., s. 29.
14Prop. 1981/82:97 om hälso- och sjukvårdslag, m.m., s. 33 och 115.
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
patientens bosättning av adressen där patienten är folkbokförd. Om en patient har en dubbel bosättning, vilket innebär att personen bor i flera bostäder, kan denne endast vara folkbokförd på en adress. Skatte- verket gör då en bedömning och tittar på flera olika omständigheter i personens livssituation, se 7 § folkbokföringslagen (1991:481). Folk- bokföringslagen reglerar även skyddad folkbokföring. Försäkrings- kassan ges en möjlighet att genom folkbokföringsregistret kontrol- lera patientens folkbokföringsort i det fall myndigheten inte har andra uppgifter om var patienten är bosatt, vilket möjliggör en automatisk hantering med hög effektivitet.
För dem som utan att vara bosatta i Sverige, som har rätt till vård- förmåner i Sverige som följer av Europaparlamentets och rådets för- ordning (EG) nr 883/2004 av den 29 april 2004 om samordning av de sociala trygghetssystemen, menar utredningen att samma tillämp- ning ska gälla som enligt 5 a § tandvårdslagen vad avser tillägg för dessa personer. Med andra ord avses det område där personen är förvärvs- verksam eller är registrerad som arbetssökande, inklusive dennes familj. Detsamma gäller dem som lämnar Sverige för att studera i ett annat land, men fortfarande anses vara bosatta här enligt 5 kap. 7 § social- försäkringsbalken, så länge personen genomgår en studiestödsberät- tigande utbildning och som omfattas av ovan nämnd förordning.
Om patienten flyttar till annan ort samtidigt som en längre be- handling pågår, kan tillägget komma att ändras. Utredningen före- slår att tillägget beräknas i samband med att slutförd åtgärd rappor- teras in av vårdgivaren till Försäkringskassan.
Inom statligt tandvårdsstöd lämnar Försäkringskassan patientens ersättning till vårdgivaren när en tandvårdsåtgärd är slutförd och in- rapporterad. Vårdgivaren ska rapportera in varje slutförd åtgärd till Försäkringskassan inom två veckor från det att den slutförts.15 Van- ligen slutförs en åtgärd vid samma besök som åtgärden påbörjas, men vissa tandvårdsåtgärder kan omfatta flera besök och därmed ta längre tid i anspråk. En behandling av parodontit, åtgärd 341–343, slutförs vid ett och samma besök, även om patienten kan behöva flera behand- lingar. En tandregleringsåtgärd, åtgärd 900–908, däremot kan ta flera år i anspråk innan den aktiva apparaturen avlägsnas och tandvårds- ersättning lämnas.16 Det är först när vårdgivaren rapporterar in slut-
1515 § förordningen (2008:193) om statligt tandvårdsstöd.
16Vid vissa behandlingar där det kan vara tveksamt när behandlingen ska ses som slutförd finns därför regler som förtydligar detta, se 4 § definition av slutförd åtgärd i TLV:s föreskrifter och allmänna råd (TLVFS 2008:1) om statligt tandvårdsstöd.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
förda åtgärder som myndigheten får kännedom om att en tandvårds- behandling utförts på patienten.
När vårdgivaren ansöker om ersättning enligt 4 kap. 8 § lagen om statligt tandvårdsstöd ska ansökan även med automatik anses omfatta en ansökan om att få ta del av eventuellt tillägg. Regeringen föreslås få ett bemyndigande att föreskriva om undantag från kravet på ansö- kan enligt lagen. Utredningen menar att det är väsentligt att tillägget inte innebär någon ökad administration för vårdgivaren. Att det inte krävs någon ansökan förutsätts däremot inte ha någon koppling till vårdgivarens möjlighet att avsäga sig utbetalning av tillägget.17
Utredningen ser inte heller att vårdgivaren behöver informera För- säkringskassan om patientens adress. Dels gäller den generella prin- cipen om uppgiftsminimering vid all personuppgiftsbehandling, dels är patientens adress inte en sådan uppgift som vårdgivaren behöver för att kunna beräkna patientens kostnad för vården enligt 4 kap. 1 § lagen om statligt tandvårdsstöd. En persons adress är en personupp- gift enligt artikel 4.1 Europaparlamentets och rådets förordning (EU) 2016/679 av den 27 april 2016 om skydd för fysiska personer med avseende på behandling av personuppgifter och om det fria flödet av sådana uppgifter och om upphävande av direktiv 95/46/EG (data- skyddsförordningen). Utredningens förslag om tillägg innebär därför att Försäkringskassan behöver utföra en personuppgiftsbehandling som annars inte hade skett. Grunden för denna personuppgiftsbehand- ling framgår av socialförsäkringsbalken. Försäkringskassan får i sin handläggning av förmåner behandla personuppgifter när det är nöd- vändigt vid handläggning av ärenden och för att tillgodose behovet av det underlag som krävs för att bedöma eller fastställa förmåner och ersättningar enligt 114 kap. 8 § 1 och 3 socialförsäkringsbalken. Det innebär att Försäkringskassan automatiskt vid behov kan kontrollera var patienten är bosatt mot Skatteverkets tjänst Navet, vilket är Skatte- verkets system för spridning av folkbokföringsuppgifter till offentliga aktörer, och därefter betala ut tillägget samtidigt som den förstärkta tandvårdsersättningen. Av 2 kap. 8 § första stycket lagen (2001:182) om behandling av personuppgifter i Skatteverkets folkbokförings- verksamhet framgår att en myndighet får ha direktåtkomst till bland annat uppgifter om person- eller samordningsnummer, namn och adress samt folkbokföringsort. Inom Försäkringskassan råder sekre- tess enligt 28 kap. 1 § första stycket 5 offentlighets- och sekretesslagen
17HFD 2023 ref. 32.
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
(2009:400, OSL) för enskilds hälsotillstånd eller andra personliga för- hållanden om det kan antas att den enskilde eller någon närstående lider men om uppgiften röjs när uppgiften bland annat förekommer i ett ärende enligt lagstiftningen om statligt tandvårdsstöd.
Om utbetalning visar sig vara felaktig eller om bidragsbrott före- kommer gäller befintliga bestämmelse om återbetalningsskyldighet i lagen om statligt tandvårdsstöd och dess hänvisningar till socialför- säkringsbalkens bestämmelser. För en redovisning av utredningens redogörelse avseende detta, se delbetänkandet Ökad kontroll över tand- vårdssektorn (SOU 2023:82).
Försäkringskassan föreslås få till uppgift att föreskriva om vilka kommuner som omfattas av de tre kommungrupperingarna. När Till- växtverket gör en förnyad prövning av kommunernas typindelning kan Försäkringskassan ändra sina föreskrifter.
Om skyddade personuppgifter och kommuntypstillägg
Uppgifter om namn, personnummer och adress i folkbokförings- databasen är enligt huvudregeln offentliga uppgifter. För personer som riskerar hot eller förföljelse finns därför möjlighet att skydda personuppgifterna för att förhindra att uppgifterna om personen sprids. Det finns tre nivåer av skydd: Fingerade personuppgifter hanteras av Polismyndigheten, medan skyddad folkbokföring och sekretessmar- kering i folkbokföringsdatabasen hanteras av Skatteverket. Skyddad folkbokföring regleras i 16 § folkbokföringslagen (1991:481). För skyddad folkbokföring krävs att personen av särskilda skäl kan antas bli utsatt för brott, förföljelser eller allvarliga trakasserier på annat sätt. Sekretessmarkering har en lägre skyddsnivå och består av en särskild notering i folkbokföringsdatabasen. Sekretessmarkeringen fungerar som en varningssignal till myndigheter med tillgång till uppgifterna att en särskilt noggrann skadeprövning behövs innan uppgifter om personen lämnas ut.18
Försäkringskassans riktlinjer om skyddade personuppgifter anger att den uppgift som i regel är mest skyddsvärd är adressen.19 Försäk-
18Skatteverket, Vägledning för offentliga aktörers hantering av skyddade personuppgifter. https://www.skatteverket.se/offentligaaktorer/folkbokforing/vagledningforoffentligaaktorers hanteringavskyddadepersonuppgifter. Uttag 2024-06-24.
19Försäkringskassan, Riktlinjer – Hantering av skyddade personuppgifter inom Försäkringskassan, 2011:34, version 5, s. 4.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
ringskassan får uppgifter om var patienten bor ifrån folkbokförings- registret genom Skatteverkets centrala aviseringssystem Navet och får automatiskt även reda på om personuppgifterna är skyddade. Om en person har skyddad folkbokföring framgår inte den verkliga adres- sen av folkbokföringen utan personen folkbokförs i en annan kom- mun. Skattekontorets adress anges som en särskild postadress men det framgår inte att adressen går till skattekontoret.20 När en myn- dighet får uppgifter från Skatteverket om en person som har skyddad folkbokföring överförs sekretessen enligt 22 kap. 3 § OSL. Uppgif- ter som kan leda till var en person med skyddad folkbokföring bor omfattas av sekretess, om uppgifterna förekommer i ett mål eller ärende vid domstol eller annan myndighet enligt 21 kap. 3 a § första stycket OSL.
En vårdgivare ska enligt patientdatalagen (2008:355) föra patient- journal. Journalen ska, enligt 3 kap. 2 §, i första hand innehålla de uppgifter som behövs för en god och säker vård av patienten. Tand- vårdens möjligheter att dokumentera patientens bostadsort anser ut- redningen följer av 2 kap. 4 § 2 och 3 patientdatalagen som föreskri- ver att personuppgifter får behandlas inom hälso- och sjukvården om det behövs för administration som rör patienter och som syftar till att ge vård i enskilda fall eller som annars föranleds av vård i en- skilda fall samt att upprätta annan dokumentation som följer av lag, förordning eller annan författning. Personuppgifter som behandlas för ändamål som anges i 4 § denna lag får också enligt 5 § samma lag be- handlas för att fullgöra uppgiftslämnande som sker i överensstämmelse med lag eller förordning. Enligt 5 kap. 3 § 1 Socialstyrelsens före- skrifter och allmänna råd (HSLF-FS 2016:40) om journalföring och behandling av personuppgifter i hälso- och sjukvården ska vårdgivaren även säkerställa att patientjournalen innehåller patientens kontaktupp- gifter. Av Socialstyrelsens handbok framgår att senast kända adress eller andra användbara kontaktuppgifter ska noteras.21 Vårdgivare kan därför välja att ansöka om tillstånd för att få aktualisera, kom- plettera och kontrollera personuppgifter genom det statliga person- adressregistret (SPAR) för att underhålla sitt kundregister. Registret
20Skatteverket, Vägledning för offentliga aktörers hantering av skyddade personuppgifter samt Skatteverket, Skyddade personuppgifter. https://skatteverket.se/privat/folkbokforing/skyddadepersonuppgifter. Uttag 2024-06-25.
21Socialstyrelsen, Journalföring och behandling av personuppgifter i hälso- och sjukvården – Hand- bok vid tillämpningen av Socialstyrelsens föreskrifter och allmänna råd (HSLF-FS 2016:40) om journalföring och behandling av personuppgifter i hälso- och sjukvården, 2017, s. 62.
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
regleras genom lagen (1998:527) om det statliga personadressregist- ret och förordningen (1998:1234) om det statliga personadressregist- ret. Om en person får skyddade personuppgifter i form av sekretess- markering eller skyddad folkbokföring tas uppgifterna och personens namn och adress bort i SPAR. De uppgifter som behålls är person- nummer och uppgift att personen har skyddade personuppgifter.22 Vårdgivaren kan således få reda på att patienten har skyddade person- uppgifter men får inte information om adressen genom registret.
Myndigheter ska inte i onödan begära in skyddade personupp- gifter eller ta in dem i en handling. I Försäkringskassans beräkning av tillägg till vårdgivaren kan det förekomma att en patient har skyd- dade personuppgifter. Utredningen har därför övervägt om Försäk- ringskassans hantering av tillägg till vårdgivaren kräver en särskild be- stämmelse avseende personer med skyddade personuppgifter, även om de under behandlingen omfattas av sekretess. En folkbokföring innebär bland annat ett fastställande av en persons bosättning.23 För patien- ter som har skyddad folkbokföring framgår dock inte den verkliga adressen av folkbokföringen utan tillägget kommer därför i praktiken hos Försäkringskassan att beräknas för den kommun där personen är skriven. Försäkringskassan ska få anse att personen är bosatt i sin folkbokföringskommun. Utredningen gör därmed bedömningen att det inte är sannolikt att Försäkringskassans hantering av patientens folkbokföringskommun kan komma att röja patienten.
22Statens personadressregister (SPAR). https://www.statenspersonadressregister.se. Uttag 2024-06-24.
231 § folkbokföringslagen (1991:481).
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
12.2.3Tiotandvård ska omfatta tandvårdsbehandling av sjukdom och smärta, reparativ vård samt rehabiliterande och habiliterande vård med vissa begränsningar
Förslag: Tiotandvård ska lämnas för tandvård som patienten be- höver och som syftar till att åstadkomma en frihet från smärta och sjukdom, förmåga att äta, tugga och tala utan större hinder, eller ett utseendemässigt godtagbart resultat. Det innebär att tio- tandvård ska omfatta behandling av tandvårdsstödets tillstånd för sjukdom och smärta, tillstånd för reparativ vård och tillstånd för rehabiliterande och habiliterande vård. Ny fast tand- och implan- tatstödd protetik bakom tandposition 5 ska undantas från bestäm- melserna om tiotandvård. För sådan behandling gäller det befint- liga generella skyddet mot höga kostnader och fri prissättning.
Utredningen ska analysera och lämna skalbara förslag på hur tand- vårdens högkostnadsskydd kan förstärkas på ett ändamålsenligt och kostnadseffektivt sätt för att mer efterlikna det i övrig vård och där äldre med sämst munhälsa prioriteras. Utredningens övergripande slutsats är att den utformning av en reform som bäst svarar mot dessa angivna syften och målsättningar är att införa en hög subvention vid behandling av orala sjukdomstillstånd samt skador och dess följd- effekter. Skälen för utredningens förslag kan sammanfattas på föl- jande sätt.
Skälen för förslaget att tiotandvård endast ska omfatta tillstånd för behandling av sjukdom och smärta, reparation och rehabiliterande och habiliterande vård
För det första har utredningsdirektiven ett tydligt fokus på att grupper med sämst tandhälsa, i första hand äldre, ska kunna erbjudas tandvård till en lägre kostnad än i dag. Höga kostnader för tandvård uppstår när ett av behandlaren konstaterat vårdbehov föreligger. Ett vårdbehov konstateras genom att behandlaren fastställer en diagnos och därefter väljer ett tillämpligt tillstånd i tandvårdsstödet. Därför är det – givet hur direktiven är formulerade – enligt utredningen mest ändamåls- enligt och kostnadseffektivt att rikta subventionen mot sjukdoms-
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
behandling och inte rikta en ny hög subvention mot förebyggande och hälsofrämjande tandvårdsbesök. För sådana besök ska även fort- sättningsvis finnas ATB samt för vissa grupper STB, tandvårdsbidrag som utredningen dessutom föreslår vissa ändringar för (se avsnitt 12.3.5 och 12.3.6). Patienter som har, eller har haft oral sjukdom kan efter genomförd sjukdomsbehandling även behöva reparativ och rehabili- terande vård för att återfå förmågan att äta, tugga och tala utan större hinder och få ett utseendemässigt godtagbart resultat.
Tiotandvård innebär att tillstånd inom serierna 3 000 för behand- lingar av sjukdoms- och smärttillstånd, 4 000 för reparativ vård av tand- skador och 5 000 när tandförluster orsakar behov av viss rehabilite- rande och habiliterande vård inom tandvårdsstödet ska omfattas, dock med vissa begränsningar. För en närmare beskrivning av systemet med tillståndsserier i det statliga tandvårdsstödet, se kapitel 3.
För det andra anser utredningen att ett högkostnadsskydd som erbjuder hög subvention när ett behandlingsbehov konstaterats, men inte för en undersökning eller för hälsofrämjande åtgärder, mer efter- liknar den övriga vårdens högkostnadsskydd. Först när hälso- och sjukvården bedömer att ett vårdbehov kan föreligga, erbjuds under- sökning till hälso- och sjukvårdsavgift. En patient som inte har kon- staterad sjukdom erbjuds inte heller några regelbundna förebyggande besök genom kallelser till vården, med undantag av viss screening för cancer.
Det bör påpekas att utredningen inte genom förslaget tar ställ- ning till om det ur ett mer övergripande folkhälsoperspektiv är lämp- ligt att exkludera undersökningar och hälsofrämjande åtgärder i ett nytt förstärkt högkostnadsskydd. Det bör också sägas att tandvår- dens väl etablerade förebyggande arbetssätt med syfte att stimulera patienters egna munhygieninsatser varit och är framgångsrikt. Det brukar lyftas fram som en av de viktigaste orsakerna till den goda tand- hälsan på befolkningsnivå i Sverige. Tandvården ses i detta avseende ofta som en förebild för övrig hälso- och sjukvård, i synnerhet av förespråkare för ett ökat fokus på sjukdomsförebyggande arbetssätt i hälso- och sjukvården. Dock, mot bakgrund av att utredningsupp- draget är att lämna förslag på hur tandvårdens högkostnadsskydd kan förstärkas för personer med sämst munhälsa för att mer efterlikna det i övrig vård, har utredningen inte sett det som förenligt med upp- draget att föreslå nya höga subventioner för förebyggande och hälso- främjande tandvård. För revisionstandvård och andra förebyggande
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
besök finns dessutom, som nämnts, ATB och STB. För förslag om förändring av tandvårdsbidragen se vidare avsnitt 13.1.1 och 13.1.2.
För det tredje, om även vanliga basundersökningar och förebyg- gande vård skulle ingå i tiotandvård för alla 67 år eller äldre, vilka i dag motsvarar en stor andel av de åtgärder som utförs, skulle dessa åtgärder med en så låg kostnad som tiotandvård innebär ta bety- dande personella resurser ifrån de patienter som har störst behov och sämst munhälsa. Det skulle riskera att leda till undanträngningseffek- ter på samma sätt som den utökade avgiftsfria tandvården för unga vuxna gjort inom folktandvården sedan införandet 2017.24 I sam- manhanget bör också påpekas att viss förebyggande tandvård ändå kommer att omfattas av tiotandvård. Det finns sjukdomstillstånd i
3000-serien som även omfattar utredande eller förebyggande åtgär- der, vilka kommer att ersättas med 90 procent jämfört med i dag när patienten får betala 100 procent upp till 3 000 kronor, exempelvis en salivsekretionsmätning25 samt instruktioner vid risk för sjukdom26 vid initialkaries (tillstånd 3021) eller borttagande av supragingival tandsten27 vid gingivit (tillstånd 3041). Utredningen är medveten om att det i tillståndsserien 1 000 även finns utredande åtgärder som kan behövas inför en sjukdomsbehandlande eller rehabiliterande behand- ling, vilket kan komma att utgöra en viss ekonomisk tröskel för patien- ten innan tiotandvård kan tillämpas. ATB och eventuellt STB stödjer patienten till del, men åtgärderna omfattas av den fria prissättningen. TLV kan därför behöva utreda möjligheten att tillföra exempelvis åtgärder för röntgen eller fullständig parodontal undersökning till relevanta tillstånd för sjukdom och rehabilitering så att även dessa kan omfattas av tiotandvård. En sådan lösning skulle även förbättra förutsättningar för analys genom att det i statistiken skulle framgå varför en utredning sker.
Ett fjärde argument för förslagets utformning är att subvention av hela tillståndsserier blir lättare för såväl vårdgivare som för patien- ten att förstå, än om vissa utvalda enskilda tillstånd skulle subven- tioneras. Redan i dag upplever patienter att det är svårt att i förväg veta vad en behandling kommer att kosta. Om endast vissa svårare enskilda tillstånd subventioneras och andra inte, riskerar denna oförut-
24SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa, s. 546,
566och 568 ff.
25Åtgärd 161.
26Åtgärd 201.
27Åtgärd 209, supragingival tandsten innebär tandsten ovanför tandköttskanten.
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
sägbarhet att bestå, eller till och med öka, för den aktuella patientgrup- pen. I en avvägning mellan precision och enkelhet har utredningen valt att prioritera en enklare utformning. Dessutom finns en uppen- bar risk för diagnosglidning om vissa utvalda enskilda tillstånd är kraf- tigt subventionerade och andra inte. Det skulle även innebära en risk att en patient avvaktar till dess kariesangreppet har en sådan omfatt- ning att tiotandvård lämnas, eller till dess att gingivit (tandköttsinflam- mation) utvecklats till parodontit28, vilket skulle riskera att stödet motverkade sitt syfte. För begränsningar av viss behandling med ny tandstödd eller implantatstödd protetik inom såväl 4 000- som 5 000- tillstånden, se avsnitt nedan.
Slutligen vill utredningen anföra ett argument för förslaget som handlar om konsekvenserna för tandvårdsmarknaden av den före- slagna reformen. Som framgår i avsnitt 12.2.1 är det utredningens uppfattning att en så hög subvention som 90 procent av referenspris med syftet att minska patientens kostnader inte kan införas utan att reglera priset på den subventionerade tandvården. Att ta bort den fria prissättningen innebär emellertid ett långtgående ingrepp i tand- vårdsmarknaden som också har flera nackdelar. Det riskerar att för- sämra de ekonomiska villkoren för att bedriva tandvård, vilket i sin tur kan begränsa patienters tillgång till tandvård och möjligheter att välja vårdgivare. Arbetsvillkor och arbetsförhållanden för personalen i tandvården kan försämras av förändrade ekonomiska villkor. Även vårdens kvalitet kan påverkas av att de ekonomiska villkoren försäm- ras. Enligt utredningsdirektiven ska förslaget främja vårdkvalitet bland tandvårdens aktörer. Lagstiftaren ställer visserligen redan i dag krav på att den tandvård som bedrivs ska hålla en god kvalitet. Ytterst arbetar hälso- och sjukvårdspersonal inom sin legitimation, med eget ansvar för att behandling som sker utförs i enlighet med vetenskap och beprövad erfarenhet. Att kunna sätta priser som möjliggör för behandlaren att, utifrån de förutsättningar som gäller för just den be- handlaren och den patienten, erbjuda bästa möjliga vårdkvalitet är emellertid en viktig del av tandvårdens marknadsmodell.
I kundnöjdhetsundersökningar är tandvårdens patienter i allmän- het mer nöjda med den vård de erhåller än patienter i övrig vård.29 Detta förklaras sannolikt delvis av att tandvården har en flexibel pris-
28Klinge, B., Munnen – Tänder, kropp och själ, 2010, s. 39.
29Svenskt Kvalitetsindex (SKI), SKI Tandvård – Tillgängligheten lyfter och utmanar kundupp- levelsen, 2024-03-25.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
sättning som möjliggör hög tillgänglighet, patientfokus, kontinuitet och engagemang. Utredningens principiella uppfattning är därför att prisregleringen inte bör omfatta större delar av tandvårdsmarknaden är nödvändigt. Det är också mer motiverat att behålla den fria pris- sättningen på de delar av marknaden där priskonkurrensen är större och patienterna har bättre möjligheter att göra informerade val. Att inte inkludera åtgärder inom tillståndsserierna 1000 och 2000 i det förstärkta högkostnadsskyddet innebär alltså också att det är möjligt att behålla den fria prissättningen på dessa åtgärder. Det är åtgärder där prisspridningen är mindre, vilket indikerar att marknaden funge- rar bättre på dessa områden. När prisreglering på undersökningar föreslogs av Utredningen om jämlik tandhälsa 2021, skrev Konkur- rensverket i sitt remissvar att dessa delar av marknaden inte borde regleras av just detta skäl (se kapitel 9). Likaså kan den fria prissätt- ningen bibehållas för viss ny fast protetik och implantatbehandling som inte omfattas av tiotandvård, se avsnitt nedan. Se även kapitel 6.
Med utredningens förslag kommer den andel av marknaden som prisregleras att bli cirka 28 procent i reformens första steg (2026). Vid en fullt utbyggd reform skulle cirka 66 procent av marknaden omfattas av en prisreglering. Dessa beräkningar illustrerar enligt ut- redningen att det nödvändiga ingreppet i den fria prissättningen trots allt är väl avvägt och proportionerligt i relation till dess syfte.
Skälen för förslaget om vissa begränsningar för ny fast tand- och implantatstödd protetik
Utredningen har i utformningen av förslaget om tiotandvård gjort en avvägning mellan vissa grundläggande värden som precision, enkelhet, kostnads- och resurseffektivitet. Utgångspunkten har varit att refor- men ska möjliggöra för patienter att få all i tandvårdsstödet ingående behandling av sjukdom och smärta, därtill reparativ vård för att laga skador på tänderna samt till stora delar även en rehabiliterande och habiliterande vård – av god kvalitet och till en låg kostnad. Principiella överväganden om begränsningar av vilken tandvård som ska ingå i tiotandvård ska även här utgå från de restriktioner som lagen om stat- ligt tandvårdsstöd anger i portalparagrafen30, det vill säga tandvård som patienten behöver för förmågan att äta, tugga och tala utan större
301 kap. 3 § lagen (2008:145) om statligt tandvårdsstöd.
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
hinder, eller för att uppnå ett utseendemässigt godtagbart resultat. Portalparagrafen ställer således krav på ett visst mått av prioritering för att definiera vilka behov och behandlingar som ska omfattas, där behandling i syfte att åstadkomma en frihet från smärta och sjuk- domar prioriteras framför förmågan att äta, tugga och tala som ska åstadkommas utan större hinder, utseendet ska vara godtagbart. Tand- vårdsstödet har med andra ord inte till syfte att åstadkomma ett per- fekt resultat.31 Ett exempel på en sådan prioritering kan vara protetik för att bygga upp tänder som saknas, vilka på grund av luckans posi- tion i bettet kan vara av större eller mindre betydelse. När 2008 års tandvårdsstöd infördes var därför endast implantatprotetiska åtgär- der inom tandpositionerna 5–5 ersättningsberättigande och inte pro- tetisk rehabilitering för de bakre tandpositionerna med hänvisning till det ovan angivna syftet med tandvårdsstödet. Det fanns dock några undantag för tandposition 6–8 såsom tretandslucka (tillstånd 5034) i tandposition 4–6. Reparation med tandstödd krona begränsades en- ligt huvudregeln till tandposition 1–6.32 Sedan införandet 2008 har TLV successivt ändrat föreskrifterna för stödet med innebörden att allt fler behandlingar blivit ersättningsberättigande. Som exempel är även implantat på tandposition 6 samt tandstödd krona på tandposition 7 i dag ersättningsberättigande behandling i vissa tillstånd.33 Denna suc- cessiva utvidgning av det statliga åtagandet har kunnat ske eftersom det funnits ekonomiskt utrymme på tandvårdsanslaget för detta.
Om ett förstärkt högkostnadsskydds ändamålsenlighet ska defi- nieras genom portalparagrafen, vore det således ändamålsenligt att för det nya förstärkta högkostnadsskyddet återinföra en begränsning för fast protetik och implantatbehandling, åtminstone i ett inledande skede innan effekten på stödets kostnader utvärderats. Utredningens beräkningar visar att kostnaden för staten skulle öka ytterligare med ungefär 240 miljoner kronor per år utan någon begränsning bakom tandposition 5 om tiotandvård införs för patienter som är 67 år och äldre. Vid en fullt utbyggd reform är motsvarande siffra cirka 600 mil- joner kronor per år. Inklusive en dynamisk effekt i form av ökad efter-
31Prop. 2007/08:49, Statligt tandvårdsstöd, s. 60.
32Se bilaga 1 förordningen (2008:193) om statligt tandvårdsstöd i dess ursprungliga lydelse: Implantatstödd protetik var enligt regel E.2 inte ersättningsberättigande för tänder i tandposi- tion 6–8. En tandstödd krona var vid reparation av en omfattande defekt enligt kronregeln D.3 endast ersättningsberättigande för tandposition 1–6 samt tandposition 7 om tandposition 6 i aktuell kvadrant saknades och det fanns motbitning för sjuans position.
33Regel D.3 och regel E.2 Tandvårds- och läkemedelsförmånsverkets föreskrifter och allmänna råd (TLVFS 2008:1) om statligt tandvårdsstöd; se även regel E.3.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
frågan på sådan tandvård blir dock kostnadsökningen sannolikt högre än ovanstående siffror. Begränsning bakom tandposition 5 föreslås gälla för såväl ny permanent tandstödd krona vid reparation som ny tandstödd eller implantatstödd konstruktion vid rehabilitering eller habilitering, med andra ord tand- och implantatstödda kronor, pelare, hängande led och åtgärder för att förbereda för och utföra implantat- behandling. Utredningen menar samtidigt att om patienten redan i dag har en protetisk konstruktion som även omfattar tandpositionerna bakom 5, bör en reparation av befintlig protetisk konstruktion ändå omfattas av tiotandvård. En annan lösning vore inte kostnadseffek- tiv. Detaljerna om detta bör ansvarig myndighet (TLV) utreda vidare och reglera i föreskrifterna.
Möjligheten att rehabilitera det främre bettet inom tandposi- tion 5–5 med ett förstärkt högkostnadsskydd innebär för flertalet att ett utseendemässigt godtagbart resultat samtidigt uppnås.
Patienter som omfattas av tiotandvård ska dock inte ges sämre förutsättningar än övriga patienter inom statligt tandvårdsstöd. Det innebär att en patient inom tiotandvård enligt förslaget parallellt kan använda sig av det generella skyddet mot höga kostnader om perso- nen vill ha en behandling med ny fast protetik för tandpositioner bakom tand 5. För denna kompletterande behandling utanför tiotand- vård gäller samtidigt den fria prissättningen och därmed vårdgivarens vanliga prislista tillsammans med den generella tandvårdsersättningen från tandvårdsstödet.
Under senare år har inom den odontologiska forskningen stude- rats om det finns ett samband mellan bibehållen tuggförmåga och kognitiv förmåga. Denna forskning fortgår alltjämt. När det framöver säkerställts vetenskapligt om och hur bettet i detta avseende kan på- verka hälsan i övrigt, bör Socialstyrelsen enligt utredningen utreda hur detta i så fall ska omhändertas inom de nationella riktlinjerna för tandvård. Därefter kan det medföra en förnyad prövning av vilken rehabiliterande och habiliterande tandvård som ska omfattas av tio- tandvård.
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
Den förkortade tandbågen som behandlingsstrategi
De bakre tänderna förloras vanligen på grund av karies eller parodontit. Att ersätta förlorade molarer eller att nöja sig med en förkortad tand- båge är inget givet val. Tandläkaren kan vilja bevara alla patientens tänder, och patienten kan, åtminstone i ett övergångsskede, ha svårt att acceptera tanken på ett förkortat bett.
Behandlingsstrategin med en förkortad tandbåge, där de flesta bakre tänder saknas, beskrevs på åttiotalet av forskaren A.F. Käyser i Nederländerna.34 Tio tandpar som har ocklusionskontakt, det vill säga har motbitning i motsatt käke, kan vara tillräckligt för tuggfunktionen även om molarerna saknas så länge som framtandsområdet är intakt. Det finns dock tillfällen när en förkortad tandbåge inte förordas, ex- empelvis för personer under 50 år samt vid vissa orala tillstånd.35 Där- för bör lämpligheten av den föreslagna begränsningen prövas inför en eventuell utvidgning av tiotandvård till yngre åldersgrupper.
En avhandling av E-K. Korduner från 2016 belyser att den för- kortade tandbågen kan vara speciellt lämplig inom äldretandvård där patienten kanske inte orkar med en tidskrävande och omfattande be- handling av de bakre tänderna. Vid muntorrhet kan ett reducerat bett med egna tänder vara mer komfortabelt än ett bett där förlorade tän- der ersätts med exempelvis en avtagbar delprotes. Korduner visar att svenska allmäntandläkare generellt har en positiv attityd till den för- kortade tandbågen, även om de inte kände till behandlingsstrategin och det sågs få risker med förkortad tandbåge. Samtidigt menar Korduner att tandläkare har en uttalad patientcentrerad inställning med fokus på patientens individuella behov och ekonomiska situation och det verkar vara väsentligt för tandläkarna att bibehålla hela patientens tandbåge, något som kunde försvåras av tandvårdsstödets regelverk.36
34År 1981 introducerade Dr A.F. Käyser, konceptet den förkortade tandbågen (Shortened dental arches and oral function. Journal of Oral Rehabilitation, vol. 8, issue 5) Enligt Käyser skulle äldretandvård inrikta sig på att bevara de delar i bettet som sågs som mest strategiska; fronten och premolarregionerna. Tio ockluderande tandpar ansågs tillräckligt för åldersgruppen 40–80 år, för åldern 20–50 år kan en oral funktionell behovsnivå uppnås med minst 12 ocklu- derande tandpar. För åldern 70–100 ansåg Käyser att åtta tandpar som ockluderade var till- räckligt.
35Korduner, E-K., Nordenram, G. & Nilner, K., Är korta tandbågar förenligt med god oral funktion hos äldre? – Litteraturstudie. Tandläkartidningen, årg. 95, nr 8, 2003.
36Korduner, E-K., The shortened dental arch (SDA) concept and Swedish general dental practi- tioners – Attitudes and prosthodontic decision-making, Malmö högskola, Odontologiska fakulteten, 2016. Doktorsavhandling.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
12.2.4Tiotandvård ska erbjudas personer från och med det år de fyller 67 år
Förslag: Äldre med sämst munhälsa ska definieras som personer som är 67 eller äldre och som har behov av tandvårdsbehandling av sjukdom och smärta, reparativ vård samt rehabiliterande och habiliterande vård. Det förstärkta högkostnadsskyddet tiotandvård ska därför erbjudas personer från och med det år de fyller 67 år.
Skälen för utredningens förslag
Utredningen ska analysera och lämna skalbara förslag på hur tand- vårdens högkostnadsskydd kan förstärkas på ett ändamålsenligt och kostnadseffektivt sätt för att mer efterlikna det i övrig vård och där äldre med sämst munhälsa prioriteras. Inom ramen för uppdraget ska utredningen kartlägga gruppen äldre med sämst munhälsa och före- slå hur gruppen kan definieras.
Utredningen har mot den bakgrunden övervägt vilket eller vilka kriterier som är mest lämpliga för att avgränsa gruppen äldre med sämst munhälsa. Målsättningen har varit att hitta en ändamålsenlig avvägning mellan en reforms precision, enkelhet och tillämpbarhet.
När det gäller det första ledet i direktivets beskrivning av målgrup- pen, det vill säga begreppet äldre, är det som ligger närmast till hands självfallet att utgå från kronologisk ålder. Dock bör påpekas att det inte finns någon vedertagen definition av gruppen äldre. Enligt WHO:s definition delas äldre in i kategorierna yngre äldre (personer 65–79 år) och äldre äldre (personer över 80 år). För en utvidgning av begreppet äldre se kapitel 4.
Statistiska centralbyrån har i demografiska analyser pekat på att tre av fyra i åldern 60–69 år har bra allmänt hälsotillstånd. Andelen med bra allmän hälsa sjunker därefter med ökad ålder och bland dem som är 80 år och äldre är det knappt hälften som har bra allmänt hälso- tillstånd.
När det gäller högkostnadsskydd för vård kan tidpunkten då en person slutar förvärvsarbeta också vara relevant, eftersom det ofta innebär att personens disponibla inkomst sjunker. En successivt för- sämrad hälsa på grund av stigande ålder i kombination med lägre in- komst kan göra att personer åren efter pension har ett ökande behov
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
av subventionerad vård. I offentligt finansierade försäkringssystem kan pensionsålder därför vara en ändamålsenlig distinktion mellan medelålders och äldre. Riksdagen har beslutat om en så kallad rikt- ålder som styr vid vilken ålder som garantipensionen kan tas ut och när rätten till kringliggande ersättningar inom socialförsäkringssyste- met upphör att betalas ut. Olika riktåldrar gäller för olika födelseår och personer rekommenderas vänta med att ta ut den allmänna pensionen till vad som gäller för respektive årskull. Regeringen har beslutat att riktåldern för åren 2020–2023 är 67 år, vilket i praktiken tillämpas under åren 2026–2029.
Beträffande det andra ledet i den angivna målgruppen, personer med sämst munhälsa finns flera olika sätt att avgränsa gruppen. Olika mått på munhälsa och vad som kännetecknar bra respektive dålig mun- hälsa, illustreras av text och statistik som redovisas i kapitel 4.
Utredningen om jämlik tandhälsa presenterade i sitt slutbetän- kande När behovet får styra – ett tandvårdssystem för en mer jämlik tand- hälsa (SOU 2021:8) statistik från Folktandvården Västra Götaland och den lokala riskbedömning som utförts där 2018 avseende karies. Figur 12.1 visar att andelen patienter i olika åldersgrupper som har hög risk för karies är flest i de äldsta åldersgrupperna där 20 procent av dem som är 80 år eller äldre har hög risk, likväl som 10 procent av dem som nyligen blivit vuxna. Figuren visar även att vid 60 år och äldre börjar andelen med låg risk för karies att minska, en utveckling som accelererar med åldern. Andelen patienter som har låg risk är lägst i gruppen 80 år och äldre, endast drygt 50 procent bedöms ha en låg risk.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd SOU 2024:70
Figur 12.1 |
|
Risk för karies efter ålder, Västra Götalandsregionen år 2018 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
100% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
11% |
|
|
|
|
|
|
|
|
8% |
|
|
90% |
|
|
|
|
|
16% |
|
|
21% |
|
|
|
21% |
20% |
17% |
20% |
|
|
|
|
|
|
|
|
80% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
23% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
70% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
27% |
|
60% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
50% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
81% |
|
|
|
|
|
40% |
|
66% |
75% |
77% |
79% |
72% |
|
|
30% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
52% |
|
20% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
10% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
20-29 |
30-39 |
40-49 |
50-59 |
60-69 |
70-79 |
80+ |
|
|
|
|
|
|
|
|
|
|
Låg |
|
Mellan |
|
Hög |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Källa: Västra Götalandsregionen, SOU 2021:8.
Utredningen kan konstatera att när det gäller munhälsa kan stigande ålder för många personer innebära en progressiv process där den fysiska förmågan försämras och därmed även förmågan att exempel- vis borsta tändernas alla vinklar. Likaså kan begynnande stadier av medicinska sjukdomar som demens eller depression leda till att mun- hälsan inte omhändertas som tidigare. Biverkningar av läkemedels- behandlingar för medicinsk sjukdom kan försämra munhälsan genom exempelvis försämrad salivsekretion. Med stigande ålder är det således allt färre personer som uppvisar en låg risk för oral ohälsa såsom karies. Att tidigt upptäcka förekomst av de två orala folksjukdomarna paro- dontit och karies är ofta avgörande för en persons förutsättningar att genom adekvat behandling i kombination med egenvård förhindra framtida tandförluster. Därigenom minskar risken för omfattande och kostsamma tandvårdsbehandlingar senare i livet. Ett högkostnads- skydd som ger hög subvention av sjukdomsbehandling i ett relativt tidigt skede, mellan 65 och 70 år, är därför såväl samhällsekonomiskt resurseffektivt som positivt för de enskilda individerna. Skillnaderna i tandvårdskonsumtion och tandhälsa varierar endast marginellt mellan enstaka år i nämnda femårsintervall, vilket framgår av kapitlen 4 och 5. Dock finns det fördelar med att offentliga ersättningssystem i möj-
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
ligaste mån anpassas såvitt avser åldersgränser. Mot bakgrund av att den nya riktåldern för pension kommer att vara 67 år vid reformens tänkta ikraftträdande är det därför utredningens uppfattning att 67 år är en lämplig ålder för införandet av tiotandvård i det första steget.
Utredningen har utrett alternativa tillvägagångssätt för att med hjälp av tandvårdsstödets olika tillstånd hitta de äldre som har sämst munhälsa. Ett tillvägagångssätt som övervägts är att endast subven- tionera de tillstånd som är mer omfattande, såsom större tandluckor och havererade bett, vilket bättre skulle motsvara de med sämst tand- hälsa. Utredningens bedömning är dock att detta skulle bli alltför kom- plicerat för patienten att förstå och att det kan få oönskade effekter. En sådan oönskad effekt skulle kunna vara att patienter avvaktar be- handling tills tillståndet är tillräckligt omfattande och svårt. Se vidare avsnitt 12.2.3 om valet av tillstånd.
Utredningen är medveten om att det finns nackdelar med att an- vända ålder som kriterium för förstärkt högkostnadsskydd. Det ris- kerar att leda till att personer avstår från tandvård trots behov till dess att de uppnått den ålder som kvalificerar dem för det förstärkta stödet. Dock, eftersom utredningsuppdraget uttryckligen anger att äldre med sämst munhälsa ska prioriteras, har det enligt utredningen varit nödvändigt att kombinera kriterierna kronologisk ålder och bris- tande munhälsa. Den föreslagna utformningen innebär att en person kvalificerar sig i två led, dels genom att ha uppnått en viss ålder, dels genom att ha ett bristande munhälsa, det vill säga ett konstaterat vård- behov. Friska äldre personer som inte har behov av det som ingår i tiotandvård omfattas inte, inte heller yngre med ett vårdbehov. Genom den föreslagna utformningen når reformen således den angivna grup- pen – äldre med sämst munhälsa – med tillräckligt god precision. Se även avsnitt 12.2.5 nedan.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
12.2.5En munhälsoprofil bör på sikt ersätta ålder som kriterium för tiotandvård
Bedömning: En munhälsoprofil är ett mer ändamålsenligt krite- rium än ålder för att identifiera patienter med sämst munhälsa. Det riskbedömningssystem som Socialstyrelsen under åren 2023 och 2024 getts i uppdrag av regeringen att utveckla bör, på sikt och med vissa anpassningar, kunna tillämpas för att även fastställa munhälsoprofiler som utöver risk även omfattar en bedömning av befintlig oral ohälsa. När ett sådant system finns tillgängligt bör en munhälsoprofil ersätta ålder som kriterium för tiotandvård.
Skälen för utredningens bedömning
Utredningen föreslår i avsnitt 12.2.4 att tiotandvård i ett första steg endast ska utgå från ett ålderskriterium. Förslaget motiveras, som framgår i avsnittet ovan, av utredningens direktiv som är inriktat på ett förstärkt högkostnadsskydd för äldre med sämst munhälsa. Utred- ningen menar att om att behandlaren konstaterar att patienten har ett vårdbehov på grund av oral sjukdom och smärta, eller ett rehabiliter- ingsbehov efter tidigare sjukdom, kan munhälsan inte anses vara god. Det finns i dag inget nationellt system för att mäta en patients mun- hälsa som kan användas för att hitta dem som har sämst munhälsa. Dagens tandhälsomått med intakta och kvarvarande tänder är, som beskrivs i kapitel 4, behäftade med vissa svagheter som medför att utredningen valt att inte använda dessa som kriterium för tiotandvård.
Utredningen om jämlik tandhälsa lämnade i sitt betänkande När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8) förslaget att riskbedömning ska erbjudas alla patien- ter inom statligt tandvårdsstöd från 2026 och utgöra en grund för ersättning vid sidan av skyddet mot höga kostnader för undersök- ning och viss förebyggande tandvård efter behov. Utredningen om jämlik tandhälsa menade att offentliga subventioner i första hand borde fördelas efter faktiskt odontologiskt behov, skapa incitament för att få personer med sämre tandhälsa att gå till tandvården i högre utsträckning och inte stimulera dem med god tandhälsa att besöka tandvården i högre utsträckning än de behöver givet sin tandhälsa. Riskbedömning innebar enligt den utredningen att bedöma patien-
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
tens framtida risk för att drabbas av munsjukdomar, eller att befint- liga munsjukdomar förvärrades, vilket är ett sätt att bedöma balansen mellan friskfaktorer (skyddsfaktorer) och riskfaktorer. De patienter för vilka riskfaktorerna dominerade och/eller det fanns tecken på aktiv oral sjukdom bedömdes ha ett större behov.37 Utredningen om jämlik tandhälsas förslag innebar att uppgifter från noterad anamnes och status i patientjournalen till stor del automatiskt skulle utgöra grunden för riskbedömningen för att säkerställa en enhetlig bedöm- ning som inte kunde manipuleras. Riskbedömningen kunde därefter ligga till grund för en gruppering av patienter. En första grupp kunde representeras av patienter med en god balans mellan frisk och risk- faktorer, eller en situation där friskfaktorerna dominerade.38 En andra grupp kunde omfatta patienter som hade riskfaktorer, eller befintlig oral sjukdom, men av mindre omfattning. Slutligen kunde en tredje grupp representeras av patienter där riskfaktorerna dominerade och det kunde finnas aktiv oral sjukdom, vilket innebar att patienten oftare behövde besöka tandvården. Utredningen om jämlik tandhälsa ansåg även att patientens bedömda risk kunde vara ett underlag för priori- tering39 mellan olika patienter.
En bedömning av en patients framtida risk att drabbas av orala sjukdomar, eller att patientens befintliga orala sjukdomar förvärras, sker inom tandvården redan i dag, men på varierande sätt och rap- porteras inte till Försäkringskassan. En behandlare behöver bedöm- ningen för att avgöra när nästa revisionsbesök är lämpligt för den enskilde patienten. Är patienten frisk vid besöket och risken för att drabbas av oral ohälsa bedöms vara låg kan revisionsintervallet vara längre än för en patient med hög risk eller aktiv sjukdom.
När folktandvården riskbedömer en patient är bedömningen sam- tidigt en grund för att erbjuda abonnemangstandvård till viss avgiftsklass. Enligt nationella avtalsvillkor för Frisktandvård40 är en förutsättning för att få teckna avtal att en patient först genomgår en undersökning,
37SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa, s. 595 ff.
38Ett förklarande exempel ur utredningen är ”en person med riskfaktorn muntorrhet. Perso- nen balanserar upp detta genom sin vetskap om problemet och kunskap om att kariesutveck- ling kan förebyggas och sköljer därför regelbundet med fluor samt håller en för munhälsan god kosthållning. Personen uppvisar därför inte heller någon pågående kariesaktivitet. Den en- skilda faktorn muntorrhet påverkar därför sammantaget inte denna persons risknivå utan resul- tatet av riskbedömningen kan bli att personen kategoriseras som frisk.”
39Utredningen om jämlik tandhälsa förslog även att den etiska plattformens princip att den med störst behov ska ges företräde till vården skulle införas i tandvårdslagen.
40Sveriges Folktandvårdsförenings styrgrupp för nationell frisktandvård, Nationella avtals- villkor för Frisktandvård, 2018-09-01.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
en riskbedömning och även att en av behandlaren fastställd behandling utförs, exempelvis lagning efter kariesangrepp. Därefter ombesörjer folktandvården under avtalsperioden en för patienten anpassad regel- bunden, behovsbaserad och hälsofrämjande tandvård i syfte att be- hålla, eller förbättra, rådande munhälsa. Har en patient en högre all- män risk, kariesrisk, risk för parodontit eller teknisk risk (risk för komplikationer, exempelvis till följd av tidigare lagningar) blir avgifts- klassen högre. Utredningen menar att eftersom en patient som teck- nar friskvårdsavtal inför avtalstecknandet har ombesörjt sina befint- liga tandvårdsbehov blir folktandvårdens fokus att bedöma risken för att patienten utvecklar sjukdom och skador i munnen under den kommande avtalsperioden.
Inom folktandvården har digitala verktyg tagits fram för att stödja behandlaren vid bedömningen. Även privata vårdgivares journalsystem kan ha liknande riskbedömningsmoduler medan andra behandlare gör en bedömning utan digitalt stödsystem.
Utredningen har enligt direktiven i uppdrag att analysera pågående regeringsuppdrag. Regeringen gav år 2023 Socialstyrelsen i uppdrag att bedöma förutsättningarna för ett införande av en riskbedömnings- modell.41 Även TLV och Statens beredning för medicinsk och social utvärdering (SBU) fick i uppdrag att stödja Socialstyrelsen i upp- draget.42 Uppdragen redovisades den 31 mars 2024. Rapporterna från respektive myndighet återges kort i kapitel 7. Den 20 juni 2024 gav regeringen Socialstyrelsen i uppdrag att utveckla en nationell modell för riskbedömning inom tandvården. Syftet med modellen är att få en enhetlig bedömning av tandvårdens patienter i hela landet för att ge rätt vård efter behov och prioritera tandvårdens resurser. Slutredo- visning ska lämnas senast den 31 mars 2025.43 Både SBU och TLV ska stödja Socialstyrelsen i arbetet med att ta fram riskbedömnings- instrumentet.44
Det är enklare att konstatera att patienten lider av oral sjukdom än att prognosticera en framtida risk för att munhälsan försämras på
41Socialdepartementet, Uppdrag att bedöma förutsättningarna för ett införande av en nationell modell för riskbedömning inom tandvården, S2023/01524 (delvis).
42Socialdepartementet, Uppdrag att stödja arbetet med att bedöma förutsättningarna för ett in- förande av en nationell modell för riskbedömning inom tandvården, S2023/01927 (delvis).
43Socialdepartementet, Uppdrag att utveckla en nationell modell för riskbedömning inom tand- vården, S2023/01524 och S2024/01260 (delvis).
44Socialdepartementet, Uppdrag att stödja Socialstyrelsen i myndighetens uppdrag att utveckla en nationell modell för riskbedömning inom tandvården, SBU S2023/01926, S2024/01262 (del- vis) och TLV S2023/01927, S2024/01261 (delvis).
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
en patient som vid undersökningen är frisk. Att utföra en under- sökning med kariesdiagnostik, diagnostik av gingivit och parodontit, bedöma munslemhinna, käkfunktion och befintliga protetiska kon- struktioner för att därigenom konstatera om patienten har ett behand- lingsbehov är del av en vanlig basundersökning. Munhälsan vid under- sökningen påvisar en patients aktuella tandvårdsbehov, men den är även en grund för riskbedömningen. Utredningen menar att det natio- nella bedömningssystem som planeras borde innehålla såväl ett status av befintlig munhälsa som en bedömning av en patients risk för fram- tida oral sjukdom.
Det bedömningssystem som utredningen ser behov av behöver således utöver risk även omfatta bedömning av befintlig oral status. Av detta skäl anser utredningen att begreppet munhälsoprofil är lämp- ligare än riskbedömning. Utredningen menar att en nationell modell för bedömning av en patients munhälsoprofil förbättrar möjligheterna att identifiera de patienter som har oral sjukdom, eller har en sådan risk för sjukdom att behandling behövs och som därmed kan anses ha en sämre munhälsa. Fastställande av en munhälsoprofil möjliggör styrning av statliga subventioner till de som faktiskt har de största odontologiska behoven. Bedömningen följer även den grundprincip för tandvårdsstödet som beskrevs i motiven till reformen om statligt tandvårdsstöd att utgå efter behov och inte koppla stöd till sådana omständigheter som patientens ålder.45 Likaså är det utredningens bedömning att system för munhälsoprofiler indirekt skulle prioritera äldre personer eftersom tänderna med åldern blir skörare och risken för orala sjukdomar ökar.
För att detta ska vara möjligt att realisera krävs att en bedömning av munhälsoprofil ska utgöra en grund för viss ersättning inom ramen för det statliga tandvårdsstödet. Därmed krävs att det är obligatoriskt för den anslutna vårdgivaren att erbjuda patienten en munhälsoprofil inom statligt tandvårdsstöd samt att Försäkringskassan därefter kan berättiga en patient till tiotandvård med hänsyn till beslutad profil- gruppering som indikerar en dålig munhälsa. Utifrån utredningens synsätt är detta en av bedömningssystemets viktigaste funktioner så att offentliga subventioner kan fördelas efter odontologiska behov.
Därutöver innebär en munhälsoprofilbedömning ytterligare för- delar jämfört med utredningens förslag om ålder som kriterium för tiotandvård. En åldersgräns innebär alltid en risk att patienter avvak-
45Prop. 2007/08:49 Statligt tandvårdsstöd, s. 49.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
tar med att besöka vården i avvaktan på att uppnå den fastställda ålders- gränsen. Därmed kan ålderskriteriet innebära att ett tandvårdsbehov skjuts upp och att sjukdomen förvärras. Det är mer samhällsekono- miskt effektivt om behandling sker när behoven uppstår. Samtidigt exkluderas inte patienter som ännu inte har nått den satta åldersgrän- sen men som har en dålig tandhälsa.
Utredningen anser mot denna bakgrund att en munhälsoprofil är ett mer ändamålsenligt kriterium än ålder för att identifiera patienter med sämst munhälsa. Det riskbedömningssystem som Socialstyrel- sen under åren 2023 och 2024 givits i uppdrag att utveckla bör, på sikt och med vissa anpassningar, kunna tillämpas även för att fastställa munhälsoprofiler. När ett sådant system finns tillgängligt bör mun- hälsoprofil ersätta ålder som kriterium för tiotandvård.
Om munhälsoprofil ersätter ålder som kriterium för tiotandvård kommer det sannolikt behövas övergångsregler för de patienter som redan blivit berättigade till tiotandvård. Påbörjad behandling ska kunna slutföras utan förändrade förutsättningar under behandlingens gång. Även en planerad men ännu ej igångsatt behandling bör genom den föreslagna övergångsperioden kunna slutföras.46
Utredningen menar att det är väsentligt att behandlaren inte ska kunna justera den bedömning som genererar en munhälsoprofil för den enskilda patienten, utan det ska vara ett automatiskt utfall ifrån status och anamnesuppgifter samt tidigare historiska uppgifter i patientjournalen vilka ska utgöra föreskrivna kriterier för systemet. Uppgifter som är relevanta för bedömningen kan även vara informa- tion som allmänsjukdom, funktionsnedsättning, rökning, kostvanor, fluortillförsel och läkemedelsbehandling om patienten uppger detta till anamnesen. Detta förfarande säkerställer en jämlik bedömning över hela landet. Som regeringen i de givna myndighetsuppdragen an- ger så varierar enskilda behandlares kompetenser och erfarenheter, vilket innebär att de riskbedömningar som görs i dag inte är enhet- liga. För en icke erfaren behandlare kan det vara svårt att göra en korrekt bedömning om en sjukdomsutveckling. Detta särskilt som den tand- vård som patienterna i dag och framöver kan komma att möta inte längre motsvarar den traditionella bilden av en kontinuerlig relation mellan patient och behandlare där behandlaren väl känner till sin patient. En sådan nära relation är givetvis det bästa för patienten, men är med
46Övergångsreglerna från den tidigare 65-plusreformen innebar att påbörjad, eller förhands- prövad men ej påbörjad, behandling kunde ersättas enligt de tidigare reglerna.
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
dagens bemanningssituation alltmer sällan förekommande. Detta för- svårar möjligheterna att göra en närmare bedömning av exempelvis den orala sjukdomens progressionstakt hos den enskilde individen. Patienten kan även flytta eller byta vårdgivare av andra skäl och som TLV påpekar47 har vårdgivaren sällan tillgång till tidigare patient- journal. TLV visar i sin rapport48 att bedömningssystemet kan bygga på inrapporterade data om utförda behandlingar och tillstånd såsom parodontit för att hitta de patienter som har en högre sjukdomsprofil. Utredningen bedömer därför att historiska uppgifter hos Försäkrings- kassan, tillsammans med aktuella uppgifter som behandlaren konsta- terar vid basundersökningen och noterar i status och anamnes, är en god grund för profilbedömningen. Det är väsentligt att systemet inte enbart baseras på historiska uppgifter. Detta eftersom utredningen menar att personer som tidigare inte kunnat prioritera tandvård också ska få en bedömning och profilgruppering, även om det inte finns histo- riska data om tidigare utförd tandvård.
Eftersom utredningen inte anser att behandlaren ska kunna justera bedömning eller profilgruppering för patienten kvarstår inte heller något etiskt dilemma som innebär att behandlaren gärna vill ge mer och bättre tandvårdsersättning till den ekonomiskt svage eller sjuke patienten. Finner behandlaren att viss patientkategori alltid hamnar fel i gruppering behöver detta i stället anmälas till den myndighet som tilldelats uppgiften att kontinuerligt ser över att systemet fungerar som avsett. Utredningen ser inte heller några skäl till att Försäkringskassan ska ges möjlighet till att ändra i bedömning eller gruppering i det en- skilda fallet.
I det enskilda fallet kan förhållandet vara sådant att en patient inte upplever sin munhälsa som god, samtidigt som bedömningen kate- goriserar patienten med en frisk profil baserat på historik och aktu- ella noteringar i patientjournal. I ett sådant fall behöver behandlaren i det enskilda fallet göra en bedömning och se om det finns skäl att avvika från exempelvis nationella riktlinjernas anmodade revisions- intervall för den patienten. Statligt stöd utgår dock för att patienten har en frisk munhälsoprofil, vilket i förlängningen innebär att denne inte är berättigad till tiotandvård när viss munhälsoprofil i stället införs som kriterium. Utredningen menar trots detta att profilgruppstill-
47TLV, Riskbedömning i tandvården – En nationell modell baserad på historisk tandvårdskon- sumtion, dnr 00763/2024, 2024.
48Ibid.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
hörighet efter enhetlig bedömning är ett kriterium som med bättre precision än ålder kan identifiera personer med sämst munhälsa.
Att automatiskt behandla personuppgifter för att bland annat ana- lysera eller förutsäga fysiska personens hälsa benämns i EU-rätten profilering, se artikel 4.4 i dataskyddsförordningen. Att behandla per- sonuppgifter om hälsa med hjälp av teknik som profilerar fysiska personer kräver därför särskilda integritetsmässiga överväganden och konsekvensutredning. Ett beslutsfattande som grundas på en sådan be- handling kan dock vara tillåten om den uttryckligen beviljas genom med- lemsstats nationella rätt och reglerna i dataskyddsförordningen följs.
12.2.6 Tiotandvård bör införas stegvis
Bedömning: Utredningen bedömer att reformen tiotandvård bör införas stegvis i den takt som tandvårdens kapacitet att möta en ökad efterfrågan medger. Eventuella beslut om ytterligare steg bör i möjligaste mån tas med beaktande av iakttagelser i uppföljning och utvärdering.
Skälen för utredningens bedömning
Utredningen ska analysera och lämna skalbara förslag på hur tand- vårdens högkostnadsskydd kan förstärkas på ett ändamålsenligt och kostnadseffektivt sätt för att mer efterlikna det i övrig vård och där äldre med sämst munhälsa prioriteras. Reformen ska samtidigt utfor- mas på ett sätt som gör det möjligt att inkludera den övriga befolkningen.
Utredningen lämnar i föregående avsnitt förslag i enlighet med upp- draget inklusive förslag till reformens första steg, med ett ålderskrite- rium på 67 år och äldre. När det däremot gäller reformens eventuella ytterligare steg, det vill säga inkluderandet av den övriga befolkningen, har utredningen valt att endast lämna detta som en bedömning. Skälen till detta är följande.
För det första är det svårt att överblicka och förutse vilka konse- kvenserna kommer att bli av det första steget av reformen tiotand- vård. Utredningen har gjort ett antal olika beräkningar och antagan- den om dynamiska effekter och påverkan på tandvårdsmarknaden i olika avseenden. Dessa redovisas, dels i motivtexterna till förslagen i
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
detta kapitel, dels i kapitel 15. Eftersom detta med nödvändighet endast kan vara just antaganden, är det av största vikt att reformen löpande följs upp, utvärderas och att det finns en möjlighet att justera utform- ningen av reformen inför eventuella ytterligare steg.
För det andra, som framgår av avsnitt 12.2.5 ovan bedömer utred- ningen att ålderskriteriet för tiotandvård på sikt bör ersättas av en munhälsoprofil. Det är emellertid svårt för utredningen att i skrivande stund bedöma om, och i så fall när, ett nationellt riskbedömnings- system som generar munhälsoprofiler för alla patienter på ett sätt som kan ligga till grund för tandvårdsersättning, kan införas. Som fram- går i kapitel 7 uttrycker Socialstyrelsen viss tveksamhet beträffande att använda ett riskbedömningsinstrument i syfte att generera eko- nomisk ersättning och ett utvecklingsarbete kommer sannolikt att ta tid. Mot den bakgrunden är det enligt utredningen svårt att bedöma när det vore mest ändamålsenligt att genomföra nästa steg i reformen tiotandvård.
12.2.7 Närmare utformning av tiotandvård
Utredningen föreslår som framgått att det förstärkta stödet ges nam- net tiotandvård. Tio står för 10 procents kostnad för patienten.
Dagens skydd mot höga kostnader benämns i lag, förordning och föreskrifter om statligt tandvårdsstöd för tandvårdsersättning. När tiotandvård nu föreslås behöver dagens tandvårdsersättning ges en tydligare benämning för att särskilja detta skydd mot höga kostnader från det förstärkta skyddet som tiotandvård innebär, vilket även det är ett skydd mot höga kostnader. Utredningen föreslår därför följande nomenklatur i lagstiftningen:
•Generell tandvårdsersättning är det skydd mot höga kostnader som finns i dag med karensgränser och ersättningsnivåer på 3 000 (50 pro- cent) och 15 000 kronor (85 procent), samt en ettårig ersättnings- period. Det generella skyddet mot höga kostnader tillämpas enligt utredningens förslag endast om förstärkt tandvårdsersättning inte lämnas.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
•Förstärkt tandvårdsersättning är den ersättning som utredningen föreslår som innebär att patienten betalar upp till 10 procent av referenspriset och som därför i andra sammanhang än i lagen ska benämnas tiotandvård. Den förstärkta tandvårdsersättningen gäl- ler i stället för den generella tandvårdsersättningen och är även denna ett skydd mot höga kostnader.
Ordet generell förordas framför allmän, eftersom utredningen ser en risk för att allmänt tandvårdsbidrag (ATB) och allmän tandvårds- ersättning kan sammanblandas.
Om patienten uppfyller kraven för tiotandvård, i steg 1 viss ålder och ett tillstånd som behandlas inom 3 000–5 000-serierna, gäller tio- tandvårdens regler direkt med automatik i Försäkringskassans elek- troniska system och den vård och behandling som utförs ges till en låg kostnad, 10 procent av referenspriset om inte vårdgivarens pris är lägre. Det ska således inte vara möjligt för behandlaren att i stället välja det generella högkostnadsskyddet vid exempelvis lagning av en tand om patienten är berättigad till förstärkt tandvårdsersättning. Utförs i stället en basundersökning, en kompletterande undersökning, förebyggande behandling eller ny protetik bakom tandposition 5 ska det elektroniska systemet konstrueras så att det generella skyddet mot höga kostnader i stället tillämpas med automatik.
TLV får genom befintligt bemyndigande i 2 § förordningen (2008:193) om statligt tandvårdsstöd även uppgiften att reglera vilka tandvårdsåtgärder som kan berättiga till ersättning inom tiotandvård och under vilka förutsättningar som ersättning kan lämnas. Detta förutsätts ske på samma sätt som när TLV:s föreskrifter om statligt tandvårdsstöd i dag närmare anger vilka behandlingsåtgärder som är ersättningsberättigande inom vilka tillstånd och vad som övrigt är ett villkor för ersättning. TLV meddelar även föreskrifter om referens- priser för de ersättningsberättigande tandvårdsåtgärderna, vilka för- utsätts vara desamma inom såväl tiotandvård som det generella hög- kostnadsskyddet. Utredningen antar att befintliga tillstånds- och åtgärdskoder, som tandvården är förtrogen med, även ska kunna nytt- jas inom tiotandvård, vilket förenklar behandlarens registrering och rapportering till Försäkringskassan enligt 15 § förordningen om stat- ligt tandvårdsstöd.
Inom statligt tandvårdsstöd gäller att tandvårdsersättning, det vill säga skydd mot höga kostnader, inte får lämnas för tandvårdsåtgär-
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
der till den del dessa betalas med tandvårdsbidrag.49 Utredningen före- slår ingen förändring här utan statens kostnad ska maximalt vara 90 pro- cent av referenspriset. Detta medför att för tiotandvårdens patienter kan ATB och eventuellt STB användas för att minska patientens kost- nader för undersökningar och förebyggande vård och behandling, vilket även var den initiala tanken från Utredningen om ett nytt tand- vårdsstöd för vuxna50. ATB kan även användas vid behandling med ny protetik bakom tandposition 5 där tiotandvård inte gäller.
Till skillnad mot vad som i dag gäller för generell tandvårdsersätt- ning behövs ingen ersättningsperiod för vård och behandling som ut- förs inom tiotandvård. Patientens andel av kostnaden är alltid 10 pro- cent av referenspriset för slutförd tandvårdsåtgärd, eller lägre om vårdgivarens pris är lägre. Patienten kan dock ha en pågående ersätt- ningsperiod för generell tandvårdsersättning samtidigt som behand- ling inom tiotandvård utförs. Högkostnadsskydden löper parallellt.
Om en patient som är berättigad till tiotandvård föreslås en be- handling som endast kan ge generell tandvårdsersättning är vårdgiva- ren skyldig att informera om ifall det finns en annan behandling som kan utföras inom tiotandvård.
Utredningen föreslår att såväl allmäntandvård som specialisttand- vård ska omfattas av den reglerade prissättningen inom tiotandvård. Möjligheten att tillämpa tiotandvård vid specialistbehandling ska följa de regler som i dag gäller inom statligt tandvårdsstöd om remisskrav och specialistområde. En remiss innebär en förfrågan om att en annan behandlare ska ta över vårdansvaret för patienten för viss behandling, vanligtvis för att patienten är i behov av en specialistkompetens för att få korrekt bedömning av en viss åkomma, eller för att få mer kom- plicerad vård eller behandling. Ett exempel kan vara en svårdiagnosti- cerad slemhinneförändring eller en mer komplicerad implantatinstal- lation. Utredningen menar att en remiss ska kunna skickas även inom tiotandvård när behandlaren inte känner att denne har tillräcklig kunskap för att själv utföra åtgärden och behöver stöd av en specia- list. Inom stödet finns ett krav på ett remissförfarande, där remissen ska komma från tandvården eller övriga hälso- och sjukvården och lämnas till en tandläkare med bevis om specialistkompetens samt under förutsättningen att behandlingen utförs av specialisten inom dennes
492 kap. 5 § andra stycket lagen (2008:145) om statligt tandvårdsstöd.
50Utredningens ursprungliga förslag var en tandvårdscheck som ett stöd till regelbundna under- sökningar och förebyggande åtgärder, SOU 2007:19, Friskare tänder – till rimliga kostnader, s. 283 ff.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
specialistområde. När den åtgärd som patienten är remitterad för är slutförd skickas remissvar och patienten fortsätter därefter hos sin ordinarie behandlare. Väljer patienten själv att kontakta en specialist utan remiss kan specialisten endast tillämpa allmänt referenspris. Det- samma gäller om specialisten fortsätter att behandla patienten efter att den remitterade behandlingen är slutförd.51
Förslaget om tiotandvård förutsätter även att regelverket ändras vad gäller innehållet på patientens kvitto för utförd tandvård, skrift- lig behandlingsplan vid mer omfattande behandling och vårdgivarens prislista. Eftersom priset för patienten inom tiotandvård är fast före- slås att patienten ska få information om sitt pris och referenspris, vilket även är det fasta priset, för varje slutförd tandvårdsåtgärd. Tillika information om vilken tandvårdsersättning som lämnats. Även den uppgiftsskyldighet som Försäkringskassan har till en vårdgivare som precis ska behandla, eller har behandlat, en patient för att vårdgiva- ren ska kunna beräkna ett korrekt pris till patienten behöver upp- dateras med information om patienten är berättigad till tiotandvård.
Befintlig prisjämförelsetjänst, tandpriskollen, som drivs av TLV på uppdrag av regeringen, ska inte omfatta priser för tiotandvård. Prisjämförelsetjänstens funktion är att påvisa olika priser för en tand- vårdsbehandling inom den fria prissättningen. Uppgifter om att be- handling ändå utförts inom tiotandvård behöver dock överföras till TLV så att en mottagning som inriktar sig på tiotandvård inte avförs från prisjämförelsetjänsten.52 Tjänsten som sådan kan även användas av patienten för att hitta en mottagning.
515 § Tandvårds- och läkemedelsförmånsverkets föreskrifter och allmänna råd (TLVFS 2008:1) om statligt tandvårdsstöd.
52TLV filtrerar bort kliniker som endast i mycket liten omfattning producerar tandvård inom statligt tandvårdsstöd och som därigenom inte ses som tillgängliga för allmänheten.
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
12.2.8TLV ska ges i uppdrag att följa upp och utvärdera konsekvenser och effekter av reformen
Förslag: TLV ska ges i uppdrag att följa upp och utvärdera kon- sekvenser och effekter av reformen tiotandvård. Områden som uppföljningen och utvärderingen ska omfatta är bland annat:
–tandvårdens kapacitet
–prisutveckling
–tandvårdskonsumtion inklusive regionala effekter
–tandvårdsmarknadens sammansättning, produktivitet och lön- samhet
–statens utgifter.
Uppdraget ska lämnas vid reformens ikraftträdande. Myndigheten ska löpande informera regeringen (Socialdepartementet) om hur uppdragets bedrivs samt vilka eventuella iakttagelser myndigheten gör beträffande reformens konsekvenser och effekter. En delredo- visning ska lämnas efter tre år och uppdraget ska slutredovisas efter sex år. Delredovisningen samt slutredovisningen ska, om myndig- heten ser behov av detta, innehålla förslag på justeringar av reformen. TLV ska genomföra uppdraget i nära samverkan med Försäk- ringskassan och Socialstyrelsen. Även andra organisationer, där- ibland Sveriges Kommuner och Regioner och Privattandläkarna, bör beredas möjlighet att ta del av myndighetens arbete med upp- draget. TLV ska tillföras 2 miljoner per år under sex år för upp- dragets genomförande. Uppdraget förutsätter att Försäkrings- kassans uppgiftsskyldighet till TLV tillförs ytterligare uppgifter om tiotandvård.
Skälen för utredningens förslag
Utredningen ska lämna förslag till hur effekterna av de föreslagna åtgärderna ska kunna utvärderas. Mot den bakgrunden föreslår utred- ningen att TLV ges i uppdrag att, i samverkan med Försäkringskassan och Socialstyrelsen, följa upp och utvärdera reformens effekter för patienter, vårdgivare samt för statens finanser. TLV har redan i dag
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
tillgång till krypterade personuppgifter för uppföljning av tandvår- den inom statligt tandvårdsstöd över tid. För att möjliggöra upp- följning behöver TLV även ges tillgång till patienternas konsumtion av tandvård inom tiotandvård, exempelvis patientens ålder, tillstånds- och åtgärdskod, tandposition och patientens pris samt förstärkt tand- vårdsersättning för respektive åtgärd. Uppgifter om detta tillförs För- säkringskassans uppgiftsskyldighet tillsammans med uppgifter om kommuntypstillägg per tandvårdsåtgärd inom tiotandvård för att följa upp tilläggets påverkan på konsumtionen. Uppgifter om kommun- typstillägg ska dels lämnas per krypterad tandvårdsmottagning och tandvårdsåtgärd, dels vad avser patientens kommuntypstillhörighet, det vill säga kommuntyp 1, 2 eller 3. Utredningen gör bedömningen att patientens krypterade personuppgifter inte kan identifieras genom en koppling till kommuntypstillhörighetsnivån. TLV har till utred- ningen i ett sent skede framfört ett behov av ytterligare uppgifter för att förbättra ovanstående uppföljning, men även behov knutet till referensprisarbetet. Utredningen menar att TLV tillsammans med För- säkringskassan behöver utreda närmare vilka uppgifter som är möjliga att ta fram. Därefter behövs en analys av i vad mån som uppgifterna riskerar att röja patientens identitet. Ytterligare uppgifter än de som utredningen föreslår får därför hanteras i särskild ordning och be- handlas inte i detta betänkande.
Utvärderingsuppdraget föreslås löpa under sex år från och med reformens ikraftträdande. De områden som enligt utredningen ska omfattas av uppföljningen och utvärderingen, samt skälen för detta, är följande:
Tandvårdens kapacitet
Ett av de viktigaste områdena som bör följas upp och utvärderas är hur tandvårdens kapacitet och förmåga att möta en ökad efterfrågan på tandvård i olika delar av landet kommer att påverkas av reformen. Som framgått i andra avsnitt finns det flera olika faktorer som kan påverka kapacitet och utbud både positivt och negativt. Prisregler- ingen, förändrade konkurrensförhållanden, en ökad efterfrågan med mera. Vidare är utredningens förslag om ett procentuellt tillägg på vårdgivarens ersättning utifrån var patienten är bosatt ett nytt och oprövat inslag i fördelningen av det statliga tandvårdsstödet. Utred-
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
ningen gör vissa antaganden om effekterna av tillägget, vilka framgår i tidigare avsnitt i detta kapitel samt i kapitel 15. Det är emellertid angeläget att noga följa vilka de önskade och eventuellt oönskade effek- terna av kommuntypstillägget blir. Tandvårdens kapacitet och förut- sättningar att erbjuda tandvård i olika delar av landet och i olika kom- muntyper bör därför följas upp och utvärderas med utgångspunkt i det angivna syftet med reformen.
När det gäller att bedöma tandvårdens kapacitet blir utfallet sanno- likt olika beroende på om analysen baseras på vårdgivarnas totala verk- samhet eller endast på verksamhet inom det statliga tandvårdsstödet. TLV har i dag begränsade möjligheter att inhämta uppgifter från tand- vårdsföretagen om den totala verksamheten, vilket försvårar en korrekt bedömning av kapaciteten. Genom att företrädare för privattandvår- den och regionerna involveras i arbetet bör emellertid förutsättningar finnas för att kunna göra uppskattningar av även vårdgivarnas totala verksamhet och därmed kapacitet.
Prisutveckling
Den reform som utredningen föreslår kommer att förändra tandvårds- marknaden i grunden. Genom att viss tandvård även fortsättningsvis kommer att omfattas av fri prissättning, medan annan tandvård kom- mer att prisregleras, kommer den ekonomiska incitamentsstruktu- ren att se helt olika ut för olika delar av marknaden. Samma vårdgivare kommer att erbjuda viss tandvård till reglerat pris och samtidigt samma eller annan tandvård till det pris vårdgivaren väljer. Att följa pris- utvecklingen från och med ikraftträdandet på de delar av den tand- vård som ingår i statligt tandvårdsstöd men inte är prisreglerad är således centralt för att kunna bedöma reformens effekt och ända- målsenlighet. Dels prisutvecklingen på åtgärder som inte omfattas av tiotandvård för att se vilken kostnad de patienter som omfattas av tiotandvård totalt sett kommer att ha för sin tandvård. Dels följa i vad mån de patienter som inte omfattas av tiotandvård kommer att få ökade kostnader jämfört med innan reformen. Prisutvecklingen bör därför följas upp och utvärderas med utgångspunkt i det angivna syftet med reformen.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
Tandvårdskonsumtion
För att kunna bedöma reformens ändamålsenlighet och effektivitet är det angeläget att följa upp hur tandvårdkonsumtionen påverkas av de nya bestämmelserna. Det gäller såväl tandvårdskonsumtionen i den patientgrupp som omfattas av det förstärkta högkostnadsskyd- det som tandvårdskonsumtionen i andra patientgrupper. Exempel på frågeställningar som bör omfattas av uppföljningen är i vilken utsträck- ning tandvårdskonsumtionen sjunker bland personer som har något eller några år kvar till åldersgränsen för tiotandvård, i vilken utsträck- ning åldersgrupper som omfattas av tiotandvård konsumerar mer tandvård än motsvarande åldersgrupper före reformen och om nya patienter tillkommer som tidigare inte nyttjat tandvårdsstödet, men som på grund av tiotandvård besöker tandvården. Vidare bör följas upp om det sker förändringar i vilken slags vård som konsumeras, exempelvis att reparativ vård ökar på bekostnad av rehabiliterande vård. Även konsumtionsmönstret i patientgrupper som inte i närtid kommer att omfattas av tiotandvård bör följas upp. Detta är ange- läget bland annat för att se om och i så fall i vilken utsträckning vård- givare erbjuder andra och mer omfattande behandlingar på de delar av marknaden där den fria prissättningen kvarstår. Tandvårdskon- sumtionen bör därför följas upp och utvärderas med utgångspunkt i det angivna syftet med reformen i steg 1 – att det statliga högkostnads- skyddet ska förstärkas så att äldre med sämst munhälsa kan erbjudas tandvård till en kostnad som mer liknar kostnaden för övrig vård. Konsumtionen bör även följas med syfte att analysera effekten av kom- muntypstillägget. Exempelvis om patienter i landsbygd i högre mån än tidigare får tandvårdsbehandling utförd.
Tandvårdsmarknadens sammansättning, produktivitet och lönsamhet
Tandvård produceras i dag av ett stort antal privata och offentliga vårdgivare. De privata bolagen varierar i storlek, från små fåmans- bolag till stora tandvårdskedjor med kliniker i hela landet. Även folk- tandvården bedrivs i flera regioner i bolagsform. Reformen kommer att påverka förutsättningarna för att producera tandvård, vilket i sin tur kan få konsekvenser för kapacitet och utbud. Effekterna av refor- men på tandvårdsmarknadens sammansättning bör därför följas upp. Med effekter på tandvårdsmarknaden avser utredningen bland annat
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
förändringar i andelen privata och offentliga vårdgivare, förändringar i fördelningen av marknadsandelar mellan små och stora privata vård- givare och andra strukturella förändringar av marknaden ur ett pro- ducentperspektiv. Vidare bör privata och offentliga tandvårdspro- ducenters produktivitet, rörelsemarginal och lönsamhet följas upp, i syfte att utvärdera hur reformen påverkar de ekonomiska förutsätt- ningarna att bedriva tandvård. Därutöver bör effekterna av kommun- typstillägget analyseras och utvärderas. Bland annat bör följas upp i vilken utsträckning patienter med högre procentuellt tillägg kommer att erbjudas tandvård i storstadskommunerna samt i vilken utsträck- ning vårdgivare i storstadskommuner kommer att flytta sina verk- samheter och etablera sig i delar av landet där fler patienter med högre tillägg bor.
Statens utgifter
Som framgår av direktiven ska utredningen beräkna statens kostna- der för en förstärkning av högkostnadsskyddet och redovisa skalbara beräkningar samt kvantifiera förslagens dynamiska effekter på kost- nader för staten. Utredningens beräkningar redovisas i första hand i kapitel 15. Beräkningar av dynamiska effekter kan emellertid inte göras med exakthet och de antaganden som utredningen gör är osäkra. Där- för är det angeläget att statens utgifter noggrant följs upp från refor- mens ikraftträdande och löpande därefter. Att priset är reglerat på tiotandvård bidrar förvisso till viss kostnadskontroll såvitt avser statens utgifter, men det finns flera andra faktorer som kan påverka statens utgifter. En sådan är om tandvårdskonsumtionen, som en konsekvens av reformen, ökar bland patienter som inte omfattas av tiotandvård. Bland annat mot den bakgrunden bör statens utgifter för tandvård följas upp och utvärderas med utgångspunkt i det angivna syftet med reformen.
Uppdragets genomförande
Uppdraget ska lämnas vid reformens ikraftträdande. Myndigheten ska löpande informera regeringen (Socialdepartementet) om hur upp- dragets bedrivs samt vilka eventuella iakttagelser myndigheten gör beträffande reformens konsekvenser och effekter. En delredovisning
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
ska lämnas efter tre år och uppdraget ska slutredovisas efter sex år. Delredovisningen samt slutredovisningen ska, om myndigheten ser behov av detta, innehålla förslag på justeringar av reformen. TLV ska genomföra uppdraget i nära samverkan med Försäkringskassan och Socialstyrelsen. Även andra organisationer, däribland Sveriges Kom- muner och Regioner och Privattandläkarna, bör beredas möjlighet att ta del av myndighetens arbete med uppdraget. TLV ska tillföras 2 miljoner per år under sex år för uppdragets genomförande.
Skälen för utredningens val av myndighet för uppföljning
Det finns flera myndigheter som regelbundet följer upp tandvård ur delvis olika perspektiv, bland andra Socialstyrelsen, Försäkringskas- san och TLV.
Socialstyrelsen är, enligt 1 § förordningen (2015:284) med instruk- tion för Socialstyrelsen, förvaltningsmyndighet för flera verksam- heter bland annat tandvård. I 1 § andra stycket framgår att myndig- hetens ansvar är subsidiärt och gäller i den utsträckning sådana frå- gor inte ska handläggas av någon annan myndighet. Enligt 4 § 7 ska myndigheten följa, analysera om och rapportera om hälsa, hälso- och sjukvård med flera områden, men denna punkt nämner inte uttryck- ligen tandvård. Socialstyrelsen ska, enligt 6 a §, årligen lämna en läges- rapport till Socialdepartementet om utvecklingen inom hälso- och sjukvård och tandvård.
Försäkringskassan är, enligt 1 § förordningen (2009:1174) med instruktion för Försäkringskassan, förvaltningsmyndighet för de delar av socialförsäkringen och andra förmåner och ersättningar som enligt lag eller förordning ska administreras av myndigheten. Försäkrings- kassan beslutar och betalar ut statligt tandvårdsstöd. Myndigheten ska även enligt 2 § 5 följa, analysera och förmedla socialförsäkringssyste- mets utveckling och effekter för enskilda och samhälle inom sitt verk- samhetsområde. Försäkringskassan får enligt 4 a § utföra datorbearbet- ningar på uppdrag av myndigheter och enskilda samt tillhandahålla tjänster inom bland annat statistik för sådana uppdrag eller tjänster som kan ses förenliga med myndighetens uppgifter och verksamhets- områden.
TLV ska, enligt 1 § förordningen (2007:1206) med instruktion för Tandvårds- och läkemedelsförmånsverket, genom sin verksam-
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
het bland annat medverka till en ändamålsenlig och kostnadseffektiv tandvård. Myndigheten ansvarar enligt 1 a § för beslut om utform- ningen av det statliga tandvårdsstödet i fråga om ersättningsberät- tigande åtgärder och dess referenspriser med mera samt för att till- handahålla information i prisjämförelsetjänsten för tandvård inom det statliga tandvårdsstödet. TLV ska även enligt 2 § följa och analy- sera utvecklingen på tandvårdsområdet samt följa upp och utvärdera sina beslut och de föreskrifter som myndigheten beslutar.
Mot denna bakgrund framstår det inte som givet vilken myndighet som bör ges ett specifikt uppdrag att följa upp reformen tiotandvård. Dock, i och med att TLV kommer att besluta om och föreskriva vilken tandvård som är ersättningsberättigande inom tiotandvård, kom- mer myndigheten oavsett om den ges ett särskilt uppföljningsupp- drag eller inte att behöva följa upp att reglerna blir ändamålsenliga och att tandvården som utförs är kostnadseffektiv. Myndigheten kom- mer även att behöva följa upp och analysera utvecklingen på tandvårds- området där tiotandvården blir en väsentlig del av analysen. Därför ser utredningen att det är mest ändamålsenligt och kostnadseffektivt att ge TLV ett särskilt uppföljningsansvar. Uppdraget bör dock, som nämnts, bedrivas i nära samverkan med såväl Socialstyrelsen som Försäkringskassan.
12.2.9Socialstyrelsen ska ges i uppdrag att följa upp reformen med avseende på munhälsan
Förslag: Socialstyrelsen ska ges i uppdrag att följa upp reformen med avseende på munhälsan i befolkningen. Uppdraget ska läm- nas vid reformens ikraftträdande och pågå i tre år samt därefter integreras i myndighetens reguljära uppföljning på området. Social- styrelsen ska tillföras 0,5 miljon kronor per år under de tre år första åren för uppdragets genomförande.
Bedömning: Socialstyrelsen bör ges i uppdrag att utveckla befint- liga tandhälsomått.
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
Skälen för utredningens förslag
Som framgår ovan föreslår utredningen att TLV ges i uppdrag att följa upp och utvärdera effekter och konsekvenser för patienter, vård- givare och för staten av reformen. Ett område som inte är TLV:s huvudsakliga kompetensområde är emellertid munhälsans utveckling i befolkningen. Mot den bakgrunden föreslår utredningen att Social- styrelsen ges ett sådant uppföljningsuppdrag. Uppföljningens huvud- fokus bör vara hur munhälsan förändras bland patienter som om- fattas av reformen.
För detta uppdrag kan det vara nödvändigt att även utveckla dagens tandhälsomått till att bättre följa effekter på munhälsan som inte påverkas av antalet intakta eller kvarvarande tänder, exempelvis om den icke intakta tanden är lagad eller inte. En tand med kariesangrepp som inte är omhändertaget kan genom smärta försvåra tuggförmågan. En icke kvarvarande tand kan vara ersatt av ett implantat som ger fullgod tuggförmåga.
Det är emellertid angeläget att även följa upp effekter på munhäl- san i den övriga befolkningen, i syfte att analysera eventuella undan- trängningseffekter av reformen som påverkar munhälsa bland andra patientgrupper. Effekterna bedöms dock ta tid. Samtidigt bedriver myndigheten ett reguljärt arbete med uppföljning och analys av mun- hälsa med utgångspunkt i bland annat tandhälsoregistret. Utredningen bedömer mot denna bakgrund att ett särskilt uppdrag bör lämnas vid ikraftträdandet och löpa under en treårsperiod för att möjliggöra för myndigheten att utveckla en riktad uppföljning av just tiotandvård. På sikt bör emellertid en sådan uppföljning integreras med myndig- hetens reguljära uppföljningsarbete. Det särskilda uppdraget föreslås lämnas vid reformens ikraftträdande och pågå i tre år. Socialstyrelsen föreslås tillföras 0,5 miljoner kronor per år under tre år för uppdragets genomförande.
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
12.3Försäkringskassan och TLV ska ges i uppdrag att förbereda införandet av reformen tiotandvård
Förslag: Försäkringskassan ska ges i uppdrag att genomföra vissa förberedande åtgärder för att reformen tiotandvård ska kunna in- föras från och med den 1 juli 2026. Uppdraget ska bland annat avse it-utveckling, föreskriftsarbete samt vissa informationsinsat- ser. Utredningen bedömer att myndigheten ska tillföras totalt
20miljoner kronor engångsvis år 2026 och 20 miljoner kronor per- manent från och med 2026 för ändamålet.
Förslag: TLV ska ges i uppdrag att genomföra vissa åtgärder för att reformen tiotandvård steg 1 ska kunna införas från och med den 1 juli 2026. Uppdraget ska främst avse att meddela föreskrifter. Utredningen bedömer att myndigheten ska tillföras totalt 5 mil- joner kronor för ändamålet.
Skälen för utredningens förslag om uppdrag till Försäkringskassan
Tiotandvård är en del av det statliga tandvårdsstödet och kommer därmed att administreras av Försäkringskassan inom ramen för samma elektroniska system som nuvarande tandvårdsersättning. Systemet bygger på att vårdgivare är anslutna till myndighetens elektroniska system och begär ersättning för åtgärder som är ersättningsberät- tigade enligt TLV:s föreskrifter. Tandvårdsersättningen ges formellt till vårdgivaren vid sidan av det patienten själv betalar, men det är patienten som är berättigad till stödet. Införandet av tiotandvård för- utsätter att Försäkringskassan utvecklar det elektroniska systemet för utbetalning av tandvårdsersättning för tiotandvård i enlighet med de villkor som utredningen föreslår ska gälla. Det innebär att när en vårdgivare begär ersättning för en åtgärd inom de tillståndsserier som tiotandvård omfattar på en patient som uppfyller ålderskriteriet 67 år eller äldre, ska ersättning lämnas med 90 procent av referens- pris för den åtgärden, eller lägre om priset är lägre än referenspris. Om patienten är bosatt i en blandad kommun eller i en landsbygdskom- mun ska ett kommuntypstillägg om 10 respektive 20 procent göras på ersättningen. Därutöver kan det finnas behov av att spärra vissa
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
SOU 2024:70 |
kombinationer av ersättningsbegäran för att undvika att regelverket åsidosätts. Utredningens förslag om att patienten ska delges infor- mation om utförd tandvård och tandvårdsersättning via applikationen Mina sidor, Min myndighetspost eller, för dem som inte har sådan tillgång, via post, kommer att kräva ett utvecklingsarbete vid myndig- heten samt vissa permanenta kostnader för porto med mera.
Försäkringskassan har till utredningen framfört att de förslag som lämnas medför omfattande behov av utveckling i det it-system som Försäkringskassan använder sig av för att administrera det statliga tandvårdsstödet. Försäkringskassan har beslutat att avveckla sitt nu- varande it-system till följd av att systemet når slutet av sin livslängd och för att ersätta det systemet med ett nytt system som ska börja användas 2027. Myndigheten anser inte att förslagen kan träda i kraft före 2027. Om förändringarna träder i kraft före 2027 innebär det att Försäkringskassan måste genomföra utvecklingsinsatser i såväl det nuvarande som det nya systemet. Myndigheten har även framfört att utveckling i det nuvarande systemet medför risker för störningar, vilket riskerar att hindra utbetalningar av det statliga tandvårdsstödet.
Utredningen har bland annat mot bakgrund av Försäkringskassans synpunkter övervägt vad som är en rimlig avvägning mellan, å ena sidan, vikten av ett skyndsamt införande av en angelägen reform och,
åandra sidan, berörda myndigheters förutsättningar för att genom- föra nödvändigt utvecklings- och förberedelsearbete. Utredningens slutsats är att den 1 juli 2026 är ett lämpligt datum för ikraftträdande.
Utredningen föreslår således att Försäkringskassan ges i uppdrag att genomföra de it-utvecklingsinsatser som krävs för att tiotandvård ska kunna erbjudas från och med den 1 juli 2026. Utredningen har underhand inhämtat Försäkringskassans uppskattning av tidsåtgång och kostnader för nämnda it-utveckling. Myndighetens uppskattning är att it-utveckling, informationsinsatser och övrig verksamhetsutveck- ling kommer att kosta cirka 20 miljoner kronor engångsvis. Kostnader för att patienten ska delges information om utförd tandvård och tand- vårdsersättning, kommer, utöver ett utvecklingsarbete, medföra per- manenta kostnader för porto med mera på cirka 20 miljoner kronor årligen. Det bör påpekas att Försäkringskassans uppskattningar byg- ger på ett ikraftträdande 2027, eftersom det är detta myndigheten för- ordar.
Försäkringskassan har redan i dag enligt instruktionen ett ansvar att ge information till berörda om socialförsäkringen och de övriga
SOU 2024:70 |
Utredningens förslag och bedömningar avseende ett förstärkt högkostnadsskydd |
förmåner och ersättningar som myndigheten ansvarar för.53 Mot bak- grund av den utvidgning av det statliga tandvårdsstödet som förslaget om tiotandvård innebär, menar utredningen att Försäkringskassan bör överväga att genomföra särskilda informationsinsatser riktade till såväl till allmänheten som till särskilt berörda grupper inför ikraft- trädandet.
Skälen för utredningens förslag om uppdrag till TLV
Som framgår av tidigare avsnitt är TLV den myndighet som bemyn- digats att meddela föreskrifter som reglerar tillämpningen av det stat- liga tandvårdsstödet vad avser vilken tandvård som kan omfattas, vilken ersättning som kan lämnas och vilka krav som ställs. Mot den bakgrunden anser utredningen att det är TLV som även ska meddela föreskrifter om vilken tandvård som är ersättningsberättigande inom tiotandvård. Föreskrifterna bör bygga på samma systematik som nu- varande föreskrifter för statligt tandvårdsstöd. Därutöver kan myn- dighetens handbok om tandvårdsstödet54, som presenterar regelverket på ett mer lättillgängligt sätt, även behöva utvecklas för att exempli- fiera tillämpningen för behandlaren med anledning av reformen.
Utredningen bedömer att TLV:s arbete med att utforma och be- sluta om föreskrifter för tiotandvård kommer att ta ett år i anspråk och att kostnaderna kommer att uppgå till cirka 5 miljoner kronor.
532 § 1 förordningen (2009:1174) med instruktion för Försäkringskassan.
54TLV, Handbok till HSLF-FS 2023:21, TLV:s föreskrifter om statligt tandvårdsstöd, version 15, 2023.
13Anpassningar i övriga delar av det statliga tandvårdsstödet
– förslag och bedömningar
13.1Inledning
I det här kapitlet redovisas utredningens förslag och bedömningar av- seende anpassningar av det statliga tandvårdsstödet i dess övriga delar, samt vilka huvudsakliga skäl och ställningstaganden som motiverat förslagen och bedömningarna.
13.1.1Giltighetsperioden för ATB förlängs till tre år och övre åldersgränsen för förhöjt ATB höjs till 67 år
Förslag: Allmänt tandvårdsbidrag får användas för betalning av ersättningsberättigande tandvårdsåtgärder under en giltighetsperiod av högst tre år räknat från och med den 1 juli varje år.
Förslag: Allmänt tandvårdsbidrag lämnas med 600 kronor om året för patienter som fyller lägst 24 och högst 29 eller lägst 67 år under det år som tandvårdsbidraget tidigast kan användas.
Regeringen skriver i utredningsdirektiven att i samband med en för- ändring av tandvårdens högkostnadsskydd behöver övriga delar i syste- met för det statliga tandvårdsstödet ses över och anpassas. Mot den bakgrunden har utredningen bland annat analyserat vilka eventuella anpassningar av bestämmelserna om allmänt tandvårdsbidrag (ATB) som är motiverade i samband med införandet av tiotandvård. Utred- ningens föreslår att åldersgränsen för förhöjt ATB höjs till 67 år samt att perioden när bidraget får användas förlängs till tre år.
421
Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar |
SOU 2024:70 |
Skälen för förslaget om längre giltighetsperiod
Eftersom undersökningar och förebyggande åtgärder inte kommer att omfattas av tiotandvård, är det angeläget att säkerställa att nuva- rande subventioner av sådana tandvårdsbesök är ändamålsenliga, kost- nadseffektiva och tillräckliga för att även fortsättningsvis stimulera till regelbundna och förebyggande tandvårdsbesök.
För den patientgrupp som tiotandvård i steg 1 omfattar, 67 år och äldre, är ATB i dag 600 kronor per år med en möjlighet att spara bi- draget i ytterligare ett år. Med andra ord kan en patient som inte använt sitt ATB föregående år få en subvention på 1 200 kronor av kostnaden för ersättningsberättigande tandvårdsåtgärder. Att ATB endast får användas under en period av högst två år gör dock, enligt utredningens bedömning, att subventionen får vissa oönskade vård- styrande effekter. Den tvååriga giltighetsperioden skapar incitament för vården att kalla alla patienter, oavsett behov, minst vartannat år eftersom patientens ATB annars går förlorat. Patienten själv kan också, i den mån patienten har kunskap om systemet, vilja göra ett tand- vårdsbesök för att utnyttja ett sparat ATB innan det förloras. Det fak- tiska behovet av revisionsundersökningar varierar emellertid stort mellan patienter med hög risk för dålig munhälsa och patienter med låg risk. Att kalla patienter oftare än vad som är motiverat utifrån patientens risk är inte kostnadseffektivt, varken för staten eller för patienten. Detta har under senare år påtalats i flera olika samman- hang. Utredningen om jämlik tandhälsa skrev i sitt slutbetänkande från 2021 att det behövs en omfördelning av resurser från patienter med inga eller små sjukdomsförebyggande behov till patienter med större sjukdomsförebyggande behov.1 Även Socialstyrelsens natio- nella riktlinjer understryker vikten av revisionsintervall anpassade till patienters olika risk.2 Att villkoren för ATB inte styr mot samma revisionsintervall för alla patienter, friska som sjuka, med hög risk eller låg risk, är därför centralt. Mot den bakgrunden är det utredningens uppfattning att det är motiverat att, i samband med en förstärkning av högkostnadsskyddet, även förlänga giltighetsperioden för ATB till tre år från den 1 juli 2026.
För äldre patienter med ett eftersatt tandvårdsbehov som inte be- sökt tandvården på ett antal år, innebär förändringen exempelvis att
1SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa, s. 40.
2Socialstyrelsen, Nationella riktlinjer för tandvård – Stöd för styrning och ledning, 2022, s. 42.
SOU 2024:70 Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar
undersökningen inklusive röntgen kan subventioneras med 1 800 kro- nor, vilket gör kostnaden avsevärt lägre än i dag. Tillsammans med reformen tiotandvård innebär detta att många äldre patienter med ett eftersatt och omfattande tandvårdsbehov kommer kunna erbjudas en hög subvention, såväl av den inledande undersökningen som av den behandling som eventuellt krävs därefter. För en utförligare be- skrivning av exemplifierande patientfall, se bilaga 3.
Ett närliggande men delvis annat skäl till att förlänga giltighets- perioden till tre år är att det förväntas frigöra kapacitet i tandvården. Med längre revisionsintervall för friska patienter kan mer personella resurser frigöras för patienter med mer omfattande behov. Som fram- går av tidigare avsnitt bedömer utredningen att tandvårdens kapa- citet och därmed förmåga att möta en ökad efterfrågan är en av de främsta utmaningarna vid införandet av tiotandvård. Utredningen före- slår, som framgått, vissa utbudsstimulerande åtgärder, däribland ett kommuntypstillägg knutet till patienter i blandade kommuner och landsbygdskommuner. Utredningen ser dock att även andra anpass- ningar av det statliga tandvårdsstödet kan behöva göras för att för- bättra förutsättningarna för såväl privat som offentlig tandvård att möta en ökad efterfrågan på tiotandvård. Om villkoren för ATB inte styr mot alltför frekventa revisionsundersökningar kan mer av tandvår- dens resurser allokeras till patienter med mer omfattande vårdbehov.
Skälen för förslaget om ändrad övre åldersgräns för förhöjt ATB
Den nuvarande åldersgränsen för förhöjt ATB innebär att bidraget lämnas med 600 kronor om året för patienter som fyller lägst 65 år under det år som tandvårdsbidraget tidigast kan användas. Förhöjt ATB lämnas även till patienter som fyller lägst 24 och högst 29 år, för dessa föreslår utredningen ingen ändring. Utredningen kan där- emot konstatera att en ändring för denna grupp föreslås av regeringen i och med ändrade åldersgränser för fri barn- och ungdomstandvård.3
Bestämmelser om ATB har ändrats vid flera tillfällen. Den 1 juli 2017 höjdes bidraget från 150 till 300 kronor för personer mellan 65 och 74 år genom att sänka åldersgränsen från 75 till 65 år. Den 15 april 2018 höjdes bidraget för det förhöjda bidraget från 300 kronor till 600 kronor för personer som är 65 år eller äldre. Åldersgränsen 65 år
3Prop. 2023/24:1 utg.omr. 9, s. 51, och prop. 2023/24:158 Ändrad åldersgräns för avgiftsfri tandvård.
Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar |
SOU 2024:70 |
motiverades då av att risken för sjukdomar i munnen ökar med åldern då många har implantat och tänder som tidigare har lagats. Regeringen angav att tandvårdskonsumtionen var i genomsnitt som störst kring 65 års ålder. Utredningen kan också konstatera att 65 år var ålders- gränsen för första uttag av garantipension vid den tidpunkten. Att gå från förvärvsarbete till pension innebär för många en försämrad privatekonomi. Mot bakgrund av att de pensionsrelaterade ålders- gränserna följer riktåldern för pension som 2026 kommer att vara 67 år,4 är det enligt utredningen konsekvent att höja åldersgränsen för förhöjt ATB till 67 år. Utredningen kan också konstatera att reger- ingen i budgetpropositionen för 2025 redovisar sin avsikt att höja den övre åldersgränsen för dubbelt ATB till riktåldern för pension.5
13.1.2STB höjs och kan sparas under 12 månader
Förslag: Särskilt tandvårdsbidrag lämnas med högst 1 000 kronor per halvår.
Förslag: Varje särskilt tandvårdsbidrag får användas under en giltig- hetsperiod av högst 12 månader räknat från och med den 1 januari respektive den 1 juli.
Skälen för förslaget om höjt STB
Målen för 2008 års tandvårdsreform var att bibehålla en god tandhälsa hos individer med inga eller små tandvårdsbehov och att möjliggöra god tandvård för individer med stora vårdbehov till rimlig kostnad. Det första målet var avsett att nås genom ATB som ger ett ekono- miskt stöd för förebyggande insatser, det andra målet var av störst betydelse för de med stora tandvårdsbehov. Särskilt tandvårdsbidrag (STB) infördes år 2013 med en målgrupp som delvis skiljer sig från målgrupperna i de nämnda målen, eftersom det är individer som har ett ökat behov av regelbunden förebyggande tandvård på grund av sjukdom eller nedsatt funktion som ger en ökad risk för försämrad tandhälsa. STB ska uppmuntra förebyggande tandvård och har varit
4Se förordningen (2019:780) om riktålder för pension för år 2026.
5Prop. 2024/25:1 utg.omr. 9, s. 43, 49.
SOU 2024:70 Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar
600kronor per halvår sedan bidraget infördes för drygt tio år sedan.6 Regeringen avsåg vid införandet att se över bidragets storlek med jämna intervall och överväga förändringar i takt med att det allmänna prisläget höjs och referenspriserna ökar. Detta skulle dock vägas mot att så många patienter som möjligt ska få ta del av bidraget.7
Förslaget om tiotandvård omfattar behandling för äldre patienter som lider av dålig munhälsa för att åtgärda deras tandvårdsbehov, exempelvis att behandla smärta och sjukdom till en låg kostnad. I tio- tandvård ingår dock, som framgått ovan, inte basundersökning och förebyggande behandling. ATB och vid behov även STB fyller här en väsentlig och kompletterande funktion. Antalet patienter som i dag får STB ökar med åldern. Flest personer är i åldersspannet 75–79 år, se kapitel 5. Vanligaste skälet till STB är muntorrhet på grund av läke- medelsbehandling. Utredningen kan även visa att patienter som är berättigade till STB har färre intakta tänder än övriga i samma ålders- grupp, för en redovisning av uppgifter om detta, se kapitel 4. Utred- ningen ser därmed att en ökning av bidraget ytterligare skulle för- stärka äldre patienters möjlighet till förebyggande tandvård till låg kostnad. Det nuvarande beloppet för STB om 600 kronor togs fram av Socialdepartementet 2010.8
En jämförelse med referensprisutvecklingen under åren 2010 till 2023, tillsammans med en prognosticerad förändring fram till 2026, motsvarar en ökning av STB till 920 kronor. Görs jämförelsen i stället mot vårdgivarprisernas utveckling under perioden vore en mer rätt- visande framskrivning drygt 1 000 kronor. Utredningen gör mot denna bakgrund bedömningen att 1 000 kronor är ett lämpligt värde med tanke på att förebyggande behandling inte kommer att vara prisregle- rad i utredningens förslag om tiotandvård.
6Ds 2010:42, Friskare tänder till rimliga kostnader – även för personer med sjukdom och funk- tionsnedsättning – Förslag om tredje steget i tandvårdsreformen, s. 89 f.
7Prop. 2011/12:7 Tandvård för personer med vissa sjukdomar eller funktionsnedsättningar, s. 27.
8Ds 2010:42 Friskare tänder till rimliga kostnader – även för personer med sjukdom och funk- tionsnedsättning – Förslag om tredje steget i tandvårdsreformen, s. 100.
Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar |
SOU 2024:70 |
Skälen för förslaget om förlängd period för STB
STB är infört med begränsningen att det inte ska kunna sparas för att uppmuntra till regelbundna besök,9 vilket skiljer sig från ATB. STB lämnas därför med högst 600 kronor per halvår. På grund av svå- righeterna att få tid för tandvård i vissa delar av landet ser utred- ningen samtidigt ett behov av att patienten ska kunna spara STB under en period. I annat fall riskerar patienten att helt gå miste om sitt bidrag i de fall patientens förebyggande behandling inte kan prioriteras av vårdgivaren på grund av ett högt vårdtryck och vårdköer.
Förslaget medför för den äldre patienten med STB att denne får såväl ett årligt ATB på 600 kronor som ett STB på 1 000 kronor i halv- året, vilket på årsbasis ger 2 600 kronor som innestående bidrag hos Försäkringskassan att ta del av vid behov för främst förebyggande tandvård. Tillsammans med tiotandvård ger detta den äldre patienten med sämst munhälsa väsentligt bättre möjligheter att få tandvård till låg kostnad.
13.1.3Ökad kontroll av inrapporterad vård och behandling
Bedömning: Försäkringskassans kontroll av ärenden om tiotand- vård bör vara mer omfattande än den kontroll som sker i dag. För- säkringskassan bör även kontrollera vilka tandvårdsåtgärder som patienten debiterats när ersättningsberättigande tandvård utförs och med vilka belopp.
Skälen för utredningens bedömning
Enligt direktiven ska utredningens förslag utformas så att de mini- merar riskerna för brott och felaktiga utbetalningar. Utredningen föreslår att vårdgivarens priser vid behandling inom tiotandvård ska regleras till högst åtgärdens referenspris. Därmed kan vårdgivaren inte längre ta en högre ersättning av patienten. Utredningen ser, med erfarenheter från tidigare prisreglering, vissa risker när reglerade priser återinförs.
9Ds 2010:42 Friskare tänder till rimliga kostnader – även för personer med sjukdom och funk- tionsnedsättning – Förslag om tredje steget i tandvårdsreformen, s. 101.
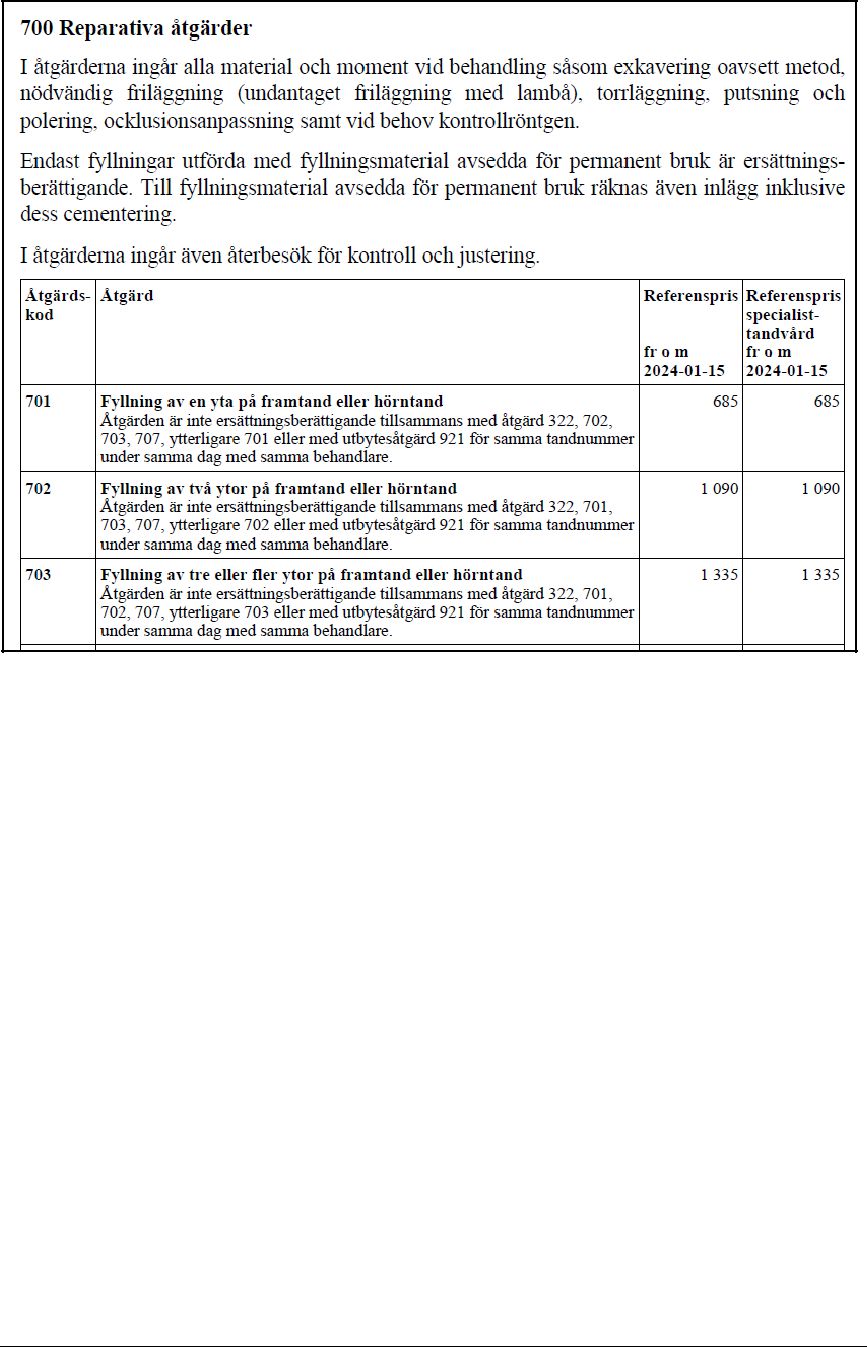
SOU 2024:70 Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar
Figur 13.1 Exempel på åtgärder ur TLV:s föreskrifter om statligt tandvårdsstöd
Källa: HSLF-FS 2023:21, del hämtad ur föreskrifternas bilaga 2.
En första risk är att vårdgivaren väljer en större eller svårare åtgärd än den som utförs när den mer omfattande åtgärden har ett högre refe- renspris, såväl vid rapportering till Försäkringskassan som vid patien- tens debitering. Exempelvis kan vårdgivaren rapportera att en större fyllningsåtgärd använts för att laga en skadad tand än vad som fak- tiskt skett. För patienten är det komplicerat att förstå att det finns flera åtgärder för fyllning och vilken fyllningsåtgärd som motsvarar den behandling som skett. För vårdgivaren innebär en sådan åtgärdsglid- ning en högre ersättning än vad denne är berättigad till. Förfarandet be- skrivs även av Försäkringskassan i Socialförsäkringsrapport 2017:10.10
Utredningen ser det inte som en lösning att slå samman olika behandlingsåtgärder till färre för att minska risken för glidning, efter- som en patient med en liten skada inte vill betala en högre kostnad än vad som är motiverat av det faktiska behovet. En skada som bara omfattar en yta på en framtand har ett referenspris på 685 kronor för
10Försäkringskassan, Hur kan Försäkringskassan bli bättre på att motverka överutnyttjande och bedrägeri med statligt tandvårdsstöd, 2017:10.
Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar |
SOU 2024:70 |
år 2024. Lagas en omfattande skada på hela tanden är referenspriset nästan det dubbla: 1 335 kronor, se utdrag ur föreskrifterna i figur 13.1.
En andra risk som utredningen ser är att behandlaren väljer att debitera en extra åtgärd vid sidan av den utförda åtgärden för samma behandling för att få en högre ersättning totalt sett, så kallad åtgärds- stapling, vilket även kan innebära ett överutnyttjande av statligt tand- vårdsstöd. Antingen nyttjas en extra åtgärd som vårdgivaren skapar i sitt journalsystem som inte finns inom tandvårdsstödet och som inte heller rapporteras till Försäkringskassan, eller så nyttjas en ytterligare åtgärd inom tandvårdsstödet. I figur 13.1 ovan framgår den generella beskrivning som reglerar vad som ingår i åtgärderna för fyllning av en skadad tand. Om vårdgivaren exempelvis behöver ta en röntgen- bild för kontroll ska denna enligt föreskrifterna redan ingå i referens- priset för fyllningsåtgärden. Detta är dock inte lätt för patienten att känna till och reagera på om en kostnad för röntgen även debiteras på kvittot. Röntgenåtgärder finns inom tandvårdsstödet för andra undersökningar och kan därför även generera en tandvårdsersättning från Försäkringskassan.
Utredningens uppfattning är att det redan i dag förekommer åt- gärdsstapling och åtgärdsglidning11 inom såväl folktandvården som bland privata vårdgivare, men menar att agerandet riskerar att öka i omfattning när vissa priser regleras och om vårdgivaren ser sjunkande intäkter och lönsamhet. Tiotandvård har till syfte att ge patienterna lägre tandvårdskostnader. Förfaranden som åtgärdsstapling och åt- gärdsglidning medför att patienten, såväl som staten, betalar mer för utförd vård och behandling än det föreskrivna priset. För att patien- ten inte ska drabbas av omotiverade tillägg som ökar patientens kost- nad för tandvården anser utredningen att Försäkringskassan behöver utöka sina kontroller av inrapporterad behandling i efterhand.
TLV har under åren infört begränsningar i regelverket mot åt- gärdsstapling genom att minska möjligheterna att kombinera olika åtgärder i tandvårdsstödet, men i vissa fall är det inte möjligt att be- gränsa tillämpningen då en åtgärdskombination kan vara behövlig vid viss behandling. Om vårdgivaren väljer att som ovan beskrivet i strid med regelverket debitera även för en kontrollröntgen kan detta endast fångas i en efterhandskontroll. Det behöver även vara möjligt för vård- givaren att skapa egna vårdgivaråtgärder utanför tandvårdsstödet för
11SOU 2023:82 Ökad kontroll över tandvårdssektorn, s. 105.
SOU 2024:70 Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar
vård som inte omfattas av stödet. Ett enkelt exempel är blekning av tänderna vilket är en rent kosmetisk behandling.
Att reglera åtgärdsglidning genom regelverket är komplicerat och reglerna är redan i dag detaljerade. Exempelvis kan i figur 13.1 ovan utläsas att åtgärd 701 gäller när man lagar en yta av framtanden, åt- gärd 702 två ytor på samma framtand et cetera vilket får anses tyd- ligt. För att komma till rätta med åtgärdsglidning i strid med regel- verket behövs efterhandskontroller.
Antalet efterhandskontroller hos Försäkringskassan har successivt minskat i antal över tid sedan stödets införande. År 2014 utfördes efterhandskontroller av 3 procent av alla besök, år 2017 kontrolle- rade Försäkringskassan cirka 1 procent av inrapporterade besök.12 År 2023 kontrollerades 33 126 ärenden13 på 8 763 600 besök vilket mot- svarar 0,4 procent. Försäkringskassan konstaterar i årsredovisningen för 2022 att efterhandskontrollerna effektiviserats, och det felaktigt utbetalda beloppet som återkrävs efter kontrollerna ökar, samtidigt som antalet kontrollerade ärenden minskar.14
Utredningen menar att det är väsentligt att resursanvändningen inom tiotandvård kontrolleras i högre grad eftersom regelverket inne- bär en reglering av priserna. Efterhandskontrollernas fokus behöver därför även kompletteras. Det är samtidigt betydelsefullt att de ytter- ligare kontroller som föreslås inte får tränga ut de befintliga efterhands- kontroller som görs i dag. I dag kontrolleras till exempel att tillstånd och åtgärd stämmer med utförd behandling och att patienten har be- talat sin del av kostnaden genom att Försäkringskassan begär in ekono- miska underlag, journalanteckningar och röntgenbilder.15 Utredningen menar att Försäkringskassan även bör kontrollera vilken tandvård som patienten debiteras vid sidan av den ersättningsberättigande tand- vården, i syfte att förhindra att kringgå prisregleringen. Med detta avses inte tandblekning och andra tjänster som patienten kan köpa utanför tandvårdsstödet, utan en kontroll om kostnader som egent- ligen är en del av den ersättningsberättigande tandvården läggs utan- för inrapporteringen till myndigheten.
Vårdgivaren är, enligt 3 kap. 2 § lagen om statligt tandvårdsstöd, på begäran av Försäkringskassan eller domstol skyldig att i ärenden
12Försäkringskassan, Hur kan Försäkringskassan bli bättre på att motverka överutnyttjande och bedrägeri med statligt tandvårdsstöd, 2017:10, s. 29.
13Försäkringskassans årsredovisning 2023, 2024.
14Försäkringskassans årsredovisning 2022, 2023.
15Försäkringskassans årsredovisning 2023, 2024.
Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar |
SOU 2024:70 |
om statligt tandvårdsstöd lämna upplysningar samt visa upp journal och övrigt material som rör undersökning eller behandling av en patient. Härigenom kan Försäkringskassan exempelvis begära in en kvitto- kopia på vad vårdgivaren debiterat patienten för utförd behandling. Vårdgivare, eller enskild behandlare, som upptäcks missbruka syste- met får återkrav enligt 4 kap. 2 § lagen om statligt tandvårdsstöd om för högt belopp betalats ut av Försäkringskassan. Försäkringskassan kan innehålla ersättning i avvaktan på att få del av ytterligare uppgifter om utförd tandvård enligt 4 kap. 8 a § andra stycket samma lag. Ytterst kan vårdgivaren komma att avanslutas enligt 19 § första stycket 5 för- ordningen om statligt tandvårdsstöd. Se även avsnitt 13.1.8.
Det är likväl väsentligt att Försäkringskassan kontrollerar att vård- givaren inte kompenserar eventuellt intäktsbortfall inom tiotand- vård genom felaktiga inrapporteringar i det generella högkostnads- skyddet.
13.1.4Skyldighet att ta emot patienter och prioritera patienter efter behov
Förslag: En vårdgivare som är ansluten till Försäkringskassans elektroniska system för statligt tandvårdsstöd ska vara skyldig att ta emot patienter som omfattas av stödet för ersättningsberät- tigande tandvård, om vårdgivaren inte kan visa att förutsättningar för detta saknas. Den som har det största behovet av tandvård ska ges företräde till vården.
Skälen till utredningens förslag
De etiska principerna för prioritering i form av behovs- och solida- ritetsprincipen i 3 kap. 1 § andra stycket hälso- och sjukvårdslagen (2017:30) återfinns inte i tandvårdslagen. Utredningen om jämlik tand- hälsa föreslog i betänkandet När behovet får styra – ett tandvårds- system för en mer jämlik tandhälsa (SOU 2021:8) att den som har det största behovet av vård ska ges företräde även ska införas som prin- cip i tandvårdslagen.16 Utredningen kan konstatera att förslaget allt- jämt bereds i Regeringskansliet.
16SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa., s. 507 f.
SOU 2024:70 Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar
En ökad tillströmning av patienter med anledning av tiotandvård, troligen med stora tandvårdsbehov, ökar betydelsen av att behovs- principen får genomslag även i den delvis offentligt finansierade tand- vården. Utredningen förslår därför att principen införs inom det statliga tandvårdsstödet, om etiska principer inte förs in i tandvårdslagen.
Att utföra en lagning av en tand på en 65-årig patient omfattas av den fria prissättningen, medan en lagning på en 68-årig patient enligt utredningens förslag kommer att ge en prisreglerad ersättning. Sam- tidigt är det inte någon skillnad på den behandling som utförs, varken i tidsåtgång, material eller personella resurser. Det finns därmed ett ekonomiskt incitament för vårdgivaren att prioritera patienter som ger högre ersättning för samma behandling. Utredningen ser en risk att patienter inom tiotandvård antingen inte kommer att få boka tid på tandvårdsmottagningen för sin behandling, alternativt inte kommer att erbjudas att få lagningen utförd till det fördelaktiga priset som tiotandvård innebär. Samtidigt går merparten av de äldre patienterna till en privat vårdgivare vilka i högre grad än folktandvården kan drivas i vinstsyfte.
Utredningen menar att en vårdgivare som är ansluten till det elektroniska systemet för statligt tandvårdsstöd och som därmed upp- bär statliga medel inte fritt ska kunna prioritera sina patienter efter den intäkt som kan inbringas utan att patienternas behov av tandvård ska vara styrande. I dag kan konstateras att tandvård till barn och unga vuxna, en vård som främst ersätts med fast kapiteringsersättning, i mycket låg omfattning utförs av privata vårdgivare – endast 14 pro- cent av barnen var listade hos en privat vårdgivare 2022.17 Den eko- nomiska ersättningsmodellen nämns ofta från den privata tandvården som en viktig faktor till att man inte tar sig an barnen, vid sidan av den ökade administrationen som sådan vård medför.
I såväl 1974 års allmänna tandvårdsförsäkring som 1999 års tand- vårdstaxa fanns en regel om att ”vårdgivaren är skyldig att, i den mån det är möjligt, ta emot patienter för tandvård. Därvid skall akuta fall behandlas med förtur.”18 Inför tandvårdsreformen år 2008 ansåg reger- ingen inte att det fanns behov av en bestämmelse i lag om att en vård- givare är skyldig att ta emot patienter för tandvård utan att närmare
17Statistik från Kolada.se, RKA Rådet för främjande av kommunala analyser, Listade patienter allmäntandvård barn och ungdomar i privat regi, andel (%). Uttag 2024-06-28.
182 § tandvårdstaxan (1973:638) och 2 § första stycket förordningen (1998:1337) om tand- vårdstaxa.
Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar |
SOU 2024:70 |
motivera varför. Skyldigheten att behandla akuta patienter med för- tur fördes i stället in i tandvårdslagen.19
Utredningen ser sammanfattningsvis att det finns skäl att åter- införa en skrivning om en skyldighet att ta emot patienter i regelverket för tandvårdsstöd. Försäkringskassan kan genom sina efterhands- kontroller se om en vårdgivare aktivt selekterar bland sina patienter och därför slutat att rapportera in vård på patienter som är 67 år och äldre, men samtidigt gjort detta i stor omfattning före år 2026. Myn- digheten kan också upptäcka att en vårdgivare efter införandet av tiotandvård endast utför basundersökning och förebyggande behand- ling för den äldre patienten, vilket är tandvård som omfattas av den fria prissättningen, men ingen behandling av sjukdom, reparation eller protetik. Patienter kan även komma att uppmärksamma Försäkrings- kassan på förhållandet att de inte längre får boka tid hos tandvårds- mottagningen. Det finns i dessa fall skäl för Försäkringskassan att utöka kontrollerna av vårdgivaren för att se om det finns en trovär- dig anledning till förändringen av vårdpanoramat vid mottagningen. En sådan anledning kan vara avsaknad av tillräckliga personella resurser till att ta sig an ytterligare patienter, en annan kan vara patientsäker- hetsskäl. Det kan även komma till Försäkringskassans kännedom att den äldre patienten får betala full kostnad för vård och behandling utan att få ta del av tandvårdsstödet. Ytterst kan en vårdgivare som allvarligt åsidosätter bestämmelserna om vårdgivarens skyldigheter i tandvårdsstödet komma att avanslutas. Se även avsnitt 13.1.8.
13.1.5Patienten ska ges information om utförd tandvård och till vårdgivaren lämnad tandvårdsersättning
Förslag: I samband med beslut om utbetalning av tandvårdsstöd till vårdgivaren ska Försäkringskassan ge patienten information om inrapporterade åtgärder och tillstånd, aktuell högkostnadsnivå samt den tandvårdsersättning och det tandvårdsbidrag som vård- givaren ansökt om för patientens genomförda behandling. Infor- mation om beslut om tandvårdsersättning och rekvirerade tand- vårdsbidrag lämnas genom digital myndighetpost. För den patient som inte har sådan anslutning lämnas informationen via fysiskt brev.
19Prop. 2007/08:49, Statligt tandvårdsstöd, s. 126.
SOU 2024:70 Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar
Förslag: Patienten ska genom direktåtkomst hos Försäkrings- kassan kunna eftersöka information om innestående tandvårds- bidrag, ersättningsperiodens sista dag, aktuell högkostnadsnivå samt inrapporterad tandvård i aktuell och i tidigare ersättnings- perioder.
Förslag: TLV ska bistå Försäkringskassan med termer och be- grepp som förenklar patientens förståelse av tillstånd och åtgär- der i sådan information som patienten ges enligt ovan.
Bedömning: Försäkringskassans självbetjäningsfunktion på inter- net bör kompletteras med möjligheten för patienten att förhands- pröva sin rätt till STB.
Bedömning: Försäkringskassan bör överväga att ge patienten in- formation om att utbetalad tandvårdsersättning för patienten i efterhand har kontrollerats av Försäkringskassan och beslut om återkrav fattats.
Patienten ska ges information om inrapporterad tandvård
Den registrerade patienten har, enligt artikel 15.1 allmänna dataskydds- förordningen, rätt att få tillgång till de personuppgifter som behandlas. Om den registrerade gör en begäran om att få en kopia av person- uppgifterna och begäran görs i elektronisk form ska informationen tillhandahållas i ett elektroniskt format, om den registrerade inte be- gär något annat, artikel 15.3. Med självbetjäningstjänster avses enligt 111 kap. 3 § socialförsäkringsbalken möjligheter att via internet få tillgång till personuppgifter och annan information samt utföra vissa rättshandlingar. En enskild får, i den utsträckning som framgår av för- ordning eller föreskrifter, använda självbetjäningstjänster för att lämna uppgifter, göra anmälningar eller ansökningar, förfoga över rättig- heter och utföra andra rättshandlingar enligt 111 kap. 4 § socialför- säkringsbalken. Därutöver finns även Försäkringskassans föreskrifter (FKFS 2011:3) om självbetjäningstjänster via Internet.
Med direktåtkomst menas här att patienten kan söka och hämta uppgifter utan att kunna påverka innehållet samt utan att myndig- heten i det enskilda fallet har kontroll över vilka uppgifter som läm-
Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar |
SOU 2024:70 |
nas ut.20 Direktåtkomst till personuppgifter som behandlas i verksam- het som avser förmåner enligt socialförsäkringsbalken eller andra för- måner och ersättningar som handläggs av Försäkringskassan ska, enligt 114 kap. 14 § socialförsäkringsbalken, endast vara tillåten om det anges i lag eller förordning. Av 6 § förordningen (2024:14) om behandling av personuppgifter vid Försäkringskassan och Pensionsmyndigheten framgår att de registrerade får ha direktåtkomst till sådana person- uppgifter om sig själv hos Försäkringskassan som får lämnas ut till denne. Vid sådan direktåtkomst ska den registrerades identitet kon- trolleras genom en säker metod för identifiering. Med uttrycket ”som får lämnas ut” ovan avses regler om sekretess. Enligt 28 kap. 2 § offent- lighets- och sekretesslagen (2009:400, OSL) får sekretess om enskilds hälsotillstånd, vilket avser bland annat ärenden om statligt tandvårds- stöd, gälla även i förhållande till den vård- och behandlingsbehövande själv. Detta gäller under förutsättning att det med hänsyn till ända- målet med vården eller behandlingen är av synnerlig vikt att uppgif- ten inte lämnas ut till patienten.
I betänkandet Digital myndighetspost (SOU 2024:47) föreslås att statliga myndigheter, kommuner och regioner ska skicka myndighets- post genom Mina meddelanden vad gäller skriftliga beslut, under- rättelser och andra genererade handlingar som kommuniceras, om det inte finns säkerhetsskäl eller andra skäl som talar emot det. En klar majoritet av alla privatpersoner, cirka 75 procent av den vuxna befolk- ningen, har redan gjort ett aktivt val att ha en digital brevlåda och kan därigenom ta emot myndighetspost som skickats genom infrastruk- turen Mina meddelanden. I utredningen föreslås ingen skyldighet för individen att skaffa en digital brevlåda. Funktionsnedsättning, social utsatthet, hög ålder, avsaknad av e-legitimation eller bristande språk- lig förståelse kan vara skäl till att individen avstår. Skatteverket och Försäkringskassan är de myndigheter som flitigast använder den myn- dighetsgemensamma infrastrukturen Mina meddelanden år 2023.21
Vård- och omsorgsanalys har i en undersökning år 2022 visat att en av fem patienter inte känner till att det finns ett tandvårdsbidrag och en av fyra inte känner till att det finns ett högkostnadsskydd inom tandvården. Tre av fyra patienter har behov av mer information om priser och tandvårdsstöd.22
20Prop. 2002/03:135 Behandling av personuppgifter inom socialförsäkringens administration. s. 88.
21SOU 2024:47 Digital myndighetspost, bl.a. s. 155 f., 206 och 231.
22Vård- och omsorgsanalys, Tala om tänder – Patienternas erfarenheter och behov av informa- tion om tandvården, år 2022.
SOU 2024:70 Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar
Utredningen föreslår mot denna bakgrund två sätt för patienten att få tillgång till uppgifter om inrapporterad vård och behandling samt uppgifter relaterat till statligt tandvårdsstöd om sig själv.
1.Information från Försäkringskassan vid beslut om utbetalning av tandvårdsstöd till vårdgivaren. Informationen om patientens tand- vårdsstöd lämnas skriftligen genom digital myndighetspost. För dem som inte har sådana elektroniska tjänster sker i stället kom- munikationen med ett pappersutskick via post. Informationen för- utsätts efterlikna det meddelande som Skatteverket skickar ut till köpare av reparation, underhåll och om- och tillbyggnad av vissa bostäder, samt hushållsnära tjänster, som tillgodoräknas prelimi- när skattereduktion, så kallade rot- eller rut-avdrag.
2.En möjlighet för patienten att genom direktåtkomst eftersöka tand- vårdsrelaterad information om sig själv som är inrapporterad till Försäkringskassan. Förslaget innebär inte en åtkomst till den vård- dokumentation som vårdgivaren för i patientjournalen, utan en åt- komst till bland annat de tillstånd och tandvårdsåtgärder som vård- givaren rapporterat in avseende patienten. Vårdgivaren rapporterar in vård och behandling inom två veckor efter en tandvårdsåtgärd slutförts.
Patienter som inte kommit över gränsen på 3 000 kronor tar inte del av något tandvårdsstöd om inte tandvårdsbidrag nyttjas. Först när tandvårdsbidrag eller tandvårdsersättning lämnas till vårdgivaren före- slås information från Försäkringskassan skickas skriftligt till patien- ten. När tandvårdsbidrag nyttjas, alternativt när tandvårdsersättning beslutas för första gången inom en ersättningsperiod, det vill säga när patienten kommit över högkostnadsgränsen, föreslås därför även tidi- gare inrapporterad behandling inom ersättningsperioden skickas till patienten. Patienten ska även genom direktåtkomstfunktionen få till- gång till information om tidigare inrapporterad vård och behandling.
Skälen för utredningens förslag
För att ge ytterligare information till Försäkringskassans efterhands- kontroller och för att förbättra patientens förståelse av tandvårds- stödet menar utredningen att bedömningen som framfördes i betän- kandet När behovet får styra – ett tandvårdssystem för en mer jämlik
Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar |
SOU 2024:70 |
tandhälsa (SOU 2021:8)23 om Mina sidor ska genomföras. Den regi- strerade patienten ska få tillgång till uppgifter som registrerats hos Försäkringskassan om utförd tandvård och relaterade uppgifter om utbetalning av patientens tandvårdsersättning och tandvårdsbidrag.
Det finns flera fördelar med att kommunicera denna information till patienten. En sådan fördel är att stävja fusk och fel. Själva vet- skapen om att patienten tar del av det som vårdgivaren inrapporterar in om patienten kan i sig verka avhållande mot fusk. Patienten kan även reagera om beskedet från Försäkringskassan inte stämmer öve- rens med den tandvård eller det kvitto patienten har fått. Utredningen instämmer i den tidigare utredningens bedömning att det är sanno- likt att patienten reagerar och informerar Försäkringskassan om fel- aktigheter eller tveksamheter. Även Inspektionen för socialförsäk- ringen konstaterar i rapporten 2024:6 Utmaningar i kontrollen av tandvårdsstödet att patienten behöver förstå vilken vård som tand- läkaren har rapporterat för att kunna signalera till Försäkringskassan eller till vårdgivaren om något verkar felaktigt i ersättningsbegäran.24
Patienten ska enligt utredningen även få information om vilken behandlare som, enligt vårdgivarens inrapportering, har utfört behand- lingen. I en förlängning, om utredningens delbetänkande om Ökad kon- troll över tandvårdssektorn (SOU 2023:82) genomförs, bör patienten även ges information om behandlarens legitimation.
Utredningen ser däremot inte att en patient ska ha en skyldighet att anmäla till Försäkringskassan om det finns felaktiga uppgifter i underlagen. En sådan anmälningsskyldighet vid ändrade förhållan- den gäller för den som ansöker om, har rätt till eller annars får en för- mån enligt socialförsäkringsbalken. Den som inte anmäler ändrade för- hållanden kan bli återbetalningsskyldig för felaktiga utbetalningar (se bland annat 108 kap. 2 § och 110 kap. 46 § SFB). Utredningen anser inte att situationen för en försäkrad inom statligt tandvårdsstöd, där vårdgivare är både sökande och mottagare av utbetalning, är jäm- förbar. En patient kan varken påverka eller ha någon insyn i vilka upp- gifter som vårdgivaren väljer att rapportera in till Försäkringskassan. Patienten kan inte heller förutsättas känna till vilken tandvård som ska rapporteras in enligt regelverket. Det finns exempelvis tandvård
23SOU 2021:8, När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa, s. 639.
24Inspektionen för socialförsäkringen (ISF), Utmaningar i kontrollen av tandvårdsstödet – En granskning av Försäkringskassans arbete för att motverka felaktiga utbetalningar av statligt tand- vårdsstöd, Rapport 2024:6, s. 97.
SOU 2024:70 Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar
som kan utföras men som inte omfattas av tandvårdsstöd, såsom tand- blekning.
Förutom en patients möjlighet att reagera på felaktigheter i de uppgifter om utförd vård och behandling som registrerats hos För- säkringskassan finns det även ytterligare skäl till utredningens för- slag. Ett viktigt skäl är att öka patientens medvetenhet om förmånen, samt ökad förståelse för tandvårdsstödet uppbyggnad. Genom att enkelt kunna logga in på Mina sidor hos Försäkringskassan kan patien- ten själv eftersöka om det finns outnyttjat ATB eller STB och när detta löper ut, vilken karensnivå som patienten befinner sig i hög- kostnadstrappan och när pågående ersättningsperiod tar slut. Liknande möjlighet finns i dag för patientens högkostnadstrappa för läkemedels- förmånerna och för de flesta regioner även vad gäller högkostnads- skyddet för öppenvård.
Ett annat väsentligt skäl är att patienten genom förslaget kan få ytterligare kunskap om den vård och behandling som utförts samt vilka tillstånd som behandlaren tillämpat vid behandlingen, i grova drag den diagnos som behandlaren ställt, en information som inte finns på patientens kvitto. Exempelvis eftersöka i tidigare uppgifter när patienten senast var hos tandvårdsmottagningen för en basundersök- ning, eller ta reda på när i tiden som parodontit diagnosticerades och behandling mot sjukdomen påbörjades. Dylik information hos För- säkringskassan kan vara enklare för patienten att förstå än om patien- ten begär att från vårdgivaren få ta del av sin patientjournal.
Sekretess som är föreskriven till skydd för en enskild gäller enligt huvudregeln inte gentemot den enskilde själv, men regeln är inte utan undantag. Om en uppgift inom socialförsäkringsområdet hos För- säkringskassan är så pass känslig att sjukvården bedömt att den inte kan lämnas ut till patienten där, ska den inte heller lämnas ut hos Försäkringskassan.25 Sekretess gäller i dag i ett sådant fall hos För- säkringskassan enligt 28 kap. 2 § OSL om det med hänsyn till vården är av synnerlig vikt att uppgifter om hälsotillståndet inte lämnas ut till patienten själv. Utredningen har utrett möjligheten att i likhet med den nationella läkemedelslistan ge behandlaren en möjlighet att i det enskilda fallet sekretesspröva behovet och i sådant fall anmäla till Försäkringskassan om att myndigheten ska spärra vissa uppgifter i
25Prop. 1981/82:186 om ändring i sekretesslagen (1980:100), m.m. s. 48 f.
Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar |
SOU 2024:70 |
direktåtkomsten.26 Utredningen bedömer dock att det är osannolikt att det skulle finnas skäl till att de inrapporterade uppgifterna om stat- ligt tandvårdsstöd, som patienten föreslås få direktåtkomst till, skulle kunna påverka patientens vård och behandling. Uppgifterna inte är av en sådan natur att de kan påverka tandvårdens fortsatta behandling. Utredningen föreslår i stället att en sekretessbrytande bestämmelse införs. I förordningen om statligt tandvårdsstöd förtecknas sedan vilka uppgifter som får lämnas ut med direktåtkomst till patienten.
TLV behöver förklara odontologiska uttryck för patienten
Tillstånd och tandvårdsåtgärder inom statligt tandvårdsstöd inne- håller många odontologiska uttryck som kan vara svåra för patien- terna att förstå. Utredningen föreslår därför att TLV får i uppgift att ta fram en handbok eller motsvarande med patientanpassad informa- tion per tillstånd och åtgärd. Handboken föreslås vara ett stöd för Försäkringskassans riktade patientinformation enligt ovan. Informa- tionen föreslås även användas i prisjämförelsetjänsten som TLV an- svarar för, ett arbete som delvis redan utförts för vanliga behand- lingar i tjänsten.
Patienten bör kunna ansöka om förhandsprövning av dennes förutsättningar för STB som självbetjäningstjänst
Försäkringskassan erbjuder i dag en självbetjäningstjänst för patien- ter som ansöker om ersättning för tandvård utförd i annat EU/EES- land, se 1 § 36 och 37 Försäkringskassans föreskrifter (FKFS 2011:3) om självbetjäningstjänster via Internet. I övrigt finns i dag inga andra självbetjäningstjänster inom Försäkringskassan för tandvård.
En patient som tror sig vara berättigad till STB, men där vårdgiva- ren inte gör samma bedömning, har möjlighet att ansöka om att För- säkringskassan prövar dennes förutsättningar för STB, enligt 4 kap. 5 a § lagen om statligt tandvårdsstöd. Antalet patienter som i dag är berättigade till STB är betydligt färre än det antagande som gjordes om patientunderlag av den utredning27 som föreslog tandvårdsbidraget.
26Se prop. 2017/18:223 Nationell läkemedelslista, där ordinationsorsak kan spärras av E-hälso- myndigheten.
27Ds 2010:42 Friskare tänder till rimliga kostnader – även för personer med sjukdom och funktions- nedsättning – Förslag om tredje steget i tandvårdsreformen.
SOU 2024:70 Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar
Det är förhållandevis få i målgrupperna för bidraget som nyttjar STB, se avsnitt 4.4.2. Utredningen bedömer att ett enklare sätt att ansöka om förhandsprövning skulle öka antalet patienter som är berättigade till bidraget.
Försäkringskassan bör utreda möjligheten till att patienten ska informeras om utförda efterhandskontroller som rör patientens vård och behandling
Försäkringskassan hittar emellanåt ett fåtal vårdgivare som inte be- driver en seriös verksamhet utan som i stället har fokus på att otill- börligt tillskansa sig statliga medel.28 Patienten har vanligen ingen kunskap om den vårdgivare patienten besöker är seriös eller inte. Därför kan patienten fortsätta att besöka en vårdgivare som Försäk- ringskassan har under särskild kontroll då man misstänker grova fel- aktigheter.
Försäkringskassan utför i efterhand kontroller av den vård och behandling som vårdgivare inrapporterat till myndigheten. Om kon- trollen sker i redan avslutade ersättningsperioder påverkar det inte patientens upparbetade högkostnadsskydd. Sker kontrollen under en pågående ersättningsperiod underrättas patienten per brev från För- säkringskassan om återbetalningskravet mot vårdgivaren och om vilka följder som detta har för patienten för högkostnadsskyddet under resterande delen av ersättningsperioden. Försäkringskassan informerar även patienten om att patienten inte ska betala något med anledning av återkravet, det är vårdgivaren som står den ekonomiska risken och vårdgivaren får inte i sin tur kräva mer ersättning av patienten.29
Utredningen menar att det kan finnas skäl till att patienten bör informeras om ytterligare beslut som rör patientens vård och be- handling. Detta är något som även Inspektionen för socialförsäk- ringen föreslår i rapport 2024:6 Utmaningar i kontrollen av tandvårds- stödet för att förbättra möjligheter att förebygga och förhindra fort- satta fel. Inspektionen ger exempel på allvarliga brister i hanteringen som patienten inte informerats om, exempelvis att personen som ut- fört vården inte är behörig för detta.30 Utredningen menar att även
28Tandläkartidningen, Ett fåtal fuskar grovt, 2018-09-20.
294 kap. 4 § lagen om statligt tandvårdsstöd e contrario.
30ISF, Utmaningar i kontrollen av tandvårdsstödet – En granskning av Försäkringskassans arbete för att motverka felaktiga utbetalningar av statligt tandvårdsstöd, Rapport 2024:6.
Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar |
SOU 2024:70 |
om det inte är patienten utan vårdgivaren som ansöker om tand- vårdsstödet för patienten är det patientens tandvårdsersättning som kontrolleras, därmed kan patienten ha ett intresse i utfallet av kon- trollerna, också när den pågående ersättningsperioden inte påverkas. I och med besluten är komplicerade att förstå för patienten och det kan vara oklart för patienten i vad mån som detta leder till någon för- ändring för denne föreslår utredningen att Försäkringskassan får i upp- gift att utreda denna möjlighet vidare.
13.1.6Beloppsgränser och ersättningsnivåer för generellt skydd mot höga kostnader ska bestämmas av regeringen och indexering bör övervägas
Förslag: Regeringen ska bestämma beloppsgränser och ersättnings- nivåer inom det generella skyddet mot höga kostnader. Nuvarande bemyndigande till TLV att meddela föreskrifter om vilka belopps- gränser och ersättningsnivåer som ska gälla för tandvårdsersätt- ning ska upphävas. Som en följd av förslaget ska även TLV:s upp- drag i denna del ändras.
Bedömning: Det bör övervägas om beloppsgränser och ersätt- ningsnivåer inom det generella skyddet för höga kostnader på sikt ska indexeras.
Skälen för utredningens förslag
Utredningen föreslår ovan i avsnitt 12.2 att tiotandvård införs som ett förstärkt skydd mot höga kostnader för vissa grupper inom stat- ligt tandvårdsstöd, i steg 1 för gruppen 67 år och äldre. Regeringen föreslås ansvara för beslutet om vilka som omfattas av tiotandvård genom förordningen om statligt tandvårdsstöd. För att bestämmel- serna om vilka delar av tandvårdsstödet som den förmånsberättigade har rätt till ska finnas samlat i en och samma författning, föreslår ut- redningen att bestämmelser om den generella högkostnadstrappan återförs till förordningen om statligt tandvårdsstöd, i enlighet med hur detta reglerades vid reformens genomförande år 2008. I förord- ningen om statligt tandvårdsstöd återfinns i dag även bestämmelser
SOU 2024:70 Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar
om vilka tandvårdsbidrag som lämnas beroende på ålder samt vid särskilda tillstånd eller sjukdom hos patienten. Förslaget innebär att regeringen beslutar om förändrade karensbelopp (beloppsgränser) och ersättningsnivåer i det generella högkostnadsskyddet. Möjlighet ges därmed till politiska beslut om särskilda satsningar genom höjda ersättningsnivåer tillsammans med ett förändrat anslag till tandvårds- stödet, likväl som en möjlighet till åtstramningar vid behov om kost- naderna skulle avvika från anslagen ram.
Ändringar av TLV om vilken tandvård som är ersättningsberätti- gande inom statligt tandvårdsstöd ska hållas inom anslagen ram, vilket gäller redan i dag enligt 5 b § förordningen (2007:1206) med instruk- tion för Tandvårds- och läkemedelsförmånsverket.
Figur 13.2 Förslag till enhetlig reglering av statligt tandvårdsstöd på förordningsnivå
•Vilket belopp som lämnas
|
|
STB |
• Vilka patientkategorier som får |
|
|
STB för förebyggande behandling |
• |
Vilket belopp som |
|
|
|
|
|
|
lämnas |
|
|
|
|
• |
Vilka åldrar som får |
ATB |
|
• |
Vilken ersättningsnivå |
|
|
|
förhöjt bidrag |
|
Generellt |
|
som lämnas |
|
|
skydd mot |
• |
Vilka beloppsgränser |
• |
Vilken ersättnings- |
|
höga |
kostnader |
|
som gäller för karens |
|
nivå som lämnas |
|
|
Tio- |
|
|
|
• |
Vilka åldrar som |
|
|
|
tandvård |
|
|
|
omfattas
Förslaget att regeringen i stället för TLV ska besluta om karens- belopp och ersättningsnivåer för generellt högkostnadsskydd får till följd att Nämnden för statligt tandvårdsstöd vid TLV inte längre för- fogar över det snabbaste och effektivaste sättet att minska nyttjandet av tandvårdsstöd om utgifterna för tandvårdsstödet bedöms över- stiga anslagen ram. En liten förändring i högkostnadstrappans belopps- gränser eller ersättningsnivåer ger snabb effekt på de totala kostna- derna för tandvårdsstödet, samtidigt som påverkan för den enskilde patienten blir låg eftersom ändringen fördelas på många individer.
Att i stället ändra i reglerna för vilken tandvård som omfattas av skyddet mot höga kostnader genom att prioritera bort viss behand- ling eller ett visst tillstånd medför att det tar betydligt längre tid för
Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar |
SOU 2024:70 |
att åstadkomma en effekt på anslagen kostnadsram. Ett exempel kan vara att inom det generella högkostnadsskyddet exkludera reparerande behandling med tandstödd krona i tandposition 7 från den ersätt- ningsberättigande vården och att i stället endast erbjuda fyllning som lagning. Ett annat exempel kan vara att ta bort möjligheten att med statligt tandvårdsstöd behandla vissa tillstånd med implantat. Änd- ringar i regelverket för den ersättningsberättigande tandvården får stor effekt på de patienter som är under sådan behandling. Dessa patienter behöver därför ges möjlighet att slutföra denna med samma ekono- miska förutsättningar som när behandlingen inleddes, vilket ytter- ligare förlänger tiden innan ändringen ger en kostnadsbesparande effekt på anslagen ram. De patienter som behandlas för visst tillstånd kan även vara få till antalet och därmed blir den potentiella besparingen per ändring liten. Detta medför att det krävs flera ändringar i regel- verket för den ersättningsberättigande tandvården, vilket i sin tur inne- bär fler ändringar för vårdgivarna att läsa in sig på och därmed ökar deras administrativa börda.
Utredningen föreslår därför att TLV:s uppdrag ändras till ett be- myndigande att meddela föreskrifter om vilka tandvårdsåtgärder som kan berättiga till ersättning och under vilka förutsättningar ersätt- ning kan lämnas, referenspriser samt när i andra fall som förhands- prövning ska ske.31 Sådana ändringar av ersättningsreglerna för statligt tandvårdsstöd ska hålla sig inom befintliga ramar för tandvårdsan- slaget. Detta kan göras genom att överväga om det finns skäl till att införa en ny behandlingsmetod, som kan motiveras genom att en annan mindre prioriterad behandling tas bort, vilket sammantaget håller kost- naderna inom anslagen ram. I det fall TLV menar att viss behandling bör införas i tandvårdsstödet, trots att den bedöms leda till ökade kostnader för staten som inte är oväsentliga och ingen annan behand- ling samtidigt tas bort, ska regeringens medgivande inhämtas innan beslut fattas om ändrade föreskrifter i enlighet med 14 § förordningen (2024:183) om konsekvensutredningar.
Förslaget medför ändring i såväl 5 § förordningen (2008:193) om statligt tandvårdsstöd som i 1 a och 5 b §§ förordningen med instruk- tion för Tandvårds- och läkemedelsförmånsverket.
31Befintliga bemyndiganden inom 2 och 22 §§ förordningen (2008:193) om statligt tandvårds- stöd.
SOU 2024:70 Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar
Skälen för utredningens bedömning om indexering av beloppsgränser och ersättningsnivåer
År 2015 föreslog Utredningen om ett förbättrat tandvårdsstöd32 att gränserna löpande skulle indexeras (se kapitel 9.1.3.). Förslaget har inte genomförts. I och med att referenspriserna årligen justeras av TLV medan gränser för att få ta del av det generella högkostnadsskyddet hålls oförändrade har fler patienter över tid fått ta del av skyddet. Samtidigt har ett utrymme skapats för vårdgivarna att höja sina priser.
Utredningen gör bedömningen att indexering av det generella hög- kostnadsskyddet på sikt bör övervägas. Tiotandvård kommer att bygga på statliga referenspriser, vilka räknas upp när kostnader för löner och material med mera stiger. Detta innebär att den tioprocentiga andel av referenspriset som patienten betalar inom tiotandvård kom- mer att stiga i antal kronor över tid. För likvärdighet mellan grupperna som tar del av det generella högkostnadsskyddet och de som främst nyttjar tiotandvård bör även beloppsgränser och ersättningsnivåer indexeras när förhållandet mellan andelen egenfinansiering och skyd- det mot höga kostnader förändras. Påpekas bör även att när tiotand- vård eventuellt har skalats upp till hela befolkningen kan det finnas skäl att ånyo se över beloppsgränser och ersättningsnivåer för att dessa ska hamna på en rimlig nivå för dem med låg risk för oral sjukdom och som därmed inte är berättigade till tiotandvård. Utredningen kan också konstatera att regeringen i budgetpropositionen för 2025 redo- visar sin avsikt att indexera högkostnadstrappans beloppsgränser med prisbasbeloppet.33
32SOU 2015:76, Ett tandvårdsstöd för alla, s. 318 ff.
33Prop. 2024/25:1 utg.omr. 9, s. 49.
Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar |
SOU 2024:70 |
13.1.7Vårdgivarpriset för viss åtgärd ska innehålla alla kostnader för vald behandlingsmetod och material
Förslag: I lagen om statligt tandvårdsstöd ska det införas en defini- tion av vårdgivarpriset. När vårdgivaren utför en ersättningsberät- tigande behandling ska alla kostnader som ingår i tandvårdsåtgär- den, alla material och moment vid behandling samt i förkommande fall även dentalt material och tandteknisk kostnad, ingå i vård- givarens pris för åtgärden. Det är detta pris som vårdgivaren ska rapportera in till Försäkringskassan i samband med en ersättnings- begäran och som ska framgå i vårdgivarens prislista.
Skälen för utredningens förslag
Föreskrifterna om statligt tandvårdsstöd anger sällan vilken metod som ska användas vid behandlingen för att tandvårdsersättning ska kunna lämnas. Om patienten exempelvis har en kavitet i tanden efter ett kariesangrepp som ska repareras kan karies tas bort på flera olika sätt. Referenspriset är beräknat på traditionell borrning, men i dag kan även metoder som laser användas så länge metoden är i enlighet med vetenskap eller beprövad erfarenhet. TLV har i referenspris- beräkningarna valt en behandlingsmetod som enligt vetenskap och beprövad erfarenhet förväntas ge god effekt till en rimlig kostnad, med hjälp av Socialstyrelsens nationella riktlinjer för tandvård. Referens- priset omfattar kostnaden för hela tandvårdsåtgärden, och inkluderar vanligtvis även dentalt material34 och tandtekniskt arbete. För varje åtgärd där dentalt material och tandtekniskt arbete ingår har ett stan- dardmaterial fastställts i enlighet med vetenskap och beprövad erfaren- het. I den referensprislista som publiceras på TLV:s webbplats35 anges det material som respektive åtgärd är beräknad på. Patienten kan i samråd med behandlaren inför behandlingen välja ett annat material än det som åtgärden är beräknad på.
Det har kommit till utredningens kännedom att det förekommer att vårdgivare avsiktligt lägger viss ersättning för metod eller mate-
34Dentalt material är det material som stannar kvar i munnen efter behandlingen, exempelvis en fyllning eller en tandstödd krona.
35TLV, Referenspriser med dentala material 2024. https://www.tlv.se/download/18.78429632188b9d4be03d67c7/1704979350835/referenspriser_ med_dentala_material_2024.xlsx. Uttag 2024-08-01.
SOU 2024:70 Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar
rial utanför tandvårdsstödet för att priset per åtgärd i Tandpriskollen framstå som mer fördelaktigt. Materialet eller metoden tillförs sedan till patientens kostnader vid sidan av tandvårdsstödet. Att vårdgiva- ren kan ta betalt vid sidan av tandvårdsstödet uppmärksammades även av Utredningen om jämlik tandhälsa.36
När en viss tandvårdsåtgärd utförs ingår alla moment och mate- rial som behövs i åtgärden genom referensprisberäkningen. Ett enkelt exempel är åtgärd 601 för bettskena. Som framgår av föreskrifterna37 ingår alla material och moment vid behandling samt tandtekniskt arbete, oavsett sättet som bettskenan tas fram samt det tandtekniska material som skenan består av. När patienten får ett kvitto kan exem- pelvis ett material för själva bettskenan lagts som en egen rad på kvittot, vilket inte inrapporteras till Försäkringskassan, men som rätteligen borde inräknats i vårdgivarens pris för skenan. Ett annat exempel kan vara att behandlaren har investerat i en laser som tar bort karies
istället för konventionell borrning. Om patienten hellre vill använda den moderna men dyrare metoden ska kostnaden för metoden finnas med i vårdgivarens pris för att utföra lagningen, inte läggas utanför själva åtgärden för att laga och fylla tanden38 som ett tillägg för laser- behandling. Mellanskillnaden mellan vårdgivarens pris och referens- pris kan i dessa fall till del motsvaras av den mer komplicerade laser- metoden, vilken helt bekostas av patienten. Patienten ges härigenom möjligheten att värdera kostnaden för en konventionell lagning genom referenspriset mot kostnaden för laserbehandling. Vårdgivaren kan
istället för att lägga material och metoder utanför åtgärdspriset ha flera varianter av samma åtgärd med olika pris, exempelvis krona i guld, krona i titan och krona i porslin.
I dag kontrollerar Försäkringskassan genom efterhandskontroller en andel av de inrapporterade tandvårdsbehandlingarna för att säker- ställa att rätt statligt tandvårdsstöd betalats ut genom it-systemet. Om kostnaden för viss åtgärd som vårdgivaren debiterar patienten är högre än referenspriset beräknas enligt regelverket patientens tand- vårdsersättning på referenspriset. Det får förmodas att förfarandet där en kostnad läggs vid sidan av åtgärden, på kvittot och vid inrappor- tering, endast utförs av vårdgivare som har ett högre pris än referens- priset på själva åtgärden som utförs, för att priset inte ska framstå
36SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa, s. 417.
37600 Bettfysiologiska åtgärder i Tandvårds- och läkemedelsförmånsverkets föreskrifter och allmänna råd (TLVFS 2008:1) om statligt tandvårdsstöd.
38Åtgärd 701–708.
Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar |
SOU 2024:70 |
som alltför högt jämfört med referenspriset. Därmed torde patien- ten i normalfallet inte gå miste om tandvårdsersättning genom för- farandet, men det kan inte uteslutas. Är vårdgivarens pris lägre än refe- renspriset beräknas generell tandvårdsersättning på vårdgivarens pris. Försäkringskassan kontrollerar i dag inte särskilt om vårdgivaren även rapporterar in hela vårdgivarpriset för tandvårdsåtgärden.
Utredningen anser att det är väsentligt att patienten får en preli- minär skriftlig prisuppgift inför vidare behandling och efter utförd vård ett kvitto som är korrekt enligt regelverket för att kunna ta ställ- ning till om priset är skäligt i jämförelse med referenspriset och med andra vårdgivares priser. Att patienten väljer en laserbehandling för att ta bort karies i stället för traditionell borrning kan vara en sådan anledning som för patienten kan motivera till ett högre pris.
Förslaget är av vikt för tiotandvård så att patienten inte drabbas av tilläggskostnader vid sidan av tiotandvård, som egentligen redan omfattas av den utförda tandvårdsåtgärden, se avsnitt 13.1.3. Det är även viktigt att befolkningen nås av informationsinsatser om att en behandling som är ersättningsberättigande inom tandvårdsstödet ska vara möjlig att få utan extra tillkommande kostnader.
Det är likväl väsentligt att prisjämförelsetjänsten som TLV hanterar för det generella högkostnadsskyddet, som bygger på inrapporterade uppgifter till Försäkringskassan, ges korrekta vårdgivarpriser, se 19 b § första stycket 1 förordningen (2008:193) om statligt tandvårdsstöd. I annat fall får patienten, som valt en vårdgivare från prisjämförelse- tjänstens redovisade priser, erfara att det tillkommer kostnader som denne inte kände till. För att prisjämförelsetjänstens funktion ska vara verkningsfull krävs en korrekt inrapportering av det totala priset för åtgärden.
Utredningen förslår därför att en definition om vårdgivarens pris tillförs lagen om statligt tandvårdsstöd vilken specificerar vad som ska ingå däri. Definitionen gäller generellt för de skyldigheter som vårdgivaren har, till exempel för det vårdgivarpris som ska rapporte- ras in till Försäkringskassan enligt 15 § andra stycket 7 förordningen om statligt tandvårdsstöd. Definitionen gäller även för patientens rät- tigheter såsom att få ta del av vårdgivarens prislistor enligt 8 § 1 samma förordning. Om vårdgivaren därefter i väsentlig utsträckning åsido- sätter bestämmelserna och fortsätter att rapportera delar av ersättnings- berättigande behandlingar utanför it-systemet kan avanslutning ytterst
SOU 2024:70 Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar
bli aktuellt enligt 19 § första stycket 5 förordningen om statligt tand- vårdsstöd.
13.1.8Försäkringskassan ska ges utökade förutsättningar att avansluta vårdgivare
Förslag: Försäkringskassan ska få besluta att anslutningen till stat- ligt tandvårdsstöd ska upphöra om vårdgivaren medvetet eller av grov oaktsamhet åsidosatt bestämmelser om statligt tandvårdsstöd. Motsvarande ska gälla för möjligheten att neka anslutning.
Förslag: Om ett åsidosättande är ringa eller om det annars med hänsyn till omständigheterna skulle vara oskäligt att neka anslut- ning ska Försäkringskassan inte få neka anslutning eller besluta att en anslutning ska upphöra.
Skälen till utredningens förslag
Utredningen ska enligt direktivet säkerställa att förslagen utformas så att de minimerar riskerna för brott och felaktiga utbetalningar. En vårdgivare som verkar inom statligt tandvårdsstöd har ett ansvar att ha kunskap om reglerna i tandvårdsstödet och om eventuella föränd- ringar och kan inte åberopa att denne inte kände till regelverket. Den anslutna vårdgivaren ges genom anslutningen ett stort förtroende och förväntas sköta sina åtaganden. Försäkringskassan får, enligt 19 § första stycket 5 förordningen om statligt tandvårdsstöd, besluta att anslut- ningen till det elektroniska systemet för statligt tandvårdsstöd ska upphöra om vårdgivaren allvarligt har åsidosatt bestämmelserna i lagen (2008:145) om statligt tandvårdsstöd eller i föreskrifter som har meddelats med stöd av lagen och som avser vårdgivarens skyldig- heter eller förutsättningar för ersättning.
Regeln infördes år 2019 för att stoppa de vårdgivare som med- vetet allvarligt missbrukar stödet, men regeln bedömdes även som en möjlighet för avanslutning när vårdgivaren regelmässigt inte upp- fyller sina skyldigheter mot Försäkringskassan och sina patienter en- ligt lagen om statligt tandvårdsstöd och förordningen om statligt tand- vårdsstöd. Exempelvis kan det handla om vårdgivare som systematiskt
Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar |
SOU 2024:70 |
underlåter att rapportera in korrekta underlag i enlighet med 15 § för- ordningen om statligt tandvårdsstöd, eller på ett allvarligt sätt åsido- sätter sina åtaganden gentemot patienterna i enlighet med 8–13 §§ förordningen om statligt tandvårdsstöd. I och med att en avanslut- ning är en mycket ingripande åtgärd mot en vårdgivare betonade Social- departementet att ”en sådan åtgärd endast ska kunna komma i fråga om det rör sig om ett allvarligt åsidosättande av reglerna för det stat- liga systemet för tandvårdsersättning. Vad som avses med ett allvar- ligt åsidosättande får avgöras utifrån omständigheterna i det enskilda fallet.”39 Sanktionen ansågs visserligen innebära en begränsning av näringsfriheten, men samtidigt förenlig med 2 kap. 17 § regeringsfor- men där begränsningar i rätten att driva näring endast får införas för att skydda angelägna allmänna intressen.40 Det är möjligt att bedriva tandvårdsverksamhet utanför det statliga tandvårdsstödet, men av- anslutningen försvårar möjligheten till försörjning.
I sitt delbetänkande Ökad kontroll över tandvårdssektorn (SOU 2023:82) har utredningen beskrivit olika former av fusk och överutnyttjanden som förekommer inom statligt tandvårdsstöd.
Utredningen gör bedömningen att det nyss nämnda allvarlighets- rekvisitet är alltför högt ställt och därmed svårt att tillämpa inom tio- tandvård. Av betydelse för utredningens slutsats i denna del är risken för att vårdgivaren glider i åtgärdsvalet eller åtgärdsstaplar, se av- snitt 13.1.3. Sådana former av fel förekommer redan i dag inom stat- ligt tandvårdsstöd, men den föreslagna reformen tiotandvård kommer att sänka både vinstmarginalen och patientens andel av totalpriset för många vårdgivare, vilket ökar incitamenten för ett sådant bete- ende. Det kan även befaras att vissa vårdgivare frestas att glida i till- stånd och val av behandlingsåtgärd och redovisar behandlingar utanför tiotandvård även om behandlingen enligt regelverket är ersättnings- berättigande till en förstärkt tandvårdsersättning. För att utföra be- handlingen inom den fria prissättningen kan den oseriösa vårdgiva- ren exempelvis registrera en behandling av parodontal sjukdom, som motsvarar åtgärd 341 inom tillstånd 3043 parodontit, som en före- byggande omfattande behandling av mekaniskt avlägsnande av supra- gingival tandsten enligt åtgärd 208 inom tillstånd 2031 för tandsten i stället. Felen riskerar att betraktas som små och därmed inte kvalifi-
39Ds 2018:36, Utökade möjligheter att avansluta tandvårdsgivare som misskött sig från det stat- liga tandvårdsstödet, s. 16 f.
40Ds 2018:36, Utökade möjligheter att avansluta tandvårdsgivare som misskött sig från det stat- liga tandvårdsstödet, s. 19 f.
SOU 2024:70 Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar
ceras som allvarliga åsidosättanden. Försäkringskassan kommer i ett sådant läge att behöva lägga ned stora resurser på att visa att de små felen sammantaget uppgår till tillräckligt stora belopp för att anses allvarliga.
Av särskild vikt för utredningens ställningstagande är även före- slaget i avsnitt 13.1.7 om att det ska regleras i lag vad som ska ingå i vårdgivarens pris. Att ta extra betalt av patienten vid sidan av tand- vårdsstödet för ett material eller ett moment som redan omfattas av den tandvårdsåtgärd som utförs är redan i dag i strid med föreskrif- ter om statligt tandvårdsstöd och kommer med utredningens förslag att kunna ses som ett sätt att felaktigt tillförskansa sig extra ersätt- ning på patientens bekostnad, eftersom patienten tvingas betala vad staten redan till del har ersatt. Det är dock tveksamt om ett sådant förfarande i dag uppfyller de högt ställda kraven för avanslutning. Därmed får det också hållas för troligt att Försäkringskassan med dagens högt ställda rekvisit inte kommer att ha möjlighet att agera om det finns debiteringar som strider mot reglerna om att patienten inom tiotandvård inte ska betala mer än högst 10 procent av referens- priset. Eftersom utbetalningen av tandvårdsersättning i sig inte varit felaktig och förutsättningarna för avanslutning inte är uppfyllda kan Försäkringskassan inte fatta något ingripande beslut. Utredningens iakttagelse är att Försäkringskassan i dag inte i någon större utsträck- ning kontrollerar vårdgivarnas debiteringar annat än om det finns anledning att ta ställning till om det skett en felaktig utbetalning av tandvårdsersättning där patienten inte betalat sin del av kostnaden.
Att en vårdgivare får kvarstå som ansluten till statligt tandvårds- stöd när denne systematiskt överutnyttjar stödet, eller utnyttjar syste- met på ett felaktigt sätt, drabbar såväl patienten som staten. Statliga medel ska värnas och det är väsentligt att patienten kan känna en trygg- het i att en vårdgivare ansluten till det statliga tandvårdsstödet inte kringgår regelverket och debiterar patienten en högre kostnad än vad som är försvarbart. Utredningen menar att detta är av ett angeläget all- mänt intresse vilket kan motivera den begränsning av näringsfriheten som föreslås.
Utredningen anser med hänsyn till detta att kraven ska ändras så att Försäkringskassan redan vid fall av medvetet eller grovt oaktsamt åsidosättande kan avansluta en vårdgivare. På motsvarande sätt ska en vårdgivare i enlighet med 18 b § förordningen om statligt tandvårds- stöd kunna nekas anslutning om någon av de personer som vårdgiva-
Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar |
SOU 2024:70 |
ren lämnat uppgift om vid ansökan om anslutning har varit vårdgivare eller verksam hos en vårdgivare som varit ansluten till Försäkrings- kassans elektroniska system för statligt tandvårdsstöd och den vård- givaren allvarligt har åsidosatt bestämmelserna. Det ger Försäkrings- kassan incitament och stöd i författning för att undersöka huruvida vårdgivare debiterar patienterna i enligt med lagstiftningen och före- skrifter med stöd i lagen. Att ändra rekvisitet från allvarligt till upp- såtligt eller grovt oaktsamt kan även klargöra rättsläget för när för- farandet är tillämpbart.
Om det skulle saknas möjlighet till direkt avanslutning skulle det i praktiken innebära att vårdgivare inom tiotandvård mer eller mindre fritt skulle kunna ägna sig åt åsidosättande av bestämmelserna, efter- som det skulle krävas bevis på åtskilliga sådana åsidosättanden innan det gick att vidta någon ingripande åtgärd. När det är fråga om fel- aktigt utbetalt statligt tandvårdsstöd finns alltid möjlighet för Försäk- ringskassan att besluta om återkrav. Det finns dessutom en sanktion i form av förhandsavgörande som nära ansluter till utbetalningsbestäm- melserna, men dessa åtgärder kan svårligen hantera situationen där patienten får betala mer än avsett. Förslaget kommer enligt utred- ningen ha en återhållande effekt på de vårdgivaren som i dag inte till- lämpar regelverket som det är avsett.
Det går att invända mot utredningens förslag att förändringen även kommer att gälla inom andra delar av statligt tandvårdsstöd och att den behandlare som av grov oaktsamhet gör sig skyldig till små fel inom de resterande delarna av statliga tandvårdsstödet kommer att riskera vårdgivarens anslutning på ett sätt som inte är det primära syftet med utredningens förslag. Ett brott mot bestämmelserna inom tiotandvård kan i det sammanhanget samtidigt betraktas som särskilt allvarligt eftersom fusket i huvudsak drabbar de äldre patienterna, vilka ofta är mer utsatta än andra när det gäller munhälsa och ekonomi. Vid andra former av brott mot statligt tandvårdsstöd torde oftare staten vara den drabbade parten. Utredningen vill därför framhålla att Försäkringskassans möjlighet att avansluta är fakultativ.
Med tanke på att det torde vara svårt att verka inom tandvårds- branschen utan att vara ansluten anser utredningen att det inte ska kunna gå att neka anslutning om åsidosättandet enbart är ringa. Det- samma gäller om omständigheterna är sådana att det framstår som oskäligt att neka anslutning. Om ett visserligen medvetet eller grovt oaktsamt fel gäller ett obetydligt belopp eller det finns ursäktliga
SOU 2024:70 Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar
omständigheter ska anslutningen alltså godtas trots allt. Utredningen menar till exempel att det är ursäktligt om en vårdgivare upptäcker att grova fel av en anställd behandlare och agerar för att rätta dessa fel, innan Försäkringskassan påtalar felen.
I många fall kommer det att bli upp till Försäkringskassan att vid en proportionalitetsbedömning överväga om enstaka eller små för- seelser ska leda till en avanslutning eller om en annan åtgärd är mer adekvat. När Försäkringskassan vidtar åtgärder ska denne endast in- gripa i ett enskilt intresse om åtgärden kan antas leda till det avsedda resultatet. Försäkringskassans åtgärd får, enligt 5 § tredje stycket för- valtningslagen (2017:900), aldrig heller vara mer långtgående än vad som behövs och får endast vidtas om det avsedda resultatet står i rimligt förhållande till de olägenheter som kan antas uppstå för den som åtgärden riktas mot. Denna allmänna proportionalitetsbedöm- ning avser att skydda enskilda intressen mot en ensidig prioritering av det allmännas önskemål vid myndigheters agerande.41 Den allmänna proportionalitetsbedömningen gäller i all verksamhet som bedrivs av myndigheten och ska alltid utföras, vilket enligt utredningen hindrar att trivialiteter lyfts upp för bedömning. En ingripande åtgärd, som en avanslutning innebär, ska därför vara nödvändig och lämplig samt det ska finnas en balans mellan mål och medel, med andra ord finnas ett krav på rimlighet. Försäkringskassan ska också bedöma att avan- slutningen är det minst ingripande av de alternativ som finns för att uppnå avsett resultat.42
Vårdgivaren har möjlighet att på nytt kunna ansöka om att få verka inom statligt tandvårdsstöd om förutsättningarna för anslut- ning är uppfyllda enligt 19 § andra stycket förordningen om statligt tandvårdsstöd. Även i dessa fall kan Försäkringskassan behöva beakta proportionalitetsprincipen för att avgöra äldre åsidosättandens vikt i förhållande till framtida situationer.
13.1.9Anslag för tandvårdsförmåner ska delas upp
Förslag: Anslaget 1:4 Tandvårdsförmåner ska delas upp i anslags- posterna tandvårdsbidrag, generell tandvårdsersättning, förstärkt tandvårdsersättning och kommuntypstillägg.
41Prop. 2016/17:180 En modern och rättssäker förvaltning – ny förvaltningslag, s. 63 f.
42Prop. 2016/17;180 En modern och rättssäker förvaltning – ny förvaltningslag, s. 290.
Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar |
SOU 2024:70 |
Skälen för utredningens förslag
Utredningens förslag om tiotandvård innebär ett kompletterande och för patienten mycket förmånligt skydd mot höga kostnader. De medel som tillförs anslagsnivån för anslaget 1:4 Tandvårdsförmåner inom statsbudgeten för tiotandvård behöver därför noggrant följas över tid och inte sammanföras med medel för det generella skyddet mot höga kostnader samt för tandvårdsbidragen ATB och STB. Med en gemensam anslagsram kan ökade kostnader inom tiotandvård med- föra ett behov för TLV att minska det generella högkostnadsskyddet och således tränga undan tandvårdsbehov i andra patientgrupper. Utredningen föreslår därför att den anslagna ramen för statligt tand- vårdsstöd delas upp i fyra anslagsposter enligt följande:
–Tandvårdsbidrag
–Generell tandvårdsersättning
–Förstärkt tandvårdsersättning (tiotandvård)
–Kommuntypstillägg.
Om en av de ingående delarna riskerar att överskrida sin anslagna ram behöver ett politiskt beslut tas om förändrad ram, alternativt ändrade kriterier, förändrade beloppsgränser och/eller ändrade ersättnings- nivåer, ändrad kommuntypsersättning alternativt förändrad omfatt- ning på ATB eller STB. Ett annat alternativ är att TLV får i uppdrag att ändra omfattningen av vårdutbudet inom det statliga tandvårds- stödet.
Utredningen menar att det är väsentligt att även tandvårdsbidragen särskiljs från det generella skyddet mot höga kostnader. I dag kan regeringen besluta om förändringar av ATB och STB vilket får direkt effekt på de medel som nyttjas i anslaget. Samtidigt ska TLV hålla förslag om ändring i ersättningsreglerna för det generella högkost- nadsskyddet inom den anslagna ramen enligt 5 b § förordningen med instruktion för Tandvårds- och läkemedelsförmånsverket. Behovet att dela upp anslaget blir av än större vikt för myndigheten med an- ledning av förslaget under avsnitt 13.1.6 ovan när verktygen att ändra kostnadsutvecklingen inom tandvårdsstödet minskar. Processen hos TLV att ta fram ändringar i tandvårdsstödets ersättningsregler tar mer än ett år från det att myndigheten initierar en utredning i en viss frågeställning till dess att förslaget till ändring är remitterat och före-
SOU 2024:70 Anpassningar i övriga delar av det statliga tandvårdsstödet – förslag och bedömningar
skrifterna beslutade av Nämnden för statligt tandvårdsstöd. Att tand- vårdsbidrag ges ett eget anslag förenklar därför myndighetens arbete att planera och beräkna ändringsförslag för det generella högkostnads- skyddet. För information om TLV:s arbete med ersättningsreglerna se kapitel 3.2.
14Särregler för tandvård för asylsökande och för vissa utlänningar som saknar nödvändiga tillstånd – förslag och bedömningar
14.1Inledning
I det här kapitlet redovisas utredningens bedömningar och förslag i den del av uppdraget som avser särregler för avgifter för tandvård för asylsökande och för vissa utlänningar som saknar nödvändiga till- stånd. Av de utlänningar som nämndes i analysen i kapitel 11 kommer följande grupper att beröras av utredningens förslag:
•asylsökande
•utlänningar som hålls i förvar
•asylsökande med flera vars rätt till ekonomiskt bistånd från Migra- tionsverket har upphört
•asylsökande med flera som håller sig undan verkställighet
•andra utlänningar som saknar nödvändiga tillstånd.
455
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
14.2Avgifter för tandvård för asylsökande med flera
14.2.1Asylsökande och vissa utlänningar som hålls i förvar ska betala ett skäligt belopp i efterhand
Förslag: Regeringen ska få bemyndigande att föreskriva att en vuxen asylsökande eller utlänning i förvar i Migrationsverkets lokaler ska betala ett skäligt belopp som ersättning till Migrationsverket för tandvård. Ett sådant beslut ska fattas av Migrationsverket om ut- länningen hade inkomst av förvärvsarbete eller som annan inkomst eller egna tillgångar vid den tidpunkt då den tandvårdsbehandling som inte hade kunnat anstå utfördes. Från detta belopp ska den avgift på 50 kronor avräknas som utlänningen betalat till vårdgiva- ren. För sådana beslut ska samma regler om överklagande och del- givning gälla, som redan gäller för beslut om återbetalningsskyldig- het för kost och logi. Migrationsverket ska få meddela föreskrifter om verkställighet.
Förslag: Regionerna ska få ersättning i efterskott av Migrations- verket för tandvårdsbehandlingar av asylsökande som har rätt till ekonomiskt bistånd från Migrationsverket.
Förslag: Schablonersättningen från Migrationsverket till regio- nerna för hälso- och sjukvård för asylsökande, ska ändras så att schablonerna för vuxna asylsökande inte omfattar tandvård som inte kan anstå.
Skälen för utredningens förslag
Av utredningsdirektiven framgår att utredningen ska analysera och föreslå hur de ekonomiska särregler kan tas bort som gäller för asyl- sökande, utan att det påverkar rätten till tandvård som inte kan anstå. Detta innebär i praktiken att utredningen ska föreslå hur förordningen (1994:362) om vårdavgifter m.m. för vissa utlänningar ska ändras så att särreglerna om avgifter inte längre ska gälla för tandvårdsbehand- lingar. Utredningens analys i kapitel 11 ger dock vid handen att en sådan reform inte får beröra andra skyddssökande än sådana som har tillräckliga medel. Skulle reformen omfatta samtliga asylsökande kom-
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
mer den när det är fråga om i vart fall akut tandvård att bryta mot Europaparlamentets och rådets direktiv (EU) 2024/1346 av den 14 maj 2024 om normer för mottagande av personer som ansöker om inter- nationellt skydd (mottagandedirektivet). Det kan med hänsyn till detta inte anses förenligt med mottagandedirektivet att debitera asyl- sökande som mottar dagersättning en högre avgift för tandvårds- behandling än vad dagersättningen är beräknad för, det vill säga 50 kro- nor. I annat fall skulle de materiella mottagningsvillkoren bli sämre för skyddssökande som är i behov av tandvård än för andra skydds- sökande och riskera att hamna under den nivå som mottagandedirek- tivet tillåter. Vidare är det förenat med stora svårigheter att debitera asylsökande med egna medel, som således inte tar emot dagersätt- ning, ett högre belopp än vad dessa medel räcker till. Som utredningen konstaterat kan en tandvårdsräkning ofta uppgå till ett belopp som vida överstiger nivån på dagersättningen. Eftersom det är olika myn- digheter som beviljar dagersättning och utför tandvård är det i prak- tiken dessutom omöjligt att direkt i anslutning till en behandling debi- tera en utlänning ett pris som är anpassat efter vad utlänningen har råd att betala. Till detta kommer att det kan finnas utlänningar som inte har rätt till dagersättning trots att de saknar egna medel. Medan dag- ersättningen får begränsas som en form av sanktion ska tillträde till hälso- och sjukvård säkerställas under alla förhållanden.
Det enda sätt som står till buds för att komma runt problemet med utlänningar som bara har råd med delar av tandvården vore en ord- ning där Migrationsverket för varje biståndsperiod fastställer betal- ningsförmågan för tandvård upp till en fiktiv gräns. En sådan ordning är emellertid förenad med administrativa och praktiska svårigheter och skulle behöva omfatta alla utlänningar i mottagandesystemet som har egna tillgångar, oavsett om de har behov av tandvårdsbehandlingar eller inte. Det vore en ineffektiv ordning och det är inte givet att alla utlänningar skulle förstå varför de behöver bidra till en sådan utred- ning. Det riskerar att drabba utlänningarna negativt vid exempelvis ett akut tandvårdsbehov.
Mot denna bakgrund föreslår utredningen i stället en ny ordning. Den så kallade 50-kronorsregeln ska finnas kvar för skyddssökande, men Migrationsverket ska i efterskott betala regionen den del av priset för asylsökande som överstiger 50 kronor, ungefär såsom Migrations- verket redan gör i dag för utlänningar i förvar hos Migrationsverket. Det ska sedan vara möjligt för Migrationsverket att ta betalt för tand-
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
vården i efterhand av de hos verket inskrivna asylsökandena och ut- länningarna i förvar som hade haft råd att betala för hela eller delar av tandvården. Därmed måste den schablonersättning som Migrations- verket betalar för all hälso- och sjukvård till regionerna för bland annat asylsökande som vistas i varje region sänkas.
Den föreslagna lösningen påminner om det system som gäller för logi på anläggningsboende för asylsökande och massflyktingar. Migra- tionsverket utreder vilka tillgångar de berörda utlänningarna har, säker- ställer att de har tillräckliga medel att leva på och debiterar för logi när det finns utrymme för det. Som framgår av avsnitt 3.4.2 gör Migra- tionsverket även beräkningar för att fastställa nivåer på dagersättning och bostadsersättning. Utredningens förslag innebär att Migrations- verket behöver göra samma typ av beräkning vid en tandvårdsräkning. Om utlänningen har medel som överskrider riksnormen kan dessa tas i anspråk för logi och tandvård. Det är utlänningar som har förvärvs- arbete eller andra inkomster och tillgångar som kan bli betalnings- skyldiga.
Det har vid dessa beräkningar inte någon egentlig betydelse för utlänningen om pengarna kan anses avse logi eller tandvård. Det är Migrationsverket som är betalningsmottagare och det är verket som säkerställer att tillräckliga medel förbehålls utlänningen. Samtidigt föreskriver artikel 19.5 i mottagandedirektivet att det är förekomsten av medel vid den tidpunkt då sökanden gavs en tillräcklig levnads- standard som avgör om medlemsstaten får kräva att sökanden ska åter- betala kostnader för bland annat hälso- och sjukvård. Utredningen anser därför att denna princip ska gälla för återbetalning av tandvårds- kostnader till Migrationsverket. I praktiken kan det innebära att en utlänning som har tillräckliga medel vid tidpunkten för Migrations- verkets beslut om återbetalning slipper återbetalningsskyldighet efter- som medlen inte fanns vid tidpunkten för behandlingen.
Det kan emellertid också bli så att en utlänning som hade tillräckliga medel när tandvården utfördes i praktiken slipper återbetalnings- skyldighet till viss del eftersom kostnaderna för logi är så höga att pengarna inte räcker till att täcka kostnaderna för såväl kost och logi som tandvård i förfluten tid. Det kan tyckas att det ligger i sakens natur att tandvårdskostnaderna ska beaktas först med tanke på att pröv- ningen enligt direktivet ska avse förfluten tid och således borde ske oberoende av tillgångarna vid beslutstidpunkten. Utredningen ser dock ingen anledning att närmare reglera i vilken ordning Migrationsverket
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
ska pröva utgifterna, eftersom utredningen inte uppfattar att det ingår i dess uppdrag att föreslå ändringar i möjligheten att ta betalt för kost och logi. Av den orsaken anser utredningen att den nu före- slagna bestämmelsen ska innehålla samma skälighetsrekvisit som be- stämmelsen om betalning för kost och logi. Därmed kan Migrations- verket även beakta utlänningens tillgångar vid beslutstidpunkten.
Om Migrationsverket inte hinner fatta sitt beslut om återbetal- ningsskyldighet innan rätten till bistånd upphör därför att utlänningen ska avlägsnas finns denna möjlighet inte längre kvar enligt utredningens förslag, eftersom reglerna om avgifter för tandvård för asylsökande med flera då inte längre är tillämpbara på personen i fråga.
Viktigt att understryka är att dagersättningen enbart är avsedd att täcka tandvårdskostnader upp till 50 kronor, vilket konstaterats ovan. En utlänning som mottar dagersättning ska därför inte för samma period behöva betala Migrationsverket något för tandvård som inte kunnat anstå. Detta torde om inte annat följa av att dagersättningen i artikel 2.7 i mottagandedirektivet definieras såsom en del av utlän- ningens materiella mottagningsvillkor. Eftersom dagersättning är be- hovsprövad och möjligheten att ta betalt för hälso- och sjukvård är reglerade i samma bestämmelse som möjligheten att ta betalt för mate- riella mottagningsvillkor, nämligen artikel 19.4 i mottagandedirektivet, torde det inte kunna komma i fråga att sänka utlänningens mottag- ningsvillkor genom att dagersättningen tas i anspråk för tandvårds- kostnader utöver vad ersättningen är beräknad för. Migrationsverket borde därför inte behöva pröva återbetalningsskyldighet för tandvård när dagersättning mottagits för utlänningen under samma period.
Som framgår av avsnitt 3.4.2 är personkretsarna i lagen (1994:137) om mottagande av asylsökande m.fl. (LMA) och lagen (2008:344) om hälso- och sjukvård åt asylsökande m.fl. delvis utformade på olika sätt. Utredningen anser att den föreslagna återbetalningsskyldigheten ska regleras inom ramen för den senare lagstiftningen och inte i LMA. För- delen med det är att det då står klart att alla asylsökande och förvars- tagna som betalar 50 kronor, och som regionerna får ersättning från staten för, kan bli återbetalningsskyldiga. Däremot menar utredningen att de bestämmelser om överklagande och delgivning som finns i LMA också ska gälla för beslut om återbetalning av tandvårdsstöd. I 19 § LMA upplyses om att regeringen eller den myndighet reger- ingen bestämmer fastställer grunder för beräkning av belopp att betala till Migrationsverket. Den bestämmelsen behöver inte omfatta åter-
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
betalning av tandvårdskostnader, eftersom utredningen föreslår att regeringens möjlighet att bestämma om föreskrifter och vidaredele- gation ska regleras i annan lag. Migrationsverket har inte i dag tagit in föreskrifter om beräkning av ersättning för logi i Migrationsverkets föreskrifter (MIGRFS 2023:4) om mottagande av asylsökande m.fl. Att verket har möjlighet att besluta om sådana föreskrifter framgår dock av 12 § förordningen (1994:361) om mottagande av asylsökande m.fl. Vidare har verket påpekat för utredningen att dess förslag inne- bär föreskriftsarbete hos verket. Mot denna bakgrund föreslår utred- ningen att Migrationsverket ska kunna meddela verkställighetsföre- skrifter om återbetalning av kostnader för tandvård som inte kan anstå.
Den nya bestämmelsen föreslås inte tas in i lagen om hälso- och sjukvård åt asylsökande m.fl., utan i förordningen (1994:362) om vård- avgifter m.m. för vissa utlänningar eftersom avgifterna i dag är regle- rade där. Med tanke på att det rör sig om skyldigheter för enskilda att betala till det allmänna ska det däremot i enlighet med 8 kap. 3 § reger- ingsformen införas ett bemyndigande för regeringen att föreskriva om återbetalningsskyldighet.
Historiskt har Migrationsverket främst fått förlita sig på den en- skildes uppgifter om inkomst vid prövning av utlänningars tillgångar. Utredningen har dock inhämtat att Migrationsverket numera begär en del uppgifter från Skatteverket. Som redogörs för i avsnitt 3.4.2 ska arbetsgivare anmäla när de anställer skyddssökande. Utredningen har övervägt om Migrationsverket kommer att ha behov av direktåtkomst till beskattningsdatabasen för att kunna genomföra sina utredningar. Enligt 2 kap. 8 b § lagen (2001:181) om behandling av uppgifter i Skatte- verkets beskattningsverksamhet finns en sådan möjlighet i ärenden om dagersättning. Utredningen har emellertid kunnat konstatera att denna möjlighet inte verkar gälla för ärenden om betalning för kost och logi. Eftersom återbetalningsskyldigheten kan baseras på annat än inkomster från förvärvsarbete är det utredningens samlade bedöm- ning att en sådan direktåtkomst inte är nödvändig.
Att de båda bestämmelserna om betalning till Migrationsverket, det vill säga å ena sidan för kost och logi och å andra sidan tandvård som inte kan anstå, regleras i olika lagar menar utredningen inte på- verkar möjligheten för Migrationsverket att göra samlade bedömningar som tar hänsyn till båda utgifterna. Utredningens förslag har dock nackdelen att utlänningar som inte är beroende av Migrationsverket för sitt boende och inte mottar dagersättning kan ha små incitament
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
att bidra till Migrationsverkets handläggning av ärendet om återbetal- ning. Även om Migrationsverket kan komma att uppskatta inkomsterna så att utlänningen blir betalningsskyldig kan det bli omständligt och ta lång tid för verket att driva in skulden i efterhand. Enligt 3 kap. 1 § första stycket 6 utsökningsbalken är förvaltningsmyndighets beslut om bland annat betalningsskyldighet exekutionstitel. Enligt uppgift har Migrationsverket uppdragit åt Kammarkollegiet att driva in verkets fordringar. En praktisk svårighet i sammanhanget är dock att det är svårt att driva in fordringar från personer som saknar person- eller samordningsnummer. I realiteten leder det enligt verket till att vissa personer aldrig betalar för logi i slutändan.
Det finns också en inte obetydlig risk för att förslaget leder till högre behandlingskostnader eftersom övergången från schablonersättning till efterskottsbetalning innebär att regionen inte har samma incitament att hålla nere behandlingskostnaderna. För utredningen framstår dessa nackdelar emellertid som acceptabla i förhållande till de problem som utredningen kunnat se med de alternativa förslag som presenterats.
Som konstaterats i avsnitt 11.4.1 går det också att kritisera utred- ningens förslag i denna del för att det inte tar bort de ekonomiska särreglerna för de berörda utlänningarna, utan i stället inför nya. Utredningen noterar emellertid att det framgår av utredningsdirek- tiven att utredningens förslag inte ska påverka rätten till tandvård som inte kan anstå och att mottagandedirektivet lämnar mycket litet utrymme att ta betalt av asylsökande som inte har tillräckliga medel. Eftersom det är olika myndigheter som utför tandvården och an- svarar för villkoren för mottagandet är det inte praktiskt möjligt att inkomstpröva före själva debiteringen. Utredningen anser att det är den myndighet som ansvarar för mottagandet som är mest lämpad att pröva frågan om återbetalning.
Utredningen noterar här även att införandet av 50-kronorsregeln för så kallade papperslösa har haft samband med försök att förbättra arbetsmiljön för vårdanställda genom att befria dem från uppgiften att ta ställning till andra personliga behov och egenskaper hos patienten än vårdbehovet, såsom migrationsrättslig status. Genom utredningens förslag beaktas de vårdanställdas arbetsmiljö.
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
Förslaget gäller vuxna asylsökande och utlänningar i Migrationsverkets förvar
I utredningens direktiv nämns enbart en av grupperna i personkretsen i lagen (2008:344) om hälso- och sjukvård åt asylsökande m.fl., nämli- gen asylsökande. Utredningen har i avsnitt 11.3 gjort ställningstagan- det att barn, oavsett vilken grupp de ingår i, och så kallade bevisper- soner inte omfattas av utredningens uppdrag. Med hänsyn till att mass- flyktingar inte nämns i uppdraget och att det är troligt eller i vart fall oklart huruvida ett borttagande av deras ekonomiska särregler är för- enligt med tillämpligt EU-direktiv har utredningen bedömt att det inte heller ingår i uppdraget att föreslå ett borttagande av särreglerna för massflyktingar. Således kommer många ukrainare som för när- varande befinner sig i Sverige och inte har folkbokförts att ha fortsatt tillgång till tandvård som inte kan anstå för enbart 50 kronor, även vid ett genomförande av utredningens förslag.
Att asylsökande ryms i utredningsuppdraget torde vara uppen- bart. Det har varit svårare för utredningen att avgöra om förslaget även ska omfatta utlänningar som hålls i förvar hos Migrationsverket. Utred- ningen har dock kunnat konstatera att många av de förvarstagna sam- tidigt är asylsökande och således borde ingå i utredningens uppdrag. Utredningen har inte heller bedömt att det finns hinder av formellt slag mot att låta reformen omfatta utlänningar som hålls i förvar hos Migrationsverket.
Särreglerna ska därmed enligt utredningens förslag ändras för vuxna asylsökande och förvarstagna som har rätt till bistånd enligt LMA och har egna medel.
Reglerna om ersättning i förordningen (1996:1357) om statlig ersätt- ning för hälso- och sjukvård till asylsökande ska i samband med detta ändras så att den schablonersättning som betalas för vuxna asylsökande tar hänsyn till att regionen kommer att få ersättning för utförda tand- vårdsbehandlingar i efterskott. Schablonerna ska med andra ord sänkas.
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
14.2.2Avgifter för asylsökande med flera vars rätt till ekonomiskt bistånd från Migrationsverket har upphört
Förslag: Asylsökande med flera vars rätt till ekonomiskt bistånd från Migrationsverket har upphört ska för tandvård som inte kan anstå betala enligt de grunder som regionen bestämmer.
Förslag: Asylsökande med flera vars rätt till ekonomiskt bistånd från Migrationsverket har upphört ska ha rätt till ekonomiskt bi- stånd enligt socialtjänstlagen för tandvård som inte kan anstå på samma villkor som boende i Sverige.
Skälen för utredningens förslag
I kapitel 11 har utredningen konstaterat att asylsökande med flera vars rätt till ekonomiskt bistånd enligt LMA har upphört enligt 11 eller 11 a § LMA kommer att hamna i en situation som liknar den för dem som håller sig undan. I huvudsak handlar det om skyddssökande vars avlägsnandebeslut vunnit laga kraft och som inte har en löpande frist för frivillig avresa. Till skillnad från dem som håller sig undan omfattas de dock alltjämt av lagen om hälso- och sjukvård åt asyl- sökande m.fl. och kan ha undantag från kravet på arbetstillstånd.
Eftersom dessa utlänningar inte är inskrivna hos Migrationsverket vore det förenat med svårigheter för regionerna att debitera Migra- tionsverket i efterhand för deras tandvård. Det vore även förenat med svårigheter att låta Migrationsverket i efterhand utreda om de kan betala för tandvården. Utlänningarna i fråga omfattas inte av mot- tagandedirektivet. Utredningen ser därför sammantaget inte någon annan lösning än att ta bort 50-kronorsregeln för de utlänningar vars rätt till bistånd enligt LMA har upphört, i stället för att införa en möj- lighet till återbetalning.
De här aktuella utlänningarna skulle då i praktiken många gånger komma att sakna tillgång till tandvård som inte kan anstå till ett pris som de har råd att betala. Socialtjänstlagen (2001:453) kan beskrivas som det yttersta skyddsnätet i Sverige. Enligt praxis omfattar den lagen stöd för vissa tandvårdskostnader såsom stöd för livsföring i övrigt. Långt tillbaka i tiden finansierades asylsökandes tandvård av socialtjänsten enligt samma villkor som för boende i kommunen.
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
Utlänningar täcks av socialtjänstlagens skyddsnät, med undantag för just de utlänningar som omfattas av LMA i vissa fall. Socialtjänsten måste med hänsyn till detta anses vara bäst lämpad för att pröva de här aktuella utlänningarnas behov av bistånd för tandvård som inte kan anstå.
Utredningen har övervägt alternativa lösningar. En möjlig lösning hade varit att låta dessa asylsökande ansöka om särskilt bidrag hos Migrationsverket. Möjligen har de sedan tidigare med stöd av 9 § för- ordningen om vårdavgifter m.m. för vissa utlänningar kunnat söka sådant bidrag för akut tandvård som utförts av en privat tandläkare. Utredningen, vars uppdrag är att föreslå att särregler ska tas bort, anser dock att dessa asylsökande bör omfattas av samma procedur som asyl- sökande som håller sig undan. Av skäl som utredningen diskuterar nedan vore det olämpligt att låta Migrationsverket ha hand om sådana utlänningars stöd. En annan, alternativ lösning, vore att låta regionen pröva betalningsförmågan. Regionerna har emellertid ingen erfarenhet av inkomstprövningar. Ett skäl till att det infördes en schablonkostnad var att man ville befria behandlarna från sådana bedömningar som an- sågs inkräkta på utförandet av själva vården.
Utredningens samlade bedömning är därför att den mest ändamåls- enliga lösningen, givet uppdraget att föreslå hur särreglerna kan tas bort, är att landets socialtjänster får i uppdrag att bedöma vilket behov individer i den här aktuella målgruppen har av stöd.
Utredningen har övervägt om det subventionerade priset alltjämt bör gälla för massflyktingar vars rätt till bistånd enligt LMA har upp- hört med stöd av 11 eller 11 a § LMA. En sådan ordning skulle kunna motiveras av att massflyktingars tandvård faller utanför utrednings- uppdraget. Samtidigt finns inget hinder mot att införa denna ordning eftersom själva utvisningen får anses förutsätta att massflyktsdirektivet inte längre är tillämpligt, i vart fall inte dess delar om skydd. Utred- ningens sammantagna bedömning är att fördelarna med en tydlig och lätt tillämpar lagstiftning talar för att samma regler ska gälla för alla utlänningar som har ett lagakraftvunnet avlägsnandebeslut och för ut- länningar vars rätt till bistånd har upphört. Därför anser utredningen att även massflyktingar i Sverige vars rätt till bistånd har upphört ska vända sig till socialtjänsten för stöd för tandvård som inte kan anstå.
Den ovan föreslagna justeringen bör därför gälla för alla skydds- sökande som saknar rätt till ekonomiskt bistånd på grund av ett av- lägsnandebeslut. Eftersom förvarstagna i Migrationsverkets lokaler
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
har en grundläggande rätt till ekonomiskt bistånd från Migrations- verket kommer denna ändring i praktiken inte att beröra dem. Ut- länningar vars rätt till bistånd upphört på grund av att de lämnat lan- det eller beviljats uppehållstillstånd omfattas av naturliga orsaker inte av detta förslag.
Som framgår ovan anser utredningen att samma villkor ska gälla för tandvård för vuxna asylsökande med flera vars rätt till ekonomiskt bistånd enligt LMA har upphört som för asylsökande som håller sig undan. Det behöver därför föreskrivas att bestämmelserna om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd ska gälla för tandvårdsbehandlingar när rätten till bistånd enligt LMA har upphört, i stället för bestämmelserna om hälso- och sjukvård åt asylsökande med flera.
Ändring av bestämmelser om ekonomiskt bistånd enligt socialtjänstlagen
Utredningen gör bedömningen att den föreslagna förflyttningen av finansieringsansvar från Migrationsverket till kommunerna inte auto- matiskt kommer att omfatta finansiering av samtliga berörda utlän- ningars behov när det gäller tandvård som inte kan anstå. Ett troligare utfall är att ett stort antal individer i denna grupp skulle komma att sakna möjlighet till ekonomiskt bistånd, eftersom de enligt praxis i dag enbart har rätt till ekonomiskt bistånd för att undvika en akut nödsituation (se avsnitt 11.4.4). En obetald räkning för utförd tand- vård, även om den varit akut, utgör sällan ett sådant biståndsbehov som går att beteckna som akut nöd. Detsamma gäller en framtida be- handling som visserligen inte är akut, men som är nödvändig och inte kan anstå. För att få samma bistånd som boende i Sverige har det i praxis ställts krav som i praktiken innebär att utlänningen inte ska kunna lämna Sverige.
Utredningen bedömer därför att en överföring av ansvaret till social- tjänsten av de berörda utlänningarnas behov förutsätter att socialtjänst- lagen ändras. En sådan ändring måste enligt utredningen utformas så att utlänningarna kan beviljas bistånd på samma villkor som utlänningar med uppehållstillstånd. Kommunens ansvar för berörda utlänningar som vistas i kommunen måste med andra ord motsvara det ansvar som gäller boende i kommunen.
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
Eftersom utredningens uppdrag är begränsat i den bemärkelsen att enbart rätten till tandvård som inte kan anstå ska säkerställas, ser utredningen det inte som möjligt att helt jämställa de nu berörda utlänningarnas nivå av rätt till stöd för tandvård med de boendes rätt till stöd för tandvård. Boende i Sverige kan beviljas bistånd för nöd- vändig tandvård såsom en del av sin livsföring, varmed avses mer än tandvård som inte kan anstå. Justeringen i socialtjänstlagen ska därför utformas så att det är tydligt att utlänningarnas utökade rätt till eko- nomiskt bistånd enbart gäller tandvård som inte kan anstå. För att ut- länningarna ska få sitt behov av stöd för tandvård som inte kan anstå uppfyllt ska även förutsättningarna som finns i övriga bestämmelser vara uppfyllda.
Utredningens förslag i denna del måste beskrivas som en regressiv, eller tillbakagående, åtgärd eftersom dagens generella prissubvention föreslås omvandlas till ett inkomstprövat bidrag. Utredningens tolk- ning av sina direktiv är dock att avsikten med att ta bort särreglerna är att förutsättningarna för ekonomiskt stöd ska anpassas så att de gäller på samma sätt som för boende i Sverige, vilket utredningen bedömer vara en rimlig åtgärd.
Inget särskilt bidrag med mera när rätten till ekonomiskt bistånd enligt LMA har upphört
Utredningen har i sin analys i kapitel 11 kommit fram till att dess upp- drag inte omfattar skyddssökandes möjlighet att söka särskilt bidrag hos Migrationsverket för tandvårdskostnader. I detta avsnitt är det dock påkallat att särskilt behandla möjligheten till särskilt bidrag för akut tandvård hos en privat tandläkare i 9 § förordningen om vårdavgifter
m.m.för vissa utlänningar. Det sägs nämligen inte uttryckligen att den inte skulle vara tillämpbar på utlänningar som omfattas av förordningen men har förlorat rätten till ekonomiskt bistånd enligt LMA. För att undvika möjlighet till dubbla bidrag föreslår utredningen de skydds- sökande vars rätt till ekonomiskt bistånd enligt LMA har upphört – och som föreslås kunna söka ekonomiskt bistånd hos socialtjänsten
– inte dessutom ska omfattas av några bestämmelser om tandvård som har sin grund i lagen om hälso- och sjukvård åt asylsökande m.fl.
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
14.3Avgifter för tandvård för vissa utlänningar som saknar nödvändiga tillstånd
Förslag: Vuxna utlänningar som vistas i Sverige utan stöd av myn- dighetsbeslut eller författning, inklusive asylsökande med flera som håller sig undan ett avlägsnandebeslut, ska för tandvård som inte kan anstå betala enligt de grunder som vårdgivaren bestämmer.
Förslag: Vuxna utlänningar som vistas i Sverige utan stöd av myn- dighetsbeslut eller författning, inklusive asylsökande med flera som håller sig undan ett avlägsnandebeslut, ska ha rätt till ekonomiskt bistånd enligt socialtjänstlagen för tandvård som inte kan anstå på samma villkor som boende i Sverige.
Skälen för utredningens förslag
Av utredningsdirektiven framgår att utredningen ska analysera och föreslå hur de särregler som gäller för avgifter för tandvård för vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd kan tas bort, utan att det påverkar rätten till tandvård som inte kan anstå. Det senare innebär att utredningen inledningsvis har i uppdrag att föreslå hur förordningen (2013:412) om vårdavgifter m.m. för utlänningar som vistas i Sverige utan nödvändiga tillstånd ska ändras för att särreglerna där inte längre ska gälla för tandvård. Med andra ord ska utredningen föreslå att 50-kronorsregeln ska tas bort även för denna grupp. En kon- sekvens av detta blir att vuxna utlänningar som vistas i Sverige utan nöd- vändiga tillstånd, så kallade papperslösa, i likhet med vad utredningen ovan föreslagit för asylsökande vars rätt till bistånd enligt LMA upp- hört, ska betala fullt pris för tandvård som inte kan anstå.
I uppdraget ligger som sagt även att själva rätten till tandvård som inte kan anstå inte ska påverkas. Som utredningen diskuterat ovan i detta kapitel innebär det att utredningen inte ska föreslå någon änd- ring av skyldigheten för en region att erbjuda vuxna utlänningar som vistas i Sverige utan stöd av myndighetsbeslut eller författning tand- vård som inte kan anstå. Det som föreslås är enbart en förändring av betalningsansvaret.
Om enbart 50-kronorsregeln togs bort för utlänningar utan till- stånd att vistas i Sverige, skulle konsekvensen för många bli att de inte
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
skulle ha råd att ta den tandvård i anspråk som regionen erbjuder. Därigenom skulle de inte längre ha tillgång till den tandvården rent ekonomiskt. Situationen skulle med andra ord bli densamma som för de asylsökande vars rätt till ekonomiskt bistånd enligt LMA har upp- hört, vilka utredningen behandlat i avsnitten ovan. Det ligger i sakens natur att de papperslösa utlänningarna inte kan hänvisas till Migra- tionsverket för stöd för tandvårdskostnader. Den föreslagna för- flyttningen av ansvar till socialtjänsten för asylsökande med flera vars rätt till bistånd enligt LMA har upphört ska därför, som konstaterats ovan, utformas så att den omfattar samtliga utlänningar utan nöd- vändiga tillstånd som i dag omfattas av 50-konorsregeln.
Mot att ansvaret förflyttas till socialtjänsten går att invända att många utlänningar i målgruppen kommer att undvika kontakt med socialtjänst av rädsla för att deras vistelseort ska röjas. Detta gäller i synnerhet som det pågår en utredning om stärkt återvändandeverk- samhet som ska lämna förslag på ett utökat informationsutbyte (se avsnitt 7.2.4). I betänkandet Ökat informationsutbyte mellan myndig- heter (SOU 2024:63) föreslås därtill att socialtjänstsekretess inte ska hindra att en uppgift lämnas till en annan myndighet, om det behövs för att bland annat handlägga ärenden i författningsreglerad verksamhet såvida inte övervägande skäl talar för att det intresse som sekretessen ska skydda har företräde. Tidigare fanns en skyldighet för socialnämnd att underrätta polis när en utlänning utan nödvändiga tillstånd att visats i Sverige för första gången föranledde åtgärd i ett socialtjänstärende.1 Som beskrivits i avsnitt 11.4.3 finns i dag enbart en skyldighet att lämna uppgifter på begäran om en utlännings personliga förhållanden. Det finns en klar risk att förslaget blir mindre ändamålsenligt på grund av att få berörda utlänningar i praktiken kommer att våga uppsöka socialtjänsten. Samtidigt kan inte utredningen se att det, förutom mot- tagandedirektivets regler för skyddssökande, finns något formellt hin- der mot att garantera tandvård som inte kan anstå genom finansier- ing via socialtjänsten i stället för en prissubvention. Det finns inte heller, för närvarande, något beslut som ålägger socialtjänsten en all- män upplysningsplikt gentemot Migrationsverket eller polis. Skyldig- heten att lämna uppgift på begäran motsvaras i det närmaste av en skyldighet i patientsäkerhetslagen (2010:659) för hälso- och sjukvårds- personal att på begäran av Polismyndigheten lämna ut uppgifter om
17 kap. 1 § utlänningsförordningen (2006:97). Denna skyldighet försvann den 1 juli 2013.
SOU 2024:70 |
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
huruvida någon vistas på en sjukvårdsinrättning, även om den skyldig- heten inte gäller personliga förhållanden.
Asylsökande med flera som håller sig undan
Asylsökande som nekats skydd i Sverige och håller sig undan ett av- lägsnandebeslut befinner sig i en speciell situation såtillvida att de om- fattas av LMA samtidigt som de inte kan få sina behov av hälso- och sjukvård tillgodosedda enligt de bestämmelser som gäller för andra asylsökande, utan enbart enligt lagen (2013:407) om hälso- och sjuk- vård till vissa utlänningar som vistas i Sverige utan nödvändiga till- stånd. Därtill gäller förbud att betala ut bistånd enligt såväl LMA som för motsvarande förmåner enligt socialtjänstlagen. Tandvård får anses utgöra en sådan motsvarande förmån, eftersom bistånd får lämnas från Migrationsverket för tandvård. Om särreglerna tas bort kommer där- för denna grupp inte att omfattas av någon möjlighet att få ekono- miskt stöd för tandvård som inte kan anstå. Med tanke på den utsatta ekonomiska situationen kommer många utlänningar i denna grupp med andra ord att stå utan tillgång till tandvård som de har råd att betala för. Utredningen har därför övervägt på vilket sätt utlänningarna kan ges stöd till tandvård som inte kan anstå.
Det kan, som tidigare konstaterats, inte vara en framkomlig väg att ta bort förbudet mot ekonomiskt bistånd enligt LMA. Att hänvisa den som håller sig undan avlägsnande till en prövning hos den myndighet som ska verka för avlägsnandet kan inte anses vara detsamma som att ge personen i fråga en verklig tillgång till tandvård. Det är därför utred- ningens förslag att dessa utlänningar, på samma sätt som andra utlän- ningar utan nödvändiga tillstånd, ska hänvisas till att söka ekonomiskt bistånd hos socialtjänsten. Förslaget i denna del föranleder en ändring av bestämmelserna som hindrar att ekonomiskt bistånd lämnas till dessa utlänningar för behov av tandvård.
Särregler för tandvård för asylsökande och för vissa utlänningar som saknar … |
SOU 2024:70 |
14.4Sammanfattning
I nedanstående tabell sammanfattar utredningen effekterna av sina för- slag för de grupper av utlänningar som har behandlats i detta kapitel.
Tabell 14.1 Sammanfattning av utredningens förslag
Tabellen avser personer över 18 år som vistas i Sverige. I kolumnerna anges från vänster till höger: grupp av utlänningar, om gruppen har rätt till hälso- och sjukvård enligt lagen (2008:344) om hälso- och sjukvård åt asylsökande m.fl., enligt lagen (2013:407) om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd, om de ekonomiska särreglerna gäller i dag, om de ekonomiska särreglerna kommer att gälla vid ett förverkligande av utredningens förslag och hur rätten till tandvård som inte kan anstå ska bibehållas enligt utredningens förslag
|
2008:344 |
2013:407 |
50-kronors- |
50-kronors- |
Rätten till tandvård |
|
|
|
regel före |
regel efter |
bibehålls genom |
|
|
|
reform |
reform |
|
Förvarstagna i |
Ja |
Nej |
Ja |
Delvis |
Medelsprövning |
Migrationsverkets |
|
|
|
|
|
lokaler |
|
|
|
|
|
Asylsökande med |
Ja |
Nej |
Ja |
Delvis |
Medelsprövning |
rätt till bistånd |
|
|
|
|
|
enligt LMA |
|
|
|
|
|
Asylsökande m.fl. |
Ja |
Ja* |
Ja |
Nej |
Egna medel eller |
vars rätt till |
|
|
|
|
ekonomiskt bistånd |
bistånd enligt |
|
|
|
|
enligt socialtjänst- |
LMA upphört |
|
|
|
|
lagen |
Asylsökande m.fl. |
Nej |
Ja |
Ja |
Nej |
Egna medel eller |
som håller sig |
|
|
|
|
ekonomiskt bistånd |
undan |
|
|
|
|
enligt socialtjänst- |
avlägsnandebeslut |
|
|
|
|
lagen |
Andra så kallade |
Nej |
Ja |
Ja |
Nej |
Egna medel eller |
papperslösa |
|
|
|
|
ekonomiskt bistånd |
utlänningar |
|
|
|
|
enligt socialtjänst- |
|
|
|
|
|
lagen |
*Trots att individerna i denna grupp har rätt till hälso- och sjukvård enligt lagen 2008:344 kan de även anses omfattas av lagen 2013:407 eftersom det i regel torde saknas såväl myndighetsbeslut som författning till stöd för deras vistelse i Sverige. I gruppen ingår inte asylsökande vars avlägsnande har inhiberats eller som beviljats ny prövning.
15Kostnadsberäkningar och övriga konsekvenser
En statlig utredning ska enligt kommittéförordningen (1998:1474) belysa konsekvenser av de förslag som läggs fram. Konsekvenserna ska vara heltäckande på så vis att de lyfter såväl kostnader som intäk- ter för de aktörer – staten, kommuner och regioner, företag eller en- skilda – som påverkas. De sammantagna offentligfinansiella effekterna av utredningens förslag ska därmed beräknas. Den 6 maj 2024 trädde förordningen (2024:183) om konsekvensutredningar i kraft. Förord- ningen tillämpas dock inte för särskilda utredare som tillkallats före ikraftträdandet, utan för dessa gäller fortfarande 6 och 7 §§ i den upp- hävda förordningen (2007:1244) om konsekvensutredning vid regel- givning.
De förslag utredaren lämnar ska ha sin grund i en samhällsekono- misk analys av problemen med den nuvarande ordningen och en analys av de samhällsekonomiska effekterna av olika alternativ, utifrån en jämförelse med nuvarande ordning. Omfattningen av analyserna ska anpassas efter förslagens karaktär och ska kvantifieras i den utsträck- ning och i de delar det är möjligt. Utredaren ska redovisa de alterna- tiva förslag som har övervägts, och om utredaren väljer att inte gå vidare med ett förslag ska skälen till detta anges. De antaganden som legat till grund för valet av förslag ska redovisas. Se kapitel 10 för ut- redningens analys och överväganden och kapitel 12 för utredningens skäl för förslagen samt bedömningar om förstärkt högkostnadsskydd. Kapitel 13 innehåller utredningens förslag och bedömningar av övriga anpassningar av det statliga tandvårdsstödet. För analys, bedömningar och förslag avseende ekonomiska särregler för asylsökande med flera och för vissa utlänningar som saknar nödvändiga tillstånd, se kapitel 11 och 14.
471
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
Utöver vad som följer av bestämmelserna i 14 § kommittéförord- ningen (1998:1474) ska utredningen enligt dess direktiv beräkna kost- naderna för staten för olika nivåer på de skalbara förslag om förstärk- ningen av högkostnadsskyddet som utredningen lämnar. Utredaren ska därtill kvantifiera förslagens dynamiska effekter på kostnader för staten. När det gäller borttagandet av de ekonomiska särreglerna ska, vid sidan av ekonomiska och hälsomässiga effekter för enskilda, eko- nomiska effekter för staten analyseras och redovisas.
Av 15 § kommittéförordningen framgår vidare att förslag som inne- bär kostnadsökningar och intäktsminskningar för staten, kommuner eller regioner också ska omfatta förslag till finansiering, som i första hand har anknytning till utredningens område. Det kan diskuteras hur denna bestämmelse ska tolkas. Vilka begränsningar finns när det gäller vilka offentliga finansieringsinstrument som kan åberopas? Det finns förvisso utredningsförslag som kan finansieras genom exempel- vis nya eller höjda avgifter, besparingar till följd av effektiviseringar eller genom omprioriteringar inom ett utgiftsområde. Exempelvis före- slog denna utredning i delbetänkandet Ökad kontroll över tandvårds- sektorn (SOU 2023:82) att Försäkringskassans ökade kontrollverk- samhet samt IVO:s tillståndsprövning delvis skulle finansieras genom avgifter. Utredningen har enligt sina tilläggsdirektiv i uppdrag att lämna förslag om ett förstärkt högkostnadsskydd för tandvård. Att föreslå att en reform som fullt utbyggd förväntas innebära kostnadsökningar för staten på mellan 8 och 10 miljarder skulle finansieras genom om- prioriteringar inom samma utgiftsområde, ter sig emellertid orimligt. Som jämförelse skulle det exempelvis motsvara en minskning av det statliga bidraget för läkemedelsförmånerna med drygt 20 procent, eller en minskning av statens kostnader för assistansersättning med knappt 30 procent.1 Det behöver knappast sägas att den typen av avvägningar och prioriteringar är en politisk fråga som förutsätter att olika verk- samheters behov ställs mot varandra, vilket inte är en uppgift för en enskild utredning med ett uppdrag inom ett begränsat område. Det finns visserligen inget formellt hinder mot att en utredning föreslår att en reform finansieras genom neddragningar inom andra utgifts- områden i statens budget. Inte heller att föreslå intäktsökningar genom exempelvis skattehöjningar finns något uttryckligt förbud mot. Utred- ningens uppfattning är emellertid att det inte är meningsfullt att lämna den typen av mer eller mindre kreativa finansieringslösningar. För
1Se prop. 2023/24:1, utg.omr. 9, s. 4 f.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
att genomföra så omfattande och kostsamma reformer som den som föreslås i detta betänkande kommer det, såvitt utredningen kan be- döma, att krävas en politisk överenskommelse om att nyttja det så kal- lade reformutrymme som regeringen i regel uppskattar finns inför ett eller flera kommande budgetår. Mot denna bakgrund har utredningen, trots kommittéförordningens krav, valt att inte lämna något förslag till finansiering av den föreslagna reformen.
Det svenska tandvårdssystemet kan sägas bestå av två huvuddelar
–det statliga tandvårdsstödet och regionernas tandvårdsstöd. Inom respektive del finns sedan ett antal olika stöd. Om utredningens för- slag genomförs kommer ett helt nytt stöd införas inom det statliga tandvårdsstödet samt några av de nuvarande stöden förändras. Bilden nedan illustrerar det nya stödet (blå) samt de förändrade stöden (grön). Utredningen föreslår också att begreppen generellt stöd respektive selektivt stöd används för att beskriva det statliga tandvårdsstödet olika delar (vit).
Figur 15.1 Tandvårdsstödens utformning med utredningens förslag
Blå färg är föreslaget om tiotandvård, grön färg indikerar förslag om ändring
|
|
|
|
Statligt tandvårdsstöd |
|
|
|
|
|
|
Regionernas |
|
|
|
|
|
|
|
|
|
|
tandvårdsstöd |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Generellt stöd |
|
|
|
Selektivt stöd |
|
Tandvård till barn och |
Särskilt tandvårdsstöd |
|
Tandvård till vuxna |
|
|
|
|
unga vuxna |
|
för vuxna |
|
|
asylsökande m.fl. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Allmänt |
|
|
|
Särskilt |
|
Oralkirurgiska |
|
|
|
|
Led i sjukdoms |
|
|
tandvårdsbidrag |
|
tandvårdsbidrag |
|
åtgärder |
|
|
|
|
behandling |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Generellt skydd mot |
|
Förstärkt skydd mot |
|
Utbyte av |
|
|
|
|
Extremt |
|
|
|
|
|
|
höga kostnader |
|
|
|
|
|
|
|
|
|
höga kostnader |
|
|
|
tandfyllningar |
|
|
|
|
tandvårdsrädda |
|
|
|
|
Tiotandvård |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Långvarig sjukdom |
|
|
Uppsökande |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
eller funktions |
|
|
|
|
verksamhet och |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
nedsättning |
|
|
|
nödvändig tandvård |
Källa: Egen illustration.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
15.1Sammanfattande ekonomiska konsekvenser av utredningens förslag
15.1.1Ett förstärkt högkostnadsskydd för tandvård
– tiotandvård
Detta avsnitt sammanfattar de ekonomiska konsekvenserna för staten, för patienterna och för vårdgivarna vid ett införande av tiotandvård. Beräkningsresultaten är osäkra och ska tolkas med försiktighet. Redan vid en politisk indikation om en ny reform kan patienter och vård- givare i viss mån komma att ändra vissa beteenden. Exempelvis är det möjligt att patienter skjuter upp vårdbesök till efter ikraftträdandet och att vårdgivarna börjar anpassa sina verksamheter inför de nya mark- nadsmässiga förhållandena.
Det föreslagna förstärkta högkostnadsskyddet innebär en lägre kostnad för individen för tandvård. Det innebär att efterfrågan på tand- vård bedöms öka. Storleken på den ökade efterfrågan beräknas av utredningen i ett lågt, huvud- samt i ett högt scenario. Vid ett in- förande av tiotandvård vid halvårsskiftet 2026 för personer som är 67 år eller äldre beräknas statens kostnader för tandvård öka i inter- vallet 1,7–2,2 miljarder kronor. I huvudscenariot är denna siffra nästan 1,9 miljarder kronor. Tabell 15.1 visar även de ökade kostnaderna för staten om tiotandvård införs för åldersgruppen 75 år eller äldre. I huvudscenariot är denna siffra cirka 1,1 miljarder kronor. Försäk- ringskassans kostnader för it-utveckling, informationsinsatser, före- skriftsarbete samt förändringarna av Mina sidor beräknas till 40 mil- joner kronor för 2026. Det ska nämnas att det underlag som Försäk- ringskassan har tagit fram till utredningen vad gäller kostnader för it-utveckling bygger på ett ikraftträdande av reformen tiotandvård den 1 januari 2027 (se avsnitt 15.6.1).
Tabell 15.2 visar de beräknade ökade kostnaderna för staten för helåret 2027. För personer som är 67 år eller äldre skattas statens kost- nader för tandvård detta år öka med 3,4–4,5 miljarder kronor. Även i denna tabell finns en beräknad ökad kostnad för åldersgruppen 75 år eller äldre. Vid en fullt utbyggd reform (patienter som är 20 år eller äldre) är motsvande intervall 7,7–9,9 miljarder kronor för 2027.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
Tabell 15.1 Ökad kostnad för staten som en konsekvens av reformen tiotandvård. Ikraftträdande den 1 juli 2026
Inklusive dynamisk effekt i form av ökad efterfrågan på tandvård*. År 2026. Miljoner kronor
|
67+ år |
75+ år |
Förstärkt HKS m.m. |
1 216 |
733 |
Kommuntypstillägg |
250 |
150 |
Dynamisk effekt* |
(175) 350 (700) |
(90) 175 (350) |
|
|
|
FK, it-utveckling m.m. |
40 |
40 |
TLV, förberedelsearbete |
5 |
5 |
Summa |
(1 686) 1 861 (2 211) |
(1 018) 1 103 (1 278) |
Anm. *Lågt, huvudscenario samt högt scenario av ökad efterfrågan.
Källa: Egna beräkningar, Försäkringskassan, Tandvård- och läkemedelsförmånsverket,
Statistiska centralbyrån.
Tabell 15.2 Ökad kostnad för staten som en konsekvens av reformen tiotandvård
Inklusive dynamisk effekt i form av ökad efterfrågan på tandvård*. År 2027. Miljoner kronor
|
67+ år |
75+ år |
20 + år |
Förstärkt HKS mm |
2 531 |
1 536 |
|
5 817 |
Kommuntypstillägg |
540 |
320 |
|
1 120 |
Dynamisk effekt* |
(350) 700 (1 400) |
(185) 370 |
(740) |
(700) 1 400 (2 800) |
|
|
|
|
|
SoS, regeringsuppdrag |
0,5 |
0,5 |
|
0,5 |
FK, Mina sidor |
20 |
20 |
|
20 |
TLV, regeringsuppdrag |
2 |
2 |
|
2 |
Summa |
(3 444) 3 794 (4 494) |
(2 064) 2 249 (2 619) |
(7 660) 8 360 (9 940) |
Anm. *Lågt, huvudscenario samt högt scenario av ökad efterfrågan.
Källa: Egna beräkningar, Försäkringskassan, Tandvård- och läkemedelsförmånsverket,
Statistiska centralbyrån.
Utredningens beräkningar visar att patienternas andel av kostnaden för tandvård inom det statliga tandvårdsstödet för närvarande är drygt 60 procent. Det innebär att staten finansierar övriga 40 procent. Vid ett införande av tiotandvård för patienter som är 67 år eller äldre be- räknas patienternas kostnadsandel sjunka från drygt 60 procent till omkring 25 procent för denna åldersgrupp. Vid en fullt utbyggd re- form beräknas patienternas kostnadsandel sjunka till cirka 29 procent. I dessa beräkningar tas inte hänsyn till några beteendeeffekter (dyna- miska effekter). En beteendeförändring som kan uppstå är att vård- givarna höjer priserna mer än förväntat på åtgärder som inte ingår i
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
tiotandvård. Vid en sådan dynamisk effekt kommer patientens kost- nadsandel bli högre än den som redovisas i tabell 15.3.
Tabell 15.3 Patienternas andel av kostnaden för tandvård före och efter införandet av reformen tiotandvård
Statisk effekt (inga beteendeförändringar). År 2026. Procent
|
Före reform |
Efter reform |
67+ år |
62 % |
25 % |
75+ år |
62 % |
24 % |
24 + år |
63 % |
29 % |
|
|
|
Källa: Egna beräkningar, Försäkringskassan, Tandvård- och läkemedelsförmånsverket,
Statistiska centralbyrån.
Tabell 15.4 visar den hur den genomsnittliga tandvårdskostnaden för patienten beräknas förändras som en konsekvens av reformen tio- tandvård. Före reform betalar en patient (67+ år) i genomsnitt unge- fär 4 400 kronor per år för tandvård (år 2026). Efter reformens genom- förande beräknas motsvarande belopp bli cirka 1 700 kronor per år.
Tabell 15.4 Genomsnittlig tandvårdskostnad för patienten före och efter införandet av reformen tiotandvård
Statisk effekt (inga beteendeförändringar). År 2026. Kronor per år
|
Före reform |
Efter reform |
|
|
|
67 + år |
4 400 |
1 700 |
75+ år |
4 300 |
1 600 |
24 + år |
4 000 |
1 700 |
Källa: Egna beräkningar, Försäkringskassan, Tandvård- och läkemedelsförmånsverket,
Statistiska centralbyrån.
Det föreslagna pristaket på den tandvård som ingår i tiotandvård innebär att vårdgivarnas intäkter, utan hänsyn till några beteende- förändringar, beräknas sjunka. De privata vårdgivarna påverkas i högre grad än folktandvården. Det beror på att de privata vårdgivarna i medeltal har högre priser på tandvård än folktandvården och att den privata tandvården i högre grad behandlar äldre patienter med om- fattande tandvårdsbehov. Det föreslagna kommuntypstillägget mins- kar effekten av de minskade intäkterna som en konsekvens av pris- regleringen. Tabell 15.5 visar den beräknade minskade omsättningen
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
per vårdgivarkategori samt minskad intäkt per patient som en konse- kvens av prisregleringen på tiotandvård. Beräkningsresultaten i tabel- len tar hänsyn till det föreslagna kommuntypstillägget men inte till dynamiska effekter. För en bedömning av hur omsättningen inklusive dynamisk effekt bedöms påverkas se avsnitt 15.5.
Tabell 15.5 Minskad omsättning och lägre intäkt per patient som en konsekvens av reformen tiotandvård
Statisk effekt (inga beteendeförändringar). År 2027
|
67+ år |
24+ år |
Privata vårdgivare |
|
|
Omsättning, i miljoner kr |
800 |
1 300 |
Intäkt per patient, i kr |
300 |
600 |
Folktandvården |
|
|
Omsättning, i miljoner kr |
0 |
200 |
Intäkt per patient, i kr |
0 |
100 |
Källa: Egna beräkningar, Försäkringskassan, Tandvård- och läkemedelsförmånsverket,
Statistiska centralbyrån.
Vid införande av tiotandvård för patienter 67 år eller äldre bedöms den statiska effekten innebära att omsättningen för de privata vård- givarna sjunker med cirka 800 miljoner kronor, vilket motsvarar 300 kronor i lägre intäkt per patient. För folktandvården bedöms inte omsättningen minska i någon nämnvärd omfattning. Förklaringen till det är att kommuntypstillägget kompenserar för effekten av pris- regleringen. För en redovisning av hur folktandvården i olika regio- ner påverkas, se tabell 15.18. Om patienter 24 år eller äldre inklude- ras i reformen bedöms den statiska effekten minska omsättningen för den privata tandvården med omkring 1,3 miljarder kronor år 2027, eller med 500 kronor i intäkt per patient. Vid en reform som inklu- derar patienter som är 24 år eller äldre är effekten på folktandvårdens omsättning sammantaget begränsad. Det ska återigen betonas att be- räkningarna är statiska och behäftade med osäkerhet. Relationen mellan vårdgivarpriserna och referenspriserna har betydelse för effekten på omsättningen på tandvårdsmarknaden. Utredningens beräkningar ut- går från skillnaderna mellan vårdgivarpriser och referenspriser under 2023. Om skillnaderna mellan dessa priser är högre vid det föreslagna ikraftträdandet 2026 blir den statiska effekten på omsättningen större än vad beräkningarna visar i detta kapitel.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
15.1.2Förslagen att ta bort ekonomiska särregler för asylsökande och för vissa utlänningar som saknar nödvändiga tillstånd
Utredningen har med stöd av Sveriges Kommuner och Regioner (SKR) genomfört en datainsamling om antalet asylsökande samt utlän- ningar som saknar nödvändiga tillstånd som besökte tandvården 2021 och 2022. Bakgrunden till insamlingen är att det saknas statistik om dessa individers tandvårdskonsumtion. Det insamlade materialet inne- håller även kostnader för denna tandvård. Beräkningarna nedan byg- ger på av utredningen sammanställd statistik från 2022. För 2022 finns insamlade data om vuxna asylsökande från elva regioner. När det gäller vuxna utlänningar som saknar nödvändiga tillstånd är det fem regio- ner som har kunnat redovisa någorlunda tillförlitliga data.
För asylsökande föreslår utredningen en övergång från schablon- ersättning till ersättning för faktiska kostnader för tandvård till regio- nerna, vilket i teorin skulle kunna utgöra ett sätt att effektivisera en ersättning i den bemärkelsen att den blir mer träffsäker. I vilken grad ersättningen blir mer träffsäker är dock svårt att uppskatta. Utred- ningen föreslår att schablonersättningen för hälso- och sjukvård för asylsökande sänks och att regionerna i stället för en schablon får ersätt- ning för utförd tandvård i efterskott av Migrationsverket. Utredningen föreslår även att statsbidraget för tandvård till utlänningar utan nöd- vändiga tillstånd omfördelas från regionerna till kommunerna.
Utredningens bedömning är att förslagen om att ta bort de ekono- miska särreglerna kan innebära något ökade statliga kostnader. Detta som en konsekvens av ökad administration och handläggning vid Migrationsverket samt inom socialtjänsten. Samtidigt uppstår en be- sparing när asylsökande samt utlänningar som saknar nödvändiga till- stånd betalar för sin tandvård med egna medel. Storleken på denna besparing är dock svår att beräkna. Nedanstående tabell visar att sta- tens kostnader bedöms öka med 15 miljoner kronor i en situation när ingen individ har egna medel till tandvård. Om 20 procent av de asyl- sökande skulle ha egna medel till tandvård uppstår en besparing hos Migrationsverket på cirka 5 miljoner kronor. I en sådan situation skulle statens kostnader öka med 10 miljoner kronor i stället för de 15 mil- joner kronor som visas i tabellen.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
Tabell 15.6 Förändrad kostnad för staten som en konsekvens
av utredningens förslag att ta bort ekonomiska särregler för asylsökande med flera och utlänningar som saknar nödvändiga tillstånd
År 2022. Miljoner kronor. I tabellen antas att ingen individ har egna medel till tandvård
|
Asylsökande |
Utlänningar som saknar |
|
med flera |
nödvändiga tillstånd |
|
|
|
Lägre schablonersättning för tandvård |
-23 |
|
från MIV till regionerna |
|
|
Högre statlig ersättning i efterskott för |
23 |
|
tandvård från MIV till regionerna |
|
|
Handläggning med mera. MIV |
8 |
|
Utvecklings- och förberedelsearbete. MIV |
5 |
|
|
|
|
Minskat statsbidrag till regionerna för tandvård |
|
-12 |
Ökat statsbidrag till kommunerna för |
|
14 |
ekonomiskt bistånd |
|
|
Summa |
13 |
2 |
|
|
|
Källa: Egna beräkningar, Migrationsverket, Försäkringskassan.
En avgörande faktor för om staten kommer få ökade eller minskade kostnader är därmed hur många av de asylsökande samt utlänningar utan nödvändiga tillstånd som kommer att ha egna medel till tand- vård. En annan central faktor är om gruppernas besöksfrekvens i tandvården kommer att förändras. När individerna ska betala för sin tandvård kan besöksfrekvensen sjunka. I någon mån kommer kost- nadseffekterna i form av ökad egen finansiering, lägre besöksfrekvens samt ökade administrations- och handläggningskostnader att ta ut varandra. Det ska nämnas att en besparing på kort sikt på grund av en lägre besöksfrekvens kan innebära högre tandvårds- och sjukvårds- kostnader på lång sikt. Obehandlade sjukdomstillstånd kan på lång sikt innebära en försämrad och mer akut hälsosituation för dessa per- soner som medför att kostnaderna för hälso- och sjukvård blir högre än vad de annars skulle ha blivit.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
Kostnader för asylsökande med flera
I detta avsnitt presenteras sammanfattade ekonomiska konsekvenser av förslaget i den del det berör asylsökande och utlänningar i förvar som kan ha rätt till ekonomiskt bistånd från Migrationsverket. Andel asylsökande2 som besökte tandvården i de regioner där data finns har använts av utredningen för att uppskatta det totala antalet patienter i hela riket. En sådan beräkning visar att 8 100 vuxna asylsökande be- döms ha besökt tandvården 2022. Den totala kostnaden för denna tandvård beräknas till 23 miljoner kronor för helåret 2022. Kostna- den per patient för tandvård som inte kan anstå för asylsökande vuxna var 2 800 kronor.
Utredningens förslag är att utlänningar med tillräckliga egna medel ska betala för sin tandvård. Om den asylsökande eller förvarstagne inte har egna medel föreslår utredningen att Migrationsverket alltjämt ska bära kostnaden för tandvården. Tandvårdskostnaderna för asyl- sökande föreslås exkluderas i den schablonersättning som Migrations- verket i dag betalar till regionerna för hälso- och sjukvård. Det inne- bär att schablonen behöver sänkas med kostnaden för tandvård för denna grupp. Cirka 23 miljoner kronor i lägre utbetald schablonersätt- ning år 2022 motsvarar ungefär en sänkning av schablonersättningen per vuxen individ (19–60 år) och kvartal från 4 435 till 4 247 kronor och per äldre individ och kvartal (60 år eller äldre) från 5 635 till 5 396 kronor.
Utredningen föreslår att Migrationsverket i efterhand ska ta betalt för tandvården av de utlänningar som kunnat betala för hela eller delar av sin tandvård. Om i princip ingen av de asylsökande eller förvars- tagna har egna medel till tandvård ökar Migrationsverkets kostnader som en konsekvens av en initial genomförandekostnad samt av en ökad administration och handläggning. Utredningens förslag innebär att utbetald schablonersättning för asylsökande sjunker med 23 miljo- ner kronor samtidigt som Migrationsverkets utbetalda ersättning för specificerad tandvård till regionerna ökar med ungefär samma belopp. Samtidigt bedömer utredningen att administrations- och handläggnings- kostnaderna samt kostnader för vissa utvecklings- och förberedelse- arbeten för Migrationsverket kommer att öka med omkring 13 mil- joner kronor (se avsnitt 15.6.4).
2Antalet vuxna asylsökande som besökt tandvården 2022 dividerat med antalet vuxna asyl- sökande i slutet av 2022.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
Om personen har egna medel till tandvård uppstår en besparing för staten. Enligt de uppgifter som utredningen har tagit del av är det ovanligt att asylsökande och förvarstagna har annat än mycket små ekonomiska tillgångar. Men om 20 procent av de asylsökande skulle ha egna medel till tandvård skulle en besparing uppstå hos Migra- tionsverket på cirka 5 miljoner kronor. Detta förutsätter dock att ut- länningarna betalar sina räkningar i efterhand. Det ska nämnas att de statistikuppgifter som används i utredningens beräkningar är från år 2022 och att antalet asylsökande i Sverige kan variera mycket mellan olika år. Även behovet av tandvård kan variera i gruppen asylsökande över tid. Som utredningen diskuterar i kapitel 14 finns också en risk för att regionerna kommer att utföra dyrare tandvård om de får betalt i efterhand av Migrationsverket, i stället för i förväg genom en scha- blonersättning.
Kostnaden för vissa utlänningar som saknar nödvändiga tillstånd
För att uppskatta det totala antalet vuxna patienter som saknar nöd- vändiga tillstånd i riket antas att de regioner som saknar uppgifter (16 regioner) i datainsamlingen har samma antal papperslösa patienter i relation till sin vuxna befolkning som medelvärdet för Söderman- land, Halland och Västmanland.3 Även den genomsnittliga kostna- den per patient i dessa tre regioner används för att beräkna kostnaden i de regioner som saknar uppgifter. Det skattade antalet patienter som saknar nödvändiga tillstånd blir i en sådan beräkning 1 800 patienter varav ungefär 1 000 fanns i Stockholm och 200 i Västra Götaland. Den totala kostnaden för tandvård som inte kan anstå för personer som saknar nödvändiga tillstånd blir i en sådan beräkning 12 miljoner kro- nor för år 2022. Kostnaden per patient för tandvård för utlänningar som saknar nödvändiga tillstånd beräknas till 6 700 kronor.
Utredningen föreslår att utlänningar som saknar nödvändiga till- stånd och som har egna medel själva ska betala för sin tandvård. Sak- nas egna ekonomiska resurser ska individerna kunna ansöka om eko- nomiskt bistånd enligt socialtjänstlagen. Det saknas statistik som visar hur många i gruppen som kan tänkas ha egna medel till tandvård. Om
3Utöver dessa tre regioner finns uppgifter om patienter som saknar nödvändiga tillstånd från Stockholm och Västra Götaland. Södermanland, Halland och Västmanland antas dock vara mer representativa för de regioner som saknar data än region Stockholm och Västra Götaland.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
samtliga i gruppen saknar egna medel och därför ansöker om ekono- miskt bistånd för tandvård kommer regionernas kostnader att sjunka med 12 miljoner kronor och kommunernas kostnader öka med samma belopp, exklusive handläggningskostnader. Kostnaderna för hand- läggning av 1 800 ärenden beräknas till 2 miljoner kronor.4 Enligt den kommunala finansieringsprincipen innebär utredningens förslag att statsbidragen till regionerna minskas med 12 miljoner kronor och att statsbidragen till kommunerna ökar med 14 miljoner kronor.
Enligt inhämtade uppgifter som utredningen tagit del av verkar de allra flesta så kallade papperslösa leva i en utsatt ekonomisk situa- tion. Det kan dock finnas så kallade papperslösa som har tillräckliga egna medel, exempelvis utländska arbetstagare som inte ansökt om ett förlängt tillstånd att arbeta i Sverige. Om 20 procent av de utlän- ningar som saknar nödvändiga tillstånd skulle ha egna medel till tand- vård uppstår en besparing för staten på drygt 2 miljoner kronor.
En följd av förslaget kan dock bli att det är folktandvården som i någon mån kommer få stå för kostnaden för tandvården för denna grupp. Utredningen bedömer att det finns en relativt hög tröskel för många så kallade papperslösa när det gäller att vända sig till social- tjänsten. Utförd tandvård för en person utan egna medel och som inte beviljas ekonomiskt bistånd medför att det i praktiken blir folktand- vården som får bära kostnaden för vården.
15.2Ekonomiska konsekvenser för staten av ett förstärkt högkostnadsskydd
I detta avsnitt redovisas hur statens finanser förväntas påverkas av utredningens förslag om tiotandvård. Det datamaterial som används i beräkningarna kommer från den mikrodatabeställning som utred- ningen genomförde hösten 2023. Det var SCB som på uppdrag av utredningen samkörde mikrodata från Försäkringskassan, Socialsty- relsen samt från SCB (se även kapitel 2 för en beskrivning av data- beställningen). Denna mikrodata har utredningen bearbetat och ana- lyserat och det är denna data som ligger till grund för beräkningarna nedan. Vid tillfället för beställningen var år 2021 det senaste utfalls-
4Det saknas uppgift om styckkostnad för handläggning av ekonomiskt bistånd. I beräkningen används därför styckkostnaden för handläggning av bostadsbidrag vid Försäkringskassan. Styck- kostnaden per beslut för denna förmån var 1 019 kronor år 2023 (Försäkringskassans årsredo- visning 2023, 2024, s. 47).
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
året för mikrodatamaterialet.5 Den tandvårdskonsumtion som används i beräkningarna är därmed från 2021. För att beräkna priserna på tand- vård för 2026 används referenspriserna för 2025 samt en uppräkning på 3,7 procent.6 Även mellan 2026 och 2027 genomförs en uppräk- ning av referenspriserna med 3,7 procent.7 För att ta hänsyn till för- ändringar i befolkningsstrukturen mellan 2021–2023 används SCB:s befolkningsstatistik och för åren 2024–2027 används SCB:s befolk- ningsframskrivning.
I tabell 15.7 och 15.8 presenteras både statiska och dynamiska be- räkningsutfall. De statiska beräkningarna visar hur statens kostnader påverkas utan att beteendeeffekter uppstår hos patienter eller vård- givare som en konsekvens av reformen. Enligt utredningens direktiv ska de dynamiska finansiella effekterna för staten redovisas. En ökad statlig subvention till patienten i kombination med ett reglerat pris på tiotandvård medför enligt utredningens bedömning att fler per- soner kommer att efterfråga tandvård. Denna beteendeeffekt, eller dynamiska effekt, i form av ökad efterfrågan på tandvård, ökar statens kostnader och är inkluderad nedan.
Utredningen föreslår att det särskilda tandvårdsbidraget höjs från 600 kronor per halvår till 1 000 kronor per halvår samt att bidragets nyttjandeperiod förlängs från 6 månader till 12 månader. Patienten kan därmed maximalt nyttja 2 000 kronor i särskilt tandvårdsstöd per år. Denna regeländring beräknas öka statens kostnader med 16 mil- joner kronor under andra halvåret 2026 för gruppen patienter 67 år eller äldre. För 2027 uppgår motsvarande siffra 31 miljoner kronor. Utredningens förslag om höjd åldersgräns från 65 till 67 år för det högre beloppet för det allmänna tandvårdsbidraget medför en bespar- ing på 50 miljoner kronor per helår för staten. Utredningens förslag om förlängd ersättningsperiod för ATB från två år till tre år bedöms inte på något nämnvärt sätt påverka statens kostnader för tandvård. Se kapitel 13 för skälen till dessa förslag.
Försäkringskassans kostnader för it-utveckling, informationsin- satser, föreskriftsarbete samt förändringarna av Mina sidor beräknas till 40 miljoner kronor för 2026. Det ska nämnas att det underlag som Försäkringskassan har tagit fram till utredningen vad gäller it-kost- nader bygger på ett ikraftträdande av tiotandvård den 1 januari 2027.
5Det är bland annat data om inkomster för individer och hushåll som har en lång eftersläpning vad gäller tillgänglighet (cirka 2 år).
6Tandvård- och läkemedelsförmånsverkets prognos från 10 juni 2024.
7Ibid.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
Myndigheten har inte genomfört någon kostnadsberäkning för ett ikraftträdande under 2026. Försäkringskassan har även meddelat ut- redningen att det behöver göras ytterligare beräkningar vid myndig- heten för att Försäkringskassan ska få full kostnadstäckning för de förändringar som föreslås i utredningen.
Tabell 15.7 och 15.8 visar att införandet av det förstärkta högkost- nadsskyddet för patienter som är 67 år och äldre bedöms öka statens utgifter med 1,2 miljarder kronor år 2026 och nästan 2,6 miljarder kro- nor 2027, utan hänsyn till kommuntypstillägget eller någon dynamisk effekt (det vill säga utan någon ökad efterfrågan på tandvård).
Tabell 15.7 Ökad kostnad för staten som en konsekvens av utredningens förslag om tiotandvård. Ikraftträdande 1 juli 2026
Inklusive dynamisk effekt i form av ökad efterfrågan på tandvård*. År 2026. Miljoner kronor
|
20–44 år |
45–54 år |
55–66 år |
67+ år |
75+ år |
20+ år |
Förstärkt HKS |
550 |
375 |
650 |
1 225 |
725 |
2 800 |
Allmänt tandvårdsbidrag |
|
|
|
-25 |
|
-25 |
Särskilt tandvårdsbidrag |
4 |
4 |
6 |
16 |
8 |
29 |
Kommuntypstillägg |
80 |
70 |
130 |
250 |
150 |
530 |
Dynamisk effekt* |
120 |
85 |
140 |
350 |
175 |
695 |
FK, it-utveckling m.m. |
40 |
40 |
40 |
40 |
40 |
40 |
TLV, förberedelsearbete |
5 |
5 |
5 |
5 |
5 |
5 |
Summa |
799 |
579 |
971 |
1 861 |
1 103 |
4 074 |
Anm. *Ökad efterfrågan enligt huvudscenariot.
Källa: Egna beräkningar, Försäkringskassan, Tandvård- och läkemedelsförmånsverket,
Statistiska centralbyrån.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
Tabell 15.8 Ökad kostnad för staten som en konsekvens av utredningens förslag om tiotandvård
Inklusive dynamisk effekt i form av ökad efterfrågan på tandvård*. År 2027. Miljoner kronor
|
20–44 år |
45–54 år |
55–66 år |
67+ år |
75+ år |
20+ år |
Förstärkt HKS |
1 140 |
770 |
1 350 |
2 550 |
1 520 |
5 810 |
Allmänt tandvårdsbidrag |
|
|
|
-50 |
|
-50 |
Särskilt tandvårdsbidrag |
8 |
7 |
11 |
31 |
16 |
57 |
Kommuntypstillägg |
170 |
140 |
270 |
540 |
320 |
1 120 |
Dynamisk effekt* |
240 |
171 |
300 |
700 |
370 |
1 400 |
SoS, regeringsuppdrag |
0,5 |
0,5 |
0,5 |
0,5 |
0,5 |
0,5 |
FK, Mina sidor |
20 |
20 |
20 |
20 |
20 |
20 |
TLV, regeringsuppdrag |
2 |
2 |
2 |
2 |
2 |
2 |
Summa |
1 581 |
1 111 |
1 954 |
3 794 |
2 249 |
8 360 |
Anm. *Ökad efterfrågan enligt huvudscenariot.
Källa: Egna beräkningar, Försäkringskassan, Tandvård- och läkemedelsförmånsverket,
Statistiska centralbyrån.
Kommuntypstillägget som föreslås i kapitel 12, uppgår till 10 procent på referenspriset för patienter inom tiotandvård som är bosatta i blandade kommuner och 20 procent på referenspriset för bosatta i landsbygdskommuner. Tillägget ökar statens utgifter med omkring 250 miljoner kronor 2026 och med 540 miljoner kronor 2027 vid ett införande av tiotandvård för patienter 67 år eller äldre. Det är ungefär 50 procent av patienterna som är 67 år och äldre som bor i blandande kommuner och 25 procent som bor i landsbygdskommuner. Efter- som de dynamiska beräkningarna av den ökade efterfrågan är behäf- tade med betydande osäkerhet har utredningen tagit fram och beräk- nat ett lågt scenario, ett huvudscenario samt ett högt scenario vad gäller storleken på effekten (se avsnitt 15.2.5). I huvudscenariot beräknas den högre efterfrågan på tandvård öka statens utgifter med 350 miljoner kronor för gruppen 67 år eller äldre år 2026. Motsvarande siffra för helåret 2027 är 700 miljoner kronor. Denna kostnad motsvarar unge- fär 150 000 patienter. I det låga respektive höga scenariot är motsva- rade siffror 350 miljoner kronor respektive 1,4 miljarder kronor.
År 2026 bedöms statens kostnader sammantaget öka med nästan 1,9 miljarder kronor och med 3,8 miljarder kronor år 2027 om tio- tandvård införs för åldersgruppen 67 år och äldre. Att införa tiotand- vård för alla patienter 20 år och äldre beräknas kosta staten omkring
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
4,1 miljarder kronor enligt huvudscenariot 2026 och nästan 8,4 mil- jarder kronor 2027.8 Kostnaden för kommuntypstillägget uppgår till 1,1 miljarder kronor för helåret 2027. Enligt huvudscenariot beräk- nas den dynamiska effekten kosta staten 700 miljoner kronor 2026 och 1,4 miljarder kronor 2027, vilket motsvarar en ökning av antalet patienter med 10 procent (eller 340 000 patienter).
15.2.1Några ytterligare beräkningsresultat
Utredningens förslag om förstärkt högkostnadsskydd innebär att patienten betalar 10 procent av referenspriset på de åtgärder som ingår i tiotandvård. Staten finansierar övriga 90 procent av referenspriset. Om patienter som är 67 år eller äldre i stället skulle betala 20 procent av referenspriset beräknas statens kostnader sjunka med 700 miljoner kronor år 2026 eller med 350 miljoner kronor under år 2026 om re- formen införs 1 juli. I dessa siffror ingår en lägre dynamisk effekt i form av ökad efterfrågan på tandvård. Om patienterna skulle betala 30 procent av referenspriset beräknas statens kostnader på motsva- rande sätt bli 1,4 miljarder kronor lägre per helår och 700 miljoner kro- nor lägre per halvår i jämförelse med utredningens förslag i huvud- scenariot (patienter 67+ år).
Utredningen har även genomfört beräkningar som visar vad den begränsning bakom tandposition 5–5 som föreslås i förslaget om tio- tandvård har för kostnadseffekt för staten. Utan någon särskild be- gränsning bakom tandposition 5–5, och med de regler för rehabili- tering som gäller i dag, samt om reformen berör patienter som är 67 år eller äldre, beräknas statens kostnader öka med 250 miljoner kronor per år exklusive kommuntypstillägget. Inkluderas kommuntypstill- lägget blir siffran 300 miljoner kronor per år. Vid en fullt utbyggd reform (patienter som är 24+ år) och utan någon begränsning bakom tandposition 5–5 skulle statens utgifter öka med ungefär 600 miljo- ner kronor per år eller med 700 miljoner kronor inklusive kommun- typstillägget. Detta är alltså i jämförelse med utredningens förslag.
8I prop. 2023/24:158 Ändrad åldersgräns för avgiftsfri tandvård. föreslås att åldersgränsen ska sänkas för fri tandvård från det år patienten fyller 24 till det år patienten fyller 20 år från och med 2025. I tabell 15.7 och 15.8 ingår därför även åldersgruppen 20–23 år i beräkningarna. Patienter i åldern 20–23 år antas i beräkningarna ha samma tandvårdskonsumtion och påverkas av reformen på samma sätt som 24-åriga patienter. Eftersom det är osäkert att beräkna 20–23- åringars tandvårdskonsumtion ingår fortsättningsvis endast patienter som är 24 år och äldre i beräkningarna.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
Det ska nämnas att beräkningarna som visar kostnadseffekten för begränsningen bakom tandposition 5–5 inte tar hänsyn till någon dynamisk effekt i form av ökad efterfrågan på tandvård. Utredningens bedömning är att en sådan dynamisk effekt kan bli kraftig. Patienter kan i dag välja att avvakta med protetisk behandling i de bakre tand- positionerna eftersom behandlingen vanligen inte är synlig för andra samtidigt som kostnaden för patienten kan vara hög.
15.2.2Uppskjuten vård kan öka efterfrågan efter ikraftträdandet
Förväntningar om ett framtida förstärkt högkostnadsskydd kan få patienter att skjuta upp sina tandvårdsbesök till dess att reformen har trätt i kraft. En följd av detta beteende är att besöksfrekvensen, allt annat lika, sjunker året före reformens ikraftträdande för att sedan öka efter att reformen har börjat gälla. Det blir en uppgång eller en ”puckel” i besöksfrekvens under själva genomförandeåret. Den upp- skjutna efterfrågan på tandvård skulle därmed kunna få statens kost- nader att stiga och bli extra höga under reformens första år. I be- räkningarna som ligger till grund för resultaten i tabell 15.7 och tabell 15.8 tas dock ingen hänsyn till en sådan eventuell dynamisk effekt. Även överlag kan en effekt av reformen bli att personer som är några år yngre än 67 år avvaktar med tandvårdsbesök till de år de fyller 67 år. Med andra ord kan en viss underkonsumtion av tandvård uppstå bland personer som är något yngre än 67 år.
15.2.3Tillgängligheten kan försämras och väntetiderna öka
En annan möjlig effekt som också påverkar statens kostnader, men i motsatt riktning, är om ett högt efterfrågetryck på tandvård innebär att vårdgivarna inte kan, eller vill, ta emot alla nya patienter. Som kapitel 6 visar är utbudet av tandläkare betydligt lägre utanför stor- stadsregionerna. Den föreslagna prisregleringen innebär lägre eko- nomiska incitament att ta emot de patienter som omfattas av tio- tandvård. Kapacitetsbrist och prisreglering skulle kunna leda till längre väntetider, främst i regioner med ett lågt antal behandlare per capita. Tillgången till tandvård är låg i landsbygdskommunerna. Om vård- givarna inte kan möta den ökade efterfrågan som uppstår som en kon-
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
sekvens av reformen blir statens kostnader lägre än de annars skulle ha blivit. I beräkningarna som ligger till grund för resultaten i tabell 15.7 och tabell 15.8 tas dock ingen hänsyn till en sådan eventuell dyna- misk effekt.
15.2.4Priselasticitet för tandvård
Efterfrågan på tandvård kan både påverkas av egenskaper hos indivi- den, såsom hälsa och individuella preferenser, och av ekonomiska faktorer såsom inkomst och pris. Enligt ekonomisk teori har efter- frågan på varor och tjänster ett nära samband med priset. Om priset på en vara stiger så minskar konsumtionen. Om priset i stället sjunker, förväntas konsumtionen stiga. Detta samband gäller för nästan alla varor och tjänster, men graden av efterfrågeförändring beror på kon- sumenternas priskänslighet. Graden av priskänslighet, priselasticite- ten9, beror i sin tur på vilken vara eller tjänst det handlar om.
Faktorerna som påverkar priskänsligheten på tandvård är generellt sett inte lika viktiga som på många andra varor och tjänster. Efter- frågan på tandvård beror i första hand på vilket faktiskt vårdbehov som finns hos individen. Detta indikerar att det i första hand inte är priset som styr om en person besöker tandvården eller inte. De flesta personer med smärta eller ett annat starkt påverkande sjukdomstill- stånd behöver besöka tandvården för att åtgärda sina tandproblem. Tandvårdskonsumtion är med andra ord nödvändig för många män- niskor. Det finns även en övre gräns för hur mycket tandvård en per- son kan tänkas vilja ha eller behöver under en given period. En patient med karies och tandsten besöker tandvården och får det åtgärdat och därefter är vårdbehovet tillgodosett. Dock finns det alltid viss risk för överkonsumtion som kan påverkas av antingen vårdgivarens eller patientens agerande, så kallad moral hazard.
Det finns dock personer som inte besöker tandvården till följd av ett för högt pris på tjänsten. I vilken utsträckning konsumtionen av tandvård skulle öka om priset faller beror således på många faktorer, där behovet av vård samt pris är centrala delar. Priskänsligheten varierar också mellan olika grupper i befolkningen. Det är exempelvis sanno- likt att låginkomsttagare är mer priskänsliga än höginkomsttagare.
9Priselasticitet är ett känslighetsmått och är lika med förändringen i efterfrågan dividerat med förändringen i pris.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
Ett antal faktorer kan göra efterfrågan mindre priskänslig. En sådan är, som nämnts, att konsumtionen av varan eller tjänsten betraktas som nödvändig. En annan är konkurrenssituationen på marknaden. En tredje faktor är köparnas benägenhet att ändra vanor och bete- ende. När ett vårdbehov uppstår går patienten ofta till den tandvårds- klinik eller behandlare som man alltid gått till, även om priset har blivit något eller till och med mycket högre. Patienten kan vidare anse att en förändring i prissättningen är rimlig.
Eftersom olika typer av tandvård kan skilja sig åt både vad gäller mängden behandlingsalternativ och hur nödvändig den är, kan pris- känsligheten variera beroende på typ av tandvård. En person med akut tandvärk anser i normalfallet att ett tandvårdsbesök är mer nödvän- digt än en person som väljer att göra en basundersökning. Att ersätta förlorade tänder, vilket även innebär en högre kostnad, kan ha en hög priskänslighet. Patienten kan exempelvis fått ett kostnadsförslag för en rehabilitering av saknade tänder och därefter bestämt sig för att avvakta behandling med anledning av kostnaden.
Ett annan faktor som kan minska priskänsligheten är att patien- ten i många lägen har sämre kunskap om sitt vårdbehov och tillgäng- liga behandlingsalternativ än den behandlare som utför vården. Likaså har individer svårt att bilda sig en uppfattning om kvalitet och pris hos konkurrerande tandläkare. Detta minskar priskänsligheten hos patienterna.10
Det faktum att vårdgivaren har ett informationsövertag11 vad gäller diagnos och val av åtgärder gör att det kan vara svårt att avgöra om ett observerat samband mellan pris och tandvårdskonsumtion base- ras på medvetna val av patienten. Är det behandlaren som fattar kon- sumtionsbeslut i patientens intresse eller styrs besluten av egna eko- nomiska incitament?12 Det finns studier som ger stöd för att det råder sådan så kallad utbudsstyrd efterfrågan på tandvård.13 Utbuds- styrd efterfrågan innebär således att efterfrågan styrs av vårdgivarens ekonomiska intressen, snarare än av patientens vårdbehov.
10Försäkringskassan, Working Papers in Social Insurance 2012:1.
11Konkurrensverkets uppdragsforskningsserie 2006:2.
12Sintonen, H. & Maljanen, T., Explaining the utilisation of dental care. Experiences from the finnish dental care market. Health Economics, Vol. 4 (6), 1995.
13Försäkringskassan Working Papers in Social Insurance 2012:1.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
Tidigare studier om efterfrågans priselasticitet
Det finns få empiriska studier om efterfrågans priselasticitet på tand- vård och därmed ett begränsat kunskapsunderlag om patienternas priskänslighet. Många av de genomförda studierna är amerikanska eller skandinaviska och majoriteten av de amerikanska studierna är genom- förda under slutet av 1970- och 1980-talen. Även vetenskaplig metod och dataunderlagens kvalitet skiljer sig markant mellan studierna. Detta gör det svårt att överföra några resultat från studierna till en specifik svensk kontext.
Det finns en rapport från Försäkringskassan från 201214 som stu- derar hur tandvårdskonsumtion påverkas av prisförändringar. I rap- porten studeras effekten av prisförändringar för nio utvalda åtgärder. Analysen finner endast en signifikant effekt mellan nyttjandet av bas- undersökningar och pris. Enligt rapporten är basundersökningar en åtgärd där patienten har en relativt stor möjlighet att påverka konsum- tionsbeslutet gentemot behandlaren i jämförelse med andra mer sjuk- domsbehandlande ingrepp.
Rapporten från Försäkringskassan innehåller även en litteratur- översikt vad gäller kunskaps- och forskningsläget om efterfrågan på tandvård. Som förväntat finner flertalet empiriska studier att kon- sumtionen av tandvård ökar när priset för tandvård sjunker. Flera studier finner även att sambandet mellan pris och nyttjandet av tand- vård främst avser sannolikheten att besöka tandvården, snarare än mäng- den tandvård givet att man besöker tandvården.15 Resultaten kan tol- kas som att priset i första hand påverkar beslutet att gå till tandvår- den eller inte, medan patienten är mindre priskänslig när det gäller den behandling som därefter följer.
Andra resultat indikerar att de största förändringarna i tandvårds- nyttjande uppkommer när tandvården slutar vara avgiftsfri alterna- tivt då individer går från att betala för sin tandvård till att få alla tand- vårdsutgifter täckta genom en privat eller en offentlig försäkring.16
En annan litteraturöversikt från 1995 går igenom litteratur om effekter av introduktionen av en tandvårdsförsäkring på tandvårds-
14Försäkringskassan Working Papers in Social Insurance 2012:1.
15Se exempelvis Grytten, J., Rongen, G. & Asmyhr, O., Subsidized dental care for young men: its impact on utilization and dental health. Health Economics, Vol. 5 (2), 1996, och Manning, W.G. m.fl., The Demand for Dental Care: Evidence from a Randomized Trial in Health Insurance, 1986.
16Mueller, C. & Monheit, A., Insurance coverage and the demand for dental care. Results for non-aged white adults. Journal of Health Economics, Vol. 7 (1), 1988.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
nyttjande i USA. Denna forskningslitteratur finner stöd för att in- divider med försäkring som på marginalen betalar ett lägre pris för sin vård, är mer benägna att besöka tandvården i jämförelse med in- divider utan försäkring. Vidare minskar sannolikheten att personer besöker tandläkaren med graden av egenfinansiering i försäkringen, det vill säga andelen av tandvårdskostnaden som individen själv får betala.17 Graden av egenfinansiering kan även spela en roll för över- utnyttjandet av vård.
Sammanfattningsvis visar den empiriska litteraturen att tandvårds- konsumtionen ökar när priset på tandvård faller och vice versa. Det finns däremot ingen vetenskaplig konsensus om priselasticitetens storlek i olika institutionella sammanhang eller hur den skiljer sig be- roende på prisförändringens storlek eller mellan olika grupper i be- folkningen.
15.2.5Ökad efterfrågan på tandvård som en konsekvens av reformen
Som framgått ger tidigare studier och forskning dålig vägledning om storleken på den efterfrågeökning av tandvård som kan förväntas som en konsekvens av utredningens förslag om tiotandvård. Mot bakgrund av ovanstående teoretiska resonemang samt empiriska studier är dock utredningens bedömning att efterfrågan på tandvård är relativt oelas- tisk (icke priskänslig), framför allt på sådan tandvård som berörs av utredningens förslag. I tiotandvård ingår behandling av sjukdom och smärta, reparativ vård samt rehabiliterande och habiliterande vård, med begränsning för ny fast tandstödd eller implantatstödd protetik bakom tandposition 5–5.
Eftersom beräkningarna om priskänslighet är behäftade med en betydande osäkerhet har utredningen, som nämnts tidigare, tagit fram och beräknat ett lågt scenario, ett huvudscenario samt ett högt scenario vad gäller storleken på den dynamiska effekten. I huvudscenario antas en priselasticitet på 0,2, vilket betyder att om priset på tandvård mins- kar med 1 procent så ökar tandvårdskonsumtionen med 0,2 procent.
17Bendall, D. & Asubonteng, P., The effect of dental insurance on the demand for dental services in the USA: a review. Journal of Management in Medicine, Vol. 9 (6), 1996.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
I det höga scenariot dubbleras elasticiteten och i det låga scenariot halveras den.18
I huvudscenariot antas efterfrågan på tandvård bland personer som är 67 år och äldre öka med cirka 150 000 patienter som en kon- sekvens av införandet av tiotandvård.19 Ökningen motsvarar ungefär en ökad besöksfrekvens med 7 procentenheter från 68 till 75 procent för åldersgruppen (år 2023). Den ökade kostnaden för staten beräk- nas till omkring 700 miljoner kronor. I det låga scenariot halveras kost- naden för staten och i det höga scenariot dubbleras den.
Tabell 15.9 Skattad potentiell ökad efterfrågan på tandvård som konsekvens av reformen tiotandvård
År 2027. Patienter 67 år eller äldre
|
Lågt scenario |
Huvudscenario |
Högt scenario |
|
|
|
|
Ökning av patienter i % |
6 % |
11 % |
22 % |
Ökning i antal patienter |
75 000 |
150 000 |
300 000 |
|
|
|
|
Ökad kostnad för staten, milj. kr |
350 |
700 |
1 400 |
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
Tabell 15.10 Skattad potentiell ökad efterfrågan på tandvård som konsekvens av reformen tiotandvård
År 2027. Patienter 24 år eller äldre
|
Lågt scenario |
Huvudscenario |
Högt scenario |
Ökning av patienter i % |
5 % |
10 % |
20 % |
Ökning i antal patienter |
170 000 |
340 000 |
680 000 |
Ökad kostnad för staten, milj. kr |
700 |
1 400 |
2 800 |
|
|
|
|
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
Om den föreslagna reformen inbegriper personer som är 24 år och äldre beräknas antalet patienter i tandvården öka med 10 procent i huvudscenariot, vilket motsvarar ungefär 340 000 patienter. Statens kostnad för den dynamiska effekten, det vill säga den ökade efter- frågan, beräknas till 1,4 miljarder kronor. Utredningens bedömning är att den ökade efterfrågan främst kommer att komma från grupper som i dag har relativt låga besöksfrekvenser. Som kapitel 5 visar hand-
18Om elasticiteten är mindre än 1 är efterfrågan oelastisk. Om efterfrågan är elastisk, eller pris- känslig, är elasticiteten snarare omkring eller större än 1.
19De nya patienterna som ingår i den ökade efterfrågan antas ha samma konsumtion av tand- vård som redan befintliga tandvårdspatienter i åldersgruppen.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
lar det ofta om personer i socioekonomiskt svagare grupper. Även kommuntypstillägget bedöms skapa incitament för att i högre grad öka besöksfrekvenserna i landsbygd samt i blandande kommuner än i storstadskommunerna.
I en rapport genomförd 2023 av konsultföretaget Ramboll på upp- drag av Praktikertjänst analyseras ekonomiska konsekvenser av att införa ett utökat högkostnadsskydd i tandvården.20 I rapporten genom- förs beräkningar av förändringen av antalet patienter som ett resultat av billigare tandvård för patienten. Antagandet i rapporten är att priselasticiteten för tandvård är relativt låg. I rapporten beräknas att elasticiteten på undersökningar och förebyggande åtgärder (åtgärds- koder 100–299) är noll. För sjukdomsbehandlande åtgärder och repa- rationer med mera (åtgärdskoder 300–799) antas en priselasticitet på 0,275 och för protetiska åtgärder antas en elasticitet på 0,5. De åtgärder som omfattas av tiotandvård är en delmängd av åtgärds- koderna 300–908.
Även HUI Research har nyligen, 2022, analyserat de ekonomiska konsekvenserna av ett utökat högkostnadsskydd i tandvården.21 När de statsfinansiella effekterna beräknas i rapporten tas det hänsyn till en dynamisk effekt i form av ökad efterfrågan på tandvård som en konsekvens av lägre pris för patienten. I rapporten används en pris- elasticitet på 0,203. Denna elasticitet har beräknats som ett medel- värde baserat på fem olika priselasticiteter funna i ett antal vetenskap- liga artiklar. I rapporten antas att endast efterfrågan på basunder- sökningar och efterföljande åtgärder påverkas av ett förändrat pris. Akutbesök och övriga åtgärder som inte föregåtts av en basunder- sökning bedöms vara oelastiska, det vill säga ett förändrat pris på- verkar inte efterfrågan överhuvudtaget.
15.3Ekonomiska konsekvenser för patienten
15.3.1Förslaget om tiotandvård
I detta avsnitt redovisas hur det förstärkta statliga tandvårdsstödet förväntas påverka individen. Förslaget om ett förstärkt högkostnads- skydd, tiotandvård, innebär att patienten betalar 10 procent av de ut- förda tandvårdsåtgärdernas referenspris, eller 10 procent av vårdgivarens
20Praktikertjänst & Ramboll, Policy för hållbar tandvård, 2023.
21HUI Research, Konsekvenser av förändrad finansiering av tandvårdssystemet, 2022.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
pris om det är lägre. Staten finansierar övriga 90 procent av åtgär- dernas referenspris. Utredningens beräkningar visar att ungefär 77 pro- cent av alla patienter (exklusive patienter med abonnemang) inom det statliga tandvårdsstödet direkt berörs av det förstärkta högkostnads- skyddet vid en fullt utbyggd reform. Motsvarande andel för patienter 67 år och äldre är omkring 84 procent. Med att patienten direkt be- rörs av reformen menas att patienten behandlas med minst en åtgärd som ingår i tiotandvård. Nedan följer ett antal beräkningsexempel som visar förändringar för patienten före och efter reformen. För att jämföra priset för patienten på några specifika behandlingar före och efter föreslagen reform se även bilaga 3.
Figur 15.2 visar patienternas andel av kostnaden för tandvård inom det statliga tandvårdsstödet före och efter reform per åldersgrupp. I dessa siffror ingår både patienter som berörs samt inte berörs av reformen. Patienternas andel av kostnaden för tandvård minskar kraf- tigt för alla åldersgrupper. För patienterna som är 67 år och äldre sjunker kostnadsandelen från 62 till 25 procent. För patienter 24 år eller äldre minskar andelen från 63 till 29 procent.
Figur 15.2 Patientens andel av kostnaden för tandvård inom statligt tandvårdsstöd före och efter reform
Statisk effekt (inga beteendeförändringar). År 2026. Procent
100% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
90% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
80% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
70% |
62% |
|
63% |
|
63% |
|
62% |
|
62% |
|
|
63% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
60% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
50% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
40% |
|
|
|
|
32% |
|
32% |
|
|
|
|
|
|
|
|
|
|
|
|
|
29% |
|
|
|
|
|
|
|
|
29% |
|
|
30% |
|
|
|
|
|
|
|
25% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
24% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
20% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
10% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0% |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Före |
Efter |
Före |
Efter |
Före |
Efter |
Före |
Efter |
Före |
Efter |
|
Före |
|
Efter |
|
|
|
|
|
|
|
|
24-44 år |
45-54 år |
55-66 år |
67+ år |
75+ år |
|
24+ år |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
Patienter som inte får åtgärder inom tiotandvård kan dock indirekt beröras av reformen genom att vårdgivarna höjer priserna på de åt- gärder som inte ingår i tiotandvård. På sådana åtgärder är det fortsatt fri prissättning. Det finns incitament för vårdgivarna att försöka kom- pensera för den lägre vinstmarginal som uppstår på grund av pris- regleringen. En sådan beteendeförändring, eller dynamisk effekt bland vårdgivarna, som en konsekvens av reformen skulle medföra att patien- tens kostnadsandel blir högre än den som visas ovan.
Tabellen nedan visar den genomsnittliga tandvårdskostnaden för patienten före och efter införande av utredningens förslag om ett förstärkt högkostnadsskydd. Den genomsnittliga kostnaden för patien- ter som är 24 år eller äldre sjunker från 4 000 kronor till 1 700 kronor per år som en konsekvens av utredningens förslag om tiotandvård. I tabellen ingår den totala tandvårdskonsumtionen, det vill säga både den tandvård som subventioneras enligt det föreslagna förstärkta hög- kostnadsskyddet och den tandvård som även fortsatt föreslås subven- tioneras enligt det generella högkostnadsskyddet.
Tabell 15.11 Genomsnittlig tandvårdskostnad för patienten före och efter införandet av tiotandvård
Statisk effekt (inga beteendeförändringar). År 2026.
Patienter 24 år och äldre. Kronor per år
|
Före reform |
Efter reform |
Kvinnor |
3 900 |
1 700 |
Män |
4 100 |
1 700 |
24–44 år |
3 100 |
1 400 |
45–54 år |
3 800 |
1 800 |
55–66 år |
4 400 |
2 100 |
67+ år |
4 400 |
1 700 |
75+ år |
4 300 |
1 600 |
Förgymnasial |
4 300 |
1 700 |
Gymnasial |
4 000 |
1 700 |
Eftergymnasial |
3 800 |
1 800 |
Utrikes född |
4 900 |
2 100 |
Inrikes född |
3 800 |
1 600 |
|
|
|
Samtliga |
4 000 |
1 700 |
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
Figurerna nedan visar patienternas kostnad i kronor rangordnade efter percentiler. Percentil 50 visar mediankostnaden som beräknas uppgå till 2 900 kronor för patienter 67 år och äldre utan reform (år 2027). Med reform beräknas mediankostnaden till ungefär 1 000 kronor. Ovanför percentil 95 finns de 5 procent av patienterna som betalar mest för sin tandvård. Kostnaden vid percentil 95 är 14 600 kronor utan reform. Efter reform är motsvarande siffra 6 600 kronor. Utan reform är det ungefär 60 procent av patienterna i åldern 67 år eller äldre som har en tandvårdskostnad som överstiger 2 000 kronor per år. Mot- svarande siffra efter implementerad reform är cirka 25 procent.
Figur 15.3 Patientens kostnad före och efter reform
Statisk effekt (inga beteendeförändringar). År 2027.
Patienter 67 år och äldre. Percentiler. Kronor per år
14000 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
12000 |
|
|
|
|
|
Före reform 67+ år |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Efter reform 67+ år |
10000 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
8000 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
6000 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
4000 |
1000 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2900 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2000 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
p5 |
p10 |
p15 |
p20 |
p25 |
p30 |
p35 |
p40 |
p45 |
p50 |
p55 |
p60 |
p65 |
p70 |
p75 |
p80 |
p85 |
p90 |
p95 |
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
Figur 15.4 visar motsvarande siffror som i figur 15.3 men för patien- ter i åldern 24 år eller äldre. Resultaten är i huvudsak desamma i figurerna, men med den skillnaden att de äldre får en något kraftigare sänkning av tandvårdskostnaderna än yngre. Det beror på att de kon- sumerar mer tandvård som ingår i tiotandvård än yngre.
En annan konsekvens av reformen är att personer som tidigare inte har haft råd att besöka tandläkare nu kommer att ha det. Den betyd-
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
ligt lägre kostnaden för patienten som en konsekvens av reformen underlättar för personer med låga inkomster att besöka tandvården och därmed få en bättre munhälsa. Kapitel 5 visar att lågutbildade, utrikes födda och arbetslösa besöker tandvården i lägre grad än befolk- ningen i allmänhet. Detta är även grupper som har relativt sämre mun- hälsa än övriga befolkningen, se kapitel 4.
Figur 15.4 |
Patientens kostnad före och efter reform |
|
|
Statisk effekt (inga beteendeförändringar). År 2027. Patienter 24 år |
|
|
och äldre. Percentiler. Kronor per år |
|
|
|
|
|
|
14000 |
|
|
|
|
|
|
|
|
|
|
12000 |
|
|
|
Före reform 24+ år |
|
|
|
|
|
|
|
|
|
Efter reform 24+ år |
10000 |
|
|
|
|
|
|
|
|
|
|
|
8000 |
|
|
|
|
|
6000 |
|
|
|
|
|
4000 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2500 |
1100 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2000 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
p5 |
|
p10 |
|
p15 |
|
p20 |
|
p25 |
|
p30 |
|
p35 |
|
p40 |
|
p45 |
p50 |
|
p55 |
|
p60 |
|
p65 |
|
p70 |
|
p75 |
|
p80 |
|
p85 |
|
p90 |
|
p95 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
Även patienterna kan ändra vissa beteenden som en konsekvens av reformen. Om patienten får en kraftigt ökad subvention innebär det dels att deras kostnadsmedvetenhet minskar, dels att incitamenten för att måna om sin tandhälsa kan minska. Detta fenomen kallas ofta för moral hazard och bygger på att den ena parten (försäkringsgiva- ren, dvs. i detta sammanhang staten) inte kan observera den andra partens (försäkringstagarens) det vill säga patientens handlingar. Feno- menet moral hazard kan även uppstå mellan patient och behandlare om en hög andel av kostnaden för vården finansieras av tredje part det vill säga staten och endast en låg andel finansieras av patienten. Behandlaren kan föreslå många olika åtgärder för att tillfredsställa
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
patienten och eftersom patienten inte betalar något själv finns det ingen anledning att inte genomföra alla föreslagna behandlingar. Ett tandvårdsstöd där varken vårdgivare eller patient har något incitament att begränsa vården kan på så vis bli kostnadsdrivande i sig självt.22
15.3.2Förslagen att ta bort ekonomiska särregler för asylsökande och för vissa utlänningar som saknar nödvändiga tillstånd
När det gäller asylsökande går det att skapa sig en relativt bra bild av den ekonomiska situationen för de enskilda individerna. Utifrån den redogörelse av dagersättning och särskilt bidrag som finns i av- snitt 3.4.2 går det att sluta sig till asylsökande som tar emot dagersätt- ning lever med små ekonomiska marginaler.
De uppgifter från Migrationsverket som utredningen har tagit del av visar att de flesta asylsökande som kan ha rätt till ekonomiskt bi- stånd även har dagersättning. Detta tyder på att många av personerna inte har egna medel. De personer som får avslag på sin ansökan om dagersättning kommer troligtvis ändå med utredningens förslag i någon mån fortsatt få subventionerat pris för tandvård.
I den grupp som i någon mån förefaller ha egna medel drar utred- ningen, utifrån samtal med behandlare, företrädare för Migrations- verket och ideella vårdförmedlare, slutsatsen att mycket få har sådana medel att de kan betala för annat än små tandvårdsingrepp. De kom- mer därför att behöva stöd för att finansiera sin tandvård.
Det är utredningens uppfattning att förslagen kommer att leda till viss administrativ börda för de berörda asylsökande. De asylsökande som har egna medel kommer att påverkas negativt i den bemärkelsen att de måste använda en större del av sina medel till att betala för tandvård som inte kan anstå. Det finns dels en risk för att de som inte tar emot dagersättning eller boendeinsatser från Migrations- verket, inte förmår visa sitt behov av subventionerat pris, dels en risk för att asylsökande som har råd att betala för hela eller delar av be- handlingen avstår från vård.
Enligt uppgift från Migrationsverket ligger handläggningstiden i ärenden om ersättning från regioner för närvarande på drygt nio måna-
22Grönqvist, E., Selection and Moral Hazard in Health Insurance: Taking Contract Theory to the Data, Ekonomiska forskningsinstitutet, Handelshögskolan i Stockholm, 2004. Doktors- avhandling.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
der. Om regionens ansökan inte godtas är det inte ovanligt att det kan ta flera år innan ett beslut vinner laga kraft. Först därefter kan verket i förekommande fall besluta om vad utlänningen ska betala. Förslaget kan med andra ord leda till osäkerhet för asylsökande och förvarstagna om vad ett tandvårdsbesök i förfluten tid kan komma att kosta.
Utredningens bedömning är att konsekvenserna för utlänningar i förvar i Migrationsverkets lokaler kommer att bli marginella. Med tanke på att de är beroende av Migrationsverket för att kunna upp- söka tandvården och befinner sig i verkets lokaler, borde det vara lätt att klargöra huruvida någon av individerna har egna medel. De som saknar egna medel kommer alltjämt att få tandvård till subventio- nerat pris.
Beträffande de utlänningar som berörs av utredningens förslag och vars rätt till ekonomiskt bistånd enligt LMA har upphört, saknas närmare kunskap om den ekonomiska situationen, men det går att sluta sig till att den ofta är svår. Även om det är tänkbart att de önskar fortsätta att förvärvsarbeta trots att ett utvisningsbeslut har vunnit laga kraft upphör undantaget från kravet på arbetstillstånd om utlän- ningen inte medverkar till verkställigheten av avlägsnandet. Dessa ut- länningar kommer visserligen fortfarande att ha rätt till tandvård som inte kan anstå och de kommer ha möjlighet att söka ekonomiskt bi- stånd hos socialtjänsten. Som beskrivits i kapitel 11 och 14 innebär dock detta en försämring i förhållande till dagens situation med sub- ventionerat pris.
De nyss nämnda asylsökandena och andra utlänningar som lever utan nödvändiga tillstånd befinner sig ofta i en utsatt situation. Utred- ningens förslag riskerar att förvärra denna situation
I sammanhanget bör det understrykas att i dag förekommer osäker- het kring vilka utlänningar som ska omfattas av regelverket för ut- länningar utan nödvändiga tillstånd. Exempelvis förekommer skilda tolkningar i regionerna när det gäller EU-medborgare utan uppehålls- rätt. Det finns även andra gråzoner beträffande bland annat transit- flyktingar. I den mån dessa utlänningar i dag kan dra fördel av sub- ventionerat pris, tyder de signaler som utredningen fått från landets kommuner på att de kommer att ha svårt att göra gällande att de om- fattas av reglerna om rätt till tandvård som inte kan anstå. De riskerar därmed att helt gå miste om stöd från svenska myndigheter.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
15.4Konsekvenser för munhälsan
15.4.1Konsekvenser för munhälsan av tiotandvård och ändrade bestämmelser för STB och ATB
Regeringen gör i utredningsdirektiven antagandet att, eftersom ett förstärkt högkostnadsskydd skulle innebära lägre tandvårdskostna- der för patienterna, kan det bidra till en besöksfrekvens anpassad efter patientens behov och därigenom till en bättre munhälsa. Antagandet som ligger till grund för uppdraget är alltså att patienter med ett be- fintligt tandvårdsbehov i högre grad än i dag kommer att efterfråga tandvård därför att den är billigare för dem och att detta kommer att påverka munhälsan positivt.
Som framgår i tidigare avsnitt bedömer utredningen, i huvudsce- nariot, att efterfrågan på tandvård bland personer 67 år och äldre kom- mer att öka med cirka 150 000 patienter som en konsekvens av in- förandet av tiotandvård. Motsvarande siffra vid fullt utbyggd reform beräknas till cirka 340 000 patienter. Ökningen motsvarar ungefär en ökad besöksfrekvens med 7 procentenheter under ett enskilt år för åldersgruppen 67 år och äldre. Vid fullt utbyggd reform antas an- talet patienter öka med omkring 10 procent. Dessa 150 000 respek- tive 340 000 patienters munhälsa kommer rimligen förbättras avsevärt genom att de får ett tidigare ej åtgärdat tandvårdsbehov tillgodosett. Genom stödets utformning kommer de till en låg kostnad uppnå fri- het från smärta och sjukdom, förmåga att äta, tugga och tala utan större hinder, och tillika ett utseendemässigt godtagbart resultat. Dessa patienter kommer sannolikt också uppleva sin tandhälsa som avse- värt bättre. Den positiva effekten av reformen enligt de mått som an- vänds i Socialstyrelsens tandhälsoregister förväntas emellertid inte bli så stor. Det förklaras av att det är kvarvarande och intakta tänder som rapporteras in till registret som tandhälsomått. Att en patient med stöd av tiotandvård får en tand lagad, utdragen, ersatt av ett im- plantat eller en protes, gör inte att patientens antal kvarvarande eller intakta tänder påverkas positivt, även om den upplevda munhälsan påverkas positivt. Tanden som lagas är redan icke intakt och kommer att förbli detta även efter behandlingen. På sikt finns därför ett be- hov av utvecklade tandhälsomått för att bättre mäta effekter av tand- vårdsstödet.
Sammanfattningsvis kan utredningens bedömning av reformens effekt på munhälsan i befolkningen beskrivas som att omkring
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
150 000 nya patienter 67 år och äldre och cirka 340 000 nya patienter om reformen inkluderar alla åldersgrupper förväntas få sitt tand- vårdsbehov tillgodosett och därmed uppleva en bättre munhälsa med en frånvaro av smärta och en förbättrad förmåga att tugga och tala utan större hinder. Denna relativt begränsade förbättring av munhälsan på befolkningsnivå förklaras av att reformens primära syfte, enligt utredningens tolkning av direktiven, inte är en förbättrad munhälsa, utan lägre tandvårdskostnader för patienterna.
Utredningens förslag om höjt STB förväntas påverka munhälsan positivt för den patientgrupp som är berättigad till stödet genom ökad efterfrågan på förebyggande behandling. Förslaget om en längre giltighetsperiod för ATB förväntas påverka munhälsan positivt i den meningen att den statliga subventionen blir högre för patienter som sparat sitt ATB och som därmed kan bli mer benägna att uppsöka tandvården för exempelvis en undersökning. Den positiva effekten är även att friska individer kan lämna plats för de med större behov genom att glesa ut sina revisionsbesök. Förändringarna i bestämmel- serna om STB och ATB bedöms emellertid ha en marginell effekt på munhälsan på befolkningsnivå.
15.4.2Konsekvenser för munhälsan som en följd av särreglernas borttagande
I kapitel 4 har utredningen beskrivit att de utlänningar som berörs av de borttagna särreglerna ofta uppvisar en sämre munhälsa än den övriga befolkningen. Företrädare för folktandvården har visserligen uppgett att folktandvården oavsett patienternas betalningsförmåga kommer att fortsätta behandla de asylsökande. Trots det går det inte att bortse från en risk för att utredningens förslag leder till minskad tandvårdskonsumtion bland de berörda utlänningarna och därmed en ytterligare försämrad tandhälsostatus. Den negativa ekonomiska inverkan som beskrivits ovan kan dessutom ha en negativ effekt på de berörda utlänningarnas allmänna hälsotillstånd med tanke på att det kommer att finnas mindre pengar att lägga på andra personliga behov såsom medicin, hygienprodukter och näringsrik mat.
Det finns en överhängande risk för att de berörda utlänningarna prioriterar andra utgifter än tandvård, vilket kan få negativa konse- kvenser för individernas hälsa. Till att börja med kan de orala sjuk- domstillstånden förvärras. Vidare finns det inom odontologisk och
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
medicinsk verksamhet väl dokumenterade och kända exempel på att eftersatt munhälsa kan leda till allvarliga somatiska sjukdomar, i värsta fall med dödlig utgång. Slutligen kan problem med få kvarvarande och intakta tänder leda till problem med att äta eller att interagera socialt, vilket kan få negativa konsekvenser för hälsan och välbefinnan- det hos utlänningen och personer i dennes närhet.
De uppgifter som utredningen har inhämtat tyder på att de ut- länningar som saknar nödvändiga tillstånd att vistas i Sverige ofta avstår från kontakt med hälso- och sjukvården eller socialtjänst, trots att dessa myndigheter har ett annat uppdrag än att arbeta för ett åter- vändande. Den utredning om stärkt återvändandeverksamhet som för närvarande pågår (se kapitel 14) har enligt uppgifter till utredningen ökat de så kallade papperslösas rädsla för kontakter med hälso- och sjukvård.
15.5Konsekvenser för vårdgivarna
Utredningen föreslår att priserna för den tandvård som ingår i tio- tandvård ska prisregleras i form av ett pristak som uppgår till refe- renspriset på respektive åtgärd enligt TLV:s referensprislista. Den statliga ersättningen till vårdgivaren ska vara 90 procent av referens- pris, exklusive det föreslagna kommuntypstillägget. Patienten beta- lar 10 procent. Är vårdgivarens pris lägre än referenspris är det alltjämt förhållandet 10/90 som ska gälla. Utredningens beräkningar visar att införandet av tiotandvård för patienter som är 67 år eller äldre inne- bär att ungefär 29 procent av tandvårdsmarknaden kommer att pris- regleras. Storleken på tandvårdsmarknaden mäts som summan av vårdgivarpriser inom det statliga tandvårdsstödet. Om reformen imple- menteras för patienter 24 år eller äldre beräknas ungefär 65 procent av marknaden prisregleras.
Tabell 15.12 Andel av tandvårdsmarknaden* som berörs av prisreglering
Statisk effekt (inga beteendeförändringar). År 2027. Procent
24–44 år |
45–54 år |
55–66 år |
67+ år |
75+ år |
24+ år |
|
|
|
|
|
|
11 % |
9 % |
15 % |
29 % |
17 % |
65 % |
|
|
|
|
|
|
Anm. *Storleken på tandvårdsmarknaden mäts som summan av vårdgivarpriser inom det statliga tandvårdsstödet.
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
Tabell 15.13 visar hur omsättningen på tandvårdsmarknaden för- väntas påverkas av utredningens förslag. Kommuntypstillägget som knyts till patienter i blandande respektive landsbygdskommuner ökar omsättningen med 540 miljoner kronor vid ett införande av tiotand- vård för patienter 67 år eller äldre och med 1,1 miljarder kronor om åldersgruppen 24 år eller äldre inkluderas. Utan någon dynamisk effekt i form av ökad efterfrågan beräknas omsättningen på marknaden att minska med 800 miljoner kronor när reformen berör patienter 67 år eller äldre, och med 1 500 miljoner vid en reform som berör ålders- gruppen 24 år eller äldre. Inklusive den dynamiska effekten av en ökad efterfrågan på tandvård bedömer utredningen att den totala omsätt- ningen ökar i huvudscenariot och i det höga scenariot som en konse- kvens av reformen. I det låga scenariot bedöms omsättningen minska något.
Tabell 15.13 Konsekvenser för omsättningen på tandvårdsmarknaden
Inklusive dynamisk effekt i form av ökad efterfrågan på tandvård*. År 2027. Miljoner kronor
|
67 år och äldre |
|
24 år och äldre |
|
|
|
|
|
|
Före reform |
Efter reform |
Före reform |
Efter reform |
Omsättning |
10 100 |
8 800 |
|
23 700 |
21 100 |
Kommuntypstillägg |
0 |
540 |
|
0 |
1 100 |
Dynamisk effekt* |
0 |
(520) 1 000 |
(2 000) |
0 |
1 050 (2 100) (4 200) |
Totalt |
10 100 |
(9 860) 10 340 (11 340) |
23 700 |
(23 250) 24 300 (26 400) |
|
|
|
|
|
|
Anm. *Ökad efterfrågan på tandvård. Lågt respektive högt scenario inom parentes.
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
Som nämnts tidigare är storleken på den ökade efterfrågan osäker, dels eftersom skattningen av priselasticiteten är osäker, dels eftersom behovet av tandvård är osäkert bland de nya patienter som förväntas uppsöka tandvården. Hur omsättningen på marknaden samt hur sta- tens utgifter påverkas beror även – och som nämnts tidigare – på tand- vårdsmarknadens kapacitet och vilja att erbjuda olika tandvårdstjäns- ter under de nya marknadsmässiga förutsättningarna.
Skillnaden i kronor mellan vårdgivarpris och referenspris för den tandvård som ingår i tiotandvård ger den statiska intäktsminskning för vårdgivarna som uppstår på grund av prisregleringen. Ju högre en vårdgivare i utgångsläget ligger i vårdgivarpris i förhållande till referens- priserna, desto större blir effekten i kronor för vårdgivarens intäkter.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
Kolumn (A) i tabell 15.14 visar den procentuella avvikelsen mellan vårdgivarpriser och referenspriser vid tandvårdsmottagningar per region. I riket beräknas vårdgivarpriserna i medeltal ligga 20 procent högre än referenspriserna.23 Kolumn (B) i tabellen visar hur relationen mellan vårdgivarpriser och referenspriser förändras vid införandet av prisregleringen på åtgärder som ingår i tiotandvård. Om prisregler- ing införs för patienter som är 67 år eller äldre sjunker avvikelsen mellan vårdgivarpriser och referenspriser i riket från 20 procent till
14procent. Kolumn (C) visar den procentuella avvikelsen mellan vård- givarpriser inklusive kommuntypstillägget och referenspriserna. När kommuntypstillägget inkluderas ökar vårdgivarnas intäkter. Inklusive detta tillägg beräknas företagens intäkter i riket bli 17 procent högre än referenspriserna vid införande av tiotandvård för personer som är
67år och äldre. Tabell 15.14 visar även motsvarande statiska effekt om tiotandvård införs för patienter som är 24 år eller äldre.
�. Före reform |
= |
|
fri prissättning |
|
|
|
referenspris |
�. Efter reform |
= |
|
reglerat pris + fri prissättning |
|
referenspris |
|
|
|
�.Efter reform med tillägg = reglerat pris + fri prissättning + tillägg referenspris
Tabell 15.14 Genomsnittlig procentuell avvikelse mellan vårdgivarpriser och referenspriser
Procent. År 2027. Statisk effekt (inga beteendeförändringar).
Den region där mottagningen är belägen
|
(A) |
(B) 67+ år |
(C) 67+ år |
(B) 24+ år |
(C) 24+ år |
Stockholm |
24 % |
18 % |
19 % |
7 % |
10 % |
Uppsala |
17 % |
11 % |
15 % |
5 % |
12 % |
Södermanland |
17 % |
11 % |
15 % |
5 % |
12 % |
Östergötland |
20 % |
14 % |
17 % |
6 % |
14 % |
|
|
|
|
|
|
Jönköping |
17 % |
12 % |
15 % |
5 % |
13 % |
Kronoberg |
17 % |
11 % |
15 % |
5 % |
13 % |
Kalmar |
20 % |
13 % |
17 % |
5 % |
14 % |
Gotland |
25 % |
18 % |
24 % |
10 % |
22 % |
23Detta motsvarar ungefär avvikelsen mellan vårdgivarpriser och referenspriser år 2023. Utfall för år 2024 finns inte tillgängligt än så länge.
SOU 2024:70Kostnadsberäkningar och övriga konsekvenser
|
(A) |
(B) 67+ år |
(C) 67+ år |
(B) 24+ år |
(C) 24+ år |
Blekinge |
25 % |
18 % |
22 % |
9 % |
18 % |
Skåne |
19 % |
14 % |
16 % |
6 % |
11 % |
|
|
|
|
|
|
Halland |
19 % |
13 % |
17 % |
6 % |
15 % |
Västra Götaland |
18 % |
13 % |
15 % |
5 % |
10 % |
Värmland |
24 % |
16 % |
20 % |
7 % |
15 % |
Örebro |
23 % |
16 % |
19 % |
7 % |
15 % |
|
|
|
|
|
|
Västmanland |
15 % |
10 % |
13 % |
5 % |
11 % |
Dalarna |
22 % |
15 % |
20 % |
7 % |
16 % |
|
|
|
|
|
|
Gävleborg |
14 % |
8 % |
13 % |
4 % |
14 % |
Västernorrland |
24 % |
16 % |
20 % |
7 % |
16 % |
|
|
|
|
|
|
Jämtland |
28 % |
19 % |
23 % |
8 % |
18 % |
Västerbotten |
12 % |
8 % |
11 % |
3 % |
11 % |
|
|
|
|
|
|
Norrbotten |
22 % |
16 % |
19 % |
7 % |
15 % |
Riket |
20 % |
14 % |
17 % |
6 % |
12 % |
|
|
|
|
|
|
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
15.5.1Konsekvenser för de privata vårdgivarna
Förslaget om tiotandvård
Vid införandet av tiotandvård för patienter som är 67 år eller äldre be- räknas intäktsminskningen för de privata vårdgivarna år 2027 uppgå till omkring 800 miljoner kronor. Vid ett införande av reformen för alla åldersgrupper beräknas motsvarande siffra till 1,3 miljarder kronor. På samma sätt som ovan visar kolumn (A) i tabell 15.15 den procen- tuella avvikelsen mellan vårdgivarpriser och referenspriser vid privata tandvårdsmottagningar per region. I riket beräknas vårdgivarpriserna i privat sektor i medeltal ligga 23 procent högre än referenspriserna.24 Kolumn (B) i tabellen visar hur relationen mellan vårdgivarpriser och referenspriser förändras vid införandet av prisregleringen på åtgärder som ingår i tiotandvård. Om prisreglering införs för patienter som är 67 år eller äldre sjunker avvikelsen mellan vårdgivarpriser och referens- priser i riket från 23 procent till 15 procent för det privata vårdgivarna.
24Detta motsvarar ungefär avvikelsen mellan vårdgivarpriser och referenspriser i privat sektor år 2023. Utfall för år 2024 finns inte tillgängligt än så länge.
Kostnadsberäkningar och övriga konsekvenserSOU 2024:70
Tabell 15.15 |
Genomsnittlig procentuell avvikelse mellan vårdgivarpriser |
|
och referenspriser i privat sektor |
|
|
|
|
|
Procent. År 2027. Statisk effekt (inga beteendeförändringar). |
|
Den region där mottagningen är belägen |
|
|
|
|
|
|
|
|
|
|
|
|
|
(A) |
(B) 67+ år |
(C) 67+ år |
|
(B) 24+ år |
(C) 24+ år |
Stockholm |
|
25 % |
17 % |
19 % |
|
8 % |
10 % |
Uppsala |
|
18 % |
12 % |
15 % |
5 % |
13 % |
Södermanland |
|
20 % |
12 % |
16 % |
|
6 % |
13 % |
Östergötland |
|
23 % |
15 % |
18 % |
7 % |
14 % |
|
|
|
|
|
|
|
Jönköping |
|
21 % |
14 % |
18 % |
|
6 % |
14 % |
Kronoberg |
|
21 % |
12 % |
17 % |
6 % |
14 % |
|
|
|
|
|
|
|
Kalmar |
|
21 % |
13 % |
17 % |
|
6 % |
14 % |
Gotland |
|
27 % |
17 % |
25 % |
11 % |
23 % |
Blekinge |
|
26 % |
17 % |
22 % |
|
9 % |
18 % |
Skåne |
|
19 % |
13 % |
15 % |
6 % |
11 % |
|
|
|
|
|
|
|
Halland |
|
20 % |
13 % |
17 % |
|
7 % |
16 % |
Västra Götaland |
|
22 % |
15 % |
17 % |
7 % |
11 % |
|
|
|
|
|
|
|
Värmland |
|
28 % |
17 % |
21 % |
|
8 % |
16 % |
Örebro |
|
22 % |
14 % |
18 % |
6 % |
14 % |
Västmanland |
|
19 % |
13 % |
16 % |
|
6 % |
13 % |
Dalarna |
|
24 % |
15 % |
20 % |
7 % |
16 % |
|
|
|
|
|
|
|
Gävleborg |
|
18 % |
10 % |
16 % |
|
5 % |
15 % |
Västernorrland |
|
26 % |
16 % |
21 % |
8 % |
17 % |
|
|
|
|
|
|
|
Jämtland |
|
32 % |
20 % |
25 % |
|
9 % |
18 % |
Västerbotten |
|
15 % |
10 % |
14 % |
4 % |
12 % |
Norrbotten |
|
26 % |
18 % |
22 % |
|
8 % |
16 % |
Riket |
|
23 % |
15 % |
18 % |
7 % |
12 % |
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
Kolumn (C) visar den procentuella avvikelsen mellan vårdgivarpriser inklusive kommuntypstillägget och referenspriserna. När kommun- typstillägget inkluderas ökar företagens intäkter. Inklusive detta till- lägg beräknas företagens intäkter i riket bli 18 procent högre än refe- renspriserna vid införande av tiotandvård för patienter som är 67 år eller äldre. De privata vårdgivarna beräknas fortsatt få intäkter som sammantaget är högre än referensprisnivån även efter att utredningens förslag om reglerat pris och ett förstärkt högkostnadsskydd har in- förts. Detta beror på att delar av tandvårdsmarknaden fortsatt har fri prissättning samt på kommuntypstillägget.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
När den fria prissättningen upphör för tiotandvård sjunker den genomsnittliga intäkten per patient samtidigt som vårdgivarna kom- mer att möta en ökad efterfrågan på tandvård. Tabell 15.16 visar hur de privata vårdgivarnas intäkt per patient utan hänsyn till den ökade efterfrågan på tandvård förändras som en konsekvens av reformen. I tabell 15.16 ingår alla patienter i beräkningarna, det vill säga patienter som är yngre och äldre än 67 år och som både berörs och inte direkt berörs av reformen.
Vid införandet av tiotandvård för patienter 67 år eller äldre be- räknas den genomsnittliga intäkten per patient sjunka från 7 100 kro- nor till 6 800 kronor, eller med cirka 4 procent. Den lägre intäkten per patient påverkar företagens rörelsemarginal25 negativt. Kapitel 6 visar att tandvårdsföretagens rörelsemarginal i genomsnitt var cirka 11 procent år 2022.26 Ett enkelt statiskt beräkningsexempel visar att om intäkten per patient sjunker med 4 procent sjunker rörelsemargi- nalen från 11 procent till 7 procent. Utan kommuntypstillägget sjun- ker samma marginal från 11 procent till 6 procent.
Tabell 15.16 Intäkt per patient för privata vårdgivare före och efter reform. Samtliga patienter 67 år eller äldre samt patienter 24 år eller äldre
År 2027. Statisk effekt (inga beteendeförändringar). Medelvärde i kronor
|
Före reform |
Efter reform |
Efter reform med tillägg |
67 år eller äldre |
|
|
|
Landsbygd |
6 600 |
6 200 |
6 600 |
Blandad |
6 600 |
6 200 |
6 400 |
Storstad |
7 900 |
7 500 |
7 500 |
Totalt |
7 100 |
6 700 |
6 800 |
24 år eller äldre |
|
|
|
Landsbygd |
6 600 |
5 800 |
6 600 |
Blandad |
6 600 |
5 800 |
6 200 |
Storstad |
7 900 |
6 900 |
6 900 |
Totalt |
7 100 |
6 200 |
6 500 |
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
25Rörelsemarginalen beräknas genom att dividera företagets rörelseresultat med företagets omsättning. Rörelseresultatet är lika med rörelseintäkter minus rörelsekostnader. Rörelsemar- ginalen visar hur stor vinst ett företag gjort i procent av omsättningen. Företaget betalar sedan skatt på vinsten. Skatten tillfaller staten. Ju högre rörelsemarginal, desto mer finansiellt väl- mående är företaget.
26Än så länge finns inga sammanställda uppgifter om tandvårdsföretagens rörelsemarginal för år 2023.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
De olika stora kommuntypstilläggen ger tydliga utslag i beräkningarna. I landsbygd kompenserar tillägget i medeltal hela effekten av det reglerade priset på tiotandvård. Vid en fullt utbyggd reform som in- kluderar alla patienter 24 år eller äldre beräknas intäkten per patient sjunka med någonstans kring 8 procent som en konsekvens av refor- men. Det innebär att rörelsemarginalen sjunker från 11 procent till 3 procent inklusive kommuntypstillägg. Kapitel 6 visar att den ge- nomsnittliga rörelsemarginalen är lägre bland de större vårdgivarna i jämförelse med de mindre vårdgivarna. Detta ger en indikation på att de mindre vårdgivarna lättare kan klara ett pristak i jämförelse med de större privata företagen på tandvårdsmarknaden.
Det finns flera sätt för de privata tandvårdsföretagen att upprätt- hålla sin tidigare lönsamhetsnivå. Ett sådant sätt är att specifikt in- rikta sig på patienter som är bosatta i blandande kommuner eller i landsbygdskommuner. Detta genererar kommuntypstillägg. Ett annat sätt att öka rörelsemarginalen är att se över kostnaderna i verksam- heten och ett tredje sätt är att öka produktiviteten, det vill säga utföra mer tandvård per tidsenhet. En vårdgivare kan även öka sitt rörelse- resultat genom att arbeta fler timmar. Utredningens bedömning är vidare att vårdgivarna kan komma att höja priserna än mer på den tand- vård som inte är prisreglerad, det vill säga på den tandvård som inte omfattas av tiotandvård.
Figur 15.17 visar i stället genomsnittlig intäkt per patient inom respektive åldersgrupp och endast för de patienter som direkt berörs av reformen tiotandvård. Intäkten per patient för patienter som är 67 år och äldre som berörs av tiotandvård sjunker från 8 600 kronor till 7 400 kronor exklusive kommuntypstillägg. Inklusive tillägg skattas intäkten per patient till 7 800 kronor. I dessa siffror ingår även dessa patienters tandvård som ligger utanför tiotandvård, såsom undersök- ningar och förebyggande vård. Precis som ovan kompenserar kom- muntypstillägget för patienter i landsbygd i princip helt och hållet för prisregleringseffekten.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
Tabell 15.17 Intäkt per patient för privata vårdgivare före och efter reform. Endast patienter som berörs av tiotandvård inom åldersgruppen
År 2027. Statisk effekt (inga beteendeförändringar). Medelvärde i kronor
|
Före reform |
Efter reform |
Efter reform med tillägg |
67 år eller äldre |
|
|
|
Landsbygd |
8 100 |
7 000 |
8 000 |
Blandad |
8 100 |
7 000 |
7 400 |
Storstad |
10 000 |
8 500 |
8 500 |
Totalt |
8 600 |
7 400 |
7 800 |
24 år eller äldre |
|
|
|
Landsbygd |
7 600 |
6 600 |
7 600 |
Blandad |
7 600 |
6 600 |
7 000 |
Storstad |
9 000 |
7 700 |
7 700 |
Totalt |
8 100 |
6 700 |
7 400 |
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
Det finns, som nämns på flera ställen i detta betänkande, en utbuds- utmaning inom tandvården. Den prissänkning som patienten möter bedöms leda till en ökad efterfrågan på tandvård. Utredningens för- slag om kommuntypstillägg stimulerar ett högre utbud av vårdgivare i landsbygd samt i blandande kommuner än i storstadsregionerna. Utbudet av behandlare är dock svårt att påverka på kort sikt. För- ändrad vårdgivarlokalisering från storstad till landsbygd eller exem- pelvis att utbilda fler tandläkare och tandhygienister är en utdragen process. På längre sikt är möjligheterna större att utbudsstimulerande åtgärder får önskvärd effekt. En prisreglering kan betyda att vissa vårdgivare inte vill eller kan bedriva verksamhet enligt de nya mark- nadsvillkoren. Ju större differensen är mellan det tidigare marknads- priset och det reglerade priset, desto större är risken för att vårdgivare minskar sitt utbud av tandvård. Bedömningen är att intäkten per patient för de privata vårdgivarna vid införande av tiotandvård för patienter 67 år eller äldre sjunker med omkring 4 procent och vid en fullt utbyggd reform med omkring 8 procent. Det ska betonas att ovanstående resultat är behäftade med osäkerhet och att beräkningarna inte tar hänsyn till de beteendeeffekter som kommer att uppstå hos både vårdtagare och vårdgivare. Om utbudet inte kan tillgodose hela efterfrågan kan väntetiderna öka i tandvården, främst i de regioner där bristen på behandlare redan i dag är förhållandevis hög.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
Förslagen att ta bort ekonomiska särregler för asylsökande och för vissa utlänningar som saknar nödvändiga tillstånd
I dag har enbart folktandvården ansvaret för att erbjuda asylsökande tandvård som inte kan anstå. Utlänningar utan nödvändiga tillstånd kan dock vända sig till privata vårdgivare som omfattas av det statliga tandvårdsstödet när det gäller tandvård som inte kan anstå. Utred- ningen förslag innebär att de privata vårdgivarna kommer att få sämre förutsättningar att erhålla betalning för den utförda tandvården, efter- som regionerna inte längre kommer att kunna ersätta vårdgivarna om det inte finns ett avtal. I stället blir det utlänningarna själva som, i vissa fall med stöd av ekonomiskt bistånd, ska betala för tandvården. Dessa patienter utgör ingen viktig inkomstkälla för de privata vårdgivarna vilket medför att den föreslagna reformen endast marginellt innebär negativa effekter på lönsamheten för den privata tandvårdssektorn.
Utredningen har fått uppgifter från Region Stockholm om att privata vårdgivare bidrar till att systemet för tandvård av så kallade papperslösa överutnyttjas (jämför avsnitt 11.3.8). Med tanke på det kan förändringen å ena sidan anses bidra till en samhällsekonomiskt mer ändamålsenlig resurshantering. Å andra sidan finns det med tanke på gruppens ekonomiska utsatthet anledning att befara att många pri- vata vårdgivare vid ett genomförande av utredningens förslag kom- mer att undvika patientgruppen.
15.5.2Konsekvenser för folktandvården
Förslaget om tiotandvård
Skillnaden mellan vårdgivarpris och referenspris är lägre inom folk- tandvården än i den privata tandvårdssektorn. Detta innebär att den föreslagna prisregleringen får mindre ekonomiska konsekvenser för folktandvården. Kolumn (A) i tabell 15.18 visar den procentuella av- vikelsen mellan vårdgivarpriser och referenspriser i folktandvården per region före respektive efter reform. I riket är vårdgivarpriserna i folktandvården i medeltal 13 procent högre än referenspriserna.27 Sammantaget i riket bedöms kommuntypstillägget kompensera för
27Detta motsvarar ungefär avvikelsen mellan vårdgivarpriser och referenspriser i folktand- vården år 2023. Utfall för år 2024 finns inte tillgängligt än så länge.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
hela intäktsförlusten som uppstår som en konsekvens av pristaket när reformen inkluderar patienter som är 67 år eller äldre.
Hur folktandvården i en specifik region påverkas av ett reglerat pris beror inte bara på skillnaden mellan vårdgivarpriserna och referens- priserna utan även på i vilken utsträckning patienterna som besöker folktandvården i regionen får del av kommuntypstillägget. Det är några regioner som på grund av en kombination av dessa två faktorer i någon mån bedöms få en lägre intäkt per patient som en konsekvens av reformen (67+). Dessa regioner är Stockholm, Blekinge och Örebro. För Stockholms del beror detta på att 18 av 25 kommuner i regionen är storstadskommuner och endast tre är landsbygdskommuner (Ekerö, Norrtälje och Nynäshamn). För Blekinge och Örebro beror den nega- tiva effekten av prisregleringen främst på att dessa regioner i ut- gångsläget ligger relativt högt över referenspriserna i sin prissättning av tandvården. För någon enstaka region, exempelvis Jönköping, in- dikerar resultaten att den genomsnittliga procentuella avvikelsen mellan vårdgivarpris och referenspris till och med kan öka. Detta beror på att kommuntypstillägget ökar mer än minskningen i intäkter på grund av pristaket.
Tabell 15.18 Genomsnittlig procentuell avvikelse mellan vårdgivarpriser och referenspriser i folktandvården
Procent. År 2027. Statisk effekt (inga beteendeförändringar).
Den region där mottagningen är belägen
|
(A) |
(B) 67 + år |
(C) 67+ år |
|
(B) 24+ år |
(C) 24+ år |
Stockholm |
18 % |
14 % |
15 % |
|
6 % |
7 % |
Uppsala |
13 % |
9 % |
12 % |
4 % |
12 % |
|
|
|
|
|
|
Södermanland |
12 % |
8 % |
12 % |
|
3 % |
11 % |
Östergötland |
11 % |
8 % |
12 % |
3 % |
12 % |
|
|
|
|
|
|
Jönköping |
8 % |
6 % |
10 % |
|
3 % |
12 % |
Kronoberg |
10 % |
7 % |
11 % |
2 % |
11 % |
Kalmar |
16 % |
10 % |
15 % |
|
4 % |
14 % |
Gotland |
23 % |
17 % |
22 % |
8 % |
21 % |
|
|
|
|
|
|
Blekinge |
24 % |
18 % |
21 % |
|
9 % |
17 % |
Skåne |
18 % |
15 % |
17 % |
8 % |
13 % |
|
|
|
|
|
|
Halland |
12 % |
8 % |
12 % |
|
3 % |
12 % |
Västra Götaland |
8 % |
4 % |
7 % |
0 % |
6 % |
Värmland |
16 % |
12 % |
16 % |
|
6 % |
14 % |
Örebro |
24 % |
17 % |
21 % |
9 % |
17 % |
|
|
|
|
|
|
Västmanland |
4 % |
3 % |
5 % |
|
1 % |
8 % |
Kostnadsberäkningar och övriga konsekvenserSOU 2024:70
|
(A) |
(B) 67 + år |
(C) 67+ år |
(B) 24+ år |
(C) 24+ år |
Dalarna |
19 % |
13 % |
18 % |
6 % |
16 % |
Gävleborg |
8 % |
5 % |
10 % |
2 % |
12 % |
Västernorrland |
14 % |
9 % |
14 % |
3 % |
14 % |
|
|
|
|
|
|
Jämtland |
14 % |
10 % |
14 % |
4 % |
15 % |
Västerbotten |
6 % |
4 % |
8 % |
2 % |
11 % |
Norrbotten |
12 % |
7 % |
12 % |
3 % |
12 % |
Riket |
13 % |
9 % |
13 % |
4 % |
11 % |
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
Tabell 15.19 visar hur intäkten per patient för folktandvården i medel- tal i riket förändras som en konsekvens av reformen. Det tas inte hänsyn till några dynamiska effekter i tabellen. Vid införandet av tio- tandvård för patienter 67 år eller äldre beräknas intäkten per patient inklusive kommuntypstillägg bli oförändrad. Detta gäller i princip även vid en fullt utbyggd reform som inkluderar patienter 24 år och äldre. Utan kommuntypstillägg beräknas dock intäkten per patient i folk- tandvården sjunka med 500 kronor om reformen införs för patienter 24 år eller äldre. Motsvarande siffra vid ett införande av tiotandvård för personer 67 år eller äldre bedöms till 200 kronor per patient.
Tabell 15.19 Intäkt per patient för folktandvården före och efter reform. Samtliga patienter 67 år eller äldre samt patienter 24 år eller äldre
År 2027. Statisk effekt (inga beteendeförändringar). Medelvärde i kronor
|
Före reform |
Efter reform |
Efter reform med tillägg |
|
|
|
|
67 år eller äldre |
|
|
|
Landsbygd |
5 100 |
4 900 |
5 200 |
|
|
|
|
Blandad |
5 000 |
4 700 |
4 900 |
Storstad |
5 000 |
4 900 |
4 900 |
Totalt |
5 000 |
4 800 |
5 000 |
24 år eller äldre |
|
|
|
Landsbygd |
5 100 |
4 600 |
5 300 |
Blandad |
5 000 |
4 500 |
4 900 |
Storstad |
5 000 |
4 500 |
4 500 |
Totalt |
5 000 |
4 500 |
4 900 |
Källa: Egna beräkningar, Försäkringskassan, Statistiska centralbyrån.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
Det är stor skillnad i intäkt per patient mellan de privata och de regionala vårdgivarna (jämför tabell 15.16 med tabell 15.19). Intäk- ten per patient är betydligt högre för de privata vårdgivarna. Det beror på att äldre patienter med höga tandvårdskostnader i högre grad be- söker privata vårdgivare, medan yngre patienter med låg tandvårds- konsumtion i högre grad besöker folktandvården.
Abonnemangstandvård – Frisktandvård inom folktandvården
Abonnemangstandvård innebär att patienten ingår ett avtal med vård- givaren om att få tandvård till en fast månatlig premie under tre år.28 Innan patienten tecknar avtal utförs en undersökning hos folktand- vården och den tandvårdsbehandling som patienten behöver utförs innan avtal tecknas. Därefter placeras patienten i en riskklass med en premie som ska avspegla tandhälsan och risken att drabbas av sjuk- domar och skador i munhålan.29 Abonnemangstandvården domine- ras av unga patienter. Av de 476 000 patienter med abonnemang som besökte folktandvården 2023 var 212 000 patienter, eller 45 procent, yngre än 40 år. Endast 42 400 patienter, eller 9 procent, var 67 år eller äldre. Att patienterna med abonnemang är relativt unga indikerar att en hög andel av patientgruppen har en relativt god tandhälsa och att risken att de ska utveckla sjukdomar och skador i munhålan är för- hållandevis låg. Åldersfördelningen i patientgruppen innebär att in- divider med högre risk att drabbas av omfattande tandvårdskostnader i lägre utsträckning verkar välja att teckna avtal. En rimlig förklaring till detta skulle kunna vara att dessa patienter anser att premien blir för hög och att de därför föredrar att nyttja det statliga högkostnads- skyddet. Premien för abonnemangsavtalet ersätts inte inom ramen för högkostnadsskyddet. En konsekvens av utredningens förslag om förstärkt högkostnadsskydd innebär att det, allt annat lika, blir eko- nomiskt förmånligare för patienter att nyttja tiotandvård i stället för abonnemangstandvård. På sikt skulle därför antalet patienter med abonnemang kunna minska och antalet som nyttjar det förstärkta hög- kostnadsskyddet kunna öka. Att åldersgruppen 67 år och äldre är rela- tivt få i abonnemangstandvården innebär dock att antalet patienter som övergår från abonnemangstandvård till tiotandvård förväntas bli
28Patienten har möjlighet att säga upp avtalet när som helst under pågående avtalsperiod.
29Ett abonnemangsavtal innebär att patienten kan periodisera tandvårdskostnaderna och skydda sig mot plötsliga och oförutsedda höga tandvårdskostnader.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
begränsat vid införandet av tiotandvård för denna åldersgrupp. På längre sikt och med en fullt utbyggd reform kan däremot en större andel av abonnenterna i stället välja att omfattas av utredningens för- slag om tiotandvård.
Förslagen att ta bort ekonomiska särregler för asylsökande och för vissa utlänningar som saknar nödvändiga tillstånd
Utredningen bedömer att folktandvårdens bemötande av asylsökande kommer att förändras på en punkt till följd av utredningens förslag. I dag kan folktandvården i de flesta fall nöja sig med att kontrollera att patienten har ett LMA-kort eller kan vara massflykting innan folk- tandvården kan sluta sig till att patienten ska debiteras 50 kronor. Utredningens förslag innebär ett ytterligare arbetsmoment i eftersom Migrationsverket i vissa fall ska debiteras i efterhand. Det blir även viktigare för regionen att hålla reda på vem som saknar nödvändiga tillstånd att vistas i Sverige. De personerna ska nämligen alltid betala fullt pris.
Utredningens förslag innebär att regionerna ska få ersättning för faktiskt utförd tandvård från Migrationsverket i stället för den nuva- rande schablonersättningen när det gäller vuxna asylsökande. Schablon- ersättningen till regionerna föreslås sänkas med 23 miljoner kronor och ersättning för faktiskt utförd tandvård från Migrationsverket till regionerna ökar med 23 miljoner kronor. Detta innebär att den finan- siella situationen blir oförändrad för regionerna. Samtidigt kan det komma att ta tid innan Migrationsverket betalar ut pengar. Som redo- visats ovan ligger handläggningstiden i snitt runt nio månader. Om verket delvis avslår ansökan kan processen ta betydligt längre tid.
För utlänningar utan nödvändiga tillstånd och asylsökande vars rätt till bistånd från Migrationsverket har upphört kommer det inte att finnas någon särregel om att tandvårdsbehandlingen ska kosta 50 kronor. Dessa utlänningar kommer om de inte har egna medel att uppmanas att söka ekonomiskt bistånd hos socialtjänsten. Som ut- redningen har konstaterat ovan finns det inget underlag som tillåter en annan slutsats än att väldigt få utlänningar i denna grupp har råd att betala för tandvård som inte kan anstå med egna medel. Det finns vidare utredningssvårigheter eftersom det får anses svårare för en en- skild att visa att det saknas medel än att det finns medel. Det går även att befara att många av utlänningarna i den här gruppen kommer att
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
avstå från att söka ekonomiskt bistånd och att betala för sin tand- vård. Erfarenheten från tiden innan särregler fanns för utlänningar utan nödvändiga tillstånd är att det i praktiken ofta var regionen som fick finansiera utlänningarnas tandvård. Den sammantagna bedömningen är därför att utredningens förslag kommer att leda till administrativt merarbete och risk för intäktsbortfall för folktandvården.
15.5.3Konsekvenser för tandvårdspersonal
Förslaget om tiotandvård
Utredningen bedömer att den föreslagna reformen med dess pris- reglering kan komma att påverka personalen i tandvården. En regler- ing som begränsar vårdgivarens ekonomiska förutsättningar kan dels leda till sämre löneutveckling, dels till en minskad efterfrågan av per- sonal, särskilt inom den privata tandvården. Sämre ekonomiska vill- kor för tandvårdsföretag kan utöver sämre löneutveckling också med- föra sämre arbetsvillkor i andra avseenden. Krav på ökad produktivitet kan innebära högre arbetsbelastning, ökad stress och sämre flexibi- litet exempelvis avseende möjligheter att arbeta deltid. Sammantaget kan dessa förändringar påverka tandvårdsyrkenas attraktivitet nega- tivt. Samtidigt förväntas förslaget om tiotandvård skapa en ökad efter- frågan på tandvård från patienterna. Ökad efterfrågan innebär gene- rellt sett positiva effekter på marknaden och bättre förutsättningar för tillväxt och lönsamhet. Hur de sammantagna effekterna av refor- men påverkar personalen inom tandvården är svårbedömt. Folktand- vården påverkas inte på samma sätt av prisregleringen som de privata vårdgivarna. För personal inom folktandvården kan den av regeringen föreslagna sänkningen av åldersgränsen för barn och unga vuxna till 19 år30 innebära frigörande av personella resurser som i stället genom tiotandvårdens patienter kan erbjudas ett mer varierande behandlings- panorama.
Tandläkarförbundet har till utredningen framfört en oro för effek- ten av reformen på tandläkares arbetsvillkor och påpekar vikten av att dagens struktur på marknaden bibehålls med såväl offentlig som privat tandvård. Sämre marknadsmässiga villkor i det statliga syste- met kan leda till en risk för att vissa vårdgivare i stället väljer att stå utanför systemet. Det är enligt förbundet väsentligt med en fortsatt
30Prop. 2023/24:158 Ändrad åldersgräns för avgiftsfri tandvård.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
attraktivitet till tandläkaryrket även i framtiden. En annan farhåga som framförs är oro för att behandlaren tvingas öka resandet i tjäns- ten. Sveriges Tandhygienistförening, STHF, har lyft till utredningen att arbetsmiljön inom tandvården är ansträngd och att bristen på tand- hygienister skapar en hög arbetsbelastning. STHF hyser därför en oro över att effekterna av föreslagen reform kan leda till en ökad belast- ning, en försämrad arbetsmiljö och försämrade arbetsvillkor.
Förslagen om att ta bort ekonomiska särregler för asylsökande och för utlänningar som saknar nödvändiga tillstånd
Som beskrivits i kapitel 3 var ett skäl till att införa de ekonomiska särreglerna att förbättra arbetsmiljön för personalen. Personal inom hälso- och sjukvård ställdes förr inför svåra avvägningar vilka upp- levdes komma i konflikt med etiska principer. Även med utredningens förslag kvarstår en svårighet eftersom personalen måste ta ställning till om en utlänning överhuvudtaget kan anses vara asylsökande eller sakna nödvändiga tillstånd. Den schabloniserade prissubventionen inne- bär att personal på kliniker i dag i stor utsträckning befriats från att ifrågasätta patienters angivna migrationsrättsliga status och att driva in utlänningars betalningar. Med tanke på dessa utlänningars utsatta ekonomiska läge går det inte att bortse från att detta haft en positiv inverkan på arbetsmiljön. Vidare har den enhetliga prissubventionen inneburit att det ur ekonomisk synvinkel har liten betydelse hur en viss utlänning klassificeras, så länge förutsättningarna för subventionerat pris varit uppfyllda. Mot det som nyss anförts bör samtidigt invändas att utredningen även har uppgifter om att dagens system kan föranleda överdebiteringar, inte minst från privata tandvårdsgivares sida. Dess- utom måste personal även i dag ifrågasätta patienters migrationsrätts- liga status, exempelvis om en patient påstår sig vara papperslös trots att denne är folkbokförd i Sverige.
Utredningens förslag kommer dock att öka pressen på persona- len vid klinikerna att göra rätt bedömning av de berörda utlänningar- nas migrationsrättsliga status, eftersom vårdgivaren annars riskerar att få svårigheter att driva in betalning för den utförda tandvården. Den här beskrivna effekten får anses utgöra en negativ konsekvensens för tandvårdspersonalens arbetsmiljö.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
15.6Konsekvenser för statliga myndigheter
15.6.1Försäkringskassan
Utredningens bedömning är att den föreslagna reformen kommer att ställa krav på utvecklings- och förberedelsearbete på myndigheten. Det gäller it-utveckling, vissa informationsinsatser samt visst före- skriftsarbete.
Försäkringskassan kommer även att behöva utöka sitt kontroll- arbete och ändra sina riktlinjer för avanslutning med anledning av de ändringar som utredningen föreslår när det gäller vårdgivares skyldig- heter, prisregleringen och förutsättningar för avanslutning från det elektroniska systemet för statligt tandvårdsstöd. Det är betydelse- fullt att det utökade kontrollarbetet inte tränger undan de redan be- fintliga efterhandskontrollerna som genomförs i dag.
Förslaget om att patienten ska delges information om utbetald tandvårdsersättning kommer dels att leda till ett ökat handläggnings- arbete hos Försäkringskassan med anledning av fler patientkontak- ter, dels till portokostnader för brev till dem som inte har myndig- hetsbrevlåda digitalt. Möjligheten för patienten att logga in genom direktåtkomst för att komma åt tandvårdsuppgifter kommer att kräva viss it-utveckling.
Utredningen har underhand inhämtat myndighetens bedömning av de kostnader som bedöms uppstå som en konsekvens av förslagen. De engångsvisa utvecklingskostnaderna beräknas av myndigheten till cirka 20 miljoner kronor och de permanenta kostnaderna för att delge information om utbetald tandvårdsersättning med mera till cirka 20 mil- joner kronor årligen. En närmare redovisning av utredningens bedöm- ning återfinns i kapitel 12.
De engångsvisa utvecklingskostnaderna på 20 miljoner kronor bygger på ett ikraftträdande av reformen tiotandvård den 1 januari 2027. Som framgår av kapitel 12 har Försäkringskassan till utred- ningen framfört att de förslag som lämnas medför omfattande behov av utveckling i det it-system som Försäkringskassan använder sig av för att administrera det statliga tandvårdsstödet. Försäkringskassan har beslutat att avveckla sitt nuvarande it-system till följd av att systemet når slutet av sin livslängd och för att ersätta det systemet med ett nytt system som ska börja användas 2027. Om förändringarna träder i kraft före 2027 innebär det att Försäkringskassan måste genomföra utveck- lingsinsatser i såväl det nuvarande som det nya systemet. Myndig-
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
heten har inte lämnat någon kostnadsbedömning till utredningen för förändringar i nuvarande it-system inför ett ikraftträdande år 2026. Myndigheten har framfört att utveckling i det nuvarande systemet med- för risker för störningar, vilket riskerar att hindra utbetalningar av det statliga tandvårdsstödet. Försäkringskassan bedömer att de föreslagna ändringarna bör realiseras i det nya systemet 2027. Försäkrings- kassan har avslutningsvis meddelat utredningen att det behöver göras ytterligare beräkningar vid myndigheten för att Försäkringskassan ska få full kostnadstäckning för de förändringar som föreslås i ut- redningen.
15.6.2Tandvårds- och läkemedelsförmånsverket
Utredningens bedömning är att den föreslagna reformen kommer att ställa krav på visst utvecklings- och förberedelsearbete på myndig- heten. Det gäller framför allt föreskriftsarbete. Kostnaderna beräk- nas uppgå till 5 miljoner under 2026. En närmare redovisning av ut- redningens bedömning om detta återfinns i kapitel 12. Utredningen föreslår även att TLV ges i uppdrag att följa upp och utvärdera kon- sekvenser och effekter av reformen tiotandvård. TLV tillförs 2 miljo- ner per år under sex år för uppdragets genomförande (se kapitel 12).
15.6.3Socialstyrelsen
Utredningen föreslår att Socialstyrelsen ges i uppdrag att följa upp konsekvenser och effekter av reformen på munhälsan i befolkningen. Uppdraget ska lämnas vid reformens ikraftträdande och pågå i tre år samt därefter integreras i myndighetens reguljära uppföljning på om- rådet. Kostnaderna beräknas uppgå till 0,5 miljoner kronor per år under de tre första åren.
Socialstyrelsen har ett normerande uppdrag samt ett uppdrag att styra med kunskap avseende socialtjänst.31 Det ankommer således i första hand på Socialstyrelsen att vidta informationsinsatser gente- mot kommunerna med anledning av deras utvidgade ansvar att betala ut ekonomiskt bistånd för tandvård som inte kan anstå. Utredningens
31Se bland annat 7 § förordningen (2015:284) med instruktion för Socialstyrelsen och förord- ningen (2015:155) om statlig styrning med kunskap avseende hälso- och sjukvård och social- tjänst.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
bedömning är emellertid att denna uppgift kan integreras i de befint- liga uppdragen och att kostnaderna därför ryms inom anslagen ram.
15.6.4Migrationsverket
Den totala kostnaden för tandvård till asylsökande beräknas till 23 mil- joner kronor för år 2022. Utredningens förslag är att asylsökande och förvarstagna med egna medel ska betala för sin tandvård. Det är Migrationsverket som ska ersätta regionen med den faktiska kost- naden för tandvården. Kostnaden för tandvård behöver som en konse- kvens av utredningens förslag exkluderas från den schablonersättning som Migrationsverket i dag betalar till regionerna för hälso- och sjuk- vård. Cirka 23 miljoner kronor i lägre utbetald schablonersättning år 2022 motsvarar ungefär en sänkning av schablonersättningen per vuxen individ (19–60 år) och kvartal från 4 435 till 4 247 kronor och per äldre individ och kvartal (60 år eller äldre) från 5 635 till 5 396 kro- nor. Utredningens förslag innebär således att utbetald schablonersätt- ning för asylsökande sjunker med 23 miljoner kronor samtidigt som Migrationsverkets utbetalningar för specificerad tandvård till regio- nerna ökar med ett motsvarande belopp. Ett centralt antagande för ett sådant utfall är att målgruppens besöksfrekvens blir oförändrad. När den enskilde själv ska betala för tandvården kan emellertid en beteendeeffekt bli att färre besöker tandvården. I de fall individer har egna medel till tandvård uppstår en besparing hos Migrationsverket.
För att kunna beräkna i vilken mån asylsökande och förvarstagna har egna medel har utredningen eftersökt statistik som visar i vilken utsträckning asylsökande klarar sig utan dagersättning och således kan förutsättas klara sin dagliga livsförsel utan stöd. Emellertid har det inte gått att få samlad statistik som på ett tillförlitligt sätt visar an- delen asylsökande som har egna medel. Baserat på de uppgifter som kunnat inhämtas gör utredningen dock antagandet att asylsökande och förvarstagna endast i undantagsfall har tillräckliga egna medel för att betala för tandvård som inte kan anstå.
Utredningens förslag innebär att Migrationsverket kommer att behöva hantera nya ärenden om tandvårdsersättning från regionerna. År 2022 beräknas 8 100 vuxna asylsökande ha besökt tandvården. Migrationsverket kommer även att behöva ta ställning till om dessa asylsökande, och därtill de förvarstagna, ska återbetala delar av eller
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
hela tandvårdskostnaden. Det är en ny ärendetyp även om Migrations- verket redan i dag gör sådana prövningar för boendekostnader. In- komsterna och tillgångarna för vissa av utlänningarna, exempelvis asylsökande med boende i områden med sociala och ekonomiska ut- maningar, kommer i många fall att vara okända för Migrationsverket varför utredningarna emellanåt kan bli omfattande. I vissa fall kan dock utlänningar redan betala Migrationsverket för sitt boende. Deras inkomstsituation kommer därför att vara känd för verket.
Utredningen bedömer att handläggningskostnaderna vid Migra- tionsverket kan komma att öka med omkring 8 miljoner kronor som en konsekvens av utredningens förslag. Det saknas uppgift om styck- kostnad för ärenden enligt den lagstiftning som gäller mottagande av asylsökande med flera. I beräkningen av Migrationsverkets handlägg- ningskostnad används därför styckkostnaden för en jämförbar för- mån där det finns tillgång till uppgift om styckkostnad. Utredningen har valt styckkostnaden för ärenden om bostadsbidrag vid Försäkrings- kassan, eftersom det är en förmån där den försäkrades betalnings- förmåga och familjesituation ingår i prövningen. Denna styckkost- nad uppgick till 1 019 kronor per beslut år 2023.32 Det måste dock anses osäkert om utredningens jämförelse är relevant, inte minst med tanke på att Migrationsverkets handläggning innehåller färre auto- matiserade inslag än Försäkringskassans.
Utredningen har övervägt vilka kostnader Migrationsverket kom- mer att ha för att genomföra reformen. Migrationsverket har inte kunnat uppskatta en preciserad kostnad men har anfört att den före- slagna reformen skulle medföra kostnader för vissa utvecklings- och förberedelsearbeten. Utredningen kan å ena sidan se att Migrations- verket kommer att behöva ta fram rutiner och vägledning för regio- nernas ansökningar om ersättning för tandvårdsbehandlingar av asyl- sökande. Detsamma gäller den prövning som måste ske av de berörda utlänningarnas egna medel. I det arbetet ingår också att informera regionerna om rutinerna. Å andra sidan rör det sig om en rutin som redan finns när det gäller förvarstagna och som har sin förebild i kost- nader för kost och logi när det gäller prövningen av utlänningarnas tillgångar. En skillnad är dock att prövningen ska avse förfluten tid. Utredningens sammantagna bedömning är att verket kommer att ha genomförandekostnader, inte minst för att informera regionerna om de förändrade arbetsprocesserna. I avsaknad av en preciserad uppskatt-
32Försäkringskassans årsredovisning 2023, 2024, s. 47.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
ning anser utredning att ett rimligt antagande är att verkets kostna- der kommer att uppgå till fem miljoner kronor. Det motsvarar TLV:s kostnader för att genomföra reformen tiotandvård.
I någon mån skulle i praktiken kostnadseffekterna i form av ökad egen finansiering, lägre besöksfrekvens samt ökade handläggnings- kostnader kunna ta ut varandra. Den ökade kostnaden för handlägg- ning blir dock sannolikt högre än den besparing som uppstår när in- dividerna själva betalar för tandvården.
I utredningen har varken sakkunnig eller expert från Justitiedeparte- mentet respektive Migrationsverket deltagit. Utredningen har därför underhand inhämtat synpunkter på utredningens förslag. Migrations- verket har anfört att verket avstyrker att det ska ansvara för att ta ut avgifter för tandvård för asylsökande samt personer som hålls i förvar.
Verket har även anfört bland annat följande. Det som föreslås är i realiteten en ny särreglering för asylsökande. Den asylsökande skulle beviljas en kredit och anstånd med betalning på upp till flera år. Cirka
74procent av de asylsökande får i dag avslag på sina asylansökningar. Det är i princip omöjligt att driva in dessa fodringar i de ursprungs- länder som de flesta asylsökande kommer ifrån. Det går att fråga sig hur det blir om en asylsökande hade råd att betala tandvården för två år sedan när tandvården gavs, men inte när Migrationsverket beslutar om att den asylsökande ska betala i efterskott. För förvarstagna som kort därefter verkställts till hemlandet blir det ännu svårare att be- sluta om ersättning, fakturera och driva in fordringar.
Migrationsverket ifrågasätter metoden att använda beräkningar av vad en ärendetyp kostar på Försäkringskassan. Försäkringskassan kan ha kommit längre med sin digitalisering och har ansökningsfor- mulär och ärendehandläggningssystem i elektronisk form. I dagsläget handläggs ansökningar från regionerna för kostnadskrävande vård av Migrationsverket på papper och utbetalningarna sker i ett system där ingen vidareutveckling sker.
Det kan ibland vara svårt i början av ett ärende att veta om det rör sig om en person som fördrivits på grund av kriget i Ukraina eller om en person som ska ha en normal asylprocess, vilket innebär att en person kan gå från att vara asylsökande till att sedan handläggas som en person som ansökt om tillfälligt skydd. Det är även otydligt när en person kommer att omfattas av det föreslagna förfarandet med statlig ersättning och beslut om återbetalning av tandvårdskost- nader och när personen i stället ska hänvisas till socialtjänst. Verket
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
ställer sig tveksamt till förslaget att för dem som håller sig undan in- föra en möjlighet att få bistånd för tandvårdskostnader enligt social- tjänstlagen. Principiellt sett bör den som omfattas av LMA i första hand få ekonomiskt bistånd enligt den lagen.
Migrationsverket har även pekat på risken för att utredningens för- slag blir svårt att genomföra om Utredningen om ett ordnat initialt mottagande av asylsökande föreslår lösningar inom övrig hälso- och sjukvård och för mottagandesystemet i stort, vilka inte går att förena med nu aktuellt förslag.
15.6.5Sveriges domstolar
Utredningens förslag om utökade möjlighet för Försäkringskassan att avansluta vårdgivare kan leda till ett ökat antal mål i allmän förvaltnings- domstol. Förslaget om tiotandvård förväntas dock minska antalet mål vilket antas leda till oförändrad belastning på domstolarna totalt sett.
Utredningens förslag om att stödet för tandvård till vissa utlän- ningar ska ändra form från en schabloniserad låg avgift till ett kon- tant stöd kommer att leda till att fler beslut blir möjliga att överklaga. Beslut om bistånd enligt både LMA och socialtjänstlagen är möjliga att överklaga i dag. Utredningen föreslår att överklagandebestämmel- sen i LMA även ska gälla för beslut om återbetalning till Migrations- verket av kostnader för tandvård. En potentiell konsekvens av ut- redningens förslag i denna del är därför ett ökat antal mål i allmän förvaltningsdomstol.
15.7Konsekvenser för kommuner och regioner
15.7.1Förslaget om tiotandvård samt förändringar av ATB och STB
Utredningens förslag om förändringar av det statliga tandvårdsstödet får inga direkta ekonomiska eller andra konsekvenser för kommu- nerna. Det är folktandvården i regionerna som påverkas av förslagen om tiotandvård samt av förändringarna av ATB och STB. För en redogörelse av dessa konsekvenser se avsnitt 15.5.2. Om tiotandvård införs för fler åldersgrupper än patienter som är 67 år eller äldre kan dock en konsekvens bli att färre personer ansöker om ekonomiskt
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
bistånd för tandvårdskostnader. Det skulle i så fall innebära lägre kost- nader för kommunerna.
15.7.2Förslagen att ta bort ekonomiska särregler för asylsökande och för vissa utlänningar som saknar nödvändiga tillstånd
Kommunerna
Utredningens förslag innebär förändringar för kommunernas social- tjänstverksamheter. Frågor om debitering av tandvård som inte kan anstå för utlänningar utan nödvändiga tillstånd eller med ett laga- kraftvunnet avlägsnandebeslut hanteras i dag uteslutande genom vård- givarnas försorg. De debiterar patienten 50 kronor efter att ha tagit ställning till patientens migrationsrättsliga status och utfört behand- lingen. Utredningen föreslår att utlänningar som saknar nödvändiga tillstånd och som har egna medel själva ska betala för sin tandvård. Saknas egna ekonomiska resurser ska individerna kunna ansöka eko- nomiskt bistånd enligt socialtjänstlagen. Bedömningen är dock att det är få utlänningar utan nödvändiga tillstånd som kommer att ha egna medel till tandvård. Det ska nämnas att kommunerna kommer att påverkas olika av förslagen med tanke på att andelen så kallade papperslösa varierar mellan kommunerna.
För landets socialtjänster innebär det en ökning av antalet ären- den om stöd för tandvård men också att nya kategorier av personer söker stöd för tandvård. I dag utesluts nämligen personer som om- fattas av LMA från möjligheten att ta emot visst ekonomiskt bistånd med stöd av socialtjänstlagen.
Utredningen kan se att ytterligare ansvar för stöd för tandvård kan riskera att belasta landets socialtjänster förhållandevis hårt med tanke på att dessa individer ofta saknar upparbetade kontakter, vilket i sin tur beror på att möjligheterna att få ekonomiskt bistånd i andra fall än akuta nödsituationer är ytterst begränsade. Individerna i grup- pen kan hålla sig undan och sakna fast adress och andra kontaktupp- gifter. Ofta behärskar de inte svenska. En socialtjänstutredning be- döms främst komma att innehålla den enskildes egen utsaga och de flesta kommer sannolikt att vara i behov av ekonomiskt bistånd för den utförda tandvården.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
Enligt den datainsamling som utredningen genomfört med stöd av SKR beräknas 1 800 patienter som saknar nödvändiga tillstånd ha besökt tandvården under 2022. Kostnaden för denna tandvård beräknas till omkring 12 miljoner kronor. Kostnaden för ekonomiskt bistånd hos socialtjänsten skulle därmed kunna öka i denna storleksordning som en konsekvens av utredningens förslag. Inklusive handläggnings- kostnader bedöms summan bli 14 miljoner kronor.
Utredningen har vid sin beräkning använt sig av samma styck- kostnad som när det gäller Migrationsverkets handläggning av ären- den om återbetalning. Utredningen har försökt att fastställa styck- kostnaden för ärenden om ekonomiskt bistånd, men valt att inte uppskatta en sådan siffra eftersom ingen av de aktörer som utredningen vänt sig till har kunnat bidra till att uppskatta en sådan. I det skedet framstår det som om en uppskattning baserad på en annan men nära- liggande förmånstyp är den mest lämpliga modellen för en estimerad kostnad. Det går att kritisera denna jämförelse med tanke på att en prövning av kostnader för tandvård som inte kan anstå sannolikt inte kan ske med samma regelbundna intervall som bostadsbidrag. Sam- tidigt är det utredningens bedömning att de flesta utlänningar utan nödvändiga tillstånd saknar egna medel och att socialnämnden därför i praktiken enbart i de ärenden där det går att ifrågasätta behovet av behandlingen inte kan grunda sitt beslut på den enskildes uppgifter utan måste begära in ytterligare handlingar.
I sammanhanget vill utredningen fästa vikt vid att såväl Utred- ningen om drivkrafter och möjligheter i försörjningsstödet som Utred- ningen om ett ordnat initialt mottagande av asylsökande har uppdrag att lämna förslag som kan bli svåra att förena med det nu aktuella förslaget. Vid den tidpunkt då detta betänkande går i tryck är de nämnda utredningarnas förslag ännu inte publicerade. Det finns en risk för att den lösning som utredningen utformat, för det fall den genomförs tillsammans med de andra utredningarnas förslag, leder till att social- tjänstens uppdrag i förhållande till utlänningar utan nödvändiga till- stånd blir mindre konsistent.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
Regionerna
De ekonomiska konsekvenserna för folktandvården beskrivs i av- snitt 15.5.2. Utredningen föreslår att utlänningar som saknar nöd- vändiga tillstånd och som har egna medel själva ska betala för sin tand- vård. Saknas egna ekonomiska medel ska individerna kunna ansöka ekonomiskt bistånd enligt socialtjänstlagen. Om samtliga i gruppen saknar egna medel och därför ansöker om ekonomiskt bistånd för tandvård kommer regionernas kostnader att sjunka med 12 miljoner kronor och kommunernas kostnader öka med samma belopp, exklusive handläggningskostnader. Kostnaderna för handläggning av 1 800 ären- den beräknas till 2 miljoner kronor. Enligt den kommunala finan- sieringsprincipen innebär utredningens förslag att statsbidragen till regionerna minskas med 12 miljoner kronor och att statsbidragen till kommunerna ökar med 14 miljoner kronor. Summan 12 miljoner kro- nor utgör en liten del av de totala utgifterna för hälso- och sjukvård för så kallade papperslösa. Enligt SKR uppgick kostnaderna hälso- och sjukvård inklusive tandvård för utlänningar utan nödvändiga till- stånd i de tre storstadsregionerna Stockholm, Västra Götaland och Skåne till 282 miljoner kronor år 2022.
15.8Övriga konsekvenser
15.8.1Betydelse för den kommunala självstyrelsen
Förslaget om reglerat pris på tiotandvård utgör en inskränkning i regionernas självbestämmande
En inskränkning i den kommunala självstyrelsen bör enligt 14 kap. 3 § regeringsformen inte gå utöver vad som är nödvändigt med hän- syn till de ändamål som har föranlett den.
Av patienter som får tandvård som avses i 7 § 2 och 3 tandvårds- lagen får regionen ta ut vårdavgifter enligt grunder som regionfull- mäktige bestämmer, om inte något annat är särskilt föreskrivet. Andra punkten i nämnda paragraf avser specialisttandvård för personer från och med det år då de fyller 24 år, och tredje stycket avser övrig tand- vård för personer från och med det år då de fyller 24 år i den om- fattning som regionen bedömer lämplig. Utredningens förslag inne- bär att denna rätt att ta ut vårdavgifter begränsas. Med förslaget är ersättningen för sådan tandvård som omfattas av tiotandvård bestämd
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
till maximalt referenspris. Regionfullmäktiges möjlighet att besluta om högre avgifter för sådan tandvård upphör därmed. För utredningens argument för reglerat pris på tiotandvård hänvisas till kapitel 12 och för de ekonomiska konsekvenserna för regionerna hänvisas till av- snitt 15.7.2 i detta kapitel. Utredningens sammanvägda bedömning är att den inskränkning i den kommunala självstyrelsen som förslaget innebär inte går utöver vad som är nödvändigt med hänsyn till de ända- mål som har föranlett den.
Förslagen att ta bort ekonomiska särregler för asylsökande och för vissa utlänningar som saknar nödvändiga tillstånd
Utredningens förslag om att ta bort ekonomiska särregler för asyl- sökande och för utlänningar som saknar nödvändiga tillstånd, kan i huvudsak inte anses påverka regionernas självstyrelse på annat sätt än att regionerna kommer att få större frihet att bestämma priset i förhållande till flera grupper av utlänningar som i dag betalar endast 50 kronor för sin tandvård. Att utredningen i denna del föreslår att anslagen ska minskas i motsvarande mån följer av den kommunala finansieringsprincipen. Om förslag innebär att kommunal verksam- het ska utföras billigare eller dyrare än tidigare ska de statliga bidragen minskas eller ökas i motsvarande mån.33 Att förslagen i övrigt kan komma att innebära förändrade administrativa rutiner får anses ha liten påverkan på regionernas självstyrelse.
När det gäller kommunerna är påverkan på den kommunala själv- styrelsen betydligt större. Utredningens förslag innebär en förflytt- ning av ansvar för stöd för tandvårdsåtgärder från staten till kom- munerna. Socialtjänstlagstiftningen utgör det yttersta skyddsnätet och beroende på om de är skyddssökande eller inte omfattas de berörda utlänningarna redan av socialtjänstens ansvar i många andra frågor, om än i begränsad omfattning. Socialtjänsterna kan dessutom redan i dag bevilja boende i Sverige ekonomiskt bistånd för tandvård. De kan därför förutses ha upparbetade rutiner för hur sådana ansökningar ska handläggas. Antalet utlänningar utan nödvändiga tillstånd att vistas i Sverige måste också enligt utredningens beräkningar anses vara för-
33Jfr prop. 1991/92:150 med förslag om slutlig reglering av statsbudgeten för budgetåret 1992/93,
m.m.del II, s. 24 ff.; bet. 1991/92:FiU29 Den kommunala ekonomin; rskr. 1991/92:345 prop. 1993/94:150 Förslag till slutlig reglering av statsbudgeten för budgetåret 1994/95, m.m., bilaga 7, avsnitt 2.5.1, bet. 1993/94:FiU19 Den kommunala ekonomin, och rskr. 1993/94:442.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
hållandevis litet i jämförelse med det totala antalet mottagare av eko- nomiskt bistånd från landets socialtjänster. Att kostnaden för dessa administrativa åtgärder kan komma att bli höga har utredningen be- aktat i sina beräkningar av förändrade anslag ovan.
Utredningens sammantagna slutsats är att landets kommuner till- sammans med sina socialtjänster är de som är mest lämpade att hand- lägga ett stöd för tandvårdskostnader som inte ska bygga på särregler för vissa utlänningar. Mot denna bakgrund är det utredningens be- dömning att den föreslagna reformen inte kan anses inskränka den kommunala självstyrelsen mer än är nödvändigt med hänsyn till de ändamål som har föranlett den.
15.8.2Betydelse för brottsligheten och det brottsförebyggande arbetet
Utredningen kan konstatera att ett mer generöst stöd och minskat betalningsansvar för patienten ökar risken för fusk i form av över- utnyttjande och att felaktiga uppgifter lämnas om patientens betal- ningar. För en vårdgivare som får fullt kommuntypstillägg på en be- handling kommer patientens andel av den totala ersättningen att bli mycket låg, vilken torde öka risken för att vårdgivare inte redovisar patientens andel av betalningen på rätt sätt. Det går inte heller att komma ifrån en förhöjd risk för omotiverade behandlingar, även om det i dessa fall inte alltid är givet att det är fråga om brottsligt bete- ende. Utredningen kan därför se att ett genomförande av förslaget om så kallad tiotandvård gör det än mer angeläget att genomföra de förslag som utredningen lämnade i delbetänkandet 2023:82. Utred- ningen lämnar även i detta betänkande förslag för att minska risken för brottslighet, bland annat ökade möjligheter för Försäkringskassan att avansluta vårdgivare och bedömningen att Försäkringskassan be- höver öka efterhandskontrollernas innehåll så att även det även kon- trolleras vilken kostnad patienten får betala för utförd vård och be- handling. Utredningen föreslår också att Försäkringskassan i ökad utsträckning ska använda patienten i kontrollen av utförd tandvård genom att meddela patienten beslut om tandvårdsersättning och ge patienten direktåtkomst till sina uppgifter om tandvård.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
15.8.3Betydelse för sysselsättning och offentlig service i olika delar av landet
Utredningen lämnar förslag om ett kommuntypstillägg vars syfte är att påverka sysselsättning och offentlig service (såvitt avser folktand- vården) positivt i olika delar av landet. En redovisning av förslaget och motiven till detsamma återfinns i kapitel 12. Beräkningar och antagan- den om förväntade effekter framgår av tidigare avsnitt i detta kapitel.
15.8.4Betydelse för jämställdhet mellan kvinnor och män
Utredningens bedömning är att utredningsförslagens betydelse för jämställdhet mellan kvinnor och män är marginell. Skillnaderna mellan män och kvinnor när det gäller mun- och tandhälsa samt tandvårds- konsumtion är över lag små. Kvinnor har något bättre tandhälsa och har också något högre besöksfrekvens än män, med undantag för akuta besök där förhållandet är omvänt. Dessa skillnader är emellertid så små att de måste bedömas som försumbara i ett nationellt perspektiv.
15.8.5Betydelse för möjligheterna att nå de integrationspolitiska målen
Det nuvarande riksdagsbundna målet för integrationspolitiken är lika rättigheter, skyldigheter och möjligheter för alla oavsett etnisk och kulturell bakgrund. Det är inte endast formella rättigheter och skyldigheter som avses utan även reella möjligheter och det faktiska resultatet.34
Kapitel 5 visar att utrikes födda besöker tandvården i mindre ut- sträckning än inrikes födda. Men bland patienter som besöker tand- vården genomför utrikes födda fler besök per patient än inrikes födda. Utrikes födda patienter får även en högre genomsnittlig statlig sub- vention än inrikes födda. Detta visar att grupperna konsumerar olika mycket och olika typer av tandvård. Utredningens förslag om tio- tandvård medför att det blir betydligt billigare att besöka tandvården och att personer därigenom i högre grad kan besöka tandvården efter behov. Att färre behöver avstå tandvård av ekonomiska skäl kan ut-
34Jfr SOU 2024:12 Mål och mening med integration.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
jämna de skillnaderna i besöksfrekvens som för närvarande finns mellan inrikes och utrikes födda som är berättigade till statligt tandvårdsstöd.
De lämnade förslagen gällande tandvård som inte kan anstå med- för att skyldigheten för vissa utlänningar att själva tillgodose sina behov blir mer lik boendes skyldighet att sörja för sina egna behov. Trots det menar utredningen att det är tveksamt om detta mål är rele- vant i sammanhanget. De personer som omfattas har ingen etablerad bosättning i Sverige och befinner sig i en mer utsatt situation. De har inte heller rätt till samma tandvård som boende.
Utredningens förslag avseende asylsökande och personer utan nödvändiga tillstånd bedöms sammantaget påverka möjligheterna att nå de integrationspolitiska målen negativt. De patienter som berörs av förslagen kan förväntas få svårare än i dag att få sina behov av tand- vård som inte kan anstå tillgodosedda eftersom tandvårdens tillgäng- lighet blir sämre. Även om utredningen inte anser att förslaget är oförenligt med Sverige internationella förpliktelser menar utredningen att förslaget försämrar de berörda utlänningarnas livsvillkor och möj- ligheter att integreras i samhället för det fall att de vid en senare tid- punkt får tillstånd att vistas och bo i Sverige.
15.8.6Betydelse för den personliga integriteten
Det framgår av artikel 8 i Europeiska unionens stadga om de grund- läggande rättigheterna att var och en har rätt till skydd av de person- uppgifter som rör honom eller henne. Personuppgifter ska behand- las lagenligt för bestämda ändamål och på grundval av den berörda personens samtycke eller någon annan legitim och lagenlig grund. Var och en har rätt att få tillgång till insamlade uppgifter som rör honom eller henne och att vid behov få rättelse. En oberoende myndighet ska kontrollera att dessa regler följs. Var och en har vidare enligt artikel 8 i den europeiska konventionen om skydd för de mänskliga rättig- heterna och de grundläggande friheterna (Europakonventionen) rätt till respekt för bland annat sitt privat- och familjeliv. En offentlig myndighet får inte inskränka åtnjutandet av denna rättighet annat än med stöd av lag och om det i ett demokratiskt samhälle är nödvän- digt med hänsyn till statens säkerhet, den allmänna säkerheten, landets ekonomiska välstånd eller till förebyggande av oordning eller brott eller till skydd för hälsa och moral eller för andra personers fri- och
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
rättigheter. Därtill gäller enligt 2 kap. 6 § andra stycket regerings- formen att var och en gentemot det allmänna är skyddad mot bety- dande intrång i den personliga integriteten, om det sker utan samtycke och innebär övervakning eller kartläggning av den enskildes person- liga förhållanden.
Den behandling av personuppgifter som förslagen medför
Utredningens förslag kommer att leda till flera typer av personupp- giftsbehandling som annars inte hade skett.
Vad gäller förslaget om patientens möjlighet att få tillgång till sina uppgifter genom direktåtkomst och information vid beslut om tand- vårdsersättning hänvisas till avsnitt 13.1.5. För översiktlig redogörelse av personuppgiftshanteringen relaterad till utredningens bedömning om munhälsoprofil se avsnitt 12.2.5.
Vad gäller förslaget om tiotandvård kan Försäkringskassan komma att behöva hantera uppgifter om patienters bosättningskommun på ett sätt som inte är nödvändigt i dag, för att administrera kommun- typstillägg till vårdgivaren. För de EU-medborgare med flera som efter prövning av försäkringstillhörighet har konstaterats ha rätt till statligt tandvårdsstöd och därefter beviljats stöd med stöd av 1 kap. 5 § 2 lagen (2008:145) om statligt tandvårdsstöd kommer Försäk- ringskassan även att behöva hantera uppgifter om var personen eller dennes familjemedlem är förvärvsverksam alternativt arbetssökande för administration av tillägg. Som framgår av kapitel 12 har utred- ningen försökt att undvika ytterligare personuppgiftsbehandling hos vårdgivaren genom att automatisera utbetalningsförfarandet och slopa kravet på ansökan från vårdgivaren. Förutom Försäkringskassans be- handling av patientens bosättningskommun omfattar övrig person- uppgiftsbehandling inom tandvårdsstödet samma uppgifter som i dag, liksom handläggningsproceduren.
Vårdgivare och socialtjänster kommer att behöva hantera nya upp- gifter om patienters migrationsrättsliga status respektive ekonomier. Till skillnad från i dag kan det få viss betydelse för vårdgivaren hur ett utlänningsärende om uppehållstillstånd handläggs. Redan i dag gäller dock att en patient som väljer att hålla sig undan ett avlägs- nandebeslut kan föranleda viss personuppgiftsbehandling hos vård- givaren eftersom detta har betydelse för med stöd av vilken lag som
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
tandvården ska utföras. I den mån så kallade papperslösa söker eko- nomiskt bistånd hos socialtjänsten torde ett klargörande av den migra- tionsrättsliga statusen även i dag vara nödvändig. Utredningen för- slag kommer dock att medföra ett ökat antal sådana ärenden. Det finns överlag också en risk att tandskador som har samband med påstådda skyddsskäl kommer att behöva handläggas på fler nivåer och hos fler myndigheter än i dag. Även här gäller annars att de tandvårdsbehand- lingar som erbjuds inte går utöver vad som hanteras i dag, varför inga typer av uppgifter om tandhälsa i strikt mening behövs hos aktö- rerna. Migrationsverket kommer dock att behöva ta ett större ansvar för att administrera ersättning avseende tandvårdsbehandling och därför behandla uppgifter om tandhälsa i betydligt fler sammanhang än i dag. Det bör även understrykas att Migrationsverket kan komma att behöva utreda fler asylsökandes och förvarstagna ekonomiska tillgångar för att ta ställning till om dessa utlänningar ska betala för sin tandvård. I grunden kan det dock förekomma att Migrationsverket behandlar uppgifter om tandhälsa och ekonomi redan i dag med tanke på att det i lagstiftningen har möjliggjorts visst ekonomiskt bistånd till hälso- och sjukvård från verkets sida.
Bedömning av integritetsrisk
Uppgifter om bostadsadress (eller arbetsplatsområde alternativt där patienten eller dennes familjemedlem är registrerad som arbetssökande) kategoriseras som personuppgift enligt artikel 4.1 Europaparlamentets och rådets förordning (EU) 2016/679 av den 27 april 2016 om skydd för fysiska personer med avseende på behandling av personuppgifter och om det fria flödet av sådana uppgifter och om upphävande av direktiv 95/46/EG (dataskyddsförordningen). Ändamålet för behand- lingen är att lämna tillägg till vårdgivaren för utförd vård och behand- ling inom tiotandvård. Kommunen där patienten är bosatt är förvisso en lokaliseringsuppgift men som sådan är den harmlös. Vid behand- ling av personuppgiften folkbokföringsort ska en i förordningen om statligt tandvårdsstöd given procentsats multipliceras med referens- priset för den behandling som utförts. Beräkningen som sådan utförs i samma ärende om ersättning som redan i dag hanteras vid Försäk- ringskassan enligt 4 kap. 8 § lagen om statligt tandvårdsstöd.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
När personuppgifter förekommer i ett ärende om statligt tand- vårdsstöd inom Försäkringskassan råder sekretess enligt 28 kap. 1 § första stycket 5 offentlighets- och sekretesslagen (2009:400, OSL) för enskilds hälsotillstånd eller andra personliga förhållanden om det kan antas att den enskilde eller någon närstående lider men om upp- giften röjs. Motsvarande sekretessbestämmelse finns för hälso- och sjukvården inklusive tandvården i 25 kap. 1 § samma lag. Tystnads- plikten för hälso- och sjukvårdspersonal och andra anställda eller upp- dragstagare hos enskilda vårdgivare regleras i 6 kap. 12, 13 och 16 §§ patientsäkerhetslagen (2010:659, PSL).
Integritetsrisken för att behandla patientens adress på en över- siktlig nivå, det vill säga bosättningskommun, bedöms för flertalet vara låg givet att de uppgifter som behandlas är av harmlös karaktär och att det är en myndighet som hanterar uppgifterna i sin ordinarie ärendehantering. Det finns dock personer med skyddad folkbokför- ing. Som framgått i flera avsnitt i detta betänkande har utredningen inte sett anledning till någon särskild ordning när det gäller patienter med skyddad folkbokföring eller som av andra skäl behöver hem- lighålla sin bostadsort, utan den fiktiva kommun som Skatteverket anger i folkbokföringen ska tillämpas vid kommuntypstillägget. Enligt 21 kap. 3 § OSL gäller sekretess för uppgift om enskilds bostadsadress eller annan jämförbar uppgift om det av särskild anledning kan antas att den enskilde eller någon närstående till denne kan komma att ut- sättas för hot eller våld eller lida annat allvarligt men om uppgiften röjs. Enligt 3 a § samma kapitel gäller sekretess vidare i ärende vid myndigheter där en part har skyddad folkbokföring för i huvudsak uppgift som lämnar upplysning om var den parten bor om det inte står klart att uppgiften kan röjas utan att den enskilde eller någon närstå- ende till denne kan komma att utsättas för hot eller våld eller lida annat allvarligt men.
När det gäller förslaget om att ta bort ekonomiska särregler har utredningen identifierat ett ökat behov av att ta ställning till en ut- lännings migrationsrättsliga status och ekonomiska förhållanden hos regionerna och kommunernas socialtjänst som en risk för intrång i den personliga integriteten. Till det kommer att det i ärenden om eko- nomiskt bistånd kan komma att förekomma uppgifter som går att härleda till en utlännings påstådda skyddsskäl. Utredningens bedöm- ning är dock att denna behandling är förenad med låga säkerhets- risker givet sekretessbestämmelserna på området. Sekretess gäller en-
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
ligt 21 kap. 5 § OSL för uppgift som rör en utlänning, om det kan antas att röjande av uppgiften skulle medföra fara för att någon utsätts för övergrepp eller lider annat allvarligt men som föranleds av förhållan- det mellan utlänningen och en utländsk stat eller myndighet eller orga- nisation av utlänningar. Ovan har tillämpliga bestämmelser om sekre- tess och tystnadsplikt för tandvården och dess personal nämnts. En motsvarande sekretessbestämmelse för socialtjänsten återfinns i 26 kap. 1 § OSL.
Befintlig reglering av personuppgiftsbehandling
Försäkringskassan behöver behandla de ovan angivna personupp- gifterna för att utföra sin uppgift såvitt gäller att pröva rätten till och betala ut kommuntypstillägg. I och med att utredningen föreslår att behandlingen ska ske med stöd av bestämmelser i förordningen om statligt tandvårdsstöd är behandlingen förenlig med de krav som ställs i artikel 6.3 i kombination 6.1 c, och 6.1 e i dataskyddsförord- ningen. Det vill säga behandlingen vilar på en laglig grund och är nöd- vändig för att Försäkringskassan ska kunna fullgöra en rättslig för- pliktelse och utföra en uppgift av allmänt intresse eller som ett led i myndighetsutövningen. Behandlingen har även stöd i artikel 6.1 b genom att vara nödvändig för att patienten ska kunna fullgöra sitt avtal med vårdgivaren.
I 114 kap. socialförsäkringsbalken finns kompletterande bestäm- melser till dataskyddsförordningen, vilka gäller vid behandling av personuppgifter i verksamhet som avser förmåner och ersättningar som handläggs av Försäkringskassan. Försäkringskassan får i sin hand- läggning av förmåner behandla personuppgifter när det är nödvändigt vid handläggning av ärenden och för att tillgodose behovet av det under- lag som krävs för att bedöma eller fastställa förmåner och ersättningar enligt 114 kap. 8 § 1, 3 och 4 socialförsäkringsbalken.
När det gäller den nya personuppgiftsbehandlingen till följd av de borttagna särreglerna så kommer den också ha stöd i lag och vara nödvändig för att de berörda myndigheterna ska kunna utföra myn- dighetsutövning. Behandlingen är således tillåten enligt artikel 6.1 c och e samt artikel 6.3. De personuppgifter som kan bli aktuella att be- handla kan innehålla uppgifter om utlänningens hälsa. En sådan känslig personuppgift får enligt artikel 9 i dataskyddsförordningen endast be-
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
handlas om bland annat om behandlingen är nödvändig av skäl som hör samman med tillhandahållande av hälso- och sjukvård, behand- ling, social omsorg eller förvaltning av hälso- och sjukvårdstjänster och social omsorg och av deras system när uppgifterna behandlas av eller under ansvar av en yrkesutövare som omfattas av tystnadsplikt. Att det finns bestämmelser om tystnadsplikt framgår ovan. Det finns även kompletterande registerbestämmelser i nationell rätt. De nya administrativa kraven på tandvården får anses rymmas inom till- lämpningsområdet för 2 kap. 4 § första stycket 2 patientdatalagen (2008:355) som tillåter personuppgiftsbehandling för administration som rör patienter och som syftar till att ge vård i enskilda fall eller som annars föranleds av vård i enskilda fall. Även 2 kap. 7 a § samma lag tillåter behandling av känsliga personuppgifter under förutsättning att kraven för detta samt krav på tystnadsplikt i dataskyddsförord- ningen är uppfyllda. Att Migrationsverket får behandla uppgifter, in- klusive känsliga personuppgifter, om utlänningarnas migrationsrätts- liga status, mottagande, tandhälsa, bosättning och andra personliga förhållanden i ärenden om ersättning för tandvård framgår av 2 § 4, 5, 7 och 8, 11 § 1 och 3 samt 14 § första stycket 1 utlänningsdatalagen (2016:27). Inom socialtjänstverksamhet finns motsvarande stöd i 7 § lagen (2001:454) om behandling av personuppgifter inom socialtjänsten.
Inget behov av ny reglering
De här nämnda personuppgiftsbehandlingarna för tiotandvård kom- mer att vila på en laglig grund och vara nödvändiga för att myndig- heten ska kunna fullgöra de skyldigheter i förhållande till vårdgiva- ren som utredningen föreslår. Det bör understrykas att reformen om tiotandvård vilar på befintliga förmånsslag och att förfarandena redan är reglerade inom ramarna för befintlig lagstiftning. Vid sidan om nya ersättningsnivåer och rekvisit för förstärkt högkostnadsskydd till tandvård samt tillägg och kretsar av mottagare av sådant stöd före- slås inga större förändringar som kan ge upphov till behov av ny per- sonuppgiftsreglering.
Ett liknande resonemang kan appliceras på borttagandet av de eko- nomiska särreglerna. Det som skiljer hanteringen av personuppgifter enligt utredningens förslag från den nuvarande situationen är i första hand att regionerna kommer att behöva debitera Migrationsverket i
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
fler fall, varpå verket behöver utreda tandhälsa och framför allt de sökandes inkomst och tillgångar i fler fall, medan socialtjänsterna kom- mer att behöva hantera ärenden där den migrationsrättsliga statusen spelar en viktigare roll än vad som i dag är fallet.
Grundlagsskyddat integritetsskydd enligt regeringsformen
Utredningens bedömning är att Försäkringskassans behandling av patientens bosättningsort, alternativt ort för förvärvsverksamhet, inte innebär ett betydande ingrepp i den enskildes privata sfär. Behand- lingen bedöms nödvändig att tillägget ska kunna lämnas och det finns en tydlig begränsning av de personuppgifter som behandlas.
Utredningen bedömer att 2 kap. 6 § andra stycket regeringsfor- men inte utgör hinder för att ta bort de ekonomiska särreglerna på det sätt som föreslås.
Proportionalitets- och nödvändighetsbedömning
Utredningens sammantagna bedömning är att förslaget om kommun- typstillägg, vilket innebär en personuppgiftsbehandling av framför allt patientens bosättningsort, står i rimlig proportion till det eventu- ella intrånget i den personliga integriteten som det skulle kunna med- föra och är proportionerligt i förhållande till det syfte som det avser att tillgodose. Den personuppgift som behandlas är i de flesta fall harmlös samtidigt som vårdgivaren får ett ökat ekonomiskt stöd för de ökade kostnader som kan finnas för vård i landsbygd eller gles- bygd. I den mån det finns säkerhetsrisker förenade med personupp- giftsbehandlingen finns tillämpliga sekretessbestämmelser som erbju- der fullgott skydd.
I vårdgivarens uppkoppling mot Försäkringskassan kan behand- laren redan i dag se exempelvis när patienten senast fick ersättnings- berättigande behandling, om det finns innestående tandvårdsbidrag och var patienten befinner sig i högkostnadstrappan. Detta för att vårdgivaren ska kunna beräkna en patients kostnad för tandvård enligt 4 kap. 1 § lagen om statligt tandvårdsstöd. Det finns inga uppgifter om patientens adress i denna uppgiftsskyldighet eftersom denna upp- gift inte påverkar patientens kostnad och utredningen föreslår inte att tillägget ska synas i it-systemet.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
Beträffande de ekonomiska särreglerna har den föreslagna per- sonuppgiftshanteringen sin grund i att utredningen i enlighet med sina direktiv har föreslagit ett borttagande av ekonomiska särregler vilket i sin tur föranleder behov av individuellt prövat stöd. Med tanke på att det stödet syftar till att tillgodose de berörda patienternas behov av bästa möjliga hälsa anser utredningen de föreslagna stödinsatserna som sådana och den personuppgiftshantering som de medför utgör en proportionerlig inskränkning av den personliga integriteten.
15.8.7Konsekvenserna av förslagen utifrån FN:s konvention om barnets rättigheter
Vid alla åtgärder som rör barn, vare sig de vidtas av offentliga eller privata sociala välfärdsinstitutioner, domstolar, administrativa myndig- heter eller lagstiftande organ, ska enligt artikel 3 i FN:s konvention om barnets rättigheter (barnkonventionen) i första hand beaktas vad som bedöms vara barnets bästa. Det framgår även av artikel 27 att kon- ventionsstaterna erkänner varje barns rätt till den levnadsstandard som krävs för barnets fysiska, psykiska, andliga, moraliska och sociala ut- veckling.
De flesta barn som bor eller vistas i Sverige erbjuds i dag tandvård kostnadsfritt. Utredningen lämnar inget förslag som påverkar detta, varför barnets rättigheter inte påverkas direkt av utredningens förslag.
Medan förslaget om ett förstärkt högkostnadsskydd genom sin skalbarhet kan komma att leda till ekonomiskt gynnsamma effekter för barns föräldrar får detta förslag anses ha en positiv effekt på barns ställning, i den mån det går att tala om förslagens inverkan på barn.
När det gäller utredningens förslag om att ta bort ekonomiska sär- reglerna för bland annat asylsökande och för utlänningar som saknar nödvändiga tillstånd har utredningen ovan konstaterat att detta kan leda till sämre tillgång till och högre pris på tandvård för utlänningar som har egna medel. Det kan även leda till ett mer omständligt för- farande för vissa utlänningar utan egna medel, vilket i sin tur kan resultera i en mer utdragen process och att vuxna utlänningar i vissa fall avstår från att söka tandvård. Dessa omständigheter kan påverka barns levnadsstandard indirekt eftersom föräldrarnas levnadsstan- dard och hälsa sjunker till följd av förslagen. Utredningen har även mött oro för att vuxna utlänningar kan komma att undvika kontakt med tandvården i större utsträckning än i dag på grund av förslagen,
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
och att deras barns behov till följd av detta inte kan uppmärksammas av tandvården.
De ovan beskrivna effekterna måste emellertid anses vara mycket indirekta med tanke på att utredningen utformat förslagen så att för- äldrarnas rätt till tandvård som inte kan anstå ska garanteras även i fortsättningen. Med hänsyn till detta och hur utredningsdirektiven är skrivna kan utredningen därför inte se att barnkonventionens för- pliktelser för Sverige utgör skäl att avstå från att genomföra de nyss nämnda förslagen.
15.8.8Bedömning av överensstämmelsen med de skyldigheter som följer av anslutningen till EU
Nedanstående avsnitt behandlar endast förslaget om ett förstärkt högkostnadsskydd. För bedömning av överensstämmelsen med de skyldigheter som följer av anslutningen till EU och utredningens för- slag avseende uppdraget att se över ekonomiska särregler för asyl- sökande och vissa utlänningar som saknar nödvändiga tillstånd, hän- visas till analys- och motivtexterna i kapitlen 11 och 14. Där framgår att förslagen om att ta bort ekonomiska särregler för avgifter för tandvård för asylsökande och för utlänningar som saknar nödvän- diga tillstånd har utformats på ett sätt som utredningen anser är för- enligt med tillämpliga EU-bestämmelser på området för mottagande av flyktingar och återvändande av utlänningar utan tillstånd att vistas i landet. De delar av förslagen som inte berörs av dessa direktiv har utformats med beaktande av europarättsliga principer om tillgång till hälso- och sjukvård. Utredningen anser med hänsyn till detta att dess förslag i denna del stämmer överens med de skyldigheter som följer av anslutningen till EU.
Utredningens förslag om förstärkt högkostnadsskydd hänförs inte till EU-rätten eller annan internationell rätt, utan är ett nationellt initiativ. Medlemsstaternas ansvar för att fastställa socialförsäkrings- förmåner som avser hälso- och sjukvård samt organisera och tillhanda- hålla hälso- och sjukvård och socialförsäkringsförmåner, särskilt för- måner vid sjukdom, respekteras enligt patientrörlighetsdirektivets skäl fullt ut.35 Det finns således inget harmoniserat system för tandvårds-
35Prop. 2012/13:150 Patientrörlighet i EU – förslag till ny lagstiftning, s. 1 samt skäl 10 i Europa- parlamentets och rådets direktiv 2011/24/EU av den 9 mars 2011 om tillämpningen av patient- rättigheter vid gränsöverskridande hälso- och sjukvård.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
stöd, även om patientens fria rörlighet ska garanteras som en av fyra friheter inom EU. Det statliga tandvårdsstödet är en del av det svenska socialförsäkringssystemet. Vid sidan av de olika socialförsäkrings- systemen i EU finns gemensamma regler som bestämmer vilken med- lemsstats socialförsäkring som en person omfattas av.36 Nedan följer en redogörelse för hur förslagen som berör förstärkt högkostnads- skydd är förenliga med EU-rättsliga principer om den inre marknaden.
Den fria rörligheten för personer – patientrörlighetsdirektivet och gränsöverskridande tandvård
Med gränsöverskridande hälso- och sjukvård avses enligt artikel 3 e Europaparlamentets och rådets direktiv 2011/24/EU av den 9 mars 2011 om tillämpningen av patienträttigheter vid gränsöverskridande hälso- och sjukvård (patientrörlighetsdirektivet) hälso- och sjukvård som tillhandahålls eller förordnas i en annan medlemsstat än försäk- ringsmedlemsstaten. Patientrörlighetsdirektivet har inte som uttalat syfte att uppmuntra patienter att söka behandling utanför sin för- säkringsmedlemsstat, men gör det lättare för patienten att få tillgång till gränsöverskridande hälso- och sjukvård som en del av den fria rörligheten.37 Det är alltjämt försäkringsmedlemsstaten som beslutar vilken vård som medborgarna har rätt till och hur systemet med finan- siering och tillhandahållande av behandling ska fungera.38 Patienten bör inte få någon fördel av att behandlingen sker i annan medlemsstat och endast faktiska kostnader för vården bör ersättas.39 Av patient- rörlighetsdirektivet framgår vidare att en medlemsstat ska tillse att vårdgivare som verkar inom territoriet tillämpar samma arvoden för hälso- och sjukvård för patienter från andra medlemsstater som för inhemska patienter i motsvarande medicinska situation. Nationell lag- stiftning som tillåter vårdgivaren att fastställa egna priser påverkas inte, förutsatt att de inte diskriminerar patienter från andra medlems-
36Europaparlamentets och rådets förordning (EG) nr 883/2004 av den 29 april 2004 om sam- ordning av de sociala trygghetssystemen.
37Artikel 1 i Europaparlamentets och rådets direktiv 2011/24/EU av den 9 mars 2011 om tillämpningen av patienträttigheter vid gränsöverskridande hälso- och sjukvård.
38Skälen 4 och 5 i Europaparlamentets och rådets direktiv 2011/24/EU av den 9 mars 2011 om tillämpningen av patienträttigheter vid gränsöverskridande hälso- och sjukvård.
39Skäl 32 i Europaparlamentets och rådets direktiv 2011/24/EU av den 9 mars 2011 om till- lämpningen av patienträttigheter vid gränsöverskridande hälso- och sjukvård.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
stater.40 Den svenske vårdgivaren ska, enligt 4 b § tandvårdslagen (1985:125), även tillhandahålla en specificerad faktura avseende kost- naderna för den tandvård en patient tagit emot om patienten avser att begära ersättning för sina kostnader för vården i enlighet med patientrörlighetsdirektivet.
Lagen (2013:513) om ersättning för kostnader till följd av vård i ett annat land inom Europeiska ekonomiska samarbetsområdet (ersätt- ningslagen) reglerar vilken ersättning som patienten är berättigad till vid sådan utlandsvård. Av 6 § den lagen framgår att ersättning högst lämnas med den faktiska kostnaden som har uppkommit för patien- ten. Vad som i övrigt gäller för tandvård inom statligt tandvårdsstöd framgår av 10 §. Försäkringskassan betalar ut ersättning för utförd tandvård, under förutsättning att behandlingen är ersättningsberät- tigande inom tandvårdsstödets regler, till ett belopp som motsvarar vad som skulle ha betalts ut om vården tillhandahållits i Sverige. För- säkringskassan gör således en beräkning av vilken tandvårdsersättning som patienten är berättigad till, givet tidigare utförd vård inom ersätt- ningsperioden, det vill säga beloppsgränser och ersättningsnivåer inom det generella högkostnadsskyddet, uttag av tandvårdsbidrag med mera. Patienten kan även vid planerad behandling välja att i förhand söka hos Försäkringskassan om ett förhandsbesked41 om hur mycket ersättning som kan lämnas, men det är inte ett krav för att få ersätt- ning. Det är således en skillnad mellan tandvård som utförs i annan medlemsstat, där patienten får tandvårdsstödet i efterhand av För- säkringskassan, och tandvård som utförs i Sverige, där tandvårdsstödet hanteras av vårdgivaren för patientens räkning.
Dessa regler kommer att för tiotandvårdens del innebära att en patient som är berättigad till tandvårdsstöd enligt 1 kap. 5 § lagen om statligt tandvårdsstöd och som behandlas av tandvårdsbehand- lare i en annan medlemsstat får betala de kostnader för tandvård som gäller i det landet. Därefter har patienten rätt att söka ersättning hos Försäkringskassan, under förutsättning att behandlingen som utförts är ersättningsberättigande enligt tandvårdsstödets regelverk.
Om behandlingen är billigare att utföra i annan medlemsstat än vad referenspriset är i Sverige får patienten en förstärkt tandvårds- ersättning inom tiotandvård där kostnaderna beräknas med utgångs-
40Artikel 4.4 i Europaparlamentets och rådets direktiv 2011/24/EU av den 9 mars 2011 om tillämpningen av patienträttigheter vid gränsöverskridande hälso- och sjukvård.
4111 § lagen (2013:513) om ersättning för kostnader till följd av vård i ett annat land inom Europeiska ekonomiska samarbetsområdet.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
punkt i vårdgivarens pris enligt den föreslagna bestämmelsen 2 kap. 4 b § lagen om statligt tandvårdsstöd. Den förstärkta tandvårdsersätt- ningen motsvarar då 90 procent av vårdgivarens pris.
Om behandlingen i stället är dyrare att utföra i annan medlems- stat får patienten enligt 10 § ersättningslagen en förstärkt tandvårds- ersättning motsvarande vad patienten skulle fått i Sverige, det vill säga högst 90 procent av referenspriset. Patienten kan få del av det föreslagna kommuntypstillägget, som även det är en ersättning för en vårdkostnad, upp till ett belopp där patientens egna kostnader mot- svarar 10 procent av referenspriset enligt 2 kap. 4 b § lagen om stat- ligt tandvårdsstöd och 5 a § första stycket förordningen om statligt tandvårdsstöd.
Utredningen har från Försäkringskassan fått fram vissa uppgifter på omfattningen av tandvård inom statligt tandvårdsstöd som 2022 och 2023 utförts i andra länder inom EU/EES. Dessa uppgifter åter- finns i kapitel 6.6. Utredningen kan konstatera att det är mycket ovanligt att tandvård inom det statliga tandvårdsstödet utförs utom- lands. År 2023 var 0,05 procent av patienterna utomlands när de fick ersättningsberättigande tandvårdsbehandling utförd. Tandvård är så- ledes en tjänst man gärna köper hemmavid, vanligtvis vid en mottag- ning man besökt tidigare. En rapport från TLV visar även att det är få patienter som byter vårdgivare.42 En anledning till att man ändå söker tandvård utomlands kan enligt utredningen vara att man har en naturlig koppling till det andra landet, exempelvis att släkten bor där. En annan anledning kan vara ett akut behov av tandvård på semester- eller arbetsresa.
Som statistiken i kapitel 6 visar skedde det en ökning av antalet utlandspatienter år 2023 jämfört 2022 men i absoluta tal är omfatt- ningen mycket låg. Utredningen har dessvärre ingen annan förklar- ing till förändringen än att det kan variera mellan åren.
42Tandvårds- och läkemedelsförmånsverket, Uppföljning av tandvårdsmarknaden mellan 2019 och 2022, dnr 2409/2020, 2020, s. 30.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
Diskriminering och krav på likabehandling
Patienter från andra medlemsstater får inte diskrimineras i prissätt- ningen. Icke-diskriminering är en grundläggande princip inom EU- rätten och framgår även av bland annat av artikel 18 första stycket i fördraget om Europeiska unionens funktionssätt (FEUF). Med andra ord, skulle tiotandvård kunna medföra att fler patienter ifrån andra medlemsstater söker sig till Sverige för billig prisreglerad tandvård. Det är dock enligt utredningens bedömning ovanligt att patienter söker sig till Sverige för att få tandvård utförd. Sverige har inte heller någon skyldighet att tillhandahålla planerad vård annat än till dem som omfattas av de svenska vårdförmånerna.43 Den behandlande med- lemsstaten kan även om det kan motiveras av tvingande hänsyn till allmänintresset, exempelvis kontrollera kostnaderna eller garantera tillräcklig tillgång till ett väl avvägt utbud av behandlingar, i enlighet med direktivet anta bestämmelser om tillgången till behandling. Sådana bestämmelser får inte leda till godtycklig diskriminering och de ska offentliggöras i förväg. I patientrörlighetsdirektivets ingress anges att
ingenting i detta direktiv bör emellertid ålägga vårdgivarna att de ska god- känna planerad behandling för patienter från andra medlemsstater eller prioritera dem till nackdel för andra patienter, till exempel genom att andra patienter får vänta längre tid för behandling. Genom patienttill- strömning kan efterfrågan komma att överstiga den kapacitet en viss medlemsstat har för en viss behandling. I sådana undantagsfall bör med- lemsstaterna fortsatt ha möjlighet att åtgärda situationen med hänsyn till hälsa i enlighet med artiklarna 52 och 62 i FEUF.44
Utredningen ser inte att det finns skäl att redan nu föreslå sådana bestämmelser utan det behovet får i så fall visa sig vid uppföljning av reformen.
Konkurrens och statsstödsregler
Tandvårdtjänster inom tandvårdsstödet utförs såväl av offentliga vård- givare som privata vårdgivare. Tandvårdsstödet omfattas i dag inte av statsstödsreglerna enligt FEUF. Det är patienten som är berättigad till statligt tandvårdsstöd som ett skydd mot höga tandvårdskostna-
43Se prop. 2012/13:150 Patientrörlighet i EU – förslag till ny lagstiftning s. 97.
44Skäl 21 i Europaparlamentets och rådets direktiv 2011/24/EU av den 9 mars 2011 om till- lämpningen av patienträttigheter vid gränsöverskridande hälso- och sjukvård.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
der inom socialförsäkringssystemet och inte vårdgivaren, även om det betalas ut direkt till vårdgivaren.45 Detta innebär att patientens skydd mot höga kostnader från staten, tandvårdsersättningen, dras av från patientens kostnad vid betalning hos vårdgivaren.
Tandhälsan skiljer sig åt över landet och tandvårdens kapacitet i stora delar av landet är starkt begränsad av svårigheterna att rekrytera och behålla tandläkare och tandhygienister, vilket resulterar i vårdköer främst i de norra och inre delarna av landet. Vårdgivare i glesbygd/ landsbygd kan ha ökade kostnader, bland annat för att behålla sin personal och privat tandvårdsverksamhet är där mer sällan förekom- mande. I syfte att stimulera tandvårdsutbudet för patienter boende i landsbygd och glesbygd lämnar utredningen ett förslag om tillägg till vårdgivaren för tandvårdsbehandling som utförs till boende i dessa områden vid oral sjukdom eller rehabiliteringsbehov. Tillägg lämnas under förutsättning att en patient boende i dessa områden är berät- tigad att ta del av den förstärkta tandvårdsersättningen inom tio- tandvård. Enligt förslaget är rekvisiten i huvudsak 67 år och äldre med tandvårdsbehov samt att tandvårdsbehandlingen utförs inom tiotand- vård. För övriga patienter lämnas inget tillägg.
Eftersom tillägget lämnas till företagen för deras ökade omkost- nader behöver utredningen pröva ifall förslaget om tillägg på referens- priset som lämnas till vårdgivaren för vissa patienter utifrån bosätt- ningsorten inom tiotandvård kan ses som ett statsstöd. Stöd som ges av en medlemsstat, oavsett vilket slags stöd det är, som snedvrider eller hotar att snedvrida konkurrensen genom att gynna vissa före- tag, eller viss produktion, är inte förenligt med den inre marknaden om det påverkar handeln mellan medlemsstaterna. Endast stödets verk- ningar är relevant vid bedömningen om det är fråga om stöd enligt artikel 107.1 fördraget om Europeiska unionens funktionssätt (FEUF).
Utredningens samlade bedömning i denna statsstödsfråga är att tillägget inte påverkar samhandeln inom EU, med andra ord inte har gränsöverskridande effekter. Det finns flera skäl till denna bedömning.
Det första skälet är att förslaget inte kan förutses ha annat än en marginell effekt på konkurrensen om patienterna som är bosatta i Sverige. Kommissionen uttalade bland annat i beslut om statsstöd, SA.37904 – Tyskland och SA.38035 – Tyskland att vanliga hälso- och sjukvårdstjänster kan uppvisa särskilda egenskaper som särskiljer dem från andra hälso- och sjukvårdstjänster. Valet av leverantör för tjäns-
45Prop. 2007/08:49 Statligt tandvårdsstöd, s. 160.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
ten kan exempelvis i hög grad påverkas av det språk som talas och av särdragen hos det nationella ersättningssystemet, vilket kan förenkla administrationen för patienten om behandling sker i medlemsstaten. Detta kan, enligt kommissionen, minska sannolikheten för gräns- överskridande konkurrens vad gäller standardmässiga lokala hälso- och sjukvårdstjänster, vilka därmed inte påverkar samhandeln mellan medlemsstaterna. Hälso- och sjukvårdstjänster som tillhandahålls inom ett relativt litet geografiskt område bör inte anses utgöra en påverkan på samhandeln eftersom konkurrensen mellan sådana tjänster endast sker på lokal nivå.46 Den tandvård som utredningen föreslår ska er- bjudas inom tiotandvård, som därmed även kan generera tillägg, är standardmässig tandvård för att behandla orala sjukdomar och repa- rera samt till viss del rehabilitera förmågan att tugga och tala utan större hinder hos äldre patienter som är bosatta i glesbygd eller lands- bygd. Det är i likhet med kommissionens beslut, SA.37432 Tjeckien47, inte frågan om någon högspecialiserad vård eller behandling som genom internationellt anseende kan locka till sig kunder från andra medlemsstater. Tandvård inom statligt tandvårdsstöd omfattar inte någon högspecialiserad vård och behandling. Sådan tandvård kan, en- ligt utredningen, möjligen finnas inom regionens tandvårdsstöd för patienter med särskilda behov inom oralkirurgin enligt 2 § tandvårds- förordningen (1998:1338) genom att viss kraniofacial kirurgi omfattar käkarna.48
För det andra ska gränsöverskridande hälso- och sjukvård tillhanda- hållas i enlighet med lagstiftningen i den behandlande medlemsstaten enligt artikel 4.1 a patientrörlighetsdirektivet. Patienter föredrar van- ligen att få vanliga tandvårdstjänster utförda i sitt närområde, jämför kommissionens beslut SA.38035 – Tyskland om enkla hälso- och sjuk- vårdstjänster49. Tandvårdsmarknaden är likaledes en verksamhet som har en rent lokal karaktär. Därför, menar utredningen, är det osanno-
46Se bland annat kommissionens beslut i SA.37904 – Tyskland – Alleged State aid to medical center in Durmersheim (EUT C 188, 5.6.2015, s. 2) samt SA.38035 – Tyskland – Alleged aid to a specialised rehabilitation clinic for orthopaedic medicine and trauma surgery (EUT C 188, 5.6.2015, s. 3).
47SA.37432 – Tjeckien – Funding to public hospitals in the Hradec Králové Region (EUT C 203, 19.6.2015, s. 2).
48Socialstyrelsen beskriver Nationell högspecialiserad vård som vård som är komplex eller sällan förekommande och som får bedrivas vid som mest fem enheter i landet. Ett sådant till- ståndsområde är kranofacial kirurgi. Se även nationell högspecialiserad vård 2 kap. 7 § och
7kap. 5 a § hälso- och sjukvårdslagen (2017:30).
49SA.38035 – Tyskland – Alleged aid to a specialised rehabilitation clinic for orthopaedic medicine and trauma surgery (EUT C 188, 5.6.2015, s. 3) p. 14.
Kostnadsberäkningar och övriga konsekvenser |
SOU 2024:70 |
likt att tillägget kommer att locka till sig kunder från andra medlems- stater. Det finns två anledningar till det ställningstagandet. Den första är att patientflödet mellan medlemsstater vad avser tandvårdstjänster är sällan förekommande och därmed även samhandeln. Det är säll- synt att en vårdgivare i landet får patienter från andra medlemsstater annat än i akuta situationer, exempelvis när en turist ramlar och slår ut en tand och behöver nödvändig tandvård i det akuta läget.50 Den försumbara tandvårdsturism som finns registrerad har det omvända förhållandet, där patienter berättigade till statligt tandvårdsstöd söker vårdgivare utomlands för att få tandvård utförd, för statistik om om- fattningen av denna tandvård se kapitel 6. Den andra anledningen är att det föreslagna tillägget är vårdgivarens och endast lämnas av staten till en vårdgivare när patienten är ersättningsberättigad till tiotand- vård inom statligt tandvårdsstöd. Det är således inget som en patient som tillfälligt befinner sig i landet kan dra fördel av och som kan locka patienten att söka vård här.
För det tredje diskriminerar tillägget inte vårdgivare från andra medlemsstater, jämför kommissionens beslut N 543/2001 – Irland51. Skulle en vårdgivare från annan medlemsstat välja att etablera sig i Sverige har denne samma möjligheter att ansluta sig till Försäkrings- kassans elektroniska system för statligt tandvårdsstöd som en svensk vårdgivare och får då även ta del av kommuntypstillägget. Det stat- liga tandvårdsstödet, med dess tillägg, hindrar eller försvårar därför inte andra aktörer från att komma in på den svenska marknaden.
För det fjärde är tillägget inte av en sådan omfattning att det kan förutses att utländska vårdgivare attraheras till att etablera sig i Sverige framför andra EU-länder, se kommissionens beslut SA.37432 – Tjeckien, punkt 15. Tillägget motsvarar en ersättning på 10 eller 20 pro- cent av det statliga referenspriset för utförd tandvårdtjänst när vård inom tiotandvård utförs på patienter som bor i vissa angivna kom- muner. Tillägget utgör därför en mindre del av vårdgivarens ersätt- ning för att utföra tjänsten och lämnas till alla vårdgivare som är anslutna till tandvårdsstödet utan särskillnad. Tillägget är avsett att tjäna den lokala tandvårdsmarknaden i Sverige där det finns en under- kapacitet. Det kan inte med tillräcklig grad av sannolikhet förutses att tillägget kommer att ha mer än en marginell påverkan på invester- ingsviljan från andra länder i svensk glesbygd/landsbygd. Ersättningen
50Det finns dessvärre inte någon statistik för denna vård.
51N 543/2001 – Irland – Capital allowances for hospitals (EGT C 154, 28.6.2002, s. 4) p. 20.
SOU 2024:70 |
Kostnadsberäkningar och övriga konsekvenser |
som lämnas i form av tillägg är inte heller av sådan betydelse att den möjliggör för stödmottagaren att expandera på andra länders tand- vårdsmarknader.
Utredningen har i dialog med Enheten för näringsliv, innovation och marknader på Klimat- och näringslivsdepartementet inhämtat syn- punkter under hand om statsstödsbedömningen. Enheten har uppmärk- sammat utredningen på de låga trösklar som finns kring rekvisitet om samhandel. Det är dock utredningens bedömning, mot bakgrund av ovanstående skäl, att rekvisitet om påverkan på handeln mellan med- lemsstaterna inte kan ses som uppfyllt. Tillägget bedöms därför inte utgöra statligt stöd i den mening som avses i artikel 107.1 FEUF. Det är således inte nödvändigt att redogöra för de övriga kumulativa villkoren för att det ska föreligga statligt stöd i den mening som avses i artikel 107.1 FEUF.
Den fria rörligheten för tjänster – Tjänstedirektivet
Det statliga tandvårdsstödet är ett stöd till patienten men regelverket reglerar samtidigt de tandvårdstjänster som tandläkare och tand- hygienister kan tillhandahålla inom stödet. Tjänster som tillhanda- hålls av tjänsteleverantörer som är etablerade i en medlemsstat har att tillämpa Europaparlamentets och rådets direktiv 2006/123/EG av den 12 december 2006 om tjänster på den inre marknaden (tjänste- direktivet), ett direktiv som implementerats genom lagen (2009:1079) om tjänster på den inre marknaden. Hälso- och sjukvårdstjänster om- fattas dock inte av tillämpningsområdet för tjänstedirektivet, oavsett hur de är organiserade, finansierade och oavsett driftsform.52
Vad som gäller vid utövande av tjänster inom hälso- och sjukvård framgår av avsnittet om patientrörlighetsdirektivet.
52Artikel 2.2 f i Europaparlamentets och rådets direktiv 2006/123/EG av den 12 december 2006 om tjänster på den inre marknaden samt 2 § första stycket 5 lagen (2009:1079) om tjänster på den inre marknaden.
16Ikraftträdande och övergångsbestämmelser
16.1Ikraftträdande
Förslag: Författningsförslagen ska träda i kraft den 1 juli 2026.
Skälen för utredningens förslag
Utredningen anser att genomförandetiden för ikraftträdande av ett förstärkt tandvårdsstöd inte ska vara längre än nödvändigt. Detta efter- som patienter tenderar att avvakta med att genomföra kostsam tand- vårdsbehandling om ett mer generöst ersättningssystem utreds och förväntas bli beslutat. Utredningen har redan fått information om att patienter avvaktar vidare behandling. Under denna vänteperiod kan munhälsan försämras samtidigt som vårdbehoven ackumuleras, vilket riskerar att skapa köer till tandvården när reformen trätt i kraft.
Försäkringskassan har informerat utredningen om behovet av ett nytt it-system för statligt tandvårdsstöd, se kapitel 12.
Utredningen har, bland annat mot bakgrund av Försäkringskassans synpunkter, övervägt vad som är en rimlig avvägning mellan, å ena sidan, vikten av ett skyndsamt införande av en angelägen reform och,
åandra sidan, berörda myndigheters förutsättningar för att genom- föra nödvändigt utvecklings- och förberedelsearbete. Utredningens slutsats är att den 1 juli 2026 är ett lämpligt datum för ikraftträdande. Därför föreslås att reformen genomförs så snart som det praktiskt bedöms vara möjligt med hänsyn till utvecklingsarbete inom berörda myndigheter, vilket enligt utredningen är den 1 juli 2026.
Valet av juli månad föranleds av utredningens förslag om änd- ringar av allmänt tandvårdsbidrag (ATB), vilket enligt 2 kap. 1 § lagen
547
Ikraftträdande och övergångsbestämmelser |
SOU 2024:70 |
(2008:145) om statligt tandvårdsstöd räknas från och med den 1 juli varje år.
Det föreslås att även borttagandet av de ekonomiska särreglerna ska träda i kraft detta datum.
16.2Övergångsbestämmelser
16.2.1Förslaget om tiotandvård samt övriga anpassningar
Förslag: För planerad behandling inom statligt tandvårdsstöd som påbörjats före ikraftträdandet av tiotandvård men som ännu inte slutförts ska tiotandvårdens regelverk gälla.
Patienter, födda år 1959 och 1960, som i juli 2026 enligt reglerna annars ej längre är berättigade till förhöjt ATB ska under en över- gångsperiod få tillämpa äldre föreskrifter samt behålla eventuellt sparat ATB på den högre nivån. Möjligheten att spara två ATB ska gälla från ikraftträdandet.
Patienter som i juli 2026 har ett outnyttjat STB från januari 2026 ska få tillämpa det högre bidraget året ut.
Skälen för utredningens förslag
Sedan juli 2008 när statligt tandvårdsstöd infördes gäller att tand- vårdsersättning lämnas när tandvårdsåtgärden är slutförd och där- med rapporterats in till Försäkringskassan. Vanligen slutförs en på- börjad tandvårdsåtgärd i samband med tandvårdsbesöket och någon övergångsregel behövs inte för dessa tandvårdsåtgärder. Det finns dock tandvårdsåtgärder som tar tid att slutföra och som därmed kan komma att påbörjas innan reglerna om förhöjt högkostnadsskydd trätt i kraft. I och med att tiotandvården för flertalet patienter kom- mer att innebära en väsentligt lägre kostnad menar utredningen att detta ska komma de patienter till del, vars behandlingar påbörjats före ikraftträdandet. Eftersom åtgärden ersätts när den slutförts blir en sådan tillämpning även följden för dem som har en pågående behand- ling. För tydlighets skull föreslås en övergångsbestämmelse i lagen om statligt tandvårdsstöd som klargör den ordning som ändå gäller.
SOU 2024:70 |
Ikraftträdande och övergångsbestämmelser |
När regeringen år 2018 fördubblade ATB infördes övergångs- regler1 med innebörden att de nya föreskrifterna även tillämpades för ATB som sparats sedan juli 2016 och juli 2017 och som lämnats efter ikraftträdandet. Det fördubblade bidraget fick således retroaktiv effekt till fördel för patienterna. Utredningen har därför valt ett liknande resonemang vilket innebär att patienten direkt vid ikraftträdandet i juli 2026 ska kunna dra fördel av förbättringar vad gäller tandvårds- bidragen och inte heller drabbas av retroaktiva försämringar under en övergångsperiod. Att inte införa övergångsregler skulle annars inne- bära försämringar för en grupp som enligt direktiven ska få lägre tand- vårdskostnader.
Från och med den 1 juli 2026 kan patienten ha två sparade ATB och därmed nyttja som mest tre ATB vid besök i tandvården. Den nya lydelsen av 2 kap. 1 § lagen om statligt tandvårdsstöd ska tillämpas även retroaktivt för sparat ATB från juli 2024 och 2025. En patient som inte besökt tandvården på flera år har således tre ATB som till- godohavande hos Försäkringskassan vid tiden för ikraftträdandet. För- slaget föranleder en övergångsregel i lagen om statligt tandvårdsstöd.
Vad gäller utredningens förslag om höjd ålder för fördubblat ATB där en patient född 1959 eller 1960 från och med den 1 juli 2026 en- dast är berättigad till ordinarie ATB, föreslår utredningen att föl- jande ska gälla. Eventuellt sparat ATB från den 1 juli 2024 och 1 juli 2025 som uppgår till 600 kronor ska inte minskas till 300 kronor den 1 juli 2026 utan bibehålla sitt värde.2 En patient som varit berättigad till fördubblat ATB ska fortsätta få det bidraget. Förslagen föranle- der en övergångsregel i förordningen (2008:193) om statligt tand- vårdsstöd.
Särskilt tandvårdsbidrag (STB) lämnas som tillgodohavande hos Försäkringskassan den 1 januari och den 1 juli varje år, enligt 2 kap. 1 a § lagen om statligt tandvårdsstöd. Utredningen föreslår att STB ska kunna sparas under en period om ytterligare sex månader, det vill säga ett år, räknat från och med respektive periods start. En över- gångsregel föreslås i lagen om statligt tandvårdsstöd med innebör- den att ett bidrag, eller del av ett bidrag, som inte använts under perio- den den 1 januari–30 juni 2026 ska kunna sparas till den sista december samma år.
1SFS 2018:106.
2En patient född 1959 har 600 kronor för vardera som tillgodohavande år 2024 och 2025, medan en patient född 1960 (som år 2024 endast är 64 år är därmed berättigad till 300 kronor det året) kan få 600 kronor för år 2025 och 300 kronor för år 2024.
Ikraftträdande och övergångsbestämmelser |
SOU 2024:70 |
I och med att STB höjs med 400 kronor till 1 000 kronor gäller att den nya lydelsen av 4 a § förordningen om statligt tandvårdsstöd med föreslagen övergångsregel ska kunna tillämpas retroaktivt för det bidrag som lämnas som tillgodohavande den 1 januari 2026. Patien- ten kan således ha ett sparat STB på 1 000 kronor från den 1 januari 2026 tillsammans med det nya bidraget som lämnas dagen för ikraft- trädandet. Utredningen visar i avsnitt 4.4.2 att patienter berättigade till STB har färre intakta tänder än övriga patienter i samma ålders- grupp vilket kan indikera en sämre tandhälsa. För dem som inte be- sökt tandvården på länge kan ett sparat STB tillsammans med sparat ATB möjliggöra att en behandlingsomgång kan påbörjas till en be- tydligt lägre ingångskostnad än vad som annars varit fallet utan tand- vårdsbidrag.
16.2.2Förslagen om borttagande av ekonomiska särregler för asylsökande och för vissa utlänningar som saknar nödvändiga tillstånd
Förslag: De ekonomiska särreglerna och de äldre bestämmelserna om ekonomiskt bistånd från socialtjänsten ska gälla för tand- vårdsbehandlingar som har påbörjats före ikraftträdandet av de nya föreskrifterna.
Skälen för utredningens förslag
Borttagandet av de ekonomiska särreglerna för avgifter för tandvård kommer för de berörda utlänningarna i många fall att innebära att de ska debiteras ett högre pris. För att det ska vara förutsägbart för patien- ten vilket pris som gäller anser utredningen att borttagandet av sär- reglerna inte ska gälla behandlingar som inletts före ikraftträdandet. I denna bedömning har utredningen beaktat att tandvårdsbehand- lingar av asylsökande och personer utan nödvändiga tillstånd utgör en mycket liten utgift för regionerna och att regionernas behov av finansiering av de behandlingar som berörs av den förslagna över- gångsbestämmelsen således är litet. Utredningen menar att regionerna, och deras folktandvård, får anses kompenserade fullt ut genom de bidrag de erhållit av staten och Migrationsverket för tiden före ikraft-
SOU 2024:70 |
Ikraftträdande och övergångsbestämmelser |
trädandet. För att undvika dubbel kompensation behöver det däremot tydliggöras att tandvårdsbehandlingar av asylsökande som inletts under tid då ersättning betalades i förskott enligt en schablon, inte ska ge rätt till ersättning i efterskott.
De utlänningar som enligt utredningens förslag ska söka ekono- miskt bistånd hos socialtjänsten kommer att dra nytta av särreglerna så länge behandlingen inleddes före ikraftträdandet. Eftersom de så- ledes inte kan komma att vara i behov av sådant bistånd för tid före ikraftträdandet behöver det klargöras att ekonomiskt bistånd enligt de nya bestämmelserna i socialtjänstlagen (2001:453) inte ska lämnas för behandlingar som har påbörjats före ikraftträdandet.
17 Författningskommentar
17.1Förslaget till lag om ändring i tandvårdslagen (1985:125)
4 §
Vårdgivaren får ta ut ersättning för undersökning och behandling. Ersätt- ningen ska vara skälig med hänsyn till behandlingens art, omfattning och utförande samt omständigheterna i övrigt.
I 15 a § finns särskilda bestämmelser om den avgift som vårdgivaren får ta ut av patienten. Vid förstärkt tandvårdsersättning enligt 2 kap. 4 b § lagen (2008:145) om statligt tandvårdsstöd finns särskilda bestämmelser om den kost- nad som vårdgivaren får ta ut av patienten.
Innan en undersökning eller viss behandling påbörjas ska vårdgivaren upplysa patienten om kostnaden för åtgärden. Om en följd av behandlingar behövs ska vårdgivaren upplysa patienten om de beräknade sammanlagda kostnaderna för behandlingarna. Om förutsättningarna för behandlingsför- slaget eller kostnadsberäkningen ändras ska patienten upplysas om detta och om anledningen till ändringen.
Vårdgivaren är skyldig att på begäran av patienten ge honom eller henne ett intyg med uppgifter om vilka material som använts vid protetiska arbeten och andra behandlingar som syftat till att permanent ersätta förlorad vävnad.
Av paragrafen framgår att fri prissättning gäller inom tandvården utom för sådan tandvård som framgår av 15 a §. Paragrafen innehåller även krav på vårdgivaren att lämna viss information till patienten.
I paragrafens första stycke anges vilken ersättning som vårdgivaren får ta ut av patienten för utförd tandvård. Huvudregeln är ett system med fri prissättning för tandvårdstjänster. Stycket får en språklig justering i och med att begreppet tandbehandling ändras till behand- ling för att följa dagens terminologi samt för att tydliggöra att även munnens vävnader, käke och slemhinna omfattas. Den tidigare hän- visningen till särskilda bestämmelser om avgifter för patienten i 15 a § flyttas till ett nytt andra stycke.
553
Författningskommentar |
SOU 2024:70 |
Andra stycket, som är nytt, innehåller undantag från huvudregeln i första stycket om fri prissättning. Hänvisning sker dels till reglering om patientens avgift i 15 a §, dels till 2 kap. 4 b § lagen (2008:145) om statligt tandvårdsstöd om vilken andel av kostnaden som patien- ten ska betala inom förstärkt tandvårdsersättning. Den kostnad som den vuxna patienten ska betala för tandvård inom förstärkt tandvårds- ersättning regleras i föreskrifter meddelande med stöd av den lagen. Här avses förordningen (2008:193) om statligt tandvårdsstöd. Refe- renspriser framgår av Tandvårds- och läkemedelsförmånsverkets före- skrifter och allmänna råd (TLVFS 2008:1) om statligt tandvårdsstöd, i dess senaste omtryck.
Övervägandena finns i avsnitt 12.2.1. För förslag till ändringar i lagen om statligt tandvårdsstöd med anledning av förstärkt tandvårds- ersättning se avsnitt 17.4 nedan.
Tredje stycket motsvarar nuvarande andra stycket och fjärde stycket motsvarar nuvarande tredje stycket.
17.2Förslaget till lag om ändring i lagen (1994:137) om mottagande av asylsökande m.fl.
1 §
I denna lag ges bestämmelser om sysselsättning för och bistånd till utlän- ningar som
1.har ansökt om uppehållstillstånd i Sverige som flykting enligt 4 kap. 1 § eller som alternativt skyddsbehövande enligt 4 kap. 2 § utlänningslagen (2005:716) eller motsvarande äldre bestämmelser (asylsökande),
2.har ansökt om eller beviljats uppehållstillstånd med tillfälligt skydd eller uppehållstillstånd efter tillfälligt skydd med stöd av bestämmelserna i 21 kap. 2, 3, 4 eller 6 § utlänningslagen och som inte är folkbokförda här i landet, eller
3.har ansökt om uppehållstillstånd i Sverige och av särskilda skäl med- getts rätt att vistas här medan ansökan prövas.
Den som omfattas av denna lag har inte rätt till bistånd enligt 4 kap. 1 § socialtjänstlagen (2001:453) för förmåner av motsvarande karaktär, utöver
ifall som avses i 2 a kap. 3 a § den lagen. Rätt till bistånd föreligger inte heller för bostadskostnader.
I paragrafen anges att lagen innehåller bestämmelser om sysselsättning för och bistånd till utlänningar som ingår i lagens personkrets, vilken närmare beskrivs i tre punkter i det första stycket.
SOU 2024:70 |
Författningskommentar |
I andra stycket görs en ändring i syfte att det som annars framgår av den första meningen i det stycket inte ska gälla i sådana situationer som avses i den nya 2 a kap. 3 a § socialtjänstlagen (2001:453). Se kommentaren till den paragrafen i avsnitt 17.3.
15 §
Den som har inkomst av förvärvsarbete eller som har annan inkomst eller egna tillgångar och som har logi på en förläggning ska betala ett skäligt belopp som ersättning till Migrationsverket. När kost ingår i inkvarteringen på en förläggning ska skälig ersättning betalas även för detta.
Av 9 § lagen (2008:344) om hälso- och sjukvård åt asylsökande m.fl. fram- går att regeringen eller den myndighet som regeringen bestämmer får meddela föreskrifter om skyldighet för en utlänning att betala ett skäligt belopp som ersätt- ning till Migrationsverket för tandvård.
Av paragrafen framgår att den som har inkomster eller egna tillgångar ska betala skälig ersättning till Migrationsverket i förkommande fall för logi och kost.
I andra stycket, som är nytt, upplyses om att regeringen, eller den myndighet som regeringen bestämmer, får föreskriva att utlänningar också ska betala skälig ersättning för tandvård. Övriga ändringar är av endast redaktionell karaktär. Se kommentaren till 9 § lagen (2008:344) om hälso- och sjukvård åt asylsökande m.fl. i avsnitt 17.5 och kom- mentaren till 8 a § förordningen (1994:362) om vårdavgifter m.m. för vissa utlänningar i avsnitt 17.8.
19 §
Regeringen eller den myndighet regeringen bestämmer kan med stöd av 8 kap. 7 § regeringsformen meddela föreskrifter om grunder för beräkning av de belopp som avses i 15 § första stycket och 16–18 §§ samt närmare före- skrifter om i vilka fall bostadsersättning och särskilt bidrag får beviljas.
I bestämmelsen upplyses om att regeringen eller den myndighet regeringen bestämmer fastställer grunder för vissa belopp och utfärdar verkställighetsföreskrifter om i vilka fall bistånd får beviljas.
En följdändring görs med anledning av ändringen i 15 §. Övriga justeringar är av endast redaktionell karaktär.
Författningskommentar |
SOU 2024:70 |
17.3Förslaget till lag om ändring i socialtjänstlagen (2001:453)
2 kap. Kommunens ansvar
1 §
Varje kommun svarar för socialtjänsten inom sitt område, och har det yttersta ansvaret för att enskilda får det stöd och den hjälp som de behöver. Detta innebär ingen inskränkning i det ansvar som vilar på andra huvudmän.
Bestämmelser om ansvarsfördelningen mellan kommuner i fråga om stöd och hjälp enligt denna lag finns i 2 a kap.
I fråga om den som omfattas av lagen (1994:137) om mottagande av asyl- sökande m.fl. finns det särskilda bestämmelser om bistånd och placering av barn i den lagen. För kostnader för tandvård gäller dock vad som sägs i 2 a kap. 3 a §.
I paragrafens två första stycken finns i huvudsak bestämmelser om kommunernas ansvar för socialtjänsten och deras yttersta ansvar för stöd och hjälp samt en upplysning om att ansvarsfördelningen mellan kommunerna är reglerad i 2 a kap.
En ändring görs i tredje stycket så att det framgår att hänvisningen till lagen (1994:137) om mottagande av asylsökande m.fl. (LMA) inte ska avse sådana kostnader som nämns 2 a kap. 3 a §. Se kommentaren till den bestämmelsen.
2 a kap. Om ansvarsfördelningen mellan kommuner i fråga om stöd och hjälp enligt denna lag
3 a §
En ansökan om stöd för tandvård som inte kan anstå från en enskild som omfattas av 5 § lagen (2013:407) om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd ska behandlas som om den enskilde var bosatt i vistelsekommunen.
Paragrafen är ny. Av den följer att en utlänning som omfattas av 5 § lagen (2013:407) om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd ska betraktas som bosatt i vistelsekommunen vid bedömningen av behov av stöd för vissa tand- vårdsbehandlingar. Se kommentaren till den paragrafen i avsnitt 17.7.
SOU 2024:70 |
Författningskommentar |
Utlänningarna kan för sin livsföring ansöka om ekonomiskt bistånd för kostnader för sådan tandvård som om de var bosatta i vistelse- kommunen. Paragrafen gäller inga andra former av vård och inte heller annan tandvård än tandvård som inte kan anstå. Genom att utlänningarnas ansökningar behandlas som om de var bosatta i kom- munen, har de anspråk på stöd i fler situationer än enbart akuta situa- tioner så länge de vistas i kommunen. Vidare går det inte för social- nämnden att hänvisa personerna till sina hemländer. Huruvida den enskilde utlänningen uppfyller förutsättningarna för utbetalning i övrigt ska prövas i enlighet med de övriga bestämmelserna i lagen. Exempel- vis ska utlänningarna vara i behov av stödet för att uppnå skälig lev- nadsnivå, vilket framgår av 4 kap. 1 §.
Övervägandena finns i avsnitt 14.2.2 och 14.3.
17.4Förslaget till lag om ändring i lagen (2008:145) om statligt tandvårdsstöd
1 kap. Inledande bestämmelser
Lagens tillämpningsområde och syfte
1 §
Denna lag innehåller bestämmelser om ersättning till vårdgivare för utförd tandvård (statligt tandvårdsstöd).
Statligt tandvårdsstöd lämnas i form av allmänt tandvårdsbidrag, särskilt tandvårdsbidrag och generell eller förstärkt tandvårdsersättning.
Regeringen kan med stöd av 8 kap. 7 § regeringsformen meddela föreskrif- ter om att statligt tandvårdsstöd även ska lämnas i form av kommuntypstillägg till vårdgivaren.
Paragrafen anger lagens tillämpningsområde och syfte samt de olika ersättningsformerna som lämnas inom statligt tandvårdsstöd.
Andra stycket ändras genom att förstärkt tandvårdsersättning till- förs de olika ersättningsformerna. Samtidigt ändras benämningen på det nuvarande skyddet mot höga kostnader till generell tandvårds- ersättning. Övervägandena finns i avsnitt 12.2.7.
Tredje stycket, som är nytt, är en upplysningsbestämmelse om att regeringen med stöd av restkompetensen kan komma att meddela föreskrifter, i anslutning till lagen, om ett särskilt kommuntypstill-
Författningskommentar |
SOU 2024:70 |
lägg till vårdgivaren som en ny form av statligt tandvårdsstöd. Över- vägandena finns i avsnitt 12.2.2.
2 §
I denna lag avses med
1.tandvård: åtgärder för att förebygga, utreda och behandla sjukdomar och skador i munhålan,
2.vårdgivare: fysisk eller juridisk person som yrkesmässigt bedriver tand-
vård,
3.vårdgivarens pris: det totala priset för den ersättningsberättigande åtgär- den inklusive alla material och moment i behandlingen samt i förkommande fall även dentalt material och tandteknisk kostnad om detta ingår i åtgärden.
Bestämmelsen anger vissa definitioner. En ny definition för vård- givarens pris tillförs listan som tredje punkten. Vårdgivarens pris, som bland annat ska anges i prislistan för respektive tandvårdsåtgärd vid sidan av referenspriset, ska vara det totala priset för en ersättnings- berättigande åtgärd och därmed innehålla alla material som ingår i åtgärden och alla moment som utförs under behandlingen. Om åt- gärden innehåller dentalt material (material som finns kvar i munnen såsom lagningsmaterial) och/eller en tandteknisk kostnad ska även detta ingå i åtgärden och inte debiteras patienten separat.
Samtidigt som ändringen införs görs en redaktionell kursivering av de andra begrepp som definieras i listan.
Övervägandena finns i avsnitt 13.1.7.
2 kap. Allmänt och särskilt tandvårdsbidrag samt tandvårdsersättning
Allmänt tandvårdsbidrag
1 §
Allmänt tandvårdsbidrag får användas för betalning av ersättningsberät- tigande tandvårdsåtgärder under en period av högst tre år räknat från och med den 1 juli varje år, om patienten detta datum uppfyller kraven i 1 kap. 5 § 1 eller 2.
Varje bidrag får användas för betalning vid endast ett tillfälle.
SOU 2024:70 |
Författningskommentar |
Av paragrafen framgår att allmänt tandvårdsbidrag (ATB) får använ- das för betalning av ersättningsberättigande tandvårdsåtgärder, en periods brytpunkt, hur länge ett bidrag är giltigt samt att ett bidrag endast får användas vid ett tillfälle. Det framgår även att ATB lämnas under förutsättning att patienten detta datum antingen är försäkrad för bosättningsbaserade förmåner enligt 4 och 5 kap. socialförsäkrings- balken, eller har rätt till förmåner som följer av Europaparlamentets och rådets förordning (EG) nr 883/2004 av den 29 april 2004 om sam- ordning av de sociala trygghetssystemen.
Det första stycket ändras genom att bidragets giltighetsperiod för- längs till tre år, vilket innebär att patienten kan ha tre sparade bidrag. Övervägandena återfinns i avsnitt 13.1.1. För övergångsregler se nedan.
Särskilt tandvårdsbidrag
1 a §
Särskilt tandvårdsbidrag får användas för betalning av ersättningsberätti- gande förebyggande tandvårdsåtgärder under en period av högst ett år, räk- nat från och med den 1 januari och den 1 juli varje år, om patienten
1.detta datum uppfyller kraven i 1 kap. 5 § 1 eller 2, och
2.när tandvårdsåtgärden påbörjas har en sjukdom eller funktionsned- sättning som medför risk för försämrad tandhälsa.
Regeringen eller den myndighet som regeringen bestämmer kan med stöd av 8 kap. 7 § regeringsformen meddela föreskrifter om de sjukdomar och funktionsnedsättningar som avses i första stycket 2.
Bestämmelsen anger villkor för särskilt tandvårdsbidrag (STB). Det framgår att bidraget kan användas för betalning av ersättningsberät- tigande förebyggande tandvårdsåtgärder och de krav som ställs för att bidrag ska kunna lämnas till patienten. Stycket anger även att bidraget finns som ett tillgodohavande från den 1 januari respektive 1 juli varje år.
Första stycket ändras genom att respektive bidrag ska kunna spa- ras under högst ett års tid. Ett bidrag som får användas från och med den 1 juli kan således lämnas för tandvårdsåtgärder som utförs till och med den 30 juni följande år.
Andra stycket justeras språkligt för att tydliggöra att det är en upp- lysningsbestämmelse om att regeringen, eller den myndighet som reger- ingen bestämmer, som med stöd av restkompetensen i 8 kap. 7 § regeringsformen meddelar föreskrifter om de sjukdomar och funk-
Författningskommentar |
SOU 2024:70 |
tionsnedsättningar som avses, se 4 a § förordningen (2008:193) om statligt tandvårdsstöd.
Övervägandena finns i avsnitt 13.1.2. För övergångsregler se nedan samt kapitel 16.
Tandvårdsersättning
3 a §
Tandvårdsersättning är antingen generell eller förstärkt.
Generell tandvårdsersättning får inte lämnas för sådana tandvårdsåtgärder som berättigar till förstärkt tandvårdsersättning.
En ny paragraf införs och i dess första stycke tydliggörs att det finns två skydd mot höga kostnader, det vill säga tandvårdsersättning, som antingen är generell eller förstärkt.
Av andra stycket framgår att förstärkt tandvårdsersättning har prioritet före generell tandvårdsersättning. Är patienten berättigad till förstärkt tandvårdsersättning och den vård och behandling som utförs omfattas av förstärkt tandvårdsersättning får generell tand- vårdsersättning inte lämnas för den behandlingen. Därmed omfattas inte tandvård inom förstärkt tandvårdsersättning i det ackumulerade ersättningsgrundande beloppet för generell tandvårdsersättning.
Den rubrik som tidigare fanns före 4 § placeras närmast före 3 a §. Övervägandena återfinns i avsnitt 12.2.7.
4 §
För ersättningsberättigande tandvårdsåtgärder som har slutförts under en ersättningsperiod om ett år, lämnas generell tandvårdsersättning med en viss andel av patientens sammanlagda kostnader, i den mån dessa överstiger det belopp som har fastställts enligt 6 § 1.
Kostnaderna beräknas med utgångspunkt i referenspriser för ersättnings- berättigande tandvårdsåtgärder. Kostnaden för en utförd åtgärd får dock inte beräknas högre än ett belopp motsvarande vårdgivarens pris för åtgär- den för den aktuella patienten.
Ersättningsperioden enligt första stycket påbörjas när en första ersätt- ningsberättigande åtgärd har slutförts. Vårdgivaren kan på patientens begäran anmäla hos Försäkringskassan att en ny ersättningsperiod ska påbörjas innan den tidigare ersättningsperioden har löpt ut.
SOU 2024:70 |
Författningskommentar |
Regeringen eller den myndighet som regeringen bestämmer kan med stöd av 8 kap. 7 § regeringsformen meddela föreskrifter om anmälan enligt tredje stycket samt om när en ny ersättningsperiod ska börja löpa.
Regeringen kan med stöd av 8 kap. 7 § regeringsformen vid extraordi- nära händelser i fredstid meddela sådana föreskrifter om beräkning av tand- vårdsersättning som avviker från bestämmelserna om ersättningsperioder i första och tredje styckena.
Av paragrafen framgår hur tandvårdsersättning beräknas samt hur en ersättningsperiod påbörjas. Paragrafen innehåller även upplysnings- bestämmelser.
I första stycket ändras benämningen av det befintliga skyddet mot höga kostnader till generell tandvårdsersättning. Detta för att särskilja denna ersättning från förstärkt tandvårdsersättning enligt 4 b § nedan. Övervägandena framgår av avsnitt. 12.2.7.
4 b §
För ersättningsberättigande tandvårdsåtgärder som har slutförts under de för- utsättningar som fastställts enligt 6 § 3, lämnas en förstärkt tandvårdsersätt- ning med en viss andel av kostnaden.
För de tandvårdsåtgärder som omfattas av förstärkt tandvårdsersättning får vårdgivarens pris inte överstiga referenspriset för respektive tandvårdsåtgärd.
Patientens kostnad får som högst uppgå till en viss andel av referenspriset för respektive ersättningsberättigande tandvårdsåtgärd. Om vårdgivarens pris för slutförd tandvårdsåtgärd är lägre än referenspriset för den aktuella patienten utgår patientens kostnad i stället från en viss andel av vårdgivarens pris.
Paragrafen, som är ny, anger hur förstärkt tandvårdsersättning be- räknas. Enligt första stycket ska förstärkt tandvårdsersättning lämnas med en viss andel av kostnaden för slutförda ersättningsberättigande tandvårdsåtgärder. Genom en hänvisning till 6 § 3 framgår att reger- ingen fastställer villkoren för vilka som ska vara berättigade och vilken andel av kostnaden som ska gälla. Dessa närmare förutsätt- ningar framgår av 5 a § förordningen om statligt tandvårdsstöd, se av- snitt 17.1.11. Att den förstärkta tandvårdsersättningen ska gälla framför generell tandvårdsersättning framgår av 2 kap. 3 a § andra stycket.
Av andra stycket följer att vårdgivarens pris är reglerat när behand- ling utförs inom förstärkt tandvårdsersättning, vilket är ett undantag från den fria prissättningen, se 4 § andra stycket tandvårdslagen (1985:125), avsnitt 17.1 ovan. Vårdgivarens pris får högst uppgå till
Författningskommentar |
SOU 2024:70 |
referenspris för respektive ersättningsberättigande tandvårdsåtgärd. Definition av vad som omfattas av vårdgivarens pris är infört i 1 kap. 2 § 3 ovan.
Av tredje stycket framgår att patientens kostnad som högst mot- svarar en viss andel av referenspriset för den ersättningsberättigande tandvårdsåtgärd som slutförts. Om vårdgivarens pris för den slut- förda åtgärden är lägre än referenspriset utgår patientens andel av kost- naden i stället från vårdgivarpriset. Vilka andelar som patient respektive staten betalar inom den förstärkta tandvårdsersättningen regleras i förordningen om statligt tandvårdsstöd, se nedan 5 a §, avsnitt 17.11.
Övervägandena framgår av avsnitt 12.2.1 samt 12.2.7.
6 §
Regeringen kan med stöd av 8 kap. 7 § regeringsformen meddela föreskrifter om
1.vilket belopp som patientens sammanlagda tandvårdskostnader under ersättningsperioden ska överstiga för att generell tandvårdsersättning enligt 4 § ska kunna lämnas,
2.med vilken andel av patientens sammanlagda kostnader överstigande beloppet enligt 1 som tandvårdsersättning ska lämnas, samt
3.förutsättningar för berättigande till förstärkt tandvårdsersättning enligt 4 b § och med vilken andel av patientens kostnad som förstärkt tandvårds- ersättning ska lämnas.
Regeringen eller den myndighet som regeringen bestämmer kan med stöd av 8 kap. 7 § regeringsformen meddela föreskrifter om referenspriser för ersätt- ningsberättigande tandvårdsåtgärder.
Bestämmelsen innehåller en upplysning om att regeringen, eller den myndighet som regeringen bestämmer, med stöd av sin restkompetens meddelar föreskrifter om referenspriser samt den högkostnadstrappa som gäller inom generell tandvårdsersättning, det vill säga föreskrifter om ersättningsnivåer och beloppsgränser. Det första stycket ändras vad avser första och andra punkterna så att möjligheten att delegera rätten till den myndighet som regeringen bestämmer att meddela före- skrifter om det generella skyddet mot höga kostnaders karensgränser och ersättningsnivåer tas bort. Regeringen måste vid behov i stället själv meddela dessa föreskrifter. Övervägandena finns i avsnitt 13.1.6. Stycket tillförs även en ny bestämmelse i tredje punkten om att reger- ingen föreskriver om de förutsättningar som berättigar en patient till förstärkt tandvårdsersättning och med vilken andel av patientens
SOU 2024:70 |
Författningskommentar |
kostnad som en förstärkt ersättning ska lämnas. I övrigt tillförs en språklig ändring. Övervägandena återfinns i avsnitt 12.2.1. och 12.2.7. Bemyndigande för regeringen, eller den myndighet som regeringen bestämmer, att meddela föreskrifter om vilka tandvårdsåtgärder som kan berättiga till ersättning och under vilka förutsättningar som ersätt- ning kan lämnas i övrigt omfattas av befintligt bemyndigande i 1 kap. 3 § tredje stycket.
Nuvarande tredje punkten förs i stället till ett nytt andra stycke där regeringen, eller den myndighet som regeringen bestämmer, med stöd av restkompetensen i 8 kap. 7 § regeringsformen meddelar före- skrifter om referenspriset för respektive ersättningsberättigande tand- vårdsåtgärd. Ändringen är endast språklig och redaktionell och inte avsedd att göra någon skillnad i tillämpningen.
3 kap. Vårdgivare
Förutsättningar för att få statligt tandvårdsstöd
1 §
För att en vårdgivare ska kunna få ersättning enligt denna lag ska vårdgiva- ren vara ansluten till Försäkringskassans elektroniska system för statligt tandvårdsstöd.
Den anslutna vårdgivaren är skyldig att ta emot patienter som omfattas av denna lag för ersättningsberättigande tandvård, om vårdgivaren inte saknar förut- sättningar för detta. Den patient som har det största behovet av tandvård ska ges företräde till vården.
Regeringen, eller den myndighet som regeringen bestämmer, får med- dela föreskrifter om kraven för och upphörande av anslutning till det elek- troniska systemet för statligt tandvårdsstöd.
Paragrafen anger att vårdgivaren ska vara ansluten till Försäkrings- kassans elektroniska system för tandvårdsstödet för att kunna få ersätt- ning enligt lagen samt att regeringen får meddela föreskrifter om kra- ven för och upphörande av anslutningen.
Ett nytt andra stycke tillförs som föreskriver att den anslutna vård- givaren är skyldig att ta emot patienter som omfattas av det statliga tandvårdsstödet för att ge dem ersättningsberättigande vård och be- handling. Det finns ett undantag från denna skyldighet om vårdgiva- ren saknar förutsättningar för att ta emot patienten. Det får i rätts- tillämpningen avgöras i det enskilda fallet när förutsättningar kan
Författningskommentar |
SOU 2024:70 |
anses saknas. Ett exempel kan vara att vårdgivaren av inte har tillräck- lig bemanning för att ta emot ytterligare patienter i närtid. Tidigare tandvårdsstöd, såväl 2 § tandvårdstaxan (1973:638) som 2 § förord- ningen (1998:1337) om tandvårdstaxa, innehöll liknande skrivningar om skyldighet. Enligt samma stycke framgår vidare att om vårdgiva- ren behöver prioritera mellan olika patienter ska den som har det största behovet av tandvård ges företräde framför dem med mindre behov. Enligt 3 § andra stycket tandvårdslagen ska akuta fall behand- las med förtur. En patient med akut svår tandvärk är således prioriterad framför basundersökning av en revisionspatient.
Nuvarande andra stycket blir nytt tredje stycke. För övervägandena se avsnitt 13.1.4.
4 kap. Övriga bestämmelser
Ansökan om och utbetalning av statligt tandvårdsstöd
8 §
För att vårdgivaren ska kunna få ersättning enligt denna lag, ska ansökan om ersättning ges in till Försäkringskassan inom två veckor från det att den tandvårdsåtgärd för vilken ersättning begärs har slutförts. Om det finns särskilda skäl, kan Försäkringskassan betala ut ersättning även om ansökan har kommit in för sent.
Regeringen får meddela föreskrifter om undantag från första stycket.
Enligt paragrafen ska vårdgivaren ansöka om ersättning hos Försäk- ringskassan inom två veckor efter att en tandvårdsåtgärd slutförts för att få ersättning, om det inte finns särskilda skäl.
Paragrafen kompletteras med ett nytt andra stycke med ett be- myndigande till regeringen att meddela undantag från första styckets krav på ansökan. Övervägandena finns i avsnitt 12.2.2.
11 §
Regeringen eller den myndighet som regeringen bestämmer kan med stöd av 8 kap. 7 § regeringsformen meddela föreskrifter om
1.ansökan om samt beräkning och utbetalning av ersättning enligt denna
lag,
2.abonnemangstandvård, samt
3.förhandsprövning.
SOU 2024:70 |
Författningskommentar |
Regeringen kan med stöd av 8 kap. 7 § regeringsformen meddela föreskrifter om vilka uppgifter som patienten får ha direktåtkomst till om sig själv hos För- säkringskassan.
Paragrafen innehåller upplysningsbestämmelser. Paragrafen justeras språkligt.
Det andra stycket, är nytt och innehåller upplysningsbestämmelse om att regeringen kan föreskriva om vilka uppgifter som patienten får ha direktåtkomst till om sig själv hos Försäkringskassan. För över- vägandena se avsnitt 13.1.5. Se även ändring i OSL, avsnitt 17.1.6, samt 19 d § förordningen om statligt tandvårdsstöd, avsnitt 17.1.11.
Ikraftträdande och övergångsbestämmelser
1.Denna lag träder i kraft den 1 juli 2026.
2.För tandvårdsåtgärder som har påbörjats före ikraftträdandet men inte slutförts tillämpas de föreskrifter som gäller vid tidpunkten för slutförandet.
3.De nya föreskrifterna tillämpas även för allmänt tandvårdsbidrag som kunnat användas för betalning av ersättningsberättigande tandvårdsåtgärder från och med den 1 juli 2024 och som lämnas efter ikraftträdandet.
4.De nya föreskrifterna tillämpas även för särskilt tandvårdsbidrag som kunnat användas för betalning av ersättningsberättigande förebyggande tand- vårdsåtgärder från och med den 1 januari 2026.
Av den första punkten framgår att lagen träder i kraft den 1 juli 2026. Andra punkten är införd för att klargöra den ordning som ändå gäller. Övergångsbestämmelsen kan bli tillämplig om en tandvårds- åtgärd som behöver flera besök för att slutföras påbörjas inom gene- rell tandvårdsersättning men slutförs den 1 juli 2026 eller senare kan förstärkt tandvårdsersättning lämnas om förutsättningarna i övrigt är
uppfyllda.
Enligt tredje punkten ska den patient som inte kunnat nyttja sitt ATB från den 1 juli 2024 spara detta i enlighet med de nya föreskrifterna, vilket innebär att tre ATB kan användas vid ett och samma tillfälle.
På samma sätt ska fjärde punkten möjliggöra för en patient som inte kunnat nyttja sitt STB tidigare att från 1 januari 2026 få tillämpa de nya föreskrifterna för det bidraget och på så sätt ha två STB den 1 juli 2026. STB kan delas upp vid flera tillfällen (se 2 kap. 1 § andra stycket e contrario samt prop. 2011/12:7 s. 28). Har patienten inte kunnat nyttja hela sitt STB tidigare gäller ovanstående i motsvarande mån.
Övervägandena finns i avsnitt 16.1 och 16.2.
Författningskommentar |
SOU 2024:70 |
17.5Förslaget till lag om ändring i lagen (2008:344) om hälso- och sjukvård åt asylsökande m.fl.
4 §
Denna lag omfattar utlänningar som
1.har ansökt om uppehållstillstånd i Sverige som flykting enligt 4 kap. 1 § eller som alternativt skyddsbehövande enligt 4 kap. 2 § utlänningslagen (2005:716) eller motsvarande äldre bestämmelser och som inte är folkbok- förda här i landet,
2.har ansökt om eller beviljats uppehållstillstånd med tillfälligt skydd eller uppehållstillstånd efter tillfälligt skydd med stöd av bestämmelserna i 21 kap. 2, 3, 4 eller 6 § utlänningslagen och som inte är folkbokförda här i landet,
3.hålls i förvar enligt 10 kap. 1 eller 2 § utlänningslagen och som inte har placerats i kriminalvårdsanstalt, häkte eller polisarrest, eller
4.vistas här med stöd av tidsbegränsat uppehållstillstånd enligt 5 kap. 15 eller 15 d § utlänningslagen.
Sådana utlänningar som avses i första stycket 1 eller 2 omfattas av lagen även om de har meddelats ett beslut om avvisning eller utvisning. Det gäller dock inte en utlänning som håller sig undan så att beslutet inte kan verkställas.
Lagen gäller inte för tandvårdsbehandlingar av utlänningar vars rätt till bistånd enligt lagen (1994:137) om mottagande av asylsökande m.fl. har upp- hört enligt 11 § andra och tredje styckena eller 11 a § den lagen.
Paragrafen innehåller bestämmelser om vilka som omfattas av lagen. Tredje stycket är nytt. Av det framgår att utlänningar som inte längre kan beviljas ekonomiskt bistånd från Migrationsverket på grund av att de ska utvisas eller avvisas, inte ska omfattas av lagen när det gäller tandvårdsbehandlingar. Dessa utlänningar ska i övrigt fortsätta att ingå i lagens personkrets. Se kommentaren till 5 § lagen om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvän- diga tillstånd i avsnitt 17.7 och kommentaren till 1 a § förordningen om vårdavgifter m.m. för vissa utlänningar i avsnitt 17.8. Övervägan-
dena finns i avsnitt 14.2.2.
Bemyndigande
9 §
Regeringen eller den myndighet som regeringen bestämmer får meddela före- skrifter om skyldighet för en utlänning att betala ett skäligt belopp som ersätt- ning till Migrationsverket för tandvård.
SOU 2024:70 |
Författningskommentar |
För beslut som avses i första stycket gäller vad som föreskrivs i tillämpliga delar i 21 och 22 §§ lagen (1994:137) om mottagande av asylsökande m.fl.
I första stycket i paragrafen, som är ny, finns ett bemyndigande för regeringen, eller den myndighet som regeringen bestämmer, att före- skriva att en utlänning ska betala ett skäligt belopp till Migrations- verket för tandvård.
Av andra stycket framgår att LMA:s bestämmelser om delgivning och överklagande ska tillämpas på sådana beslut som avses i första stycket.
Se kommentaren till 8 a § förordningen om vårdavgifter m.m. för vissa utlänningar i avsnitt 17.8.
17.6Förslaget till lag om ändring i offentlighets- och sekretesslagen (2009:400)
28 kap. Sekretess till skydd för enskild när det gäller socialförsäkringar, studiestöd, arbetsmarknad, m.m.
6 a §
Sekretessen enligt 2 § hindrar inte att uppgift lämnas till den vård- eller be- handlingsbehövande själv enligt vad som föreskrivs i lagen (2008:145) om statligt tandvårdsstöd eller föreskrifter som har meddelats i anslutning till lagen.
I paragrafen, som är ny, anges att uppgifter om statligt tandvårdsstöd utan hinder av sekretess kan lämnas ut till patienten själv under för- utsättning att detta regleras i lagen om statligt tandvårdsstöd, eller i föreskrifter meddelade i anslutning till den lagen.
Enligt 28 kap. 1 § första stycket 5 OSL kan uppgifter om statligt tandvårdsstöd som finns i ärende hos Försäkringskassan med flera myndigheter beläggas med sekretess till skydd för den enskilde patien- ten. Enligt 28 kap. 2 § samma lag gäller denna sekretess även i förhål- lande till patienten själv för uppgifter om hans eller hennes hälsotill- stånd, om det med hänsyn till behandlingen är av synnerlig vikt att uppgiften inte lämnas ut. De uppgifter som ska kunna lämnas ut genom direktåtkomst regleras enligt förslag i 19 d § förordningen om stat- ligt tandvårdsstöd, se avsnitt 17. 11. Upplysningsbestämmelse återfinns i 4 kap. 11 § lagen om statligt tandvårdsstöd, se avsnitt 17. 4. Över- vägandena finns i avsnitt 16.1 och 16.2.
Övervägandena finns i avsnitt 13.1.5.
Författningskommentar |
SOU 2024:70 |
17.7Förslaget till lag om ändring i lagen (2013:407) om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd
5 §
Denna lag omfattar utlänningar som vistas i Sverige utan stöd av myndig- hetsbeslut eller författning.
Lagen omfattar dock inte utlänningar vars vistelse i Sverige är avsedd att vara tillfällig.
Lagen och föreskrifter som har meddelats med stöd av lagen gäller i till- lämpliga delar även för tandvårdsbehandling av en utlänning som avses i 4 § tredje stycket lagen (2008:344) om hälso- och sjukvård åt asylsökande m.fl.
Paragrafen behandlar vilka personer som omfattas av regionens skyl- digheter enligt lagen.
Av tredje stycket, som är nytt, framgår att bestämmelserna om hälso- och sjukvård till utlänningar som vistas i Sverige utan nöd- vändiga tillstånd ska gälla för tandvård för utlänningar som omfattas av LMA men inte längre kan beviljas ekonomiskt bistånd från Migra- tionsverket på grund av att de ska utvisas eller avvisas. De omfattas därmed också av den nya 2 kap. 3 a § socialtjänstlagen. Övervägan- dena finns i avsnitt 14.2.2.
17.8Förslaget till förordning om ändring
i förordningen (1994:362) om vårdavgifter m.m. för vissa utlänningar
1 a §
Denna förordning omfattar inte tandvårdsbehandlingar av utlänningar vars rätt till bistånd har upphört enligt 11 § andra och tredje styckena eller 11 a § lagen (1994:137) om mottagande av asylsökande m.fl.
Genom paragrafen, som är ny, undantas vissa utlänningar från sär- reglerna för avgifter för tandvård. Det gäller utlänningar vars rätt till bistånd har upphört enligt 11 § andra och tredje styckena eller 11 a § LMA. Se kommentaren till 5 § lagen om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd i avsnitt 17.7. Övervägandena finns i avsnitt 14.2.2.
SOU 2024:70 |
Författningskommentar |
8 a §
En utlänning som avses i 4 § första stycket 1 eller 3 lagen (2008:344) om hälso- och sjukvård åt asylsökande m.fl. och som har inkomst eller egna tillgångar ska betala ett skäligt belopp som ersättning till Migrationsverket för tandvård enligt 8 § första stycket, om utlänningen hade tillräckliga medel för att täcka kost- naderna vid den tidpunkt då behandlingen utfördes. Från detta belopp ska den avgift avräknas som utlänningen har betalat till vårdgivaren.
Migrationsverket får meddela föreskrifter om verkställighet av första stycket.
Paragrafen är ny. I första stycket föreskrivs att såväl asylsökande som ut- länningar i förvar i Migrationsverkets lokaler ska betala skälig ersätt- ning till Migrationsverket för sådan tandvård vars pris är reglerat i 8 § första stycket. Bestämmelsen är delvis utformad med 15 § LMA som förlaga. Avgiften som utlänningen betalat till regionen, eller den privata vårdgivare som regionen har slutit avtal med, ska avräknas. Om utlänningen har medel kan dessa tas i anspråk för både logi och tandvård. En förutsättning för att kunna besluta om betalningsskyl- dighet för tandvården är att utlänningen hade pengarna när behand- lingen utfördes. Vidare gäller samma skälighetsrekvisit som vid beslut om betalningsskyldighet för kost och logi. Eftersom dagersättningen enbart är avsedd att täcka tandvårdskostnader upp till 50 kronor ska en utlänning som mottar dagersättning inte för samma period behöva betala Migrationsverket något för tandvård som inte kunnat anstå (jfr prop. 1993/94:94 s. 59 f.). Ett ärende hos Migrationsverket kom- mer att kunna initieras genom att en region begär ersättning från verket enligt den nya lydelsen av 8 a § förordningen (1996:1357) om statlig ersättning för hälso- och sjukvård till asylsökande. Om utlänningen inte har rätt till bistånd enligt LMA enligt 11 § andra och tredje styckena eller 11 a § LMA omfattas han eller hon inte längre av bestämmelsen och kan således inte påföras betalningsskyldighet för tandvård av Migra- tionsverket, vilket följer av 1 a §. Övervägandena finns i avsnitt 14.2. Se även kommentaren till 1 a §.
I andra stycket delegeras möjlighet att utfärda verkställighets- föreskrifter till Migrationsverket, vilket svarar mot den möjlighet som Migrationsverket har enligt 12 § förordningen (1994:361) om mot- tagande av asylsökande m.fl. att föreskriva om verkställighet av bland annat 15 § LMA.
Författningskommentar |
SOU 2024:70 |
17.9Förslaget till förordning om ändring i förordningen (1996:1357) om statlig ersättning för hälso- och sjukvård till asylsökande
2 §
Ersättning får ges för hälso- och sjukvård som enligt andra och tredje stycket lämnas till utlänningar som avses i 1 § första stycket 1 och 2 lagen (1994:137) om mottagande av asylsökande m.fl.
För personer som fyllt arton år ges ersättning för
1.omedelbar vård och vård som inte kan anstå, mödrahälsovård, för- lossningsvård, preventivmedelsrådgivning, vård vid abort, vård och åtgärder enligt smittskyddslagen (2004:168), samt
2.omedelbar tandvård och tandvård som inte kan anstå.
För personer som inte fyllt arton år samt för personer som avses i 4 § och som har beviljats uppehållstillstånd som föranleder folkbokföring i Sverige ges ersättning för hälso- och sjukvård samt tandvård.
I paragrafen regleras när ersättning får betalas för hälso- och sjukvård till vissa utlänningar.
Andra stycket delas upp i två punkter. Första punkten motsvarar det första ledet. I andra punkten, som motsvarar det andra ledet, nämns tandvårdsåtgärder. Uppdelningen är av författningsteknisk natur och har gjorts för att kunna skilja ut ersättningen för tandvårds- åtgärder i vissa fall. Se kommentarerna till 6 och 8 a §§.
5 §
Ersättning enligt 2–4 §§ får inte ges för vård av utlänningar som enligt 12 § lagen (1994:137) om mottagande av asylsökande m.fl. inte har rätt till bistånd enligt den lagen.
För omedelbar tandvård och tandvård som inte kan anstå som lämnas till utlänningar vars rätt till bistånd har upphört enligt 11 § andra och tredje styckena eller 11 a § lagen om mottagande av asylsökande m.fl. får ersättning inte ges i andra fall än som avses i 5 a §.
I bestämmelsen anges att ersättning inte betalas för utlänningar som håller sig undan så att ett avlägsnandebeslut inte kan verkställas.
Andra stycket, som är nytt, föreskriver att ersättning inte heller få ges för tandvårdsbehandling av vuxna asylsökande vars rätt till bistånd har upphört på grund av ett avlägsnandebeslut såvida inte dessa har tagits i förvar i Migrationsverkets lokaler. Det rör sig om en följdänd-
SOU 2024:70 |
Författningskommentar |
ring i förhållande till ändringen i 4 § lagen om hälso- och sjukvård åt asylsökande m.fl. och den nya 1 a § förordningen om vårdavgifter m.m. för vissa utlänningar. Se kommentarerna i avsnitt 17.5 respektive 17.8.
6 §
Hälso- och sjukvård enligt 2 § andra stycket 1 och 4 § ersätts i form av en schablonersättning som lämnas med ett visst belopp per kvartal och person för utlänningar som bor inom regionen eller kommunen och som är registrerade hos Migrationsverket den sista dagen i kvartalet. Ersättningen betalas ut i den månad som följer varje kvartalsskifte.
Tandvård enligt 2 § andra stycket 2 som lämnas till utlänningar som avses i 1 § första stycket 2 lagen (1994:137) om mottagande av asylsökande m.fl. ersätts också på det sätt som föreskrivs i första stycket.
Schablonersättningen är
–3 740 kronor för personer till och med 18 år,
–4 247 kronor för personer från och med 19 år till och med 60 år, och
–5 396 kronor för personer som är 61 år eller äldre.
Kostnader för tolk, hjälpmedel och transport eller sjukresa i samband med vård som ger rätt till ersättning inkluderas i schablonersättningen.
I bestämmelsen regleras det schablonbelopp, med vilket Migrations- verket ska ersätta regionerna för viss hälso- och sjukvård inklusive tandvård.
Genom en ändring i första stycket skiljs tandvård för vuxna ut. Tandvård regleras i stället i andra stycket.
Andra stycket, som är nytt, föreskriver att schablonen ska gälla för tandvård för så kallade massflyktingar som fyllt 18 år. Motsatsvis om- fattas inte tandvård för vuxna asylsökande.
Det somt tidigare var andra stycket utgör ett nytt tredje stycke. Det reglerar schablonbeloppets storlek och är ändrat med tanke på att schablonersättning inte ska gälla för vuxna asylsökandes tandvård.
Övervägandena finns i avsnitt 14.2.1.
8 a §
Migrationsverket betalar ut ersättning efter ansökan i efterskott för
1.hälso- och sjukvård samt hälsoundersökning enligt 5 a §, och
2.tandvård enligt 2 § andra stycket 2 som lämnas till utlänningar som avses
i1 § första stycket 1 lagen (1994:137) om mottagande av asylsökande m.fl. Ersättning ges inte för vård till utlänningar som är folkbokförda i landet.
Författningskommentar |
SOU 2024:70 |
Av paragrafen framgår att Migrationsverket betalar ut ersättning efter ansökan i efterskott i vissa fall och att ersättning inte ges för folk- bokförda utlänningar.
Första stycket delas upp i två punkter. Första punkten motsvarar det tidigare innehållet. Genom andra punkten görs ett tillägg så att ersätt- ning ska lämnas på samma sätt som enligt första punkten när det gäller vuxna asylsökandes tandvård. Övervägandena finns i avsnitt 14.2.1.
17.10Förslaget till förordning om ändring i förordningen (2007:1206) med instruktion för Tandvårds- och läkemedelsförmånsverket
1 a §
Myndigheten ansvarar för
–beslut om subventionering och prisreglering av varor som ingår i läke- medelsförmånerna,
–frågor om öppenvårdsapotekens handelsmarginal och utbyte av läke- medel,
–tillsyn över efterlevnaden av lagen (2002:160) om läkemedelsförmåner m.m. och av föreskrifter och villkor som har meddelats i anslutning till lagen,
–beslut om utformningen av det statliga tandvårdsstödet i fråga om ersätt- ningsberättigande åtgärder samt referenspriser, och
–tillhandahållande av information i en prisjämförelsetjänst för tandvård inom det statliga tandvårdsstödet.
Paragrafen anger Tandvårds- och läkemedelsförmånsverkets (TLV:s) ansvarsområden. Den fjärde strecksatsen ändras genom att ansvaret för beloppsgränser och ersättningsgrader inom det generella skyddet mot höga kostnader tas bort. Myndighetens ansvar enligt strecksatsen för att utforma det statliga tandvårdsstödet i fråga om vilka tandvårds- åtgärder och under vilka förutsättningar som ersättning kan lämnas (ersättningsberättigande åtgärder) samt ansvar för att beräkna referens- priser kvarstår hos myndigheten. Se även 2 § förordningen (2008:193) om statligt tandvårdsstöd. För övervägandena, se avsnitt 13.1.6.
5 b §
Nämnden för statligt tandvårdsstöd ska utforma sina beslut så att utgifterna för det statliga tandvårdsstödet ryms inom ram för anvisade medel på stats- budgeten.
SOU 2024:70 |
Författningskommentar |
I bestämmelsen framgår Nämnden för statligt tandvårdsstöds ansvar att utforma beslut om tandvårdsstödet så att utgifterna ryms inom anvisade statliga medel, men även ett krav på att besluta om ändringar i tandvårdsstödet om utgifterna bedöms överstiga anvisade medel. Bestämmelsen ändras genom att ansvaret för att ändra i tandvårds- stödet vid risk för ett budgetöverskridande tas bort. För övervägan- dena, se avsnitt 13.1.6.
17.11Förslaget till förordning om ändring
i förordningen (2008:193) om statligt tandvårdsstöd
Allmänt tandvårdsbidrag
4 §
Allmänt tandvårdsbidrag lämnas med 300 kronor om året.
För patienter som fyller lägst 24 år och högst 29 år eller lägst 67 år under det år som tandvårdsbidraget tidigast kan användas, lämnas bidrag med 600 kronor om året.
Paragrafen anger storlek på ATB och vilka ålderskategorier som är berättigade till ett fördubblat tandvårdsbidrag.
Andra stycket ändras genom att den övre gränsen från vilken ålder som fördubblat ATB lämnas höjs från 65 till 67 års ålder. Övervägan- dena finns i avsnitt 13.1.1.
Att giltighetsperioden för ATB samtidigt förändras framgår av 2 kap. 1 § lagen om statligt tandvårdsstöd, se avsnitt 17.4. För över- gångsbestämmelser se nedan samt avsnitt 16.2.1.
4 b §
Särskilt tandvårdsbidrag lämnas med 1 000 kronor per halvår.
I paragrafen framgår med vilket belopp som STB lämnas. Paragrafen ändras genom att STB höjs till 1 000 kronor. Samtidigt tas begräns- ningen att bidraget lämnas med ”högst” det angiva beloppet varje halvår bort eftersom patienten ska kunna använda mer än ett STB under sex månader.
Författningskommentar |
SOU 2024:70 |
Att STB kan sparas en period, högst ett års tid, framgår av förslaget till ändring av 2 kap. 1 a § lagen om statligt tandvårdsstöd, se av- snitt 17.4. För övervägandena se avsnitt 13.1.2. För övergångsbestäm- melser se nedan samt avsnitt 16.2.1.
Tandvårdsersättning
5 §
När patientens sammanlagda kostnader för ersättningsberättigande tandvårds- åtgärder, beräknade enligt 2 kap. 4 § andra stycket lagen (2008:145) om stat- ligt tandvårdsstöd, under en ersättningsperiod överstiger 3 000 kronor lämnas generell tandvårdsersättning med
–50 procent av den del av kostnaderna som överstiger 3 000 kronor men inte 15 000 kronor, och
–85 procent av den del som överstiger 15 000 kronor.
Paragrafen innehåller i nuvarande lydelse ett bemyndigande till TLV att justera ersättningsnivåer och beloppsgränser inom skyddet mot höga kostnader.
Paragrafen, som får en ny lydelse, reglerar i stället ersättnings- nivåer och beloppsgränser i högkostnadstrappan inom generell tand- vårdsersättning, i likhet med den ursprungliga lydelsen av paragrafen. Bemyndigandet till TLV tas därmed bort. För övervägandena se av- snitt 13.1.6.
5 a §
Från och med det år patienter fyller 67 år gäller följande. Patienten betalar 10 procent av kostnaden enligt 2 kap. 4 b § tredje stycket lagen (2008:145) om statligt tandvårdsstöd och förstärkt tandvårdsersättning lämnas med 90 pro- cent av kostnaden upp till fastslaget referenspris vid
1.behandling av sjukdoms- och smärttillstånd,
2.reparativ vård, och
3.rehabiliterande och habiliterande vård.
Ny fast tand- eller implantatstödd protetik är endast ersättningsberättigande med förstärkt tandvårdsersättning inom tandposition 5–5.
För annan behandling än enligt första och andra styckena gäller i stället 5 §.
Paragrafen, som är ny, anger närmare förutsättningar och villkor för förstärkt tandvårdsersättning.
SOU 2024:70 |
Författningskommentar |
Paragrafens första stycke anger rekvisit för att vara berättigad till förstärkt tandvårdsersättning. Från och med det år som patienten fyller 67 år lämnas förstärkt tandvårdsersättning med 90 procent av kost- naden för sådan tandvård som omfattas av den förstärkta ersättningen och patienten bekostar 10 procent. Av 2 kap. 4 b § andra stycket lagen om statligt tandvårdsstöd framgår att kostnaden utgår från refe- renspriset för åtgärden, alternativt vårdgivarens pris om det är lägre än referenspriset för den aktuella patienten. Av samma stycke fram- går vidare att den tandvård som kan omfattas av den förstärkta tand- vårdsersättningen endast är behandling av sjukdoms- och smärttill- stånd, reparativ vård och rehabiliterande samt habiliterande vård. De tillstånd som kan omfattas regleras närmare genom föreskrifter, se Tandvårds- och läkemedelsförmånsverkets föreskrifter och allmänna råd (TLVFS 2008:1) om statligt tandvårdsstöd, enligt bemyndigande i 2 § 1. Detta innebär motsatsvis att tillstånd för undersökningar och utredningar samt tillstånd för hälsofrämjande insatser inte kan gene- rera förstärkt tandvårdsersättning.
I andra stycket avgränsas av den ersättningsberättigande tandvår- den inom den förstärkta tandvårdsersättningen. Ny fast protetik i form av tandstödd krona vid reparation och ny fast tandstödd eller implantatstödd protetik och implantatbehandling vid rehabilitering och habilitering omfattas endast om protetiken installeras inom tand- position 5–5. För närmare reglering av de tandvårdsåtgärder som om- fattas av generell och förstärkt tandvårdsersättning inom olika till- stånd se TLVFS 2008:1.
Tredje stycket innehåller ett förtydligande om att för den vård och behandling som inte omfattas av förstärkt tandvårdsersättning kan i stället generell tandvårdsersättning lämnas under de förutsättningar som gäller enligt 5 §. Detta innebär att vid ny protetik bakom tand- position 5 samt vid undersökningar, utredningar och hälsofrämjande insatser, det vill säga förebyggande behandling, gäller generell tand- vårdsersättning.
För övervägandena se avsnitt 12.2.1, 12.2.3, 12.2.4 och 12.2.7.
Författningskommentar |
SOU 2024:70 |
Kommuntypstillägg till vårdgivaren
5 b §
För ersättningsberättigande tandvårdsåtgärder som har slutförts och som berät- tigar till förstärkt tandvårdsersättning får även ett kommuntypstillägg lämnas till vårdgivaren.
En ansökan om förstärkt tandvårdsersättning i enlighet med 4 kap. 8 § första stycket lagen (2008:145) om statligt tandvårdsstöd ska också anses omfatta en ansökan om kommuntypstillägg.
Tillägget ska lämnas när den förstärkta tandvårdsersättningen betalas ut. Om tandvårdsersättningen därefter ska återbetalas enligt 4 kap. 2 eller 3 § lagen om statligt tandvårdsstöd gäller motsvarande även lämnat tillägg.
Paragrafen är ny och innehåller bestämmelser om ett tillägg till vård- givaren benämnt kommuntypstillägg. En upplysningsbestämmelse om regeringens möjlighet att meddela föreskrifter om tillägg till vård- givaren finns i 1 kap. 1 § andra stycket lagen om statligt tandvårds- stöd, se ovan avsnitt 17.4.
Av paragrafens första stycke framgår att kommuntypstillägget får lämnas till vårdgivaren för ersättningsberättigande tandvårdsåtgär- der som slutförts under förutsättning att tandvården som sådan be- rättigar till förstärkt tandvårdsersättning. Ett kommuntypstillägg kan således lämnas för del av den vård och behandling som utförs vid ett besök. Som exempel kan nämnas en basundersökning inom gene- rell tandvårdsersättning, vilken inte ger tillägg, som slutförs vid samma tillfälle som en behandling av parodontal sjukdom, vilken omfattas av den förstärkta tandvårdsersättningen och som därmed även kan innebära ett kommuntypstillägg.
Andra stycket anger att när en ansökan sker om förstärkt tandvårds- ersättning (ansökan ska enligt 4 kap. 8 § lagen om statligt tandvårds- stöd ske inom två veckor från att åtgärden slutförts) anses ansökan med automatik även innefatta en ansökan om kommuntypstillägg. Det innebär att tillägget lämnas utan särskild ansökan, vilket är ett undantag från huvudregeln om ansökan, se 4 kap. 8 § första stycket lagen om statligt tandvårdsstöd samt ovan avsnitt 16.4 för bemyn- digande i dess andra stycke att föreskriva om undantag från ansök- ningskravet. Kommuntypstillägget kräver ingen således särskild admi- nistration från vårdgivaren.
I tredje stycket anges att tillägget ska lämnas samtidigt som den förstärkta tandvårdsersättningen betalas ut. Av stycket följer vidare
SOU 2024:70 |
Författningskommentar |
att om det visar sig vid en efterhandskontroll av Försäkringskassan att vården inte var ersättningsberättigande blir vårdgivaren återbetal- ningsskyldig i enlighet med 4 kap. 2 § lagen om statligt tandvårds- stöd för den ersättning som felaktigt betalats ut, vilket inkluderar tillägget. Om Försäkringskassan exempelvis beslutar att en inrap- porterad tandvårdsåtgärd istället ska registreras som en mindre om- fattande åtgärd ska en del av tillägget betalas tillbaka tillsammans med den överskjutande delen av tandvårdsersättningen.1 I de fall som fast protetik behöver göras om av en annan vårdgivare enligt 4 kap. 3 § samma lag under tiden för omgörning2 och som därmed inte är ersätt- ningsberättigande i sig ska Försäkringskassan på samma sätt kräva till- baka ersättning inklusive tillägget som lämnats för att i stället ge till den vårdgivare som gör om behandlingen. För övervägandena se av- snitt 12.2.2.
5 c §
Kommuntypstillägg lämnas enligt följande.
1.Om patienten när tandvårdsåtgärden slutförs har sin bosättning i kom- mun där minst 50 procent av befolkningen bor i rurala områden, lämnas ett tillägg motsvarande 20 procent av referenspriset.
2.Om patienten när tandvårdsåtgärden slutförs har sin bosättning i kom- mun där mer än 50 procent men mindre än 80 procent av befolkningen bor i urbana områden som tillsammans med angränsande kommuner har en samlad folkmängd under 500 000 invånare, lämnas ett tillägg motsvarande 10 procent av referenspriset.
3.Om patienten när tandvårdsåtgärden slutförs har sin bosättning i en kommun som inte uppfyller kriterierna i 1 eller 2, lämnas inget tillägg.
Vid tillämpning av första stycket ska det som sägs 5 a § tandvårdslagen (1985:125) om vilken region som är ansvarig för att erbjuda patienten tand- vård ha motsvarande tillämpning när det gäller att bestämma i vilken kommun en patient, som omfattas av 1 kap. 5 § 2 lagen (2008:145) om statligt tandvårds- stöd, ska anses vara bosatt.
1Åtgärd 342 rapporteras in av vårdgivaren med ett referenspris på 1 195 kronor, vilket enligt
5c § är grund för ersättning av kommuntypstillägget. Försäkringskassan beslutar i en efter- handskontroll att åtgärden som registrerats ska vara av en mindre omfattning och därför mot- svara åtgärd 341 som har ett referenspris på 615 kronor. Det innebär att tillägget ska baseras på åtgärd 341 i stället och mellanskillnaden ska återbetalas.
2Omgörning beskrivs exempelvis i prop. 2007/08:49 s. 82: ”I de fall en protetisk behandling måste göras om inom en viss tid bör den nya behandlingen normalt sett inte vara ersättnings- berättigande. Kostnaden för att göra om den protetiska behandlingen ska därför inte räknas med i underlaget för beräkning av tandvårdsersättning.”
Författningskommentar |
SOU 2024:70 |
Paragrafen, som är ny, reglerar vilket tillägg som ska lämnas till vård- givaren, vilket är beroende av i vilken kommun som patienten är bo- satt. Med bosättning menas samma sak som i folkbokföringslagen (1991:481), se även 5 d § nedan.
Av första stycket framgår att tre olika kommuntyper ligger till grund för tillägget. Slutförd behandling av en patient som vid den tidpunkten är bosatt i en kommun där merparten av befolkningen bor i rurala områden ger ett högre tillägg, medan behandling av en patient som är bosatt i storstad inte medför något tillägg. Med rurala områden menas ej tätbefolkade kluster enligt Tillväxtverkets definitioner. För- säkringskassan ges ett bemyndigande i 20 § att föreskriva om respek- tive kommuns tillhörighet. För beskrivning av de olika kommun- typerna se avsnitt 6.5.3 och bilaga 4.
I andra stycket finns en hänvisning till tandvårdslagen för Försäk- ringskassans beslut om kommuntypstillägg för dem som utan att vara bosatta här har rätt till vårdförmåner enligt Europaparlamentets och rådets förordning (EG) nr 883/2004 av den 29 april 2004 om samordning av de sociala trygghetssystemen och för dem som lämnar Sverige för att studera i ett annat land och avförts från folkbokför- ingen men fortfarande anses vara bosatt här enligt 5 kap. 7 § social- försäkringsbalken. Av 5 a § tandvårdslagen framgår att det är området där personen är förvärvsverksam, eller registrerad som arbetssökande, som avgör vilken region som är ansvarig. Paragrafen ska ha motsva- rande tillämpning för att bedöma vilken kommun som ska ligga till grund för kommuntypstillägget. Detsamma gäller personens familje- medlemmar.
Övervägandena finns i avsnitt 12.2.2.
5 d §
Om Försäkringskassan inte har uppgift om var patienten är bosatt får För- säkringskassan betrakta folkbokföringsorten som patientens bosättning och för detta inhämta uppgift om patientens folkbokföringsort från det register som förs enligt 2 kap. lagen (2001:182) om behandling av personuppgifter i Skatte- verkets folkbokföringsverksamhet för att beräkna tillägg.
Paragrafen är ny. Försäkringskassan får, om myndigheten inte har tillgång till uppgifter om var patienten är bosatt, hämta uppgifter om patientens folkbokföringsort från folkbokföringsregistret för beräk-
SOU 2024:70 |
Författningskommentar |
ning av tillämpligt kommuntypstillägg. Av 6 § folkbokföringslagen (1991:481) framgår att den kommun där en person är folkbokförd är hans eller hennes folkbokföringsort.
För en patient med skyddad folkbokföring innebär detta att per- sonens verkliga adress inte behöver efterforskas, utan personen folk- bokförs av Skatteverket i en annan kommun vilken får ligga till grund för tilläggets beräkning.
Övervägandena finns i avsnitt 12.2.2.
Protetisk behandling som behöver göras om
6 §
Om en protetisk behandling behöver göras om får Försäkringskassan lämna ersättning till den vårdgivare som gör om behandlingen med ett belopp mot- svarande det belopp som får krävas åter eller räknas av från en annan fordran enligt 4 kap. 3 § andra stycket lagen (2008:145) om statligt tandvårdsstöd, under förutsättning att den nya behandlingen
1.enligt föreskrifter som meddelats med stöd av 2 § 1 inte är ersätt- ningsberättigande, och
2.utförs av en annan vårdgivare än den som utförde den behandling som behöver göras om.
Ersättning enligt första stycket får dock inte överstiga det lägsta av föl- jande belopp:
– vårdgivarens pris för att göra om behandlingen för den aktuella patien-
ten, och
– referenspriset för att göra om behandlingen.
Om den nya behandlingen är mer omfattande eller i övrigt består av andra ersättningsberättigande tandvårdsåtgärder än den behandling som behöver göras om, får tandvårdsersättning lämnas för kostnaderna för dessa åtgärder enligt vad som anges i 2 kap. 4 eller 4 b § lagen om statligt tand- vårdsstöd. Kostnaderna får dock inte beräknas högre än ett belopp motsva- rande skillnaden mellan kostnaden för den nya behandlingen och kostnaden för den behandling som behöver göras om. Beräkningen av kostnaderna för de åtgärder som ingår i behandlingarna ska ske med utgångspunkt i referens- priserna för dessa åtgärder, dock högst vårdgivarens pris för den aktuella patienten.
Paragrafen innehåller bestämmelser om protetisk behandling som behöver göras om under den tidsperiod då behandlingen enligt före- skrifterna som meddelats av TLV inte är ersättningsberättigande på nytt och en annan vårdgivare gör om behandlingen.
Författningskommentar |
SOU 2024:70 |
I första stycket görs endast språkliga justeringar som är inte av- sedda att göra någon saklig skillnad vid tillämpningen.
Paragrafens tredje stycke tillförs en hänvisning till förstärkt tand- vårdsersättning, eftersom den behandling som görs om kan vara er- sättningsberättigande inom såväl generell som förstärkt tandvårds- ersättning.
Vårdgivarens ansvar gentemot patienten
8 §
Vårdgivaren ska tillhandahålla prislistor med uppgifter om
1.vårdgivarens priser samt referenspriser för de ersättningsberättigande tandvårdsåtgärder som vårdgivaren utför inom generell tandvårdsersättning,
2.patientens kostnad inom förstärkt tandvårdsersättning för de ersättnings- berättigande tandvårdsåtgärder som vårdgivaren utför,
3.vilka garantier som vårdgivaren lämnar för sina arbeten, samt
4.patientens rätt att på begäran få skriftlig information om vilka material som använts vid protetiska arbeten och andra behandlingar som syftat till att permanent ersätta förlorad vävnad.
Paragrafen innehåller regler för vad vårdgivarens prislista ska inne- hålla.
Första punkten tillförs begreppet ”generell” så att det framgår att prislistan ska innehålla vårdgivarens pris och referenspris för alla ersättningsberättigande tandvårdsåtgärder som vårdgivaren utför inom det generella skyddet mot höga kostnader.
Paragrafen tillförs en ny andra punkt med anledning av den för- stärkta tandvårdsersättningen med krav på att prislistan även ska inne- hålla uppgift om patientens kostnad för tandvårdsåtgärder inom för- stärkt tandvårdsersättning. Övriga punkter om garantier och dentalt material därefter får ny numrering men ingen ändring i sak. Över- vägandena finns i avsnitt 12.2.7.
9 §
Om vårdgivaren föreslår en tandvårdsåtgärd som inte är ersättningsberät- tigande, ska vårdgivaren upplysa patienten huruvida det finns någon annan åtgärd som kan berättiga till statligt tandvårdsstöd.
Om vårdgivaren föreslår en behandling som omfattas av generell tandvårds- ersättning och patienten är berättigad till förstärkt tandvårdsersättning, ska vård-
SOU 2024:70 |
Författningskommentar |
givaren upplysa patienten huruvida det finns något behandlingsalternativ som omfattas av förstärkt tandvårdsersättning.
Av paragrafen framgår att vårdgivaren har en skyldighet att upplysa patienten om det finns en alternativ behandling inom statligt tand- vårdsstöd som kan berättiga till tandvårdsersättning när den av vård- givaren föreslagna behandlingen inte är ersättningsberättigande inom tandvårdsstödet.
Paragrafen tillförs ett andra stycke med anledning av förstärkt tandvårdsersättning. Om vårdgivaren föreslår en behandling som ut- förs inom generellt högkostnadsskydd och patienten är berättigad till förstärkt tandvårdsersättning har vårdgivaren likaledes en skyl- dighet att informera patienten om det finns en alternativ behandling inom tiotandvård i stället. Ett exempel kan vara en tandstödd krona som reparation av tand i tandposition 6, vilket inte omfattas av den förstärkta tandvårdsersättningen. Den alternativa behandlingen är då en fyllning som reparation inom tiotandvård. Övervägandena finns i avsnitt 12.2.7.
10 §
Om en patient behöver behandlas vid mer än ett tillfälle, ska vårdgivaren ge patienten en preliminär skriftlig prisuppgift över den totala behandlings- kostnaden. Den skriftliga prisuppgiften ska tydliggöra vilken behandling som omfattas av generell tandvårdsersättning och vilken behandling som omfattas av förstärkt tandvårdsersättning för patienter som är berättigade till detta.
Om patienten behöver en mer omfattande behandling, ska vårdgivaren även ge patienten en skriftlig behandlingsplan. Behandlingsplanen ska inne- hålla uppgifter om
1.vilken diagnos som har ställts,
2.den föreslagna behandlingen och skälen för denna,
3.eventuella alternativa behandlingsförslag,
4.huruvida tandvårdsåtgärderna är ersättningsberättigande och om den tandvårdsersättning som lämnas är generell eller förstärkt, samt
5.vårdgivarens priser, referenspriser och åtgärdskoder för tandvårds- åtgärderna. Om behandlingen omfattas av förstärkt tandvårdsersättning ska
istället patientens andel av referenspriser i kronor, eller vårdgivarens priser om dessa är lägre, anges jämte referenspriser och åtgärdskoder.
Av paragrafen framgår att vårdgivaren är skyldig att ge patienten en preliminär skriftlig prisuppgift när behandling utförs vid mer än ett tillfälle, samt en skriftlig behandlingsplan när patienten behöver en
Författningskommentar |
SOU 2024:70 |
mer omfattande behandling. Vad som menas med omfattande behand- ling framgår av Försäkringskassans föreskrifter (FKFS 2008:6) om statligt tandvårdsstöd.
Första stycket tillförs att den skriftliga prisuppgiften även ska inne- hålla information om vilka åtgärder i behandlingen som omfattas av förstärkt tandvårdsstöd i de fall som patienten är berättigad till detta.
Andra stycket tillförs ändring avseende förstärkt tandvårdsstöd enligt följande. Den skriftliga behandlingsplanen ska, enligt fjärde punkten, kompletteras med information om tandvårdsersättningen är generell eller förstärkt. Den femte punkten utvecklas avseende priser och åtgärdskoder i den skriftliga behandlingsplanen när tandvård ut- förs med förstärkt tandvårdsersättning. I sådana fall ska den skrift- liga behandlingsplanen innehålla patientens andel av referenspriset i kronor, eller av vårdgivarens pris om detta är lägre, samt referenspris och åtgärdskod för respektive behandling. Övervägandena finns i avsnitt 12.2.7.
11 §
På det kvitto som patienten får över erlagd betalning, ska vårdgivaren ange
1.sitt pris för varje utförd tandvårdsåtgärd för den aktuella patienten,
2.referenspris och åtgärdskod för varje utförd tandvårdsåtgärd, samt
3.i förekommande fall den ersättning som lämnas enligt lagen (2008:145) om statligt tandvårdsstöd.
Om behandling omfattas av förstärkt tandvårdsersättning ska vårdgivaren
istället ange
1.patientens andel av referenspriset i kronor, eller vårdgivarens pris om detta är lägre, för varje utförd tandvårdsåtgärd för den aktuella patienten,
2.referenspris och åtgärdskod för varje utförd tandvårdsåtgärd, samt
3.den förstärkta tandvårdsersättning i kronor som lämnas.
Om tandtekniskt arbete har ingått i behandlingen, ska det till kvittot fogas en kopia av det underlag som det tandtekniska laboratoriet lämnat över kostnaderna för det tandtekniska arbetet.
Paragrafen anger vilka uppgifter som vårdgivaren ska ange på patien- tens kvitto samt vad som ska fogas till kvittot.
Ett nytt andra stycke tillförs för att klargöra vilka uppgifter som ska finnas med på kvittot vid förstärkt tandvårdsersättning. Över- vägandena finns i avsnitt 12.2.7.
Det tredje stycket motsvarar nuvarande andra stycket.
SOU 2024:70 |
Författningskommentar |
Försäkringskassans uppgiftsskyldighet mot vårdgivaren
14 §
Försäkringskassan ska på begäran av en vårdgivare tillhandahålla uppgifter enligt 4 kap. 1 § lagen (2008:145) om statligt tandvårdsstöd om
1.huruvida patienten omfattas av rätten till statligt tandvårdsstöd och om patienten är berättigad till förstärkt tandvårdsersättning,
2.patientens utnyttjande av tandvårdsbidrag,
3.patientens sammanlagda kostnader för ersättningsberättigande tand- vårdsåtgärder som har slutförts inom generell tandvårdsersättning under på- gående ersättningsperiod,
4.vilket datum pågående ersättningsperiod började löpa,
5.vilket datum den senast ersättningsberättigande tandvårdsåtgärden slutfördes inom generell tandvårdsersättning,
6.förekomst av avtal om abonnemangstandvård enligt 2 kap. 2 § lagen om statligt tandvårdsstöd samt, i förekommande fall, abonnemangsperiod för avtalet och vilken tandvård som omfattas av det, och
7.beslut i ärenden om förhandsprövning enligt 4 kap. 5 a § lagen om statligt tandvårdsstöd.
Uppgifterna får endast avse patienter som vårdgivaren står i begrepp att behandla eller har behandlat.
Av paragrafen framgår vilka uppgifter Försäkringskassan ska tillhanda- hålla en vårdgivare på begäran för att vårdgivaren ska kunna beräkna en korrekt kostnad för utförd tandvård.
Första stycket första punkten kompletteras med en skyldighet för Försäkringskassan att lämna information till vårdgivaren om huru- vida patienten är berättigad till förstärkt tandvårdsersättning. I tredje punkten förtydligas att sammanlagda kostnader för ersättningsberät- tigande åtgärder för patienten inom ersättningsperioden endast ska innehålla kostnader inom generell tandvårdsersättning. Femte punkten förtydligas så att datum för senaste tandvårdsåtgärden avser tandvård inom den generella tandvårdsersättningen, där vårdgivaren behöver information om det kan finnas nyligen slutförd vård och behandling hos annan vårdgivare som ännu inte är inrapporterad men som är karensgrundande. Dessa uppgifter är av betydelse för att beräkna gene- rell tandvårdsersättning men påverkar inte den förstärkta tandvårds- ersättningen. Övervägandena finns i avsnitt 12.2.7.
Författningskommentar |
SOU 2024:70 |
18 b §
Försäkringskassan får neka en vårdgivare anslutning till det elektroniska systemet för statligt tandvårdsstöd om vårdgivaren inte uppfyller kraven i 18 § andra–fjärde styckena.
Anslutning får även nekas om någon av de personer som vårdgivaren lämnat uppgift om enligt 18 § tredje stycket tidigare har varit vårdgivare eller verksam hos en vårdgivare som varit ansluten till Försäkringskassans elek- troniska system för statligt tandvårdsstöd och den vårdgivaren medvetet eller av grov oaktsamhet har åsidosatt bestämmelserna i lagen (2008:145) om stat- ligt tandvårdsstöd eller i föreskrifter som har meddelats med stöd av lagen och som avser vårdgivarens skyldigheter eller förutsättningar för ersättning.
Paragrafen reglerar Försäkringskassans möjligheter att neka en vård- givare anslutning till det elektroniska systemet för statligt tandvårds- stöd.
Ändringen i andra stycket är en följdändring till ändringen i 19 § första stycket 5. Se kommentaren till den bestämmelsen.
19 §
Försäkringskassan får besluta att anslutningen till det elektroniska syste- met för statligt tandvårdsstöd ska upphöra om vårdgivaren
1.skriftligen begär att anslutningen ska upphöra,
2.har upphört att bedriva tandvård,
3.inte längre uppfyller de krav som anges i 18 § andra stycket,
4.ersätter en sådan person som anges i 18 § tredje stycket med en annan person eller om någon annan person tillkommer och det medför att för- hållandena är sådana att vårdgivaren hade nekats anslutning enligt 18 b § andra stycket om det varit fråga om en ansökan om anslutning,
5.medvetet eller av grov oaktsamhet har åsidosatt bestämmelserna i lagen (2008:145) om statligt tandvårdsstöd eller i föreskrifter som har meddelats med stöd av lagen och som avser vårdgivarens skyldigheter eller förutsätt- ningar för ersättning, eller
6.inte har påbörjat verksamheten senast sex månader efter det att För- säkringskassan meddelat beslut om anslutning.
Om en anslutning har upphört enligt första stycket, får beslut om ny anslutning meddelas efter ansökan om förutsättningarna för anslutning är uppfyllda.
Paragrafen reglerar vid vilka situationer Försäkringskassan får besluta att vårdgivarens anslutning till det elektroniska systemet för statligt tandvårdsstöd ska upphöra.
SOU 2024:70 |
Författningskommentar |
I första stycket femte punkten tillförs ett nytt rekvisit. I stället för rekvisitet allvarligt åsidosättande ska vårdgivaren medvetet eller genom grov oaktsamhet ha åsidosatt bestämmelserna i lagen (2008:145) om statligt tandvårdsstöd eller i föreskrifter som har meddelats med stöd av lagen och som avser vårdgivarens skyldigheter eller förutsättningar för ersättning. Ändringen görs mot bakgrund av de anpassningar av det statliga tandvårdsstödet som tiotandvården för med sig. Det ska till exempel inte vara möjligt att avstå ifrån att erbjuda behandlingar till förstärkt tandvårdsersättning eller att ta betalt av patienten för vård som är ersättningsberättigande inom statligt tandvårdsstöd utan att rapportera detta i enlighet med regelverket. Upptäcker Försäk- ringskassan att en vårdgivare medvetet eller av grov oaktsamhet ägnar sig åt sådana upplägg ska det gå att direkt besluta om avanslutning, oavsett om omfattningen når upp till tröskeln för att anses som all- varligt åsidosättande. Övervägandena finns i avsnitt 13.1.8.
19 a §
Vad som föreskrivs i 18 b § och 19 § första stycket 5 gäller inte om åsido- sättandet är ringa eller om det annars med hänsyn till omständigheterna skulle vara oskäligt att neka anslutning.
Av paragrafen, som är ny, framgår att Försäkringskassan inte med hän- visning till ett åsidosättande av bestämmelser om statligt tandvårds- stöd kan neka anslutning till det elektroniska systemet, eller besluta att en anslutning ska upphöra, i två situationer. Situationerna det gäller är dels ringa åsidosättanden, dels när det annars med hänsyn till omständigheterna skulle vara oskäligt att neka anslutning. En av- anslutning ska inte vara mer långtgående än vad som behövs och får endast vidtas om det avsedda resultatet står i rimligt förhållande till de olägenheter som kan antas uppstå för den som åtgärden riktas mot. Exempel på sådana situationer då anslutning kan tillåtas trots tidigare åsidosättande av bestämmelser kan vara fel som gäller mycket små belopp eller om ansvarig aktör har gjort allt vad som varit möj- ligt att rätta tidigare fel innan Försäkringskassan har påtalat felet. Övervägandena finns i avsnitt 13.1.8.
Författningskommentar |
SOU 2024:70 |
Försäkringskassans uppgiftsskyldighet
19 b §
För att Tandvårds- och läkemedelsförmånsverket ska kunna fullgöra sin verk- samhet i fråga om beslut om utformningen av det statliga tandvårdsstödet och följa upp utvecklingen på tandvårdsområdet ska Försäkringskassan till verket lämna uppgifter om:
1.löpnummer för patientens personnummer och i förekommande fall samordningsnummer,
2.patientens kön och ålder, kommuntypstillhörighet, tillstånds- respek- tive åtgärdskod för den utförda åtgärden, tandnummer och tandposition, datum när åtgärden slutfördes samt i förekommande fall om patienten remit- terats för åtgärden till tandläkare med bevis om specialist,
3.patientens ersättningsperiod, start- och slutdatum samt nyttjande av tandvårdsbidrag,
4.vårdgivarens pris för den utförda åtgärden för den aktuella patienten samt om huruvida behandlande tandläkare har bevis om specialistkompetens,
5.i förekommande fall avtal om abonnemangstandvård enligt 2 kap. 2 § lagen (2008:145) om statligt tandvårdsstöd, abonnemangsperiod och om ut- förd tandvård som omfattas av sådant avtal samt avgiften för abonnemanget,
6.referenspris per utförd åtgärd, med vilket belopp patienten har fått statligt tandvårdsstöd per åtgärd samt om tandvårdsersättningen är generell eller förstärkt, patientens pris per åtgärd och per besök, ersättningsgrundande belopp per besök, vårdgivares pris för besök, ackumulerat ersättningsgrun- dande belopp under ersättningsperioden samt förekommande korrigerings- belopp,
7.tandvårdsmottagningens geografiska läge i fråga om län och uppgifter om slag av vårdgivare: offentlig, privat eller annan, eller i förekommande fall om åtgärden utfördes i ett annat EU- eller EES-land,
8.löpnummer för vårdgivares organisationsnummer och tandvårdsmot- tagning,
9.datum när vårdgivares fordran mot staten uppkommer, datum när vårdgivares fordran mot staten regleras, datum när ärendet registreras eller ändras i databas hos Försäkringskassan,
10.löpnummer för administrativa uppgifter som ärendenummer, rad- nummer från databas hos Försäkringskassan, ärendetyp och ärendestatus, och
11.i förekommande fall kommuntypstillägg i kronor till vårdgivaren per slutförd tandvårdsåtgärd.
Varje personnummer, samordningsnummer, organisationsnummer och tandvårdsmottagningsnummer ska innan uppgifter enligt första stycket läm- nas ut vara krypterade på ett sådant sätt att identifiering inte är möjlig.
Uppgifterna får lämnas ut på medium för automatiserad behandling.
SOU 2024:70 |
Författningskommentar |
Av paragrafen, som i nuvarande lydelse betecknas 19 a §, framgår vilka uppgifter, till del krypterade personuppgifter, som Försäkringskassan med uppgiftsskyldighet ska lämna till TLV för att den myndigheten ska kunna fullgöra vissa uppgifter i sin verksamhet.
Första stycket ändras genom att det i andra punkten tillförs en skyl- dighet att lämna ut uppgift om patientens kommuntypstillhörighet, det vill säga storstad, blandad kommun eller landsbygd. Sjätte punk- ten kompletteras med uppgift om tandvårdsersättning är generell eller förstärkt samt tydliggör att belopp för tandvårdsersättning och patientens pris ska lämnas per åtgärd. Stycket tillförs bestämmelser i elfte punkten för att kommuntypstillägget till vårdgivaren ska kunna följas upp, även om organisationsnummer och tandvårdsmottagnings- nummer är krypterade. Övervägandena finns i avsnitt 12.2.8.
19 c §
För att Tandvårds- och läkemedelsförmånsverket ska kunna fullgöra sin verksamhet i fråga om att tillhandahålla information i en prisjämförelse- tjänst för tandvård inom det statliga tandvårdsstödet ska Försäkringskassan till verket lämna uppgifter om:
1.åtgärdskod och tandvårdsmottagningens pris för varje utförd åtgärd samt i förekommande fall om patienten remitterats för åtgärden till tand- läkare med bevis om specialistkompetens,
2.datum när åtgärden slutfördes,
3.Försäkringskassans mottagningsidentitet och tandvårdsmottagningens namn, adress, postnummer och ort,
4.datum för tandvårdsmottagningens anslutning till Försäkringskassans elektroniska system för statligt tandvårdsstöd och datum när anslutningen ska upphöra,
5.vårdgivarens namn, adress, postnummer, ort och organisationsnum- mer samt slag av vårdgivare: offentlig, privat eller annan, och
6.administrativa uppgifter som ärendetyp, ärendestatus och åtgärdsstatus. Behandling som utförts med förstärkt tandvårdsersättning enligt 5 a § ska
inte omfattas av första stycket. För sådan behandling ska Försäkringskassan i stället lämna uppgifter om:
1.åtgärdskod,
2.datum när åtgärden slutfördes, och
5.vårdgivarens namn, adress, postnummer, ort och organisationsnummer samt slag av vårdgivare: offentlig, privat eller annan.
Uppgifterna får lämnas ut på medium för automatiserad behandling.
Författningskommentar |
SOU 2024:70 |
Paragrafen, som i nuvarande lydelse betecknas 19 b §, innehåller en uppgiftsskyldighet för Försäkringskassan för att TLV ska få upp- gifter om priser till prisjämförelsetjänsten.
Paragrafen tillförs ett nytt andra stycke där uppgifter om priser vid tandvård till förstärkt tandvårdsersättning undantas från uppgifts- överlämningen. Övervägandena finns i avsnitt 12.2.7.
Nuvarande andra stycket blir i stället tredje stycket.
19 d §
Patienten får ha direktåtkomst till följande uppgifter om sig själv hos Försäk- ringskassan:
1.tillstånd respektive åtgärd, tandnummer, tandposition och datum när respektive åtgärd slutfördes,
2.start- och slutdatum för pågående ersättningsperiod, eventuellt ackumu- lerat ersättningsgrundande belopp, samt om patienten är berättigad till för- stärkt tandvårdsersättning,
3.tandvårdsbidrag som nyttjats under ersättningsperioden och datum för nyttjande,
4.outnyttjade tandvårdsbidrag samt giltighetsperiod,
5.vårdgivarens pris för respektive inrapporterad åtgärd, om åtgärden är ersätt- ningsberättigande inom generell eller förstärkt tandvårdsersättning, referenspris per åtgärd och med vilket belopp patienten har fått statligt tandvårdsstöd,
6.patientens kostnad per besök, eventuellt ersättningsgrundande belopp per besök och vårdgivares pris per besök,
7.i förekommande fall avtal om abonnemangstandvård enligt 2 kap. 2 § lagen (2008:145) om statligt tandvårdsstöd, abonnemangsperiod och om utförd tand- vård som omfattas av sådant avtal samt avgiften för abonnemanget, och
8.behandlande tandläkares eller tandhygienists namn, om behandlande tandläkare har bevis om specialistkompetens, tandvårdsmottagning och vård- givare.
Paragrafen, som är ny, innebär en rätt för patienten att få direkt- åtkomst till i paragrafen angivna uppgifter om den tandvård som utförts inom statligt tandvårdsstöd och som inrapporterats till Försäkrings- kassan. Av 6 § förordningen (2024:14) om behandling av personupp- gifter vid Försäkringskassan och Pensionsmyndigheten framgår att de registrerade får ha direktåtkomst till sådana personuppgifter om sig själva hos Försäkringskassan som får lämnas ut till dem. Regler om sekretess i förhållande till den vård- och behandlingsbehövande själv framgår av 28 kap. 2 § offentlighets- och sekretesslagen (2009:400). Se avsnitt 17.6 om ändring i offentlighets- och sekretesslagen.
SOU 2024:70 |
Författningskommentar |
I paragrafen finns en punktlista med de uppgifter som patienten ska kunna ta del av med direktåtkomst. Patienten ska exempelvis kunna se vilka tillstånd och tandvårdsåtgärder som rapporterats in av vårdgivaren, vem som varit behandlare och när i tid som behand- lingen utfördes, men även se var patienten befinner sig i högkostnads- trappan för generell tandvårdsersättning, när ersättningsperioden tar slut, om patienten är berättigad till förstärkt tandvårdsersättning och om det finns outnyttjade tandvårdsbidrag med mera.
19 e §
Försäkringskassan ska så snart som möjligt skriftligen underrätta patienten om beslut om ersättning till vårdgivaren för slutförd tandvård.
Underrättelsen till patienten ska även innehålla sådana uppgifter enligt
19 d § som lagts till grund för beslutet och som inte meddelats tidigare samt uppgifter enligt 19 d § 8.
I paragrafen, som är ny, regleras de skriftliga utskick som Försäk- ringskassan ska lämna till patienten i samband med utbetalning av statligt tandvårdsstöd.
I första stycket anges att Försäkringskassan skriftligen ska meddela patienten om att beslut har fattats om utbetalning av tandvårdsstöd till vårdgivaren för slutförd vård och behandling.
Av andra stycket framgår vilka uppgifter som patienten ska in- formeras om i samband med beskedet om utbetalt tandvårdsstöd. Patienten ska få information om de uppgifter som anges i 19 d § som ligger till grund för Försäkringskassans beslut om ersättning. Om det är generell tandvårdsersättning som lämnas för första gången inom en ersättningsperiod kommer patienten få ta del av information om de tandvårdsåtgärder som utförts inom ersättningsperioden. Nästa tillfälle som ytterligare tandvårdsstöd lämnas inom samma period kommer patienten att få ta del av information om den vård och be- handling som patienten inte tidigare tagit del av. För varje tandvårds- åtgärd som inrapporterats av vårdgivaren behöver information om kostnader lämnas till patienten såsom vårdgivarens pris per åtgärd, patientens pris och referenspris. Patienten ska även alltid få infor- mation om vem som utfört åtgärderna, när i tiden och inom vilket tillstånd behandlingen utförts. Information lämnas även om den av
Författningskommentar |
SOU 2024:70 |
vårdgivaren rekvirerade tandvårdsersättningen samt rekvirerade tand- vårdsbidrag.
Ett exempel kan vara en omfattande behandling för parodontal sjukdom (åtgärd 342) utförd av tandhygienist Anna Andersson på A-mottagningen hos Tandvården i A-stad AB den 1 januari på grund av parodontit (tillstånd 3043), utförd inom förstärkt tandvårds- ersättning med ett referenspris på 1 195 kronor, där tandvårdsersätt- ningen uppgår till 1 075,50 kronor och patientens erlagda pris ska vara 119,50 kronor.
I det enskilda fallet kan uppgifter relaterade till exempelvis abonne- mangstandvård påverka den tandvårdsersättning som lämnas. För att patienten ska förstå beräkningen av generell tandvårdsersättning be- höver Försäkringskassan även kommunicera var patienten befinner sig i högkostnadstrappan, det aggregerade ersättningsgrundande be- loppet och vilket datum som ersättningsperioden påbörjades. Över- vägandena finns i avsnitt 13.1.5, se även behovet av förenklade odon- tologiska förklaringar i samma avsnitt.
20 §
Försäkringskassan får meddela föreskrifter om
1.ansökan om samt beräkning och utbetalning av ersättning enligt lagen (2008:145) om statligt tandvårdsstöd,
2.abonnemangstandvård,
3.anmälan om ny ersättningsperiod enligt 2 kap. 4 § lagen om statligt tandvårdsstöd och om när en sådan period ska börja löpa,
4.anslutningen till Försäkringskassans elektroniska system för statligt tandvårdsstöd,
5.vårdgivarens uppgiftsskyldighet enligt 3 kap. 3 § första stycket lagen om statligt tandvårdsstöd,
6.ansökan om förhandsprövning,
7.prislistor enligt 8 §,
8.behandlingsplaner enligt 10 §,
9.undersökningsprotokoll enligt 12 §, och
10.kommuners indelning enligt 5 c § första stycket.
Försäkringskassan får meddela ytterligare föreskrifter om verkställigheten av lagen om statligt tandvårdsstöd och av denna förordning.
I paragrafen ges Försäkringskassans bemyndiganden att föreskriva om vissa angivna uppgifter. Första stycket tillförs en tionde punkt som bemyndigar Försäkringskassan att föreskriva om respektive kommuns
SOU 2024:70 |
Författningskommentar |
kommuntypstillhörighet för vårdgivarens kommuntypstillägg. I övrigt sker redaktionella ändringar. Övervägandena finns i avsnitt 12.2.2.
Ikraftträdande och övergångsregler
1.Denna förordning träder i kraft den 1 juli 2026.
2.Äldre föreskrifter gäller fortfarande, för patienter födda år 1959 och 1960, avseende allmänt tandvårdsbidrag som kunnat användas för betalning av ersätt- ningsberättigande åtgärder från och med den 1 juli 2024, den 1 juli 2025 eller från och med den 1 juli 2026 och som lämnas efter ikraftträdandet.
3.De nya föreskrifterna tillämpas även för särskilt tandvårdsbidrag som kunnat användas för betalning av ersättningsberättigande förebyggande tand- vårdsåtgärder från och med den 1 januari 2026 och som lämnas efter ikraft- trädandet.
Enligt första punkten träder lagen i kraft den 1 juli 2026.
Av andra punkten framgår att ändringen i 4 § med innebörd att den övre gränsen för förhöjt ATB höjs till 67 år inte gäller för de patienter som redan enligt äldre föreskrifter fått ta del av fördubblat ATB. Övergångsbestämmelsen kan endast bli tillämplig för patien- ter födda 1959 och 1960. Ett förklarande exempel: En patient född 1960 får år 2025 för första gången 600 kronor i ATB genom att fylla 65 år enligt de nuvarande reglerna. Den 1 juli 2026 träder reformen i kraft och patienten kan tack vare övergångsregeln även år 2026, när patienten fyller 66 år, få 600 kronor. Patienten kan den 1 juli 2026, om patienten inte använt sina ATB nyttja 300 kronor i sparat ATB från år 2024, samt 600 kronor från år 2025 tillsammans med bidraget på 600 kronor från år 2026. År 2027 är patienten berättigad till för- dubblat ATB enligt de nya bestämmelserna.
Enligt tredje punkten ska den patient som inte kunnat nyttja sitt STB som lämnas som tillgodohavande 1 januari 2026 efter den 1 juli få det förhöjda bidraget för båda perioderna. De nya föreskrifterna ska så- ledes kunna tillämpas även för perioden före ikraftträdandet. Att STB ska kunna sparas framgår av ändring i 2 kap. 1 § lagen om statligt tand- vårdsstöd, se avsnitt 17.4 ovan. Särskilt tandvårdsbidrag kan, till skill- nad mot allmänt tandvårdsbidrag, delas upp på flera besök (se 2 kap. 1 § andra stycket lagen om statligt tandvårdsstöd e contrario samt prop. 2011/12:7 s. 28) vilket innebär att en höjning även kan komma att ske på den del av bidraget som inte använts före ikraftträdandet.
Övervägandena finns i avsnitt 16.1 och 16.2.
Författningskommentar |
SOU 2024:70 |
17.12Förslaget till förordning om ändring
i förordningen (2013:412) om vårdavgifter m.m. för utlänningar som vistas i Sverige utan nödvändiga tillstånd
8 §
Utlänningar som omfattas av denna förordning och som är över 18 år ska betala avgift enligt 1 § andra stycket för behandling hos en tandläkare som omfattas av det statliga tandvårdsstödet.
Tandvård hos en tandläkare som omfattas av det statliga tandvårdsstödet är kostnadsfri för barn som inte har fyllt 18 år.
Paragrafen innehåller bestämmelser om avgift för tandvård. Avgifts- regeln i det första stycket ändras. I stället kommer regeln i 1 § andra stycket att vara tillämplig. Övervägandena finns i avsnitt 14.2.2 och 14.3.
Särskilda yttranden
Gemensamt särskilt yttrande av experterna Fouzieh Eliassy, Lars Olsson och Chaim Zlotnik
Vår gemensamma utgångspunkt är att den fria prissättningen är en för- utsättning för en fungerande tandvård och vi menar att ett förstärkt högkostnadsskydd måste förenas med fortsatt fri prissättning.
En prisreglering, som utredningen föreslår, innebär att vårdgivarnas möjlighet att satsa på nyinvesteringar, kompetensutbildning, beman- ning och löner begränsas kraftigt. Förslaget innebär, enligt utredningens egna beräkningar, att 29 procent av tandvårdsmarknaden kommer att prisregleras. Enligt utredningen ska prisregleringen utgå från Tand- vårds- och läkemedelsförmånsverkets referenspriser. Vår gemensamma uppfattning är att dagens referenspriser inte överensstämmer med de kostnader en vårdgivare har för att bedriva tandvård och att det där- med finns en stor risk för att tandvården blir underfinansierad. Vi vill därför betona vikten av att såväl branschorganisationen som profes- sionsorganisationer aktivt medverkar i framtagandet av justerade refe- renspriser framöver.
För att en reform ska bli ändamålsenlig och kostnadseffektiv, menar
viatt rätten till ett förstärkt högkostnadsskydd ska baseras på patien- tens munhälsa. Att då inleda tiotandvårdsreformen med ålder som preferens, för att därefter växla över till ett system baserat på ett gemen- samt riskbedömningssystem, innebär att vissa patienter förlorar rätten till förstärkt högkostnadsskydd, vilket är svårförklarat för dem.
593
Särskilda yttranden |
SOU 2024:70 |
Särskilt yttrande av experten Chaim Zlotnik
Som utsedd expert delar jag många av utredningens analyser och jag är tacksam för att jag givits möjlighet att bidra med samt att argumentera för professionens perspektiv. Som expert har jag även fått möjlighet att bifoga avvikande synpunkter till utredningens underlag. Jag har valt att endast kommentera följande.
Flera av förslagen är spännande, där tiotandvård är ett sådant. Tio- tandvård kan vara ett effektivt sätt att eliminera trösklar för de patien- ter som inte kommer till tandvården av ekonomiska skäl. Det är dock olyckligt att det utgår från ålder i stället för sammanvägning av behov och risk för sjukdom. Förslagen är ändå bra givet de politiska direktiv som givits utredarna.
Svensk tandvård är i världsklass. Strategiska och ekonomiska sats- ningar har medfört att tand och munhälsan uppnått nivåer som andra länder strävar emot. Våra målsättningar har successivt förskjutits och höjts i takt med ökad kunskap och material- och metodförbättringar som utvecklats genom åren.
Många faktorer har samspelat, och vi tillskriver bland annat att tand- vårdens organisationer och dess mångfald med privata och offentliga vårdgivare av tandvård av olika slag kunnat omhänderta de behov som efterfrågats på tandvårdsmarknaden.
Jag kan även notera att tandvårdens möjlighet till fri prissättning och därmed kostnadstäckning gjort det möjligt att bedriva högkvalitativ tandvård. Denna möjlighet finns över hela landet. Jag kan också kon- statera en trend av mer jämlik tandvårdkonsumtion den senast tiden. Denna positiva position bör värnas.
Tyvärr innefattar utredningen underlag och förslag om prisregler- ingar. Jag anser att detta kommer att vara negativt för svensk tandvård.
Dagens komplexa och svåröverskådliga system och regelverk kom- mer att kompliceras genom att tillfoga ytterligare modeller som över tid kommer att transformeras till att gälla med andra villkor. Detta riskerar att utsätta behandlarna för ogynnsam belastning och ta värde- full tid som annars borde gå till patientomhändertagande. Tyvärr saknar utredningen fördjupad analys beträffande konsekvenser för tandvårds- personalens och särskilt för den legitimerade personalens arbetsmiljö.
Förslaget att successivt minska tandvårdskostnaderna för patienter i en viss åldersgrupp har goda intentioner men jag delar inte slutsat- serna att det är de här föreslagna lösningarna som kommer att höja
SOU 2024:70 |
Särskilda yttranden |
munhälsan i Sverige. Tvärtom finns det stora risker med förslaget som riskerar att leda till motsatsen över tid.
Förslaget om att införa prisreglering innebär enligt utredningens be- räkningar att 29 procent av tandvårdsmarknaden kommer att prisreg- leras. Referenspriser föreslås tas fram av Tandvårds- och läkemedels- förmånsverket (TLV).
Professionen är sedan 2008 inte involverade i TLV:s framtagande av referensprislista för tandvårssåtgärder. De vårdgivare som lagt sina priser i höjd med referensprislistans nivåer har återkommande svårt att få ihop ekonomin. Det ger kortsiktighet och riskerar kvaliteten av vården som erbjuds. Min bedömning är därför tyvärr att det är en be- fogad oro att prissättningen för tiotandvården också kommer ha låga ersättningsnivåer. Genom att inkludera professionen i framtagande av referenspriser skulle prissättningen spegla korrekt tidsåtgång och mate- rialförbrukning och inkludera en kontinuerlig fortbildning. Ersätt- ningen bör kopplas till en årlig indexering, gärna ett befintligt och veder- taget indexsystem. Riskerna med prisreglering bör då minskar något.
Jag anser även att förslaget om glesbygdstillägg behöver stärkas, samt ses över ytterligare för att bättre omhänderta grupper i exempel- vis utsatta områden.
Jag har sett att ersättningssystem som saknar kostnadstäckning leder till osunda arbetsplatser. Ett exempel är barn- och ungdomstand- vården, som i huvudsak bedrivs inom de offentligt styrda verksam- heterna. Anställda som hanterar denna patientgrupp kan ibland upp- visa en sämre löneutveckling jämfört med kollegor som har patienter som genererar högre intäkter. Att arbeta ensidigt med en viss patient- kategori kan ofta också upplevas som enformigt samt ett dåligt utnytt- jande av den egna kompetensen. Jag skulle kunna prata om ett A-lag och B-lag. Om ersättningarna för tiotandvården inte motsvarar de verkliga kostnaderna riskerar reformen att ytterligare snedfördela tandvården och i värsta fall bidra till en mer ojämlik tandhälsa.
Det är spännande med förväntningarna på en nationell riskbedöm- ningsmodell. Efter ett års utredning konstaterar Socialstyrelsen att ”syftet med en nationell riskbedömningsmodell behöver klargöras innan modellen närmare bör utformas”. Detta kan, vill och bör pro- fessionen vara behjälpliga med. Det är viktigt att säkerställa att risk- bedömningsmodellen inte innebär ytterligare administration eller att parallella system växer fram, då tandvården redan i dag arbetar med riskbedömningar. Att inleda tiotandvårdsreformen med ålder som pre-
Särskilda yttranden |
SOU 2024:70 |
ferens och sedan växla över till ett system baserat på ett gemensamt riskbedömningssystem riskerar att bli väldigt svårt att förklara för patienten och kommer kräva mer tid för dialog i patientmötet.
Perspektivet arbetsmiljö saknas konsekvent i utredningen. En god och hållbar arbetsmiljö är avgörande för att säkerställa en fortsatt god attraktionskraft till yrket och en tillit för professionen. Patienterna ska ha fortsatt god tillit till tandvården och blivande kollegor ska känna sig lockade att bli tandläkare. Tandvården och därmed patienterna är bero- ende av att det finns tandläkare och annan tandvårdspersonal med hög kompetens.
Slutligen tycker jag att det är förvånande att regeringen går ut i en presskonferens och skapar förväntningar på vad utredningen ska komma fram till. Betänkandet är inte klart och remissförfarandet har precis tillintetgjorts i det demokratiska maskineriet. Sveriges Tand- läkarförbund är den enda organisation som företräder tandläkare från hela Sverige i alla sektorer. Jag ställer mig frågan om det är värt att lägga mer tid och resurser på att fortsatt dela med oss av våra viktigaste med- skick, då beslut kring utformningen redan verkar vara fattat, oavsett vad det får för konsekvenser för tandvården på sikt.
SOU 2024:70 |
Särskilda yttranden |
Särskilt yttrande av experten Fouzieh Eliassy
I samband med Utredningen om ett förstärkt högkostnadsskydd för tandvård (S 2022:12) har jag som expert fått möjlighet att framföra av- vikande synpunkter på utredningens underlag. Syftet med detta ytt- rande är att belysa centrala aspekter som jag anser bör beaktas i den fortsatta diskussionen och beslutsfattandet. Jag är tacksam för att ha blivit given möjligheten att bidra med min kunskap och erfarenhet från tandvården och tandhygienistprofessionen.
Svensk tandvård har en internationellt erkänd ställning. Tandvårdens systematiska arbete med prevention och sjukdomsbehandling, i kom- bination med ett statligt högkostnadsskydd, har lyckats förbättra munhälsan generellt hos befolkningen över tid. Det målmedvetna före- byggande och hälsofrämjande arbetet har gjort Sverige till ett före- gångsland, och mångfalden av både privata och offentliga aktörer har bidragit till att skapa tillgänglighet.
Det är av stor vikt att inte försämra den svenska tandvården och riskera de hälsovinster vi har uppnått. Att inkludera förebyggande och hälsofrämjande insatser i tiotandvården skulle bättre överens- stämma med den demografiska utvecklingen i vårt samhälle, där en allt större andel av befolkningen utgörs av äldre individer. Att införa förebyggande och hälsofrämjande åtgärder i tiotandvården skulle på sikt bli mer kostnadseffektivt både för patienterna och samhället.
Generellt anser jag det är av stor vikt att satsa på äldres munhälsa. Det är positivt med förstärkt högkostnadsskydd vid större vårdbehov, framför allt då det innebär en lägre kostnad för de individer som på grund av parodontal sjukdom behöver regelbunden stödbehandling för att upprätthålla friska förhållanden. Jag vill dock betona att risken för sämre munhälsa inte är åldersrelaterad. Kriteriet för att få ett förstärkt högkostnadsskydd är mer ändamålsenligt om det baseras på risk än ålder för att identifiera patienter med sämst munhälsa. Jag förespråkar därför att fokus läggs på patientens munhälsa och behovsstyrda insatser.
I dag genomförs riskbedömning inom offentlig och privat tand- vård av legitimerade behandlare. Det är själva syftet med undersök- ningen och en naturlig del av tandvårdens arbetssätt. Bedömning görs av patientens munhälsostatus, behandlingsbehov och eventuell risk för utveckling, alternativt progression av befintlig, oral sjukdom. Social- styrelsen har i uppdrag att ta fram en nationell modell för riskbedöm- ning inom tandvård. I det arbetet är det viktigt att inkludera berörda
Särskilda yttranden |
SOU 2024:70 |
professioner i utformningen av riskbedömningsinstrumentet. Det är avgörande för nyttan och tilliten till systemets relevans. Det saluto- gena perspektivet bör beaktas, det vill säga friskfaktorer såsom hälso- beteenden och livssituation. Kontextuella hälsobringande resurser främjar förutsättningarna att bibehålla en god munhälsa. Det handlar inte enbart om avsaknad av riskfaktorer. Förslaget att inleda det för- stärkta högkostnadsskyddet med ålder som kriterium och senare er- sätta det med ett nationellt riskbedömningssystem, kommer vara svårt att förklara och för patienterna att förstå.
I utredningens förslag finns en prisreglering, vilket jag anser kan få negativa konsekvenser för hela tandvården. Förslaget om att införa prisreglering innebär, enligt utredningens beräkningar, att 29 procent av tandvårdsmarknaden kommer att regleras. Referenspriser föreslås tas fram av Tandvårds- och läkemedelsförmånsverket (TLV). Min upp- fattning är att de nuvarande referenspriserna i alltför hög grad inte speglar tandvårdens faktiska kostnader, vilket riskerar att leda till under- finansiering av tandvården och därmed påverka kvaliteten. Detta kan också få konsekvenser för tandvårdspersonalens arbetsmiljö, löner och arbetsvillkor. Det är av vikt att involvera professionsorganisationen i framtagandet av referenspriser, så att prissättningen i högre grad speglar de verkliga kostnaderna för att bedriva tandvård.
Jag noterar att utredningen inte har en mer fördjupad analys kring vilka konsekvenser förslaget får för tandvårdspersonalens arbetsmiljö. En underfinansierad och underbemannad tandvårdsverksamhet sätter ytterligare press på behandlarna, särskilt på legitimerad tandvårdsper- sonal, vilket negativt påverkar yrkenas attraktivitet och hållbarhet. Arbetsmiljön inom tandvården behöver bli långsiktigt hållbar för att göra det mer intressant att förbli inom yrket under en större del av ens yrkesliv.
SOU 2024:70 |
Särskilda yttranden |
Särskilt yttrande av experten Gunnar Henning
Utredningens förordnade expertgrupp bereds möjlighet att i särskilt yttrande kommentera förslaget på betänkande i Utredningen om ett förstärkt högkostnadsskydd för tandvård (S 2022:12). Svaret dispo- neras som så, att efter en övergripande reflektion lämnas en fördjupad beskrivning av delar av utredningen med specifika kommentarer av mer väsentlig art. I huvudsak lämnas inga kommentarer avseende be- tänkandets kapitel om utredningens uppdrag och bakgrund. Det på- verkar dock inte bilden av att utredningen på ett bra och översiktligt sätt beskriver förutsättningarna, nuläget och viktiga utmaningar för att utveckla och förstärka ett högkostnadsskydd för tandvård där äldre med sämst munhälsa prioriteras.
Övergripande reflektion
Den ojämlikhet som i dag präglar den svenska tandvården är mycket oroande. Ur ett patientperspektiv är det djupt orättvist med de stora skillnader i tandhälsa, tillgänglighet och patientens kostnader för tand- vård som i dag finns. Med ett särskilt yttrande önskar jag därför stödja de reformer som syftar till att säkerställa att svensk tandvård kan leva upp till intentionen i den svenska tandvårdslagen om en god tandhälsa och en tandvård på lika villkor för hela befolkningen.
Stora skillnader i tandhälsa och tillgänglighet
Tillgången till tandvård skiljer sig kraftigt över landet, vilket står i direkt kontrast till tandvårdslagens mål om att alla ska ha tillgång till tand- vård på lika villkor. I dag är det betydande regionala skillnader i både tandhälsa och tillgång till tandvård.
Tillgängliga data visar dessutom att problemen förvärras över tid. I stora delar av Sverige är utbudet av tandvård mycket begränsat, vil- ket kan resultera i många års väntetider för planerad tandvård av icke akut art. Samtidigt uppvisar andra delar, framför allt storstadsregioner, en allt högre koncentration av vårdgivare vilket bidrar till en, i stort, obegränsad tillgång till tandvård.
Denna ojämna fördelning av resurser skapar en situation där be- folkningen i vissa regioner tvingas vänta längre tid än som kan anses
Särskilda yttranden |
SOU 2024:70 |
vara förenligt med tandvårdslagens intentioner. I Socialstyrelsens be- grepp God vård, som används för att ge en allsidig och nyanserad bild av kvaliteten inom hälso- och sjukvården och tandvården, anges bland annat jämlik vård och en vård i rimlig tid som viktiga områden. De stora skillnaderna i tillgång till tandvård över landet innebär där- med att delar av befolkningen inte kan anses få tandvård som når upp till Socialstyrelsen definition av God vård.
Stora skillnader i priser
Enligt statistik från Tandpriskollen varierar priserna kraftigt mellan olika regioner och olika vårdgivare. Dessa prisskillnader förstärker den ekonomiska ojämlikheten inom tandvården.
Att patientens kostnad för tandvård varierar stort över landet be- döms inte vara förenligt med tandvårdslagens mål om vård på lika villkor.
Nödvändigheten av en omfattande reform
Som förordnad expert i utredningen välkomnas initiativ som bidrar till att säkerställa att vården blir mera rättvist fördelad. Det är uppen- bart att reformer är nödvändiga för att hantera de grundläggande struk- turella problem som finns inom svensk tandvård i dag. Särskilt ange- lägna är förslag som kan bidra till en mer jämlik tillgång till tandvård över hela landet, samt reformer som gör tandvård mer ekonomiskt tillgänglig för alla. Utredningens förslag om att införa behovsprincipen i tandvården och likaså förslaget om att samtliga vårdgivare som är anslutna till Försäkringskassan ska vara skyldiga att ta emot patien- ter inom stödet är viktiga delar i en mera rättvis tandvård. På samma sätt bedöms förslaget om en prisreglering kunna bidra till en större ekonomisk jämlikhet inom denna del av det statliga tandvårdsstödet.
Svensk tandvård står inför betydande utmaningar. Mot den bak- grunden vill jag utifrån mitt uppdrag i utredningen därför stödja re- formförslag som syftar till att successivt minska tandvårdskostnaderna för patienter med stora tandvårdsbehov, med början i den äldre popu- lationen. Möjlighet att, efter en utvärdering och analys av dynamiska effekter, låta reformen omfatta fler åldersgrupper är positiv. Att på sikt utveckla modellen till att bli behovsstyrd utifrån ett nationellt risk-
SOU 2024:70 |
Särskilda yttranden |
bedömningssystem, kommer att ge tandvårdens aktörer möjlighet att bidra till en bättre munhälsa för hela befolkningen.
Specifika kommentarer
Med expertuppdrag i utredningen stödjer jag i huvudsak framlagda för- slag i slutbetänkande, men har kommentarer i vissa avsnitt:
Utredningens förslag i korthet
Tiotandvård föreslås omfatta behandling av sjukdom och smärta, repa- rativ vård samt rehabiliterande och habiliterande vård, där vårdgivaren föreslås ersättas av staten enligt fastställt referenspris.
Utredningen föreslår att en form av ett kommuntypstillägg lämnas till vårdgivaren för patienter bosatta utanför storstadskommunerna.
Förslaget om tiotandvård föreslås initialt avse personer 67 år och äldre för att senare, och efter utvärdering, vara skalbart till att omfatta större befolkningsgrupper. Ålderskriteriet föreslås på sikt ersättas av en munhälsoprofil som del av ett utvecklat nationellt riskbedömnings- system.
Kommentar:
1.Jag ställer mig positiv till utredningens förslag om Tiotandvård och anser att modellen bör kunna bidra till en mer jämlik tandvård för äldre med sämst munhälsa. Modellen bör även positivt kunna på- verka tillgängligheten på tandvård utanför storstadsområden. Ut- redningens förslag om en reglerad ersättning till vårdgivaren enligt fastställt referenspris och prisreglering bedöms nödvändig för att motverka ett eventuellt överutnyttjande och för att främja en effek- tiv resursanvändning.
2.Att utredningen valt att föreslå att Tiotandvården inte ska omfatta förebyggande och hälsofrämjande tandvård är en rimlig avvägning som innebär att prisreglering på dessa åtgärder undviks. Det kom- penseras också av förslaget att förstärka ATB och STB.
Särskilda yttranden |
SOU 2024:70 |
3.Kommuntypstilläggen bedöms behöva vara mer differentierade och högre än de 20 procent som föreslås för vårdgivare som behandlar patienter bosatta utanför storstadskommunerna. Den dynamiska effekten av förslag om kommuntypstillägg på tillgänglighet till tandvård bör noga följas upp och analyseras.
4.Utredningens förslag om ingångsålder från och med 67 år för till- gång till Tiotandvård ska ses mot bakgrund av att 65–74-åringar är den åldersgrupp som har högst andel besökare till tandvården under en treårsperiod. Samtidig är det en åldersgrupp med sakta tilltagande skörhet och risk för bristande munhälsa, där möjlighet till tidig intervention är viktig.
Reformens närmare utformning och förväntade effekter
Utredningen föreslår att Tiotandvård ska omfatta rehabiliterande och habiliterande tillstånd men att ny fast tand- och implantatstödd pro- tetik bakom tandposition 5 undantas.
Utredningen föreslår att föreslagna förändringen införs från halv- årsskiftet 2026 för att bland annat säkerställa nödvändig it-utveckling och föreskriftsarbete.
I utredningen föreslås att delredovisning, av bland annat regionala konsekvenser på tandvårdens tillgänglighet ska ske efter tre år och upp- draget ska slutredovisas efter sex år. Socialstyrelsen ska ges i uppdrag att följa upp munhälsan i befolkningen.
Kommentar:
1.Utredningens förslag om ersättning av åtgärd till och med tand- position 5 kan ses som begränsande ur rehabiliterande och habi- literande perspektiv i vissa kliniska situationer. Samtidigt kan för- slaget bedömas entydigt och minska risken för diagnosglidningar. Rehabiliterande tandvård bakom tandposition 5 ersätts på annat sätt inom det statliga tandvårdsstödet.
1.För att möjliggöra framtagande av föreskrifter med tydliga över- gångsbestämmelser, utveckling av nödvändiga digitala stödsystem och utbildnings/informationsinsatser till behandlare och patienter
SOU 2024:70 |
Särskilda yttranden |
bedöms ett införande av de föreslagna förändringarna kunna ske absolut tidigast vid halvårsskiftet 2026.
2.Reformens påverkan på tillgänglighet, geografisk omfördelning och reduktion av patientens vårdkostnader behöver mycket noga följas. Detta särskilt mot bakgrund av erfarenheter av tidigare tandvårds- reformer som trots goda intensioner inte lett till avsedd och önskad effekt. Uppföljning och analys måste ske av såväl vårdkonsumtion som munhälsans utveckling samt även eventuella dynamiska effek- ter som påverkar tillgänglighet till tandvård. Även risken för väl- färdsbrott bör utvärderas.
Utredningens förslag och bedömningar
Utredningen föreslår en skyldighet för vårdgivare, ansluten till För- säkringskassan att ta emot ersättningsberättigade patienter och prio- ritera patienter efter behov, innebärande att den som har det största behovet av tandvård ska ges företräde till vården,
I kontrollen av inrapporterad tandvård föreslås att Försäkrings- kassan i ökad omfattning bör involvera patienten genom att delge information om inrapporterad vård samt beslut om den tandvårds- ersättning och det tandvårdsbidrag som vårdgivaren ansökt om för patientens räkning.
Giltighetsperioden för ATB föreslås förlängas till tre år och ålders- gränsen för förhöjt ATB ändras till 67 år och STB höjs till 1 000 kronor och kan sparas en ytterligare period.
Kommentar:
2.Patienten har ett kunskaps- och informationsunderläge i relation till behandlare och vårdgivare då det gäller vilken tandvård som genomförts och till vilken kvalitet. Det bedöms som mindre troligt att utredningens förslag med avsikt att involvera patienten i infor- mation kring utförd vård skulle kunna förhindra överutnyttjande eller felaktiga utbetalningar.
1.Förslaget att giltighetstiden för ATB förlängs och ersättningen för STB höjs bedöms kunna bidra till ökat incitament för sjukdoms- förebyggande och hälsofrämjande vårdåtgärder.
Särskilda yttranden |
SOU 2024:70 |
Asylsökande med flera vars rätt till ekonomiskt bistånd
från Migrationsverket har upphört ska, om de vistas i Sverige utan uppehållstillstånd, ha rätt till ekonomiskt bistånd enligt socialtjänstlagen för tandvård som inte kan anstå.
Utredningen föreslår att ansvaret för bistånd för tandvård för asyl- sökande, vars rätt till ekonomiskt bistånd för tandvårdskostnader en- ligt LMA har upphört, och papperslösa utlänningar flyttas från Migra- tionsverket till socialtjänsten vars ansvar i så fall kommer att omfatta samtliga utlänningar utan nödvändiga tillstånd som i dag omfattas av nuvarande 50-konorsregel.
Tandvårdskostnaderna föreslås, om möjligt, ersättas av personens egna medel eller i det fall så inte möjligt genom ekonomiskt bistånd enligt socialtjänstlagen.
Kommentar:
I november 2024 ska Utredningen om stärkt återvändandeverksamhet (Ju 2022:12) lämna förslag om det ska vara obligatoriskt för offent- liganställda som till exempel vårdpersonal, socialsekreterare, biblio- tekarier och lärare att anmäla till myndigheterna när de kommer i kon- takt med en papperslös.
3.Om riksdagen fattar beslut på förslag i enlighet med utredningens direktiv bedöms det mindre troligt att asylsökande, vars rätt till ekonomiskt bistånd för tandvårdskostnader enligt LMA har upp- hört, och papperslösa utlänningar kommer att ansöka om bistånd hos socialtjänsten för tandvårdskostnader.
1.Att tandvårdskostnaderna enligt föreslaget skulle kunna ersättas av personens egna medel, bedöms som mindre troligt.
2.Därmed bedöms detta innebära en påtaglig risk att kostnaderna för tandvård för denna personkrets kommer att hamna hos regio- nerna men utan att ersättning utgår från Migrationsverket.
Referenser
Internationella överenskommelser
Sveriges internationella överenskommelser (SÖ 1971:41) Internationell konvention om ekonomiska, sociala och kulturella rättigheter New York den 16 december 1966.
Sveriges internationella överenskommelser (SÖ 1998:35) Europeisk social stadga (reviderad) Strasbourg den 3 maj 1996.
Offentligt tryck
Propositioner
Prop. 1973:45 med förslag om allmän tandvårdsförsäkring, m.m.
Prop. 1975/76:44 med förslag till vissa bestämmelser om den all- männa tandvårdsförsäkringen.
Prop. 1979/80:1 om socialtjänsten.
Prop. 1981/82:97 om hälso- och sjukvårdslag, m.m.
Prop. 1981/82:186 om ändring i sekretesslagen (1980:100), m.m. Prop. 1983/84:124 om mottagandet av flyktingar och asylsökande m.m. Prop. 1984/85:79 med förslag till tandvårdslag m.m.
Prop. 1987/88:80 om bistånd åt asylsökande, m.m.
Prop. 1990/91:135 om ändrat huvudmannaskap för sjukrese- administrationen m.m.
Prop. 1990/91:153 om ny folkbokföringslag m.m.
Prop. 1991/92:150 med förslag om slutlig reglering av statsbudgeten för budgetåret 1992/93, m.m.
Prop. 1992/93:159 om stöd och service till vissa funktionshindrade.
605
Prop. 1993/94:94 Mottagande av asylsökande m.m.
Prop. 1993/94:150 Förslag till slutlig reglering av statsbudgeten för budgetåret 1994/95, m.m.
Prop. 1996/97:147 Ändring i utlänningslagens förvarsbestämmelser. Prop. 1997/98:112, Reformerat tandvårdsstöd.
Prop. 2000/01:80 Ny socialtjänstlag m.m.
Prop. 2001/02:51 Bättre tandvårdsstöd för äldre m.m.
Prop. 2002/03:73 Höjd åldersgräns för tandläkares och tand- hygienisters rätt till offentlig ersättning.
Prop. 2002/03:135 Behandling av personuppgifter inom social- försäkringens administration.
Prop. 2007/08:49 Statligt tandvårdsstöd.
Prop. 2007/08:105 Lag om hälso- och sjukvård åt asylsökande m.fl. Prop. 2009/10:60 Nyanlända invandrares arbetsmarknadsetablering
–egenansvar med professionellt stöd.
Prop. 2011/12:7 Tandvård för personer med vissa sjukdomar eller funktionsnedsättningar.
Prop. 2012/13:109 Hälso- och sjukvård till personer som vistas i Sverige utan tillstånd.
Prop. 2012/13:150 Patientrörlighet i EU – förslag till ny lagstiftning. Prop. 2013/14:1 Budgetpropositionen för 2014.
Prop. 2015/16:146 Extra ändringsbudget för 2016 – Ändring av rätten till bistånd för vissa utlänningar.
Prop. 2016/17:172 Ett sammanhållet mottagande med tidsbegränsade uppehållstillstånd.
Prop. 2016/17:180 En modern och rättssäker förvaltning – ny förvalt- ningslag.
Prop. 2017/18:223 Nationell läkemedelslista. Prop. 2023/24:1 Budgetproposition för 2024.
Prop. 2023/24:151 Förbättrade levnadsvillkor för utlänningar med tillfälligt skydd.
Prop. 2023/24:158 Ändrad åldersgräns för avgiftsfri tandvård.
Statens offentliga utredningar
SOU 1979:7 Tandvården i början av 80-talet. SOU 1982:4 Tandvården under 80-talet.
SOU 1998:2 Tänder hela livet – nytt ersättningsystem för vuxen- tandvård.
SOU 2001:36 Bättre tandvårdsförsäkring för äldre. SOU 2003:89 EG-rätten och mottagande av asylsökande. SOU 2006:27 Stöd till hälsobefrämjande tandvård. SOU 2007:19 Friskare tänder – till rimliga kostnader.
SOU 2011:48 Vård efter behov och på lika villkor – en mänsklig rättighet.
SOU 2015:76 Ett tandvårdsstöd för alla.
SOU 2021:8 När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa.
SOU 2022:64 En ny ordning för asylsökandes boende. SOU 2023:10 Tandvårdens stöd till våldsutsatta patienter. SOU 2023:82 Ökad kontroll över tandvårdssektorn. SOU 2024:5 Förbättrad ordning och säkerhet vid förvar. SOU 2024:12 Mål och mening med integration.
SOU 2024:47 Digital myndighetspost.
SOU 2024:63 Ökat informationsutbyte mellan myndigheter.
Departementspromemorior
Ds 2010:42 Friskare tänder till rimliga kostnader – även för personer med sjukdom och funktionsnedsättning – Förslag om tredje steget i tandvårdsreformen.
Ds 2012:36 Hälso- och sjukvård till personer som vistas i Sverige utan tillstånd.
Ds 2015:59 Särskilda satsningar på ungas och äldres hälsa.
Ds 2018:36 Utökade möjligheter att avansluta tandvårdsgivare som misskött sig från det statliga tandvårdsstödet.
Kommittédirektiv
Kommittédirektiv 2000:65 Samlad utvärdering av tandvårds- reformen m.m.
Kommittédirektiv 2010:7 Hälso- och sjukvård åt asylsökande, personer som håller sig undan verkställighet av ett beslut om avvisning eller utvisning samt personer som befinner sig i Sverige utan att ha ansökt om nödvändiga tillstånd att få vistas i Sverige.
Kommittédirektiv 2014:28 2008 års tandvårdsreform.
Kommittédirektiv 2021:71 Ett ordnat initialt mottagande av asylsökande.
Kommittédirektiv 2022:91 Åtgärder för att stärka återvändande- verksamheter.
Kommittédirektiv 2022:124 Öka drivkrafter och möjligheter till arbete i försörjningsstödet och bryta långvarigt biståndsmottagande.
Riksdagsskrivelser
Rskr. 1983/84:295.
Rskr. 1990/91:264.
Rskr. 1991/92:345.
Rskr. 1993/94:442.
Rskr. 2007/08:145.
Rskr. 2007/08:199.
Rskr. 2012/13:230.
Utskottsbetänkanden
Bet. 1991/92:FiU29 Den kommunala ekonomin. Bet. 1993/94:FiU19 Den kommunala ekonomin. Bet. 1997/98:SoU25 Reformerat tandvårdsstöd.
Bet. 2007/08:SfU8 Lag om hälso- och sjukvård åt asylsökande m.fl.
Övriga publikationer
Socialdepartementet, Uppdrag att bedöma förutsättningarna för ett införande av en nationell modell för riskbedömning inom tandvården, S2023/01524 (delvis).
Socialdepartementet, Uppdrag att stödja arbetet med att bedöma förutsättningarna för ett införande av en nationell modell för riskbedömning inom tandvården, S2023/01926 (delvis).
Socialdepartementet, Uppdrag att stödja arbetet med att bedöma förutsättningarna för ett införande av en nationell modell för riskbedömning inom tandvården, S2023/01927 (delvis).
Socialdepartementet, Uppdrag att utveckla en nationell modell för riskbedömning inom tandvården, S2023/01524 och S2024/01260 (delvis).
Socialdepartementet, Uppdrag att stödja Socialstyrelsen i myndig- hetens uppdrag att utveckla en nationell modell för riskbedömning inom tandvården, S2023/01927, S2024/01261 (delvis).
Socialdepartementet, Uppdrag att stödja Socialstyrelsen i myndig- hetens uppdrag att utveckla en nationell modell för riskbedömning inom tandvården, S2023/01926, S2024/01262 (delvis).
Socialdepartementet, Uppdrag att med anledning av Vårdansvars- kommitténs (S 2023:04) arbete ta fram ett underlag kopplat till tandvården, S2024/01546 (delvis).
Rättsfall, beslut med mera
Högsta förvaltningsdomstolen
RÅ 1995 ref. 70.
RÅ 2005 ref. 91.
HFD 2013 ref. 83.
HFD 2014 ref. 37.
HFD 2018 ref. 39.
HFD 2020 ref. 40.
HFD 2020 ref. 60.
HFD 2020 ref. 62.
HFD 2023 ref. 32.
HFD 2024 ref. 15.
RÅ 2007 not. 184.
HFD 2019 not. 17.
EU-domstolen
Baumbast och R, C-413/99, EU:C:2002:493.
Europarådets oberoende expertkommitté för sociala rättigheter
No. 14/2003 International Federation of Human Rights Leagues (FIDH) mot Frankrike, publicerat den 8 september 2004.
No. 90/2013 Conference of European Churches (CEC) mot Nederländerna, publicerat den 10 november 2014.
Conclusions XXII-2 (2021), Denmark.
Europeiska kommissionen
Beslut i N 543/2001 Irland – Capital allowances for hospitals (EGT C 154, 28.6.2002, s. 4).
Beslut i SA.37904 – Tyskland – Alleged State aid to medical center in Durmersheim (EUT C 188, 5.6.2015, s. 2).
Beslut i SA.38035 – Tyskland – Alleged aid to a specialised rehabilitation clinic for orthopaedic medicine and trauma surgery (EUT C 188, 5.6.2015, s. 3).
Beslut i SA.37432 – Tjeckien – Funding to public hospitals in the Hradec Králové Region (EUT C 203, 19.6.2015, s. 2).
Litteratur med mera
Arge, S.O. m.fl., Forensic odontological examinations of alleged torture victims at the University of Copenhagen 1997–2011. Torture, Volume 24, Number 1, 2014.
Bendall, D. & Asubonteng, P., The effect of dental insurance on the demand for dental services in the USA: a review. Journal of Management in Medicine, Vol. 9 (6), 1996.
Conrad, D., Grembowski, D. & Milgrom, P., Dental Care Demand: Insurance Effects and Plan Designs. HRS: Health Services Research, Vol. 22 (3), 1987.
Easos riktlinjer om mottagningsvillkor, 2016.
Europarådets oberoende expertkommitté för sociala rättigheter, Digest of the Case Law of The European Committee of Social Rights, 2022.
Europeiska kommissionen, Meddelande (KOM (2008) 420 slutlig av den 2 juli 2008) Ickediskriminering och lika möjligheter: Ett förnyat engagemang.
FN:s kommitté för ekonomiska, sociala och kulturella rättigheter, General Comment No. 14, 2000-08-11.
FN:s kommitté för ekonomiska, sociala och kulturella rättigheter, Implementation of General Assembly Resolution 60/251 of
15 March 2006 entitled ”Human Rights Council”. Report of the Special Rapporteur on the right of everyone to the enjoyment of the highest attainable standard of physical and mental health. Mission to Sweden.
FN:s kommitté för ekonomiska, sociala och kulturella rättigheter, General Comment No. 19, 2008-02-04.
FN:s kommitté för ekonomiska, sociala och kulturella rättigheter, General Comment No. 20, 2009-07-20.
FN:s kommitté för ekonomiska, sociala och kulturella rättigheter, Duties of States towards refugees and migrants under the International Covenant on Economic, Social and Cultural Rights, 2017-03-13.
Folktandvården Gävleborg AB, Betänkande av utredningen om jämlik tandhälsa När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8), RS 2021-0322, 2021.
Folktandvårdsföreningens lägesbild om bemanningen i tandvården från december 2023.
Fridström, I., Utlänningslag (2005:716), Karnov (JUNO), 2024. Fridström, I., Utlänningslag (2005:716), Lexino (JUNO), 2024.
Försäkringskassan, Prisutvecklingen inom tandvården 2008–2009 samt analys av patientkostnaden i det gamla respektive nya tandvårdsstödet, Socialförsäkringsrapport 2010:13.
Försäkringskassan, Riktlinjer – Hantering av skyddade personuppgifter inom Försäkringskassan, 2011:34, version 5.
Försäkringskassan, Working Papers in Social Insurance 2012:1.
Försäkringskassan, När tänderna får vänta. Analys av de som inte har regelbunden kontakt med tandvården, Socialförsäkrings- rapport 2012:10.
Försäkringskassan, Hur kan Försäkringskassan bli bättre på att motverka överutnyttjande och bedrägeri med statligt tandvårds- stöd, 2017:10.
Försäkringskassan, När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8), dnr FK 2021/005302, 2021.
Försäkringskassan, Högkostnadsskydd för tandvård, korta analyser 2022:6.
Försäkringskassans årsredovisning 2022, 2023. Försäkringskassans årsredovisning 2023, 2024.
Grant Thornton, Så mår den privata vård- och omsorgssektorn i Sverige, Vårdrapporten 2023.
Grytten, J., Rongen, G. & Asmyhr, O., Subsidized dental care for young men: its impact on utilization and dental health. Health Economics, Vol. 5 (2), 1996.
Grönqvist, E., Selection and Moral Hazard in Health Insurance: Taking Contract Theory to the Data, Ekonomiska forsknings- institutet, Handelshögskolan i Stockholm, 2004. Doktors- avhandling.
Hakeberg, M. & Boman, U., Self-reported oral and general health in relation to socioeconomic position, 2017.
Hashemi, H., Tortyr och tandvårdsrädsla. Att bemöta tortyr- skadade patienter kräver kunskap och förståelse. Tandläkar- tidningen, årg. 98, nr 5, 2006.
HUI Research, Konsekvenser av förändrad finansiering av tand- vårdssystemet, 2022.
Inspektionen för Socialförsäkringen (ISF), Inkomstens betydelse för tandvårdskonsumtion, Rapport 2016:12.
ISF, Avgiftsfri tandvård till unga vuxna – En analys av vilken effekt avgiftsfri tandvård har på hur unga vuxna besöker tandvården, Rapport 2021:4.
ISF, När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8), dnr 2021-0062, 2021.
ISF, Utmaningar i kontrollen av tandvårdsstödet – En granskning av Försäkringskassans arbete för att motverka felaktiga utbetalningar av statligt tandvårdsstöd, Rapport 2024:6.
Keboa, M.T. m.fl., The oral health of refugees and asylum seekers: a scoping review. Global Health, 12(1):59, 2016-10-17.
Klefbom, C., Behov av tandvård bland asylsökande och gömda (med fokus på barn) 2007/2008, Transkulturellt Centrum, Stockholms läns landsting, 2009.
Klinge, B., Munnen – Tänder, kropp och själ, 2010, s. 39.
Konkurrensverket, Konkurrens i tandvården, 1993. Konkurrensverket, Tandvård och konkurrens, Rapport 2004:1. Konkurrensverkets uppdragsforskningsserie 2006:2. Konkurrensverket, Konkurrensen i Sverige 2018, Rapport 2018:1.
Konkurrensverket, Betänkandet När behovet får styra – ett tand- vårdssystem för en mer jämlik tandhälsa (SOU 2021:8),
dnr 216/2021, 2021.
Korduner, E-K., The shortened dental arch (SDA) concept and Swedish general dental practitioners – Attitudes and prosthodontic decision-making, Malmö högskola, Odontologiska fakulteten, 2016. Doktorsavhandling.
Korduner, E-K., Nordenram, G. & Nilner, K., Är korta tandbågar förenligt med god oral funktion hos äldre? – Litteraturstudie. Tandläkartidningen, årg. 95, nr 8, 2003.
Kriminalvårdens föreskrifter och allmänna råd (KVFS 2011:2) för häkte.
Käyser, A.F., Shortened dental arches and oral function. Journal of Oral Rehabilitation, vol. 8, issue 5, 1981.
Manning, W.G. m.fl., The Demand for Dental Care: Evidence from a Randomized Trial in Health Insurance, 1986.
Mueller, C. & Monheit, A., Insurance coverage and the demand for dental care. Results for non-aged white adults. Journal of Health Economics, Vol. 7 (1), 1988.
Myndigheten för vård- och omsorgsanalys remissyttrande över betänkandet När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8, S2021/01972), dnr 4525/2021, 2021.
Ordell, S., Från hantverk till akademisk profession – Framväxten och utvecklingen av tandvården i Sverige. Tandläkartidningen, årg. 104, nr 4, 2012.
Praktikertjänst, Remissvar När behovet får styra – ett tandvårds- system för en mer jämlik tandhälsa (SOU 2021:8), 2021.
Praktikertjänst, Årsredovisning 2023, 2024.
Praktikertjänst & Ramboll, Policy för hållbar tandvård, 2023.
Privattandläkarna, Remissvar på SOU 2021:8 När behovet får styra
–ett tandvårdssystem för en mer jämlik tandhälsa, 2021.
Region Blekinge, Svar på remissen – Tandvårdsutredningen ”När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa”, dnr 2010/01608, 2021.
Region Dalarna, Regionfullmäktiges beslut den 20 november 2023, RS 2023/728 § 107.
Region Gotland, Remiss – När behovet får styra – ett tandvårds- system för en mer jämlik tandhälsa (SOU 2021:8), dnr HSN 2021/288, 2021.
Region Jönköpings län, När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:18), dnr RJL 2021/699, 2021.
Region Stockholm, Regionfullmäktiges beslut den 8 november 2023, RS 2023-0126 § 250.
Region Stockholm, Region Stockholms tandvårdsstöd till vuxna
–Anvisningar – Gäller från 1 mars 2024.
Region Uppsala, Regelverk för Region Uppsalas tandvårdsstöd
–Gäller från den 1 januari 2024, dnr VS 2023-00064.
Region Värmland, Svar på remiss om Remiss – När behovet får styra
–ett tandvårdssystem för en jämlik tandhälsa, dnr HSN/212554, 2021.
Region Västerbotten, Uppdrag och regler för hälsoval tandvård 2024
–Allmän tandvård för barn och unga vuxna 3–23 år.
Region Östergötland, Yttrande över betänkandet När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8), dnr RS 2021-279, 2021.
Riksrevisionen, Tandvårdsstöd för äldre, RiR 2006:9.
Sandesjö, H. & Wikrén, G., Utlänningslagen (den 14 juni 2024, JUNO).
Singh, H.K. m.fl., Oral health status of refugee torture survivors seeking care in the United States. Am J Public Health, 98(12), december 2008.
Sintonen, H. & Maljanen, T., Explaining the utilisation of dental care. Experiences from the finnish dental care market. Health Economics, Vol. 4 (6), 1995.
SKaPa, Tänder & trender – En rapport om munhälsa från SKaPa
–Svenskt kvalitetsregister för karies och parodontit, 2023. SKaPa, Årsrapport 2022, 2023.
Socialstyrelsen, Befolkningens tandhälsa 2009 – Regeringsuppdrag om tandhälsa, tandvårdsstatistik och det statliga tandvårdsstödet.
Socialstyrelsen, Folkhälsorapport 2009.
Socialstyrelsen, Social rapport 2010.
Socialstyrelsens föreskrifter och allmänna råd (SOSFS 2012:17) om tandvård vid långvarig sjukdom eller funktionsnedsättning.
Socialstyrelsen, Meddelandeblad – Nya föreskrifter om tandvård vid långvarig sjukdom eller funktionsnedsättning, december 2012.
Socialstyrelsens allmänna råd (SOSFS 2013:1) om ekonomiskt bistånd.
Socialstyrelsen, Målgruppen för de särskilda tandvårdsstöden upp- sökande verksamhet och nödvändig tandvård – Redovisning av regeringsuppdrag, 2013.
Socialstyrelsen, Vård för papperslösa. Vård som inte kan anstå, dokumentation och identifiering vid vård till personer som vistas i landet utan tillstånd, 2014.
Socialstyrelsen, Hälso- och sjukvård och tandvård till asylsökande och nyanlända – Delrapport 2016.
Socialstyrelsen, Hälso- och sjukvård och tandvård till asylsökande och nyanlända – Slutrapport 2016.
Socialstyrelsen, Meddelandeblad – Tandvård till hälso- och sjuk- vårdsavgift, maj 2016.
Socialstyrelsen, Journalföring och behandling av personuppgifter
i hälso- och sjukvården – Handbok vid tillämpningen av Social- styrelsens föreskrifter och allmänna råd (HSLF-FS 2016:40) om journalföring och behandling av personuppgifter i hälso- och sjuk- vården, 2017, s. 62.
Socialstyrelsen, Utvärdering av tandvårdsstöd som regleras genom tandvårdsförordningen och det särskilda tandvårdsbidraget – Del- rapport, 2017.
Socialstyrelsen, Vägledning för socialtjänsten i arbetet med EU/EES- medborgare, 2020.
Socialstyrelsen, Ekonomiskt bistånd – handbok för socialtjänsten, 2021.
Socialstyrelsen, Mest sjuka äldre och nationella riktlinjer – Hur riktlinjerna kan anpassas till mest sjuka äldres särskilda förut- sättningar och behov, 2021.
Socialstyrelsen, Bedömning av tillgång och efterfrågan på legitimerad personal i hälso- och sjukvård samt tandvård. Nationella planer- ingsstödet 2022.
Socialstyrelsen, Nationella riktlinjer för tandvård – Stöd för styrning och ledning, 2022, s. 42.
Socialstyrelsen. Statistik om tandhälsa 2021, 2022. Socialstyrelsen, Vård och omsorg för äldre – Lägesrapport 2022.
Socialstyrelsen, Bedömning av tillgång och efterfrågan på legitimerad personal i hälso- och sjukvård samt tandvård, Nationella planer- ingsstödet 2023.
Socialstyrelsen, Statistik om tandhälsa 2022, 2023.
Socialstyrelsen, Tandhälsoregister 2023-9-8720.
Socialstyrelsen, Förutsättningar för en nationell modell för risk- bedömning inom tandvården, april 2024.
Soold, L., God lönsamhet – de privata kedjorna fortsätter att växa. Tandläkartidningen, 2024-02-06.
Statens beredning för medicinsk och social utvärdering (SBU), Riskbedömningsmodell inom tandvården – ett kunskapsunderlag, 2024.
SBU, Prediktionsmodeller för karies och parodontit, 2024.
Statens medicinsk-etiska råd, Vård av personer utan permanent uppehållstillstånd, Smer 2020:6.
Statistiska centralbyrån (SCB), Efter 60 – En beskrivning av äldre i Sverige, Demografiska rapporter 2022:2.
SCB, Arbetskraftsbarometern 2023.
SCB:s undersökning av levnadsförhållanden 2023. Statskontoret, Vård till papperslösa, dnr 2014/78-5, 2015.
Ståhlnacke, K. m.fl., Perceived oral health: changes over 5 years in one Swedish age-cohort. Community Dentistry and Oral Epidemiologi, Volume 31, Issue 4, Augusti 2003.
Svensk Förening för Oral Protetik, Yttrande över betänkandet När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8), RS 2021–0322, 2021.
Svenskt Kvalitetsindex (SKI), SKI Tandvård – Tillgängligheten lyfter och utmanar kundupplevelsen, 2024-03-25.
Sveriges Folktandvårdsförenings styrgrupp för nationell frisktand- vård, Nationella avtalsvillkor för Frisktandvård, 2018-09-01.
Sveriges Kommuner och Landsting, Riksavtal för utomlänsvård och kommentarer, 2014.
Sveriges Kommuner och Regioner (SKR), När behovet får styra
–ett tandvårdssystem för en mer jämlik tandhälsa – SOU 2021:8, 2021.
Sveriges Tandhygienistförening, Angående remiss av betänkandet När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8), 2021.
Sveriges Tandläkarförbund, Etiska riktlinjer, 2014.
Sveriges Tandläkarförbund, Remissvar: När behovet får styra – ett tandvårdssystem för en mer jämlik tandhälsa (SOU 2021:8), 2021.
Tandläkartidningen, Ett fåtal fuskar grovt, 2018-09-20.
Tandvårds- och läkemedelsförmånsverkets föreskrifter och allmänna råd (TLVFS 2008:1) om statligt tandvårdsstöd
TLV, Effekten av 2008 års tandvårdsreform på vårdgivarpriser, dnr 04409/2014, 2015.
TLV, Konsekvenser av höjningen av det allmänna tandvårdsbidraget i april 2018, dnr 2896/2019, 2019.
TLV, Uppföljning av tandvårdsmarknaden 2009–2019, dnr 2409/2020, 2020.
TLV, Yttrande över betänkandet ”När behovet får styra – ett tand- vårdssystem för en mer jämlik tandhälsa” (SOU 2021:8),
dnr 00933/2021, 2021.
TLV, Handbok till HSLF-FS 2023:21, TLV:s föreskrifter om statligt tandvårdsstöd, version 15.0, 2023.
TLV, Uppföljning av tandvårdsmarknaden mellan 2019 och 2022, 2023.
TLV, Riskbedömning i tandvården – En nationell modell baserad på historisk tandvårdskonsumtion, dnr 00763/2024, 2024.
Tillväxtanalys, Bättre statistik för bättre regional- och landsbygds- politik, Rapport 2014:04.
Tottie, L., Fluortandkrämen – en uppfinning med stor betydelse för tandhälsan och svensk forskning. Tandläkartidningen, årg. 105, nr 14 2013.
Vesterhus Strand, G. m.fl., Tandvårdssystemen i Norden – stora skillnader för socioekonomiskt utsatta grupper. Tandläkar- tidningen, nr 4, 2021.
Vård- och omsorgsanalys, Tala om tänder, Patienters erfarenheter och behov av information om tandvården, PM 2022:6.
Västra Götalandsregionen, NFS – Regler för särskilt tandvårdsstöd i Västra Götaland 2024 ver. 1.1.
World Health Organization, Global oral health status report – Towards universal health coverage for oral health by 2030, 2022.
Webbsidor
AgeCap, Centrum för åldrande och hälsa, 70 är det nya 50. https://www.gu.se/forskning/70-ar-det-nya-50. Uttag 2024-07-30.
Folkhälsomyndigheten, Rekommendationer för vaccination. https://www.folkhalsomyndigheten.se/smittskydd- beredskap/vaccinationer/rekommendationer-for-vaccination/. Uttag 2024-02-23.
Folkhälsomyndigheten, Nationella folkhälsoenkäten ”Hälsa på lika villkor?”. https://www.folkhalsomyndigheten.se/folkhalsorapportering- statistik/om-vara-datainsamlingar/nationella-folkhalsoenkaten/. Uttag 2024-07-30.
Inera (1177), Besök på barnmorskemottagningen. https://www.1177.se/barn--gravid/graviditet/undersokningar- under-graviditeten/besok-pa-barnmorskemottagningen/. Uttag 2024-07-31.
Inera (1177), Sjukresor. https://www.1177.se/sa-fungerar- varden/sjukresor-och-fardtjanst/sjukresor/. Uttag 2024-07-31.
Region Dalarna, Avgifter och kostnader för patient/brukare. https://www.regiondalarna.se/plus/hjalpmedel/avtal-och- tjanstekatalog/avgifter-och-kostnader/. Uttag 2024-07-31.
Region Kalmar, Preventivmedel till unga kvinnor. https://vardgivare.regionkalmar.se/globalassets/vard-och- behandling/lakemedel/riktlinjer-och- rutiner/regionsubventioner/rkl5---preventivmedel.pdf. Uttag 2024-09-11.
Region Kronoberg, Riktlinjer tandvård barn och unga vuxna. https://www.regionkronoberg.se/vardgivare/vardriktlinjer/tand vard/tandvard-for-barn-och-unga-vuxna/. Uttag 2024-07-29.
Region Norrbotten, Aktuella fakta för dig som söker och betalar för tandvård i Finland. https://vis.nll.se/process/administrativ/Dokument/divtv/Infor merande/Information%20om%20tandv%c3%a5rd%20i%20Finl and.pdf. Uttag 2024-07-04.
Rådet för främjande av kommunala analyser, Kolada.se. Uttag 2024-06-28.
Skatteverket, Vägledning för offentliga aktörers hantering av skyddade personuppgifter. https://www.skatteverket.se/offentligaaktorer/folkbokforing/ vagledningforoffentligaaktorershanteringavskyddadepersonupp gifter.4.18e1b10334ebe8bc80002541.html. Uttag 2024-06-24.
Skatteverket, Skyddade personuppgifter. https://skatteverket.se/privat/folkbokforing/skyddadeperson- uppgifter. Uttag 2024-06-25.
SKR, Patientavgifter i öppen hälso- och sjukvård år 2024. https://skr.se/download/18.d11770218d784e4ee7883ca/170806 7549328/Oppenvard-och-slutenvard-2024-02-16.pdf.
Uttag 2024-02-22.
Socialstyrelsen, Sällsynta hälsotillstånd. https://www.socialstyrelsen.se/kunskapsstod-och- regler/omraden/sallsynta-halsotillstand/. Uttag 2024-07-29.
Statens personadressregister (SPAR). https://www.statenspersonadressregister.se. Uttag 2024-06-24.
TLV, Högkostnadsskyddet. https://www.tlv.se/privatperson/hur- fungerar-hogkostnadsskyddet.html. Uttag 2024-01-25.
TLV, Referenspriser med dentala material 2024. https://www.tlv.se/download/18.78429632188b9d4be03d67c7/1 704979350835/referenspriser_med_dentala_material_2024.xlsx. Uttag 2024-08-01.
TLV, Ändringar i tandvårdsstödet. https://www.tlv.se/tandvard/andringar-i-tandvardsstodet.html. Uttag 2024-09-06.
Utrikesdepartementet, Spanien. https://www.regeringen.se/sveriges-regering/utrikesdepartementet/ sveriges-forbindelser-med-omvarlden/europa-och- centralasien/spanien/. Uttag 2024-08-14.
Bilaga 1
Kommittédirektiv 2022:108
Stärkt stöd till tandvård för våldsutsatta och ökad kontroll över tandvårdssektorn
Beslut vid regeringssammanträde den 7 juli 2022
Sammanfattning
En särskild utredare ska se över frågan om stärkt tillgång till tand- vård för våldsutsatta ur ett brett perspektiv och lämna förslag som stärker deras rätt till ersättning vid tandskador.
Utredaren ska bl.a.
•utvärdera tandvårdens förmåga till tidig upptäckt, behandling och dokumentation av skador kopplade till mäns våld mot kvinnor och våld i nära relationer samt analysera och bedöma hur tand- vården genom sitt bemötande påverkar personer som utsatts för sådant våld,
•utvärdera om tandvården har tillräcklig kunskap om tandvårdens ansvar för personer som utsatts för våld i nära relationer,
•utvärdera om tandvården i nuläget samverkar i tillräcklig omfatt- ning med övrig hälso- och sjukvård och socialtjänst när det gäller våldsutsatta, och
•analysera och bedöma hur stödet till personer som utsatts för mäns våld mot kvinnor och våld i nära relationer i form av ersättning för tandskador kan förstärkas och lämna förslag på hur sådana system kan utformas, inklusive författningsförslag vid behov.
Uppdraget att se över frågan om stärkt tillgång till tandvård för vålds- utsatta ur ett brett perspektiv utgår från en överenskommelse mellan regeringen och Miljöpartiet de gröna.
Utredaren ska vidare lämna förslag som bidrar till ökad kontroll över tandvårdssektorn för att komma till rätta med att oseriösa aktö- rer missbrukar det statliga tandvårdsstödet.
Utredaren ska bl.a.
•analysera och bedöma om det är lämpligt att införa tillståndsplikt och ägar- och ledningsprövning för privata vårdgivare i det statliga tandvårdsstödet och vilka regeländringar och andra förutsättningar som i så fall krävs samt vid behov lämna nödvändiga förslag,
•analysera hur myndigheternas möjlighet att genomföra kontroller och att stoppa utbetalningar till vårdgivaren kan förbättras samt lämna förslag på hur det kan ske, och
•analysera hur myndigheterna kan få en stärkt möjlighet att kontrol- lera vem som utfört vården och lämna förslag på hur det kan ske.
Ett delbetänkande ska lämnas senast den 28 februari 2023 avseende de delar som berör stärkt stöd till tandvård för våldsutsatta. Upp- draget i övrigt ska redovisas senast den 30 november 2023.
Uppdraget om stärkt stöd till tandvård för våldsutsatta
Regeringen beslutade 2016 om en tioårig nationell strategi för att förebygga och bekämpa mäns våld mot kvinnor. I juni 2021 presen- terade regeringen ett åtgärdspaket med 40 åtgärder för att förebygga mäns våld mot kvinnor, straffa förövare och se till att kvinnor och män som utsätts för våld ska få den hjälp de behöver. I december 2021 beslutade regeringen det andra åtgärdsprogrammet inom ramen för strategin. Av både åtgärdspaketet från juni 2021 och åtgärdsprogram- met från december 2021 framgår att vården för våldsutsatta ska för- bättras. Därutöver slogs det i åtgärdspaketet och åtgärdsprogrammet fast att frågan om tandvård för våldsutsatta ska analyseras ur ett brett perspektiv, bl.a. i fråga om ersättning för tandskador med anledning av brott.
Merparten av befolkningen besöker regelbundet tandvården. Tand- vården har därför en viktig roll i arbetet att upptäcka våld i nära rela-
tioner och med personer som utsätts för sådant våld genom att med- verka till upptäckt, behandling och dokumentation av skador för dessa personer. Därför är det viktigt att det finns kunskap om våld och rutiner för hur man ställer frågor till patienterna och hanterar svaret.
Tandvården ska bedrivas så att den uppfyller kraven på en god tand- vård, vilket tydliggörs i tandvårdslagen (1985:125). För att uppnå god vård måste så långt möjligt orsaken till de symtom som patienten söker för identifieras. Socialstyrelsens föreskrifter och allmänna råd om våld i nära relationer (SOSFS 2014:4) omfattar även tandvården. Enligt föreskrifterna är det vårdgivarens ansvar att fastställa de ruti- ner som behövs för att utveckla och säkra kvaliteten i arbetet med våldsutsatta och barn som bevittnat våld. Vidare bör vårdgivaren av- göra när och hur personalen ska ställa frågor om våld samt se till att personalen har den kunskap om våld och andra övergrepp som be- hövs för att kunna ge god vård.
Den som utsätts för våld behöver inte sällan tandvård, vilket ofta innebär en stor kostnad. Frågan om ersättning bör utredas i syfte att personer som utsatts för mäns våld mot kvinnor och våld i nära rela- tioner vid behov ska få bättre möjligheter till ersättning för att åt- gärda tandskador till följd av våldet.
Utredaren ska därför
•kartlägga hur många personer som utsatts för mäns våld mot kvin- nor och våld i nära relationer på ett sådant sätt att tandvård be- hövs för att åtgärda skador som uppstår,
•utvärdera tandvårdens förmåga till tidig upptäckt, behandling och dokumentation av skador kopplade till mäns våld mot kvinnor och våld i nära relationer samt analysera och bedöma hur tand- vården genom sitt bemötande påverkar personer som utsatts för sådant våld,
•utvärdera om tandvården har tillräcklig kunskap om tandvårdens ansvar för personer som utsatts för våld i nära relationer,
•utvärdera om tandvården i tillräcklig utsträckning agerar och stöder personer som utsatts för mäns våld mot kvinnor och våld i nära relationer,
•utvärdera om tandvården i nuläget samverkar i tillräcklig omfatt- ning med övrig hälso- och sjukvård och socialtjänst när det gäller våldsutsatta,
•analysera och bedöma hur stödet till personer som utsatts för mäns våld mot kvinnor och våld i nära relationer i form av ersättning för tandskador kan förstärkas och lämna ändamålsenliga förslag på hur sådana system kan utformas, inbegripet författningsförslag vid behov, och
•analysera de samhällsekonomiska effekterna av olika alternativ och beakta detta i de förslag som presenteras.
Förslagen ska utformas på ett sådant sätt att risken för felaktiga ut- betalningar och brottslighet mot det statliga tandvårdsstödet mini- meras. Omfattningen av analysen av de samhällsekonomiska effek- terna ska anpassas efter förslagens karaktär.
Uppdraget om ökad kontroll över tandvårdssektorn
Felaktiga utbetalningar och brottslighet inom det statliga tandvårdsstödet
Det statliga tandvårdsstödet ger ekonomiskt stöd till patienter som behöver tandvård och skyddar mot höga kostnader. Kvaliteten på den svenska tandvården håller hög nivå, dock med vissa undantag. I rap- porten Vad har IVO sett 2017? pekar Inspektionen för vård och om- sorg (IVO) på allvarliga brister i utförd tandvård hos flera små pri- vata vårdgivare. Vidare förekommer det att oseriösa eller kriminella aktörer agerar inom det statliga tandvårdssystemet med felaktiga ut- betalningar och brott mot välfärdssystemen som följd. Delegationen för korrekta utbetalningar från välfärdssystemen (Fi 2016:07) upp- skattade i rapporten Läckaget i välfärdssystemen, del 1 att 5,5 pro- cent av de utbetalade medlen inom det statliga tandvårdssystemet betalas ut felaktigt och att ungefär två tredjedelar av de felaktigt ut- betalade medlen orsakas av misstänkt avsiktliga fel från vårdgivarnas sida. Delegationen uppskattade också att omfattningen av felaktiga utbetalningar och andelen avsiktliga fel generellt sett är hög i ersätt- ningssystem med utbetalningar till företag och andra välfärdsaktörer (t.ex. ideella föreningar).
I en rapport från Försäkringskassan från 2019 (PM 2019:5) fram- håller myndigheten att omfattningen av felaktiga utbetalningar inte är högre än i andra välfärdssystem, men att det finns problem med att
oseriösa aktörer missbrukar det statliga tandvårdsstödet. Försäkrings- kassan bedömde att myndigheten hade utvecklat en god förmåga att upptäcka dessa aktörer, men saknade tillräckliga verktyg för att neka oseriösa aktörer anslutning och att kunna avansluta dessa. Sådana verktyg ansågs därför som centrala för att komma åt problemen med oseriösa aktörer.
Efter en förordningsändring 2019 blev det möjligt för Försäkrings- kassan att avansluta vårdgivare som allvarligt har åsidosatt sina skyl- digheter. Försäkringskassan framhåller i sin årsredovisning för 2020 att man ser allvarligt på att det förekommer att oseriösa vårdgivare missbrukar systemet och att myndigheten under 2020 stängde av åtta vårdgivare från systemet och att 18 vårdgivare nekades anslutning. Enligt myndighetens årsredovisning för 2021 stängde Försäkrings- kassan av 3 vårdgivare, och 13 vårdgivare nekades anslutning 2021.
Nationellt underrättelsecentrum (NUC) publicerade sommaren 2019 rapporten Trollet med slutsatser från tre operativa ärenden, där utredningarna visat på omfattande brottslighet mot det statliga tand- vårdsstödet, såväl bedrägerier som ekonomisk brottslighet. NUC be- dömde att det är lätt att begå brott mot det statliga tandvårdssystemet för den som har god kännedom om förmånens uppbyggnad och regel- verk. Samtidigt konstaterade NUC att det finns betydande svårigheter att utreda och leda i bevis att brott mot tandvårdssystemet har skett.
Tandvården är den vårdsektor där privata företag har högst lön- samhet, vilket även ger mindre seriösa aktörer incitament att verka inom sektorn. För att förhindra att oseriösa och kriminella aktörer tar sig in i välfärdssystemen i stort är det centralt att samhället har ända- målsenliga och effektiva grindvaktsfunktioner. I det nationella brotts- förebyggande programmet Tillsammans mot brott (skr. 2016/17:126) framgår att regeringen ska verka för att samhällets kontrollfunktioner utvecklas för att motverka brottslighet riktad mot välfärdssystemen.
IVO gjorde 2017 en riskbaserad tillsyn av 51 små privata vård- givare som bedriver allmäntandvård för vuxna. IVO bedömde att majoriteten av dessa saknade kunskap om vilket ansvar de har som vårdgivare. Myndigheten lyfte även fram att många vårdgivare saknar ett systematiskt arbete med patientsäkerhet och kvalitet och att det hos flera finns betydande brister i vården av patienterna. Orsaken till dessa brister bedömdes vara otillräcklig egenkontroll. Man pekade också på att det inte finns någon kollegial kontroll över ensamprak- tiserande tandläkare. IVO lyfte fram konsekvenser för patienterna i
form av brister i vården som hade kunnat förebyggas och att dessa brister kan medföra onödiga kostnader för den enskilde och för sam- hället. IVO:s journalgranskning visade att ett stort antal patienter inte fått en vård som är i enlighet med vetenskap och beprövad erfarenhet.
Det finns skäl att överväga ett införande av tillståndsplikt
och ägar- och ledningsprövning inom det statliga tandvårdsstödet
Inom flera delar av välfärden finns krav på tillstånd och ägar- och ledningsprövning, exempelvis för verksamheter inom skola, hemtjänst och personlig assistans. IVO granskar tillståndsansökningar för verk- samheter inom ramen för lagen (1993:387) om stöd och service till vissa funktionshindrade och socialtjänstlagen (2001:453) samt viss hälso- och sjukvårdsverksamhet. Syftet är att privata utförare ska ha tillräckliga förutsättningar att bedriva verksamhet med god kvalitet och att stärka allmänhetens tilltro till sektorn.
I tillståndsprövningen ställs det krav på god kvalitet och säkerhet, insikt, erfarenhet och lämplighet samt ekonomiska förutsättningar för en långsiktig verksamhet för att tillstånd ska beviljas. Om sökan- den är en juridisk person ska bedömningen omfatta vd, styrelseleda- möter, suppleanter, bolagsmän samt ägare och andra som har ett väsentligt inflytande över verksamheten. Dessa krav gäller dessutom fortlöpande, dvs. även efter det att tillstånd beviljats. Det ingår där- med i respektive tillsynsmyndighets ansvar att följa upp att tillstånds- havare fortsatt uppfyller kraven.
Mot bakgrund av slutsatserna i ovan nämnda rapporter finns det således starka belägg för att oseriösa aktörer missbrukar systemet för statligt tandvårdsstöd. Myndigheterna bedömde dessutom att det är lätt att begå brott inom systemet för den som har kännedom om för- månens uppbyggnad och regelverk. Omfattande brister i vården vad gäller kvalitet och patientsäkerhet har också uppmärksammats i en riskbaserad tillsyn bland små privata vårdgivare. Förutom det lidande som patienterna utsätts för vid brister i kvalitet och patientsäkerhet förekommer även visst fusk i form av t.ex. onödiga behandlingar, vilket patienten kan ha svårt att upptäcka.
I jämförelse med andra centrala delar av välfärden, där krav på till- stånd och ägar- och ledningsprövning har införts, är kraven på vård- givare som ska anslutas till Försäkringskassans elektroniska system för statligt tandvårdsstöd begränsade. Avsaknaden av tillståndsplikt medför samtidigt att det t.ex. inte finns någon kontroll av om en vård- givare har kunskap om sitt ansvar som vårdgivare innan denne startar sin verksamhet. Inte heller finns det någon möjlighet att neka anslut- ning på grundval av att personer i ägar- och ledningskretsen tidigare har dömts för brottslighet, så länge detta inte har föranletts av att dessa allvarligt har åsidosatt bestämmelserna för tandvårdsstödet. Det finns därför skäl att överväga att införa tillståndsplikt och en ägar- och led- ningsprövning för privata vårdgivare i det statliga tandvårdsstödet. Med tillståndsprövning kommer löpande tillsyn för att säkerställa att de för- utsättningar som bedöms i tillståndsprövningen fortfarande uppfylls. Utgångspunkten för systemet är att tillståndsprövningen och den löpande tillsynen ska kunna ske datadrivet, riskbaserat och effektivt.
Utredaren ska därför
•analysera och bedöma om det är lämpligt att införa tillståndsplikt och ägar- och ledningsprövning för privata vårdgivare i det statliga tandvårdsstödet och vilka regeländringar och andra förutsättningar som i så fall krävs samt lämna nödvändiga förslag, inbegripet för- fattningsförslag, och
•analysera de samhällsekonomiska effekterna av olika alternativ och beakta detta i de förslag som presenteras.
Omfattningen av analysen av de samhällsekonomiska effekterna ska anpassas efter förslagens karaktär. Utredaren ska i frågan om förslag som avser regelgivning utgå från proportionalitetsprincipen för att säkra de ekonomiska, miljömässiga och sociala värden som enskilda regler syftar till att skydda samtidigt som förslag ska främja företagens konkurrenskraft, tillväxt och innovationsförmåga. Med proportio- nalitet avses här att det ska vara tydligt att nyttan som skapas genom de regler som eventuellt föreslås överstiger de kostnader och begräns- ningar som reglerna i fråga kan medföra, och att reglerna i fråga inte ska medföra mer långtgående kostnader och begränsningar för de reglerade företagen än vad som är nödvändigt. Vidare ska förslag be- akta de mål för förenklingspolitiken som regeringen beslutat.
Stärkta möjligheter till kontroller och att stoppa utbetalningar i förväg
Enligt 15 § förordningen (2008:193) om statligt tandvårdsstöd ska vårdgivaren upprätta ett underlag vid begäran om statligt tandvårds- stöd som bl.a. ska innehålla behandlande tandläkares eller tandhygie- nists namn och personnummer. Det är därför viktigt att ansvariga myndigheter har möjlighet att kontrollera att det endast är personer med adekvat formell kompetens som utför tandvård inom det stat- liga tandvårdsstödet. Ansvariga myndigheter får genom sina utred- ningar information om att vissa vårdgivare låter icke-legitimerad per- sonal utöva tandvård. Därutöver menar ansvariga myndigheter att det är svårt att på ett systematiskt sätt fånga upp detta genom nuvar- ande efterhandskontroller. Myndigheterna behöver kunna fånga upp sådan information tidigare i ärendet. Förbättrad tillgång till adekvata uppgifter om behandlande personal skulle innebära en stärkt patient- säkerhet och minskade risker för vårdskador, eftersom risken för upp- täckt sannolikt innebär en preventiv verkan för de vårdgivare som be- rörs. Uppgifterna kan också vara viktiga för att upptäcka missbruk av det statliga tandvårdsstödet som inbegriper enskilda behandlare. Ansvariga myndigheter behöver ha tillgång till adekvata uppgifter för att kunna fånga upp personer som inte förekommer i registret över legitimerad hälso- och sjukvårdspersonal. På detta sätt skulle vårdgiva- ren kunna göras uppmärksam på att en person som utför tandvård hos vårdgivaren inte är legitimerad. Det skulle också kunna möjlig- göra att dessa ärenden hanteras genom manuell handläggning hos Försäkringskassan om vårdgivaren trots uppgiften om saknad legiti- mation skickar in ersättningsbegäran.
Utredaren ska därför
•analysera hur myndigheternas möjlighet att genomföra kontrol- ler och att stoppa utbetalningar till vårdgivaren kan förbättras och lämna förslag, inbegripet författningsförslag, på hur det kan ske,
•analysera hur myndigheterna kan få en stärkt möjlighet att kon- trollera vem som utfört vården och lämna förslag på hur det kan ske, inbegripet författningsförslag, och
•analysera de samhällsekonomiska effekterna av olika alternativ och beakta detta i de förslag som presenteras.
Omfattningen av analysen av de samhällsekonomiska effekterna ska anpassas efter förslagens karaktär.
Konsekvensbeskrivningar
Vid framtagandet av konsekvensbeskrivningen enligt kommittéförord- ningen (1998:1474) och förordningen (2007:1244) om konsekvens- utredning vid regelgivning ska utredaren beskriva och, när det är möj- ligt, kvantifiera de samhällsekonomiska effekterna av förslagen. De offentligfinansiella effekterna av utredarens förslag ska beräknas. Om förslagen innebär offentligfinansiella kostnader, ska förslag till finan- siering lämnas. Viktiga ställningstaganden som har gjorts vid utform- ningen av förslagen ska beskrivas. Vidare ska alternativa lösningar som övervägts beskrivas liksom skälen till att de har valts bort. Ut- redaren ska ta ställning till hur de föreslagna åtgärderna på bästa sätt ska kunna utvärderas och hur utvärdering kan gynnas. Vid behov ska utredaren lämna sådana utvärderingsförslag. Det gäller särskilt vid för- slag som avser större åtgärder.
Utöver de kostnadsberäkningar och konsekvensbeskrivningar som ska göras samt de finansieringsförslag som ska lämnas ska utredaren särskilt redovisa förslagens kostnader och konsekvenser för social- tjänsten och för hälso- och sjukvården samt för de övriga myndig- heter och aktörer som kan komma att beröras av förslagen. Vidare ska förslagens konsekvenser för företag, patienter och brukare beskri- vas och eventuella kostnader för företag ska beräknas och beskrivas. Om förslagen i betänkandet påverkar den kommunala självstyrelsen ska de särskilda överväganden som har gjorts i enlighet med 14 kap. 3 § regeringsformen redovisas.
I arbetet ska utredaren beakta ett jämlikhetsperspektiv, bl.a. med jämlik vård som utgångspunkt. I enlighet med detta ska förslagens konsekvenser belysas också i fråga om socioekonomisk och regional jämlikhet. Konsekvensanalysen avseende jämställdhet ska särskilt be- akta de jämställdhetspolitiska delmålen jämställd hälsa och att mäns våld mot kvinnor ska upphöra. Utredaren ska därtill särskilt redovisa konsekvenserna av förslagen utifrån FN:s konvention om barnets rättigheter.
Kontakter och redovisning av uppdraget
Inom ramen för uppdraget ska utredaren samråda med berörda stat- liga myndigheter, Sveriges Kommuner och Regioner, ett representa- tivt urval kommuner och regioner, patient-, brukar- och anhörigorga- nisationer samt företrädare för professionerna. Utredarens arbetssätt ska vara utåtriktat och inkluderande. Utredaren ska vid behov beakta det arbete som bedrivs på berörda myndigheter som är av relevans för uppdragets genomförande och initiera en dialog med berörda statliga utredningar.
Ett delbetänkande ska lämnas senast den 28 februari 2023 avseende de delar som berör stärkt stöd till tandvård för våldsutsatta.
Uppdraget i övrigt ska redovisas senast den 30 november 2023.
(Socialdepartementet)
Bilaga 2
Kommittédirektiv 2023:138
Tilläggsdirektiv till Utredningen om stärkt stöd till tandvård för våldsutsatta och ökad kontroll över tandvårdssektorn (S 2022:12)
Beslut vid regeringssammanträde den 5 oktober 2023
Utvidgning av och förlängd tid för uppdraget
Regeringen beslutade den 7 juli 2022 kommittédirektiv om stärkt stöd till tandvård för våldsutsatta och ökad kontroll över tandvårdssektorn (dir. 2022:108). Ett delbetänkande har lämnats avseende de delar som rör stärkt stöd till tandvård för våldsutsatta (SOU 2023:10). Upp- draget i övrigt ska redovisas senast den 30 november 2023.
Mot bakgrund av Tidöavtalet, som är en överenskommelse mellan Sverigedemokraterna, Moderaterna, Kristdemokraterna och Liberalerna, ska utredaren nu även
•analysera och lämna skalbara, ändamålsenliga och kostnadseffek- tiva förslag om hur tandvårdens högkostnadsskydd kan förstär- kas för att mer efterlikna det i övrig vård och där äldre med sämst munhälsa prioriteras,
•analysera och föreslå hur de särregler för avgifter för tandvård för asylsökande och för utlänningar som vistas i Sverige utan nödvän- diga tillstånd kan tas bort, utan att det påverkar rätten till tand- vård som inte kan anstå, och
•lämna nödvändiga författningsförslag.
Utredningstiden förlängs. Uppdraget ska redovisas senast den 31 okto- ber 2024. Ett delbetänkande som avser de delar i de ursprungliga direktiven som ännu inte redovisats ska dock lämnas senast den 30 november 2023.
Uppdraget att lämna förslag om ett förstärkt högkostnadsskydd
Det svenska tandvårdsstödets uppbyggnad
I Sverige får barn och unga vuxna avgiftsfri tandvård genom regio- nernas försorg till och med det år de fyller 23 år. För vuxna finns ett mer generellt tandvårdsstöd i statlig regi och ett särskilt stöd i regio- nernas regi. Det statliga tandvårdsstödet består av allmänt respektive särskilt tandvårdsbidrag, varav det sistnämnda lämnas till patienter som har en sjukdom eller funktionsnedsättning som medför risk för försämrad tandhälsa. Vad gäller det allmänna tandvårdsbidraget ges
idag bidrag med dubbelt belopp bl.a. till personer som har fyllt 65 år. Syftet är att i högre grad möjliggöra tandläkarbesök för denna grupp då ålder är en faktor som ökar risken för försämrad munhälsa. Där- utöver finns en form av högkostnadsskydd inom tandvården som innebär att för tandvårdsåtgärder som har slutförts under en ersätt- ningsperiod om ett år, kan tandvårdsersättning lämnas med en viss andel av patientens sammanlagda kostnader, i den mån dessa över- stiger vissa fastställda karensbelopp. Det särskilda tandvårdsstödet i regionernas regi omfattar viss tandvård som debiteras till hälso- och sjukvårdsavgift för personer med särskilda behov av tandvårdsinsatser. Det rör sig bl.a. om personer där förutsättningarna för en god tand- hälsa är försämrade till följd av viss långvarig sjukdom eller funk- tionsnedsättning samt patienter som behöver en särskild tandvårds- insats som ett led i en medicinsk sjukdomsbehandling.
Fördelning av kostnaderna för tandvårdsverksamhet
De totala kostnaderna för all tandvårdsverksamhet uppgick 2018 till cirka 29,4 miljarder kronor. Sedan lång tid tillbaka står patienterna för merparten av tandvårdskostnaderna. Patienternas andel av de totala kostnaderna har dock till viss del minskat genom de reformer av tandvårdssystemet som genomförts under de senaste 10–15 åren.
Patienterna betalade sammanlagt 16,6 miljarder kronor för tandvård 2018, vilket motsvarar 57 procent, jämfört med 2002 då patienternas andel var 69 procent. Resterande andel av kostnaderna finansieras med offentliga medel. Staten står för knappt 25 procent av de totala tandvårdskostnaderna, en nivå som har varit ungefär densamma sedan införandet av det statliga tandvårdsstödet 2008.
Regionernas kostnader för tandvård till barn och unga vuxna och det särskilda tandvårdsstödet har ökat över tid och var 2018 cirka 5,5 miljarder kronor, vilket motsvarar knappt 20 procent av de totala tandvårdskostnaderna.
Samband mellan tandhälsa och övrig hälsa
De senaste åren har kunskapen successivt ökat om den orala hälsans samband med det övriga hälsotillståndet, och det är numera väl känt att sjukdom i munnen kan vara såväl en orsak till som en följd av sjukdomar i övriga kroppen. Redan på 1980-talet påvisades ett sam- band mellan oral hälsa och hjärt- och kärlsjukdomar, en koppling som befästs sedan dess, vilket bl.a. framgår av den så kallade Parokrank- studien. Andra exempel på samband är parodontit och dess relation med allmänsjukdomar såsom diabetes, stroke och luftvägssjukdomar. Det finns även flera vetenskapliga kunskapsöversikter som visar på ett samband mellan bristande munhygien och lunginflammation hos äldre på institution. I fråga om karies finns samband främst med all- mänsjukdomar som innebär nedsatt salivsekretion eller där frekventa måltider krävs för att ge tillräcklig energitillförsel. Att olika sjuk- domar kan påverka tillståndet i munnen är något som delvis styr de offentliga subventionerna i dagens tandvårdssystem. Regionernas tand- vårdsstöd till personer med långvarig sjukdom är ett sådant exempel, och det särskilda tandvårdsbidraget ett annat, där patienten behöver läkarintyg och fastställd diagnos för att få ta del av stödet.
Förutsättningarna för tillgången till tandvård behöver stärkas
Mun- och tandhälsan i Sverige är god. Den svenska tandhälsan har, i takt med utvecklingen av välfärdssamhället och utbyggnaden av tand- vården, under lång tid utvecklats positivt. I åldrarna 16–84 år uppger cirka 70 procent av männen och cirka 75 procent av kvinnorna att de
har god tandhälsa. Medianen för antalet kvarvarande intakta tänder hos kvinnor 24 år och äldre har ökat från 13 till 17 under perioden 2010 till 2021. För män har antalet kvarvarande intakta tänder under samma tidsperiod ökat från 14 till 18.
Det finns dock grupper med förhöjd risk för försämrad munhälsa och grupper med sämre munhälsa. Hos äldre personer finns flera faktorer som kan bidra till en försämrad munhälsa. Äldre personer får ofta en försämrad salivsekretion, dels på grund av just högre ålder, dels på grund av att många har läkemedel som påverkar salivproduk- tionen. Äldre personer kan också få försämrad motorik och därmed svårare att sköta sin munhygien. Vidare har många äldre personer en begynnande grad av tandlossning som är en riskfaktor för att utveckla allmänsjukdomar. Ekonomiska begränsningar kan också påverka mun- hälsan.
Även andra faktorer kan påverka munhälsan, exempelvis har per- soner med diabetes högre risk att drabbas av försämrad munhälsa. Därutöver kan personer med psykisk ohälsa och psykiatriska diagno- ser som psykossjukdomar, beroendesjukdomar, ångest, demens och personlighetsstörningar drabbas av försämrad munhälsa.
Ett förstärkt högkostnadsskydd skulle innebära lägre tandvårds- kostnader för patienterna, vilket kan bidra till en besöksfrekvens an- passad efter patientens behov och därigenom bättre munhälsa. I den öppna hälso- och sjukvården finns en gräns för vad patienter betalar för besök årligen. Tandvårdens högkostnadsskydd bör stärkas för att mer efterlikna hälso- och sjukvårdens högkostnadsskydd. Äldre per- soner med sämst munhälsa ska prioriteras. Reformen ska samtidigt utformas på ett sätt som gör det möjligt att inkludera den övriga be- folkningen.
Utredaren ska därför
•kartlägga gruppen äldre med sämst munhälsa och föreslå hur gruppen kan definieras,
•analysera och lämna skalbara förslag på hur tandvårdens högkost- nadsskydd kan förstärkas på ett ändamålsenligt och kostnads- effektivt sätt för att mer efterlikna det i övrig vård och där äldre med sämst munhälsa prioriteras,
•säkerställa att förslagen utformas så att de minimerar riskerna för brott och felaktiga utbetalningar,
•analysera hur högkostnadsskyddet kan förstärkas på ett sätt som ger incitament som motverkar överutnyttjande bland vårdtagarna av tandvård och som främjar effektiv resursanvändning och vård- kvalitet bland tandvårdens aktörer,
•beräkna statens kostnader för en förstärkning av högkostnads- skyddet och redovisa skalbara beräkningar samt kvantifiera för- slagens dynamiska effekter på kostnader för staten,
•lämna förslag till hur effekterna av de föreslagna åtgärderna ska kunna utvärderas,
•analysera pågående regeringsuppdrag, exempelvis Socialstyrelsens uppdrag att bedöma förutsättningarna för ett införande av en nationell modell för riskbedömning inom tandvården, och be- skriva hur ett stärkt högkostnadsskydd inverkar på tandvårdens behov av kompetensförsörjning, och
•lämna nödvändiga författningsförslag.
Anpassningar behöver göras i övriga delar av det statliga tandvårdsstödet
Det statliga tandvårdsstödet finns till för att ge ekonomiskt stöd till patienter som behöver tandvård och för att skydda mot höga kostna- der. I samband med en förändring av tandvårdens högkostnadsskydd behöver övriga delar i systemet för det statliga tandvårdsstödet ses över och anpassas.
Tandvårds- och läkemedelsförmånsverket har fått i uppdrag av regeringen att genom en informationsinsats öka patienters kunskap om tandvårdens skyldigheter och tandvårdspatientens rättigheter.
Iuppdraget ingår även att myndigheten ska öka patienternas möjlig- heter till välgrundade val.
Målsättningen med ett förstärkt högkostnadsskydd är att patien- ter i högre grad ska kunna besöka tandvården efter behov och där- med få bättre munhälsa. Dagens statliga tandvårdsstöd bygger på fri etableringsrätt och fri prissättning. Staten ersätter indirekt patienten till viss del genom att lämna tandvårdsersättning till vårdgivaren, beräknat utifrån de referenspriser som Tandvårds- och läkemedels- förmånsverket fastställer. Vårdgivaren har dock rätt att i förhållande till patienten själv bestämma sina egna priser. Det behöver säkerställas att en eventuell reform inte urholkas av ökade tandvårdspriser.
Utredaren ska därför
•analysera och föreslå hur det nuvarande systemet för statligt tand- vårdsstöd kan anpassas utifrån ett förstärkt högkostnadsskydd,
•lämna förslag som säkerställer att ett förstärkt högkostnadsskydd inte urholkas och att satsade medel kommer patienterna till godo, och
•lämna nödvändiga författningsförslag.
Uppdraget att se över särregler för avgifter för tandvård för asylsökande och för vissa utlänningar som saknar nödvändiga tillstånd
Av artikel 19.1 i direktiv 2013/33/EU om normer för mottagande av personer som ansöker om internationellt skydd (mottagandedirek- tivet) följer att medlemsstaterna ska se till att sökande får nödvändig hälso- och sjukvård som åtminstone ska innefatta akutsjukvård och nödvändig behandling av sjukdomar och allvarliga psykiska stör- ningar. Tandvård för bl.a. asylsökande och för vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd regleras i lagen (2008:344) om hälso- och sjukvård åt asylsökande m.fl. och i lagen (2013:407) om hälso- och sjukvård till vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd samt i tillhörande förordningar.
Enligt de nämnda lagarna har vuxna asylsökande och utlänningar som vistas i Sverige utan nödvändiga tillstånd rätt till tandvård som inte kan anstå. När det gäller asylsökandes behandling hos en tand- läkare vid folktandvården eller hos en tandläkare som tillhör en vård- givare som regionen har slutit avtal med ska avgift tas ut med 50 kro- nor enligt 8 § förordningen (1994:362) om vårdavgifter m.m. för vissa utlänningar. Av 9 § samma förordning framgår att om en asylsökande på grund av akut behov har anlitat en annan tandläkare än en sådan som avses i 8 §, får Migrationsverket betala ett särskilt bidrag till den asylsökande enligt 18 § lagen (1994:137) om mottagande av asyl- sökande m.fl. för den del av avgiften som överstiger 50 kronor. Om det finns särskilda skäl får Migrationsverket även i andra fall än som anges i 9 § betala särskilt bidrag för vårdavgift. När det gäller vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd ska för be- handlingen hos en tandläkare som omfattas av det statliga tandvårds-
stödet avgift tas ut med 50 kronor enligt 8 § förordningen (2013:412) om vårdavgifter m.m. för utlänningar som vistas i Sverige utan nöd- vändiga tillstånd.
Av Tidöavtalet framgår att de ekonomiska särregler som finns för tandvård för asylsökande och vissa personer utan uppehållstillstånd ska ses över med syfte att de ska tas bort, dock utan att det påverkar rätten till tandvård som inte kan anstå.
Utredaren ska därför
•analysera och föreslå hur de särregler som gäller för avgifter för tandvård för asylsökande och för vissa utlänningar som vistas i Sverige utan nödvändiga tillstånd kan tas bort, utan att det påver- kar rätten till tandvård som inte kan anstå,
•analysera och redovisa ekonomiska och hälsomässiga effekter för enskilda och ekonomiska effekter för staten om de ekonomiska särreglerna tas bort, och
•lämna nödvändiga författningsförslag.
Konsekvensbeskrivningar
De förslag utredaren lämnar ska ha sin grund i en samhällsekonomisk analys av problemen med den nuvarande ordningen och en analys av de samhällsekonomiska effekterna av olika alternativ, utifrån en jäm- förelse med nuvarande ordning. Omfattningen av analyserna ska anpassas efter förslagens karaktär och ska kvantifieras i den utsträck- ning och i de delar det är möjligt. Utredaren ska redovisa de alterna- tiva förslag som har övervägts, och om utredaren väljer att inte gå vidare med ett förslag ska skälen till detta anges. De antaganden som legat till grund för valet av förslag ska redovisas.
Utöver vad som följer av bestämmelserna i 14 § kommittéförord- ningen (1998:1474) ska utredaren beräkna kostnaderna för staten för olika nivåer på de skalbara förslag om förstärkningen av högkostnads- skyddet som utredaren lämnar. Utredaren ska därtill kvantifiera för- slagens dynamiska effekter på kostnader för staten. Utredaren ska vidare ta ställning till hur effekterna av de föreslagna åtgärderna på bästa sätt ska kunna utvärderas.
De förslag på finansiering som utredaren lämnar ska bidra till en helhet som främjar en hög kostnadseffektivitet i det statliga tand- vårdsstödet.
Redovisning av uppdraget
Utredningstiden förlängs. Uppdraget ska redovisas senast den 31 okto- ber 2024. Ett delbetänkande som avser de delar i de ursprungliga direktiven som ännu inte redovisats ska dock lämnas senast den 30 november 2023.
(Socialdepartementet)
Bilaga 3
Behandling inom tiotandvård
–några patientexempel
Patientens kostnad före och efter reform
Utredningen presenterar nedan ett antal patientexempel som illustrerar hur förslaget om tiotandvård beräknas påverka patientens kostnader. Samtliga exempel utgår ifrån Försäkringskassans uppgifter om vård- givarnas medianpriser år 2023 vilket innebär att patienter i dag kan ha såväl högre som lägre kostnad. Referenspriser för år 2023 hämtas från Tandvårds- och läkemedelsförmånsverkets föreskrifter och all- männa råd (TLVFS 2008:1) om statligt tandvårdsstöd, omtryck HSLF- FS 2023:21. I jämförelserna ingår även förslagen att ATB kan sparas i 3 år och att STB höjs till 1 000 kronor per halvår och att STB kan sparas i 12 månader. Utredningen vill understryka att exemplen inte är behandlingsförslag utan just exempel.
Vårdgivarpriset som anges i tabeller över kostnader är genomgå- ende 2023 års medianpris. Reformen medför att vårdgivarpriset i stället motsvarar referenspriset för behandling inom tiotandvård.
Aila 77 år, revisionspatient med låg risk och viss tandsten
Aila har låg risk för oral ohälsa och går regelbundet till tandvården när hon blir kallad till revisionsbesök. Hon undersöks och har viss tand- sten men får inte någon tiotandvård då tandsten endast finns ovanför tandköttskanten och därmed är det förebyggande tandvård som utförs.
Bilaga 3SOU 2024:70
Tabell 1 |
|
Ailas kostnader för tandvård |
|
|
|
|
|
Gråmarkerade rader omfattas inte av tiotandvård |
|
|
|
|
|
|
|
|
|
Tillstånd |
Åtg. |
Åtgärdsförklaring Referens- Vårdgivar- ATB Patientens |
Patientens |
|
|
|
pris |
pris 2023 |
|
kostnad enl. |
kostnad |
|
|
|
|
|
|
förslag |
i dag |
|
|
|
|
|
|
|
|
1001 |
101 |
Basundersökning |
935 |
1 030 |
600 |
430 |
430 |
2031 |
208 |
Supragingival |
|
|
|
|
|
|
|
tandsten, |
|
|
|
|
|
|
|
omfattande |
590 |
645 |
|
645 |
645 |
|
|
|
1 525 |
1 675 |
|
1 075 |
1 075 |
|
|
|
|
|
|
|
|
Källa: Egna beräkningar.
I exemplet ovan har Aila endast ett ATB att använda, eftersom hon gått varje år på besök. Om hon i stället efter en riskbedömning be- döms kunna gå vartannat år kan hon spara ett ATB. Med två ATB på vardera 600 kronor blir nästa revisionsbesök om två år utan kostnad.
Agda 68 år, eftersatta tandvårdsbehov och grav parodontit
Agda har inte besökt tandvården på många år och har därför tre ATB innestående som tillgodohavande hos Försäkringskassan. Hon lider av omfattande tandlossning (parodontit) och behöver efter undersök- ningar och flera besök hos tandhygienist slutligen opereras för att ta bort kvarvarande parodontit.
SOU 2024:70Bilaga 3
Tabell 2 |
|
Agdas kostnader för tandvård |
|
|
|
|
|
|
Gråmarkerade rader omfattas inte av tiotandvård |
|
|
|
|
|
|
|
|
|
|
|
Tillstånd |
Åtg. |
Åtgärdsförklaring |
Referens- |
Vård- |
ATB |
Patientens |
Patientens |
|
|
|
pris |
givar- |
|
kostnad |
kostnad |
|
|
|
|
pris |
|
enl. |
i dag |
|
|
|
|
2023 |
|
förslag |
|
|
1001 |
101 |
Basundersökning |
935 |
1 030 |
600* |
430 |
430 |
|
1001 |
126 |
Röntgen |
1 080 |
1 188 |
600** |
588 |
588 |
|
1001 |
103 |
Kompletterande |
|
|
|
|
|
|
|
|
undersökning |
435 |
485 |
|
485 |
485 |
|
1001 |
114 |
Parodontal |
|
|
|
|
|
|
|
|
undersökning |
|
|
|
|
|
|
|
|
tandhygienist |
585 |
640 |
600*** |
40 |
640 |
|
3043 |
311 |
Information eller |
475 |
475 |
|
48 |
475 |
|
|
|
instruktion |
|
|
3043 |
343 |
Omfattande |
|
|
|
|
|
|
|
|
sjukdoms- |
|
|
|
|
|
|
|
|
behandling |
|
1 755 |
|
|
|
|
|
|
parodontit |
1 735 |
|
174 |
1 233 |
|
3043 |
342 |
Sjukdoms- |
|
|
|
|
|
|
|
|
behandling |
|
|
|
|
|
|
|
|
parodontit |
1 150 |
1 205 |
|
115 |
630 |
|
3043 |
342 |
Sjukdoms- |
|
|
|
|
|
|
|
|
behandling |
|
|
|
|
|
|
|
|
parodontit |
1 150 |
1 205 |
|
115 |
630 |
|
3043 |
342 |
Sjukdoms- |
|
|
|
|
|
|
|
|
behandling |
|
|
|
|
|
|
|
|
parodontit |
1 150 |
1 205 |
|
115 |
630 |
|
3043 |
452 |
Parodontal kirurgi |
4 915 |
7 600 |
|
492 |
5 143 |
|
|
|
flera kvadranter |
|
|
Totalt |
|
|
13 610 |
16 788 |
|
2 601 |
10 883 |
|
Anm. *Årets ATB, **fjolårets sparade ATB, ***Sparat ATB från två år tillbaka enligt reform.
Källa: Egna beräkningar.
Agdas totala kostnad för tandvårdsbehandlingarna blir efter refor- men 2 601 kronor, vilket kan jämföras med dagens medianpris på 10 883 kronor. Per besök ser kostnaderna ut som följer.
Bilaga 3SOU 2024:70
Tabell 3 |
Agdas kostnad per besök |
|
|
|
|
|
|
|
|
|
Besöket innehåller |
Kostnad med |
Kostnad |
Förändring |
|
|
Tiotandvård |
i dag |
|
Besök 1 |
Basundersökning, kompletterande |
|
|
|
|
undersökning på grund av parodontit |
|
|
|
|
och röntgen |
1 503 |
1 503 |
0 |
Besök 2 Fullständig parodontal undersökning |
|
|
|
|
av tandhygienist, information eller |
|
|
|
|
instruktion |
88* |
1 115 |
-1 027 |
Besök 3 |
Omfattande sjukdomsbehandling |
|
1 233 |
-1 059 |
|
parodontit |
174 |
Besök 4 |
Sjukdomsbehandling parodontit |
115 |
630 |
-515 |
Besök 5 |
Sjukdomsbehandling parodontit |
115 |
630 |
-515 |
Besök 6 |
Sjukdomsbehandling parodontit |
115 |
630 |
-515 |
Besök 7 |
Parodontal kirurgi |
492 |
5 143 |
-4 651 |
Totalt |
|
2 602 |
10 884 |
-8 282 |
Anm. *Efter avdrag av ytterligare sparat ATB.
Källa: Egna beräkningar.
Förutom det inledande besöket med undersökning får Agda väsent- ligt lägre kostnader per besök. Totalt sett motsvarar förändringen 8 282 kronor i lägre kostnad.
Abu 80 år, karies på grund av läkemedelsindicerad muntorrhet
Abu som gått årligen till tandvården har trots detta flera karies- angrepp och behöver laga tre tänder. Abu äter flera läkemedel vilka ger muntorrhet, en förklaring till kariesaktiviteten. Han har därför rätt till STB för förebyggande behandling. Han beslutar sig för att få en visdomstand utdragen i stället för att fortsätta få den tanden repare- rad. Vid undersökningen upptäcks även viss tandsten under tand- köttskanten som behöver tas bort.
SOU 2024:70Bilaga 3
Tabell 4 |
|
Abus kostnader för tandvård |
|
|
|
|
|
Gråmarkerade rader omfattas inte av tiotandvård |
|
|
|
|
|
|
|
|
|
Tillstånd |
Åtg. |
Åtgärds- |
Referens |
Vårdgivar- |
ATB |
Patientens |
Patientens |
|
|
förklaring |
pris |
pris 2023 |
STB |
kostnad |
kostnad |
|
|
|
|
|
|
enl. förslag |
i dag |
1001 |
101 |
Basundersökning |
935 |
1 030 |
1 000* |
30 |
430 |
1001 |
126 |
Röntgen |
1 080 |
1 188 |
600 |
588 |
588 |
4012 |
705 |
Lagning 2 ytor |
|
|
|
|
|
|
|
molar |
1 245 |
1 555 |
|
125 |
1 555 |
4012 |
706 |
Lagning 3 ytor |
|
|
|
|
|
|
|
molar |
1 660 |
1 915 |
|
166 |
1 555 |
4081 |
706 |
Lagning 3 ytor |
|
|
|
|
|
|
|
molar |
1 660 |
1 915 |
|
166 |
1 085 |
3051 |
402 |
Extraktion |
1 655 |
2 122 |
|
166 |
1 295 |
3043 |
342 |
Sjukdoms- |
|
|
|
|
|
|
|
behandling |
|
|
|
|
|
|
|
parodontit |
1 150 |
1 205 |
|
115 |
630 |
3021 |
321 |
Fluoridbehandling |
480 |
485 |
|
48 |
245 |
Totalt |
|
|
9 865 |
11 415 |
|
1 403 |
7 383 |
Anm. *STB är i dag 600 kronor, enligt reformen föreslås det vara 1 000 kronor.
Källa: Egna beräkningar.
Abus totala kostnader uppgår till 1 403 kronor, vilket kan jämföras mot dagens mediankostnad på 7 383 kronor. Kostnad per besök visas i nedanstående tabell.
Tabell 5 Abus kostnad per besök
|
Besöket innehåller |
Kostnad med |
Kostnad |
Förändring |
|
|
Tiotandvård |
i dag |
|
Besök 1 |
Basundersökning, röntgen |
618 |
1 018 |
-400* |
Besök 2 Lagning 2 ytor molar |
125 |
1 555 |
-1 430 |
Besök 3 Lagning 3 ytor premolar |
166 |
1 555 |
-1 389 |
Besök 4 |
Lagning 3 ytor molar |
166 |
1 085 |
-919 |
Besök 5 |
Extraktion av visdomstand, |
|
|
|
|
sjukdomsbehandling parodontit, |
|
|
|
|
fluorbehandling |
329 |
2 170 |
-1 841 |
Totalt |
|
1 403 |
7 383 |
-5 979 |
Anm. *Efter avdrag av ATB samt STB, där reformen föreslår ökning av bidraget för STB.
Källa: Egna beräkningar.
Vid det tredje besöket får Abu i dagens system generell tandvårds- ersättning för en del av kostnaden, vilket sänker hans kostnad med 360 kronor. Högkostnadsskyddet sänker hans kostnad i dagens system även vid besök 4 och 5.
Elsa, 71 år, omfattande tandvårdsbehov
Elsa har tidigare avstått från att gå till tandvården. Därmed har hon enligt utredningens förslag tre innestående ATB att ta del av. I sam- band med undersökningen dras två tänder ut på grund av rotspets- inflammation som tandläkaren bedömer inte kan rotfyllas. Elsa vill rehabilitera bettet och en ny tid bokas för att utreda hur hon bäst kan förbättra sin förmåga att tugga. Efter ytterligare röntgen föreslår behandlaren en behandlingsplan där fyra tänder lagas varav en tand i position 6 kronförses, ytterligare en tand dras ut och två implantat installeras för att ersätta tänderna som drogs bort. På grund av tand- gnissling behöver Elsa även ha en bettskena nattetid. Den tandstödda kronan i tandposition 6 som Elsa väljer ingår inte i tiotandvården utan omfattas i stället av det generella högkostnadsskyddet.
Tabell 6 |
|
Elsas kostnader för tandvård |
|
|
|
|
|
|
Gråmarkerade rader omfattas inte av tiotandvård |
|
|
|
|
|
|
|
|
|
Tillstånd |
Åtg. |
Åtgärdsförklaring |
Referens |
Vård- |
ATB |
Patientens |
Patientens |
|
|
|
pris |
givar- |
STB |
kostnad |
kostnad |
|
|
|
|
pris |
|
enl. |
i dag |
|
|
|
|
2023 |
|
förslag |
|
1001 |
101 |
Basundersökning |
935 |
1 030 |
600* |
430 |
430 |
1001 |
123 |
Röntgen stor |
885 |
950 |
600** |
350 |
350 |
3051 |
402 |
Extraktion |
1 665 |
2 122 |
|
167 |
2 122 |
3051 |
410 |
Extraktion |
|
|
|
|
|
|
|
ytterligare |
905 |
1 145 |
|
91 |
1 050 |
3043 |
311 |
Information eller |
|
|
|
|
|
|
|
instruktion |
475 |
475 |
|
48 |
238 |
3043 |
342 |
Sjukdomsbehandling |
|
|
|
|
|
|
|
tandsten |
1 150 |
1 205 |
|
115 |
630 |
|
|
|
|
|
|
|
|
1001 |
124 |
Panoramaröntgen |
575 |
595 |
600*** |
595 |
308 |
1001 |
107 |
Omfattande |
|
|
|
|
|
|
|
undersökning |
1 155 |
1 310 |
|
710 |
733 |
3043 |
342 |
Sjukdomsbehandling |
|
|
|
|
|
|
|
tandsten |
1 150 |
1 205 |
|
115 |
630 |
SOU 2024:70Bilaga 3
Tillstånd |
Åtg. |
Åtgärdsförklaring |
Referens |
Vård- |
ATB |
Patientens |
Patientens |
|
|
|
pris |
givar- |
STB |
kostnad |
kostnad |
|
|
|
|
pris |
|
enl. |
i dag |
|
|
|
|
2023 |
|
förslag |
|
3051 |
402 |
Extraktion |
1 655 |
2 122 |
|
166 |
1 295 |
4012 |
705 |
Lagning 2 ytor molar |
1 245 |
1 555 |
|
125 |
933 |
4012 |
706 |
Lagning 3 ytor molar |
1 660 |
1 915 |
|
166 |
1 085 |
|
|
|
|
|
|
|
|
4081 |
800 |
Krona tand 6 |
6 255 |
7 800 |
|
5 298 |
3 444 |
3043 |
342 |
Sjukdomsbehandling |
|
|
|
|
|
|
|
tandsten |
1 150 |
1 205 |
|
115 |
228 |
4012 |
706 |
Lagning 3 ytor |
|
|
|
|
|
|
|
premolar |
1 660 |
1 915 |
|
166 |
504 |
1001 |
107 |
Omfattande |
|
|
|
|
|
|
|
undersökning |
1 155 |
1 310 |
|
733 |
328 |
5033 |
420 |
Implantat tand 5 |
3 060 |
4 150 |
|
306 |
1 549 |
5033 |
420 |
Implantat tand 5 |
3 060 |
4 150 |
|
306 |
1 549 |
5033 |
423 |
Operation implantat |
4 995 |
8 000 |
|
500 |
3 754 |
5033 |
852 |
Implantatkrona |
6 815 |
9 245 |
|
682 |
3 452 |
5033 |
852 |
Implantatkrona |
6 815 |
9 245 |
|
682 |
3 452 |
3061 |
601 |
Bettskena |
3 825 |
4 385 |
|
383 |
1 134 |
Totalt |
|
|
52 245 |
67 034 |
|
12 244 |
29 286 |
Anm. *Årets ATB, **fjolårets sparade ATB, ***Sparat ATB från två år tillbaka enligt reform.
Källa: Egna beräkningar.
Per besök blir kostnaden avsevärt billigare, men kostnaden blir inte lika låg som för de patientexempel ovan som utför sjukdomsbehandling.
Patienten kommer enligt dagens högkostnadssystem upp i den högre karensnivån på 85 procent, jämfört första karensnivån 50 pro- cent när det mesta av behandlingen enligt förslaget omfattas av tio- tandvård.
Bilaga 3SOU 2024:70
Tabell 7 |
Elsas kostnad per besök |
|
|
|
|
|
|
|
|
|
Besöket innehåller |
Kostnad med |
Kostnad |
Förändring |
|
|
Tiotandvård |
i dag |
|
Besök 1 Basundersökning, större röntgen, |
|
|
|
|
extraktion av tand 8 samt tand 6, |
|
|
|
|
information samt sjukdoms- |
|
4 820 |
-3 620 |
|
behandling tandsten |
1 200 |
Besök 2 |
Omfattande undersökning, |
1 305 |
1 040 |
+265 |
|
panoramaröntgen |
Besök 3 |
Sjukdomsbehandling tandsten, |
|
|
|
|
extraktion, lagning av 2 ytor på |
|
|
|
|
tand samt lagning av 3 ytor på |
|
|
-3 371 |
|
tand |
571 |
3 942 |
Besök 4 Tandstödd krona tand 6, |
|
|
|
|
sjukdomsbehandling tandsten, |
5 579* |
|
+1 403* |
|
lagning av tre ytor på tand |
4 176 |
Besök 5 |
Omfattande undersökning, |
|
|
|
|
operation för installation av |
|
|
-5 337 |
|
2 implantat |
1 844 |
7 181 |
Besök 6 |
Krona på två implantat, bettskena |
1 746 |
8 038 |
-6 293 |
Totalt |
|
12 245 |
29 197 |
-16 952 |
Anm. *Besök 4 blir dyrare i och med att krona på tand 6 inte omfattas av tiotandvård. Om Elsa i stället för krona på tand 6 väljer en fyllning blir besök 4 i tabellen 1 749 kronor lägre än i dag.
Källa: Egna beräkningar.
Elsa valde att sätta en tandstödd krona på tand 6, vilket inte omfattas av tiotandvård. För kronan får hon i stället del av det generella hög- kostnadsskyddet. Om Elsa i stället väljer att få tanden lagad med fyll- ning omfattas behandlingen av tiotandvård, vilket leder till en total kostnad för all rehabilitering på 7 372 kronor, i stället för 27 217 kro- nor i dag med generellt högkostnadsskydd.
Vårdgivarens ersättning vid de olika patientfallen
Nedan följer en tabell som visar på vårdgivarens totala ersättning för de olika patienterna som beskrivs ovan.
Ersättning inom tiotandvård innebär fri prissättning för tillstånds- serie 1 000 och 2 000 samt reglerat pris för 3 000, 4 000 och 5 000. Även ny fast tandstödd eller implantatstödd protetik bakom tand- position 5 i tillståndsserie 4 000 och 5 000 omfattas av fri prissättning.
Vårdgivarpriset i beräkningarna är 2023 års medianpris hämtat från Försäkringskassan. Reformen medför att vårdgivarpriset i stället mot- svarar referenspriset för behandling inom tiotandvård med eventuellt kommuntypstillägg, beroende på var patienten är bosatt, för tand- vård som omfattas av tiotandvård. För den tandvård som i stället om- fattas av den generella tandvårdsersättningen gäller vårdgivarens pris, det vill säga fri prissättning.
Patientexemplet Elsa 71 visas såväl med valet tandstödd krona i tandposition 6 inom generell tandvårdsersättning som fyllning som reparativ åtgärd i tandposition 6 med förstärkt tandvårdsersättning.
Tabell 8 Vårdgivarens ersättning för utförd vård och behandling
|
Ersättning i dag |
Ersättning inom |
Ersättning med |
Ersättning med |
|
|
tiotandvård |
kommuntypstillägg |
kommuntypstillägg |
|
|
|
blandad kommun |
landsbygd |
Alia 77 |
1 675 |
1 675 |
1 675 |
1 675 |
Agda 68 |
16 788 |
13 918 |
14 976 |
16 033 |
|
|
|
|
|
Abu 80 |
11 415 |
10 068 |
10 853 |
11 638 |
Elsa 71, |
67 034 |
54 280 |
58 409 |
62 537 |
krona tand 6 |
|
|
|
|
|
Elsa 71, |
|
|
|
|
fyllning |
|
|
|
|
tand 6 |
61 149 |
48 140 |
52 435 |
56 729 |
Källa: Egna beräkningar.
Kommuntypstillägget, som beskrivs nämnare i kapitel 12, uppgår till 10 procent på referenspriset inom tiotandvård för patienter som är bosatta i blandade kommuner och 20 procent på referenspriset för patienter som är bosatta i landsbygdskommuner. För patienter i stor- stadskommun lämnas inget kommuntypstillägg.
Bilaga 4
Tillväxtverkets kommuntypsindelning efter städer och landsbygder
Tabell 1 Tillväxtverkets kommuntypsindelning efter städer och landsbygder
År 2021
Län och kommuner |
Tre kommuntyper |
Sex kommuntyper |
Stockholms län |
|
|
Botkyrka |
Storstadskommuner |
Storstadskommuner |
|
|
|
Danderyd |
Storstadskommuner |
Storstadskommuner |
Ekerö |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Haninge |
Storstadskommuner |
Storstadskommuner |
Huddinge |
Storstadskommuner |
Storstadskommuner |
|
|
|
Järfälla |
Storstadskommuner |
Storstadskommuner |
Lidingö |
Storstadskommuner |
Storstadskommuner |
|
|
|
Nacka |
Storstadskommuner |
Storstadskommuner |
Norrtälje |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Nykvarn |
Blandade kommuner |
Täta blandade kommuner |
Nynäshamn |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Salem |
Storstadskommuner |
Storstadskommuner |
Sigtuna |
Storstadskommuner |
Storstadskommuner |
|
|
|
Sollentuna |
Storstadskommuner |
Storstadskommuner |
Solna |
Storstadskommuner |
Storstadskommuner |
Stockholm |
Storstadskommuner |
Storstadskommuner |
Sundbyberg |
Storstadskommuner |
Storstadskommuner |
|
|
|
Södertälje |
Storstadskommuner |
Storstadskommuner |
Tyresö |
Storstadskommuner |
Storstadskommuner |
|
|
|
Täby |
Storstadskommuner |
Storstadskommuner |
Upplands Väsby |
Storstadskommuner |
Storstadskommuner |
Upplands-Bro |
Storstadskommuner |
Storstadskommuner |
Vallentuna |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Län och kommuner |
Tre kommuntyper |
Sex kommuntyper |
Vaxholm |
Blandade kommuner |
Täta blandade kommuner |
Värmdö |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Österåker |
Blandade kommuner |
Täta blandade kommuner |
Uppsala län |
|
|
Enköping |
Blandade kommuner |
Täta blandade kommuner |
Heby |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Håbo |
Blandade kommuner |
Täta blandade kommuner |
Knivsta |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Tierp |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Uppsala |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Älvkarleby |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Östhammar |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Södermanlands län |
|
|
Eskilstuna |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Flen |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Gnesta |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Katrineholm |
Blandade kommuner |
Täta blandade kommuner |
Nyköping |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Oxelösund |
Blandade kommuner |
Täta blandade kommuner |
Strängnäs |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Trosa |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Vingåker |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Östergötlands län |
|
|
Boxholm |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Finspång |
Blandade kommuner |
Täta blandade kommuner |
Kinda |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Linköping |
Blandade kommuner |
Täta blandade kommuner |
Mjölby |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Motala |
Blandade kommuner |
Täta blandade kommuner |
Norrköping |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Söderköping |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Vadstena |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Valdemarsvik |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Ydre |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Åtvidaberg |
Blandade kommuner |
Täta blandade kommuner |
Ödeshög |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Jönköpings län |
|
|
Aneby |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Eksjö |
Blandade kommuner |
Täta blandade kommuner |
Gislaved |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Län och kommuner |
Tre kommuntyper |
Sex kommuntyper |
Gnosjö |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Habo |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Jönköping |
Blandade kommuner |
Täta blandade kommuner |
Mullsjö |
Blandade kommuner |
Täta blandade kommuner |
Nässjö |
Blandade kommuner |
Täta blandade kommuner |
Sävsjö |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Tranås |
Blandade kommuner |
Glesa blandade kommuner |
Vaggeryd |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Vetlanda |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Värnamo |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Kronobergs län |
|
|
Alvesta |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Lessebo |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Ljungby |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Markaryd |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Tingsryd |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Uppvidinge |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Växjö |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Älmhult |
Blandade kommuner |
Täta blandade kommuner |
Kalmar län |
|
|
|
|
|
Borgholm |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Emmaboda |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Hultsfred |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Högsby |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Kalmar |
Blandade kommuner |
Täta blandade kommuner |
Mönsterås |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Mörbylånga |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Nybro |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Oskarshamn |
Blandade kommuner |
Glesa blandade kommuner |
Torsås |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Vimmerby |
Blandade kommuner |
Glesa blandade kommuner |
Västervik |
Blandade kommuner |
Glesa blandade kommuner |
|
|
|
Gotlands län |
|
|
Gotland |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Blekinge län |
|
|
Karlshamn |
Blandade kommuner |
Glesa blandade kommuner |
Karlskrona |
Blandade kommuner |
Glesa blandade kommuner |
Olofström |
Blandade kommuner |
Glesa blandade kommuner |
|
|
|
Ronneby |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Sölvesborg |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Län och kommuner |
Tre kommuntyper |
Sex kommuntyper |
Skåne län |
|
|
Bjuv |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Bromölla |
Blandade kommuner |
Glesa blandade kommuner |
Burlöv |
Storstadskommuner |
Storstadskommuner |
Båstad |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Eslöv |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Helsingborg |
Blandade kommuner |
Täta blandade kommuner |
Hässleholm |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Höganäs |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Hörby |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Höör |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Klippan |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Kristianstad |
Blandade kommuner |
Glesa blandade kommuner |
Kävlinge |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Landskrona |
Blandade kommuner |
Täta blandade kommuner |
Lomma |
Storstadskommuner |
Storstadskommuner |
|
|
|
Lund |
Storstadskommuner |
Storstadskommuner |
Malmö |
Storstadskommuner |
Storstadskommuner |
|
|
|
Osby |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Perstorp |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Simrishamn |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Sjöbo |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Skurup |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Staffanstorp |
Storstadskommuner |
Storstadskommuner |
|
|
|
Svalöv |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Svedala |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Tomelilla |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Trelleborg |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Vellinge |
Blandade kommuner |
Täta blandade kommuner |
Ystad |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Åstorp |
Blandade kommuner |
Täta blandade kommuner |
Ängelholm |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Örkelljunga |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Östra Göinge |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Hallands län |
|
|
Falkenberg |
Blandade kommuner |
Täta blandade kommuner |
Halmstad |
Blandade kommuner |
Täta blandade kommuner |
Hylte |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Kungsbacka |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Laholm |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Län och kommuner |
Tre kommuntyper |
Sex kommuntyper |
Varberg |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Västra Götalands län |
|
|
|
|
|
Ale |
Blandade kommuner |
Täta blandade kommuner |
Alingsås |
Blandade kommuner |
Täta blandade kommuner |
Bengtsfors |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Bollebygd |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Borås |
Blandade kommuner |
Täta blandade kommuner |
Dals-Ed |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Essunga |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Falköping |
Blandade kommuner |
Glesa blandade kommuner |
|
|
|
Färgelanda |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Grästorp |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Gullspång |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Göteborg |
Storstadskommuner |
Storstadskommuner |
|
|
|
Götene |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Herrljunga |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Hjo |
Blandade kommuner |
Glesa blandade kommuner |
Härryda |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Karlsborg |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Kungälv |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Lerum |
Blandade kommuner |
Täta blandade kommuner |
Lidköping |
Blandade kommuner |
Glesa blandade kommuner |
|
|
|
Lilla Edet |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Lysekil |
Blandade kommuner |
Glesa blandade kommuner |
|
|
|
Mariestad |
Blandade kommuner |
Glesa blandade kommuner |
Mark |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Mellerud |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Munkedal |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Mölndal |
Storstadskommuner |
Storstadskommuner |
Orust |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Partille |
Storstadskommuner |
Storstadskommuner |
Skara |
Blandade kommuner |
Glesa blandade kommuner |
|
|
|
Skövde |
Blandade kommuner |
Glesa blandade kommuner |
Sotenäs |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Stenungsund |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Strömstad |
Blandade kommuner |
Glesa blandade kommuner |
Svenljunga |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Tanum |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Tibro |
Blandade kommuner |
Glesa blandade kommuner |
Tidaholm |
Blandade kommuner |
Glesa blandade kommuner |
|
|
|
Län och kommuner |
Tre kommuntyper |
Sex kommuntyper |
Tjörn |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Tranemo |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Trollhättan |
Blandade kommuner |
Täta blandade kommuner |
Töreboda |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Uddevalla |
Blandade kommuner |
Täta blandade kommuner |
Ulricehamn |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Vara |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Vårgårda |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Vänersborg |
Blandade kommuner |
Täta blandade kommuner |
Åmål |
Blandade kommuner |
Glesa blandade kommuner |
|
|
|
Öckerö |
Blandade kommuner |
Glesa blandade kommuner |
Värmlands län |
|
|
Arvika |
Blandade kommuner |
Glesa blandade kommuner |
Eda |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Filipstad |
Blandade kommuner |
Täta blandade kommuner |
Forshaga |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Grums |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Hagfors |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Hammarö |
Blandade kommuner |
Täta blandade kommuner |
Karlstad |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Kil |
Blandade kommuner |
Täta blandade kommuner |
Kristinehamn |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Munkfors |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Storfors |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Sunne |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Säffle |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Torsby |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Årjäng |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Örebro län |
|
|
Askersund |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Degerfors |
Blandade kommuner |
Täta blandade kommuner |
Hallsberg |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Hällefors |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Karlskoga |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Kumla |
Blandade kommuner |
Täta blandade kommuner |
Laxå |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Lekeberg |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Lindesberg |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Ljusnarsberg |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Nora |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Län och kommuner |
Tre kommuntyper |
Sex kommuntyper |
Örebro |
Blandade kommuner |
Täta blandade kommuner |
Västmanlands län |
|
|
|
|
|
Arboga |
Blandade kommuner |
Täta blandade kommuner |
Fagersta |
Blandade kommuner |
Glesa blandade kommuner |
Hallstahammar |
Blandade kommuner |
Täta blandade kommuner |
Kungsör |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Köping |
Blandade kommuner |
Täta blandade kommuner |
Norberg |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Sala |
Blandade kommuner |
Täta blandade kommuner |
Skinnskatteberg |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Surahammar |
Blandade kommuner |
Täta blandade kommuner |
Västerås |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Dalarnas län |
|
|
Avesta |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Borlänge |
Blandade kommuner |
Täta blandade kommuner |
Falun |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Gagnef |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Hedemora |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Leksand |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Ludvika |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Malung-Sälen |
Landsbygdskommuner |
Mycket glesa landsbygdskommuner |
Mora |
Blandade kommuner |
Glesa blandade kommuner |
|
|
|
Orsa |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Rättvik |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Smedjebacken |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Säter |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Vansbro |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Älvdalen |
Landsbygdskommuner |
Mycket glesa landsbygdskommuner |
|
|
|
Gävleborgs län |
|
|
Bollnäs |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Gävle |
Blandade kommuner |
Täta blandade kommuner |
Hofors |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Hudiksvall |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Ljusdal |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Nordanstig |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Ockelbo |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Ovanåker |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Sandviken |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Län och kommuner |
Tre kommuntyper |
Sex kommuntyper |
Söderhamn |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Västernorrlands län |
|
|
|
|
|
Härnösand |
Blandade kommuner |
Täta blandade kommuner |
Kramfors |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Sollefteå |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Sundsvall |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Timrå |
Blandade kommuner |
Täta blandade kommuner |
Ånge |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Örnsköldsvik |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Jämtlands län |
|
|
|
|
|
Berg |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Bräcke |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Härjedalen |
Landsbygdskommuner |
Mycket glesa landsbygdskommuner |
Krokom |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Ragunda |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Strömsund |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Åre |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Östersund |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Västerbottens län |
|
|
Bjurholm |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Dorotea |
Landsbygdskommuner |
Mycket glesa landsbygdskommuner |
Lycksele |
Blandade kommuner |
Glesa blandade kommuner |
|
|
|
Malå |
Landsbygdskommuner |
Mycket glesa landsbygdskommuner |
Nordmaling |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Norsjö |
Landsbygdskommuner |
Mycket glesa landsbygdskommuner |
Robertsfors |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Skellefteå |
Blandade kommuner |
Glesa blandade kommuner |
Sorsele |
Landsbygdskommuner |
Mycket glesa landsbygdskommuner |
|
|
|
Storuman |
Landsbygdskommuner |
Mycket glesa landsbygdskommuner |
Umeå |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Vilhelmina |
Landsbygdskommuner |
Mycket glesa landsbygdskommuner |
Vindeln |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
|
|
|
Vännäs |
Landsbygdskommuner |
Tätortsnära landsbygdskommuner |
Åsele |
Landsbygdskommuner |
Mycket glesa landsbygdskommuner |
|
|
|
Norrbottens län |
|
|
Arjeplog |
Landsbygdskommuner |
Mycket glesa landsbygdskommuner |
Arvidsjaur |
Landsbygdskommuner |
Mycket glesa landsbygdskommuner |
Boden |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Gällivare |
Blandade kommuner |
Glesa blandade kommuner |
Haparanda |
Blandade kommuner |
Glesa blandade kommuner |
|
|
|
SOU 2024:70Bilaga 4
Län och kommuner |
Tre kommuntyper |
Sex kommuntyper |
Jokkmokk |
Landsbygdskommuner |
Mycket glesa landsbygdskommuner |
Kalix |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Kiruna |
Blandade kommuner |
Glesa blandade kommuner |
Luleå |
Blandade kommuner |
Täta blandade kommuner |
Pajala |
Landsbygdskommuner |
Mycket glesa landsbygdskommuner |
Piteå |
Blandade kommuner |
Täta blandade kommuner |
|
|
|
Älvsbyn |
Landsbygdskommuner |
Glesa landsbygdskommuner |
Överkalix |
Landsbygdskommuner |
Glesa landsbygdskommuner |
|
|
|
Övertorneå |
Landsbygdskommuner |
Mycket glesa landsbygdskommuner |
|
|
|
Källa: Tillväxtverket.
Statens offentliga utredningar 2024
Kronologisk förteckning
1.Ett starkare skydd för offentlig- anställda mot våld, hot och trakasserier. Ju.
2.Ett samordnat vaccinationsarbete
– för effektivare hantering av kom- mande vacciner. Del 1 och 2. S.
3.Ett starkt judiskt liv för framtida generationer. Nationell strategi för att stärka judiskt liv i Sverige 2025–2034. Ku.
4.Inskränkningarna i upphovsrätten. Ju.
5.Förbättrad ordning och säkerhet vid förvar. Ju.
6.Steg mot stärkt kapacitet. Fi.
7.Ett säkrare och mer tillgängligt fastighetsregister. Ju.
8.Livsmedelsberedskap för en ny tid. LI.
9.Utvecklat samarbete för verksamhets förlagd utbildning – långsiktiga åtgär- der för sjuksköterskeprogrammen. U.
10.Preskription av avlägsnandebeslut och vissa frågor om återreseförbud. Ju.
11.Rätt frågor på regeringens bord –
en ändamålsenlig regeringsprövning på miljöområdet. KN.
12.Mål och mening med integration. A.
13.En effektivare kontaktförbuds- lagstiftning – ett utökat skydd för utsatta personer. Ju.
14.Arbetslivskriminalitet – myndighets- samverkan, en gemensam tipsfunktion, lärdomar från Belgien och gränsöver- skridande arbete. A.
15.Nya regler för arbetskraftsinvandring m.m. Ju.
16.Växla yrke som vuxen – en reformerad vuxenutbildning och en ny yrkesskola för vuxna. U.
17.Skolor mot brott. U.
18.Nya regler om cybersäkerhet. Fö.
19.En ny beredskapssektor
–för ökad försörjningsberedskap. KN.
20.Maskinellt värde för vissa industribygg- nader – ett undantag från fastighets- skatt. Fi.
21.Ett inkluderande jämställdhets- politiskt delmål mot våld. A.
22.En ny organisation för förvaltning av EU-medel. Fi.
23.En trygg uppväxt utan nikotin, alkohol och lustgas. S.
24.Ett effektivt straffrättsligt skydd för statliga stöd till företag. Fi.
25.En mer effektiv tillsyn över socialtjänsten. S.
26.En utvärdering av förändringar i sjukförsäkringens regelverk under 2021 och 2022. S.
27.Kamerabevakning i offentlig verksamhet – lättnader och utökade möjligheter. Ju.
28.Offentlighetsprincipen eller insyns-lag. Allmänhetens insyn i enskilda aktörer inom skolväsendet. U.
29.Goda möjligheter till ökat välstånd. Fi.
30.En statlig ordning med brottsförebyggande åtgärder för barn och unga. S.
31.En ändamålsenlig vapenlagstiftning. Del 1 och 2. Ju.
32.Åtgärder mot mervärdesskatte- bedrägerier. Fi.
33.Delad hälsodata – dubbel nytta. Regler för ökad interoperabilitet i hälso- och sjukvården. S.
34.Ansvar och oberoende
–public service i oroliga tider. Ku.
35.En framtid för alm och ask
–förädling, forskning och finansiering. LI.
36.Förenkla och förbättra! Fi.
37.Förbättrade ränteavdragsregler för företag. Fi.
38.Digitala fastighetsköp & Förköpsrätt vid fastighetstransaktioner. LI.
39.Skärpta regler om ungdomsövervak- ning och straffreduktion för unga. Ju.
40.Genomförande av lönetransparensdirektivet. A.
41.Styrkraft för lyckad integration. A.
42.Bildning, utbildning och delaktighet
–folkbildningspolitik i en ny tid. U.
43.Staten och kommunsektorn
–samverkan, självstyrelse, styrning. Fi.
44.Stärkt kontroll av fusk i livsmedels- kedjan. LI.
45.Kompletterande bestämmelser till EU:s reviderade förordning om elektronisk identifiering. Fi.
46.Ny lag om internationella sanktioner. Genomförande av EU:s sanktions- direktiv. UD.
47.Digital myndighetspost. Fi.
48.Ett ändamålsenligt samhällsskydd. Vissa reformer av straff- och straffverkställighetslagstiftningen. Volym 1 och 2. Ju.
49.Arbetslöshetsförsäkringen vid störning, kris eller krig. A.
50.Nätt och jämnt. Likvärdighet och effektivitet i kommunsektorn. Del 1 och 2. Fi.
51.En mer rättssäker och effektiv domstolsprocess. Ju.
52.Allmänna sammankomster och Sveriges säkerhet. Ju.
53.Stöd till invandrares utvandring. Ju.
54.Vägar till ett tryggare samhälle. Åtgärder för att motverka återfall i brott. Ju.
55.En översyn av 23 kap. brottsbalken. Ju.
56.Animalieproduktion med hög konkurrenskraft och gott djurskydd. LI.
57.Ett nytt regelverk för hälsodataregister. S.
58.Ett nytt regelverk mot penningtvätt och finansiering av terrorism. Volym 1 och 2. Fi.
59.Signalspaning i försvarsunderrättelse- verksamhet – en modern och ändamåls- enlig lagstiftning. Fö.
60.Stärkt stöd till anhöriga. Ett mer ända- målsenligt stöd till barn och vuxna som är anhöriga. S.
61.Effektivare kontrollmöjligheter
i systemen för rot, rut, grön teknik och personalliggare. Fi.
62.En förbättrad modell för presumtionshyra. Ju.
63.Ökat informationsutbyte mellan myndigheter. Behov och föreslagna förändringar. Ju.
64.Motståndskraft i samhällsviktiga tjänster. Fö.
65.Kommuners och regioners grundläg- gande beredskap inför kris och krig. Fö.
66.Livsviktigt lärande – fler vägar till kunskap för att förebygga suicid. S.
67.Om ekonomiska styrmedel för en mer cirkulär ekonomi. Fi.
68.Mottagandelagen. En ny lag för ordnat asylmottagande och effektivt återvändande. Ju.
69.Ett nytt konsumentkreditdirektiv. Ju.
70.Tiotandvård – ett förstärkt högkostnadsskydd för tandvård. S.
Statens offentliga utredningar 2024
Systematisk förteckning
Arbetsmarknadsdepartementet
Mål och mening med integration. [12]
Arbetslivskriminalitet – myndighets- samverkan, en gemensam tipsfunktion, lärdomar från Belgien och gränsöver- skridande arbete. [14]
Ett inkluderande jämställdhetspolitiskt delmål mot våld. [21]
Genomförande av lönetransparensdirektivet. [40]
Styrkraft för lyckad integration. [41]
Arbetslöshetsförsäkringen vid störning, kris eller krig. [49]
Finansdepartementet
Steg mot stärkt kapacitet. [6]
Maskinellt värde för vissa industribyggna- der – ett undantag från fastighetsskatt. [20]
En ny organisation för förvaltning av EU-medel. [22]
Ett effektivt straffrättsligt skydd för statliga stöd till företag. [24]
Goda möjligheter till ökat välstånd. [29]
Åtgärder mot mervärdesskatte- bedrägerier. [32]
Förenkla och förbättra! [36]
Förbättrade ränteavdragsregler för företag. [37]
Staten och kommunsektorn – samverkan, självstyrelse, styrning. [43]
Kompletterande bestämmelser till EU:s reviderade förordning om elektronisk identifiering. [45]
Digital myndighetspost. [47]
Nätt och jämnt. Likvärdighet och effektivitet i kommunsektorn. Del 1 och 2. [50]
Ett nytt regelverk mot penningtvätt och finansiering av terrorism. Volym 1 och 2. [58]
Effektivare kontrollmöjligheter i systemen för rot, rut, grön teknik och personal- liggare. [61]
Om ekonomiska styrmedel för en mer cirkulär ekonomi. [67]
Försvarsdepartementet
Nya regler om cybersäkerhet. [18]
Signalspaning i försvarsunderrättelseverk- samhet – en modern och ändamålsenlig lagstiftning. [59]
Motståndskraft i samhällsviktiga tjänster. [64]
Kommuners och regioners grundläggande beredskap inför kris och krig. [65]
Justitiedepartementet
Ett starkare skydd för offentliganställda mot våld, hot och trakasserier. [1]
Inskränkningarna i upphovsrätten. [4]
Förbättrad ordning och säkerhet vid förvar. [5]
Ett säkrare och mer tillgängligt fastighetsregister. [7]
Preskription av avlägsnandebeslut och vissa frågor om återreseförbud. [10]
En effektivare kontaktförbuds- lagstiftning – ett utökat skydd för utsatta personer. [13]
Nya regler för arbetskraftsinvandring m.m. [15]
Kamerabevakning i offentlig verksamhet – lättnader och utökade möjligheter. [27]
En ändamålsenlig vapenlagstiftning. Del 1 och 2. [31]
Skärpta regler om ungdomsövervakning och straffreduktion för unga. [39]
Ett ändamålsenligt samhällsskydd. Vissa reformer av straff- och straffverkställighetslagstiftningen. Volym 1 och 2. [48]
En mer rättssäker och effektiv domstolsprocess. [51]
Allmänna sammankomster och Sveriges säkerhet. [52]
Stöd till invandrares utvandring. [53]
Vägar till ett tryggare samhälle. Åtgärder för att motverka återfall i brott. [54]
En översyn av 23 kap. brottsbalken. [55]
En förbättrad modell för presumtionshyra. [62]
Ökat informationsutbyte mellan myndig- heter. Behov och föreslagna föränd- ringar. [63]
Mottagandelagen. En ny lag för ordnat asylmottagande
och effektivt återvändande. [68] Ett nytt konsumentkreditdirektiv. [69]
Klimat- och näringslivsdepartementet
Rätt frågor på regeringens bord – en ändamålsenlig regeringsprövning på miljöområdet. [11]
En ny beredskapssektor
– för ökad försörjningsberedskap. [19]
Kulturdepartementet
Ett starkt judiskt liv för framtida generationer. Nationell strategi för att stärka judiskt liv i Sverige 2025–2034. [3]
Ansvar och oberoende
– public service i oroliga tider. [34]
Landsbygds- och infrastrukturdepartementet
Livsmedelsberedskap för en ny tid. [8] En framtid för alm och ask
–förädling, forskning och finansiering. [35]
Digitala fastighetsköp & Förköpsrätt vid fastighetstransaktioner. [38]
Stärkt kontroll av fusk i livsmedelskedjan. [44].
Animalieproduktion med hög konkurrens- kraft och gott djurskydd. [56].
Socialdepartementet
Ett samordnat vaccinationsarbete – för effektivare hantering av kommande vacciner. Del 1 och 2. [2]
En trygg uppväxt utan
nikotin, alkohol och lustgas. [23]
En mer effektiv tillsyn över socialtjänsten. [25]
En utvärdering av förändringar i sjukför- säkringens regelverk under 2021 och 2022. [26]
En statlig ordning med brottsförebyggande åtgärder för barn och unga. [30]
Delad hälsodata – dubbel nytta. Regler för ökad interoperabilitet i hälso- och sjukvården. [33]
Ett nytt regelverk för hälsodataregister. [57]
Stärkt stöd till anhöriga. Ett mer ända- målsenligt stöd till barn och vuxna som är anhöriga. [60]
Livsviktigt lärande – fler vägar till kunskap för att förebygga suicid. [66]
Tiotandvård – ett förstärkt högkostnads- skydd för tandvård. [70]
Utbildningsdepartementet
Utvecklat samarbete för verksamhets- förlagd utbildning – långsiktiga åtgärder för sjuksköterskeprogrammen. [9]
Växla yrke som vuxen – en reformerad vuxenutbildning och en ny yrkesskola för vuxna. [16]
Skolor mot brott. [17]
Offentlighetsprincipen eller insynslag. Allmänhetens insyn i enskilda aktörer inom skolväsendet. [28]
Bildning, utbildning och delaktighet
– folkbildningspolitik i en ny tid. [42]
Utrikesdepartementet
Ny lag om internationella sanktioner. Genomförande av EU:s sanktions- direktiv. [46]