2 Vårdsystem i andra länder
Enligt direktiven skall utredningen granska förhållandena i tre länder som på skilda sätt har restriktioner mot sjukhus som drivs i vinstsyfte – Kanada, Nederländerna och Nya Zeeland. För att ge ytterligare belysning kompletteras översikten med en orientering om vårdsystemen i USA, Storbritannien (England), Tyskland samt de nordiska länderna.
Genomgången syftar till att belysa bl.a. följande frågeställningar:
Fördelning
Konkurrens eller samverkan som strategier för vården?
I vilken grad eftersträvas och uppnås mål om vård på lika villkor?
Hur sker prioriteringar och hur fördelas resurser?
Hur fördelas beslut mellan nationell och lokal nivå?
Översikten begränsas till några västliga industriländer som oberoende av vårdsystem står inför likartade svårigheter och problem.
Andelen äldre i befolkningen ökar
Den medicinskteknologiska utvecklingen ger nya möjligheter till behandling och bot som i sin tur ställer ökade krav på resurser till vården
I många länder finns eller förväntas brist på vårdpersonal
Konkurrensen i den globala ekonomin gör det allt svårare att möta ökade vårdkostnader med högre skatter eller högre obligatoriska försäkringsavgifter
Gemensamt är också att vården och dess brister debatteras intensivt i de flesta länder samt ansträngningarna att genom olika reformer söka nå högre effektivitet för att klara de växande anspråken.
33
| Vårdsystem i andra länder | SOU 2002:31 |
2.1Vårdsystem i Europa
Välfärds- och vårdsystemen i Västeuropa delas ofta upp i två grundmodeller. Den ena ”modellen” har fått namn efter den tyskpreussiske rikskanslern Otto von Bismarck och den andra efter den brittiske nationalekonomen William Henry Beveridge.
Otto von Bismarck förde inte bara samman Tyskland till ett rike. Hans sociallagstiftning från
För vården innebär
Ekonomen Beveridge ledde under andra världskriget en grupp i Storbritannien vars rapport drog upp riktlinjerna för efterkrigstidens brittiska socialpolitik. Beveridge namn knyts därefter till vårdsystem baserade på skattefinansiering och vårdinstitutioner i första hand i offentlig regi. Trots stora variationer räknas Storbritannien, Sverige, övriga nordiska länder samt Irland, Grekland, Italien, Portugal och Spanien in som modelländer i Västeuropa. (WHO; European Health Care Reform.)
Modellerna benämns försäkringsrespektive skattefinansierade, men skillnaden dem mellan handlar främst om hur sjukhus och andra vårdinstitutioner ägs och drivs. I de försäkringsfinansierade vårdsystemen är de flesta institutionerna privata med organisationer, stiftelser eller företag som ägare. I länder med skattefinansiering ägs och drivs sjukhusen i regel offentligt även om där också kan finnas privata institutioner.
När det gäller finansiering är skillnaderna i praktiken små. Försäkringsavgifterna bestäms av inkomstens storlek och tas upp samtidigt med skatterna. Försäkringssystemen har system för utjämning efter vårdbehov på liknande sätt som när vård betalas genom skatter. Båda systemen är med marginella undantag obligatoriska. Alla skall ha rätt till vård på lika villkor.
34
| SOU 2002:31 | Vårdsystem i andra länder |
Figur 2.1 Schematisk bild av ansvarsfördelning mellan privat och offentligt för sjukhusvården
| Finansiering | Offentlig | Privat |
| Offentlig | ”Beveridge” | Kanada |
| Skatte- | Storbritannien, | USA – Medicare |
| finansiering | Sverige, övriga | och Medicaid |
| Norden | ||
| Obligatoriska | ”Bismarck” | |
| försäkringar | Tyskland | |
| Nederländerna | ||
| Privat | USA | |
| Frivilliga | – aktiv ålder | |
| försäkringar | ||
2.2
Tyskland och Nederländerna har vårdsystem baserade på obligatoriska försäkringar men med skillnader både i fråga om finansiering och vårdgivare. Nederländerna har en större andel privat finansiering av sjuk- och hälsovård, men en lagstiftning som förbjuder vinstsyftande företag att äga och driva sjukhus.
2.2.1Finansiering
I Tyskland tillhör cirka 90 procent av befolkningen någon av ett stort antal försäkringskassor som ger ett heltäckande skydd till sina medlemmar. Några få procent av de med mycket höga inkomster väljer att betala direkt för den vård de behöver eller har privat sjukvårdsförsäkring. Poliser, militär personal och civiltjänstepliktiga har fri sjukvård direkt från staten.
I Nederländerna har försäkringssystemet flera delar. En för alla gemensam och obligatorisk försäkring (AWBZ) täcker kostnader för vård när vårdtiden går över ett år, all psykiatrisk vård, all rehabilitering och dessutom extremt kostsamma vårdinsatser t.ex.
35
| Vårdsystem i andra länder | SOU 2002:31 |
transplantationer. För övrig vård och akutsjukvård skall alla upp till en viss inkomstgräns ansluta sig till någon av ett tjugotal offentliga försäkringskassor. De med inkomster över gränsen (f.n. drygt 30 procent av befolkningen) hänvisas till privata försäkringar. För statsanställda, c:a 5 % av befolkningen, täcks vården som inte omfattas av AWBZ av ett annat system. Ytterligare en aspekt i systemet är att den som av något skäl inte vill försäkra sig kan avstå men tvingas då att betala en motsvarande del av inkomsten som extra skatt.
Former för utjämning
Principen om vård på lika villkor är lika tydligt angiven i länder med obligatoriska försäkringssystem som i de med skattefinansiering. Det gäller också för Tyskland och Nederländerna.
Uppdelningen i olika försäkringskassor med bl.a. yrkesmässig förankring gör emellertid att kassorna har skilda risker. Kassor som försäkrar en grupp med genomsnittligt större vårdbehov måste antingen höja sina avgifter eller acceptera att de man försäkrar inte får samma möjligheter till vård som andra. I Tyskland kunde försäkringsavgifterna till kassorna skilja med upp till 7 procent som andel av lönen.
Det var bl.a. därför man under
Trots reformerna kvarstår skillnader i risk och Tyskland har därför också ett system för omfördelning mellan kassorna med hänsyn till försäkringstagarnas inkomst, ålder och hälsotal i de olika kassorna. Principerna överensstämmer rätt väl med det svenska kommunala utjämningssystemet. Avsikten sägs vara att kassorna skall kunna konkurrera från ett jämbördigt utgångsläge.
I Nederländerna kan inte avgifterna till kassorna bli olika eftersom avgiften fastställs centralt och enhetligt som en given andel av inkomsten. Man har där istället löst problemet om utjämning genom att avgifterna till samtliga kassor går in i en enda central fond.
36
| SOU 2002:31 | Vårdsystem i andra länder |
Kassorna får sedan medel därifrån – inte efter vad de i kassan försäkrade har betalat in – utan grundat på en beräkning av vårdbehovet hos de försäkrade i respektive kassa. Även denna fördelning bygger på ett antal indikatorer som ålder, kön och andel arbetslösa bland de försäkrade.
För Nederländerna skiljer sig systemet sedan genom att de med högre inkomster hänvisas till privata sjukvårdsförsäkringar. Det ger emellertid ingen förtur till vård eller andra möjligheter till behandling. Däremot kan en dyrare privat försäkring ge rätt till t.ex. eget rum och bättre omvårdnad på sjukhuset.
Medan de kollektiva kassorna försäkrar hela familjen är de privata försäkringarna individuella med separata försäkringar för varje familjemedlem. Även den med inkomst över den givna gränsen har rätt att ansluta sig (”opt in”) till en kollektiv kassa. En förutsättning är att kostnaden för privat sjukvårdsförsäkring är högre än den procentandel av lönen som skall betalas till de kollektiva kassorna. Den som på det sättet ansluter sig har inte heller rätt att senare lämna den kollektiva kassan.
Försäkringssystemen i såväl Tyskland som Nederländerna visar även i detaljer att skillnaderna mellan skattefinansiering och försäkringslösningar inte är stora. Oberoende av system behövs utjämning och omfördelning för att skapa vård på lika villkor.
2.2.2Beställare och utförare – men utan konkurrens
Det för den svenska diskussionen om vårdens ägarformer och med hänsyn till utvecklingen av beställarutförarsystem mest intressanta är att länder med försäkringsmodeller från början har finansieringen organisatoriskt skild från vårdgivarna. Reformerna i Sverige och andra länder med skattefinansierad offentligt driven vård går i det avseendet mot en rollfördelning liknande den i de försäkringsfinansierade vårdsystemen.
I Tyskland drivs omkring hälften av sjukhusen i offentlig regi av delstater eller kommuner medan övriga drivs privat av kyrkor eller andra organisationer eller av privata företag. Allmänläkarna och specialisterna är privatpraktiserande.
I Nederländerna är 80 procent av sjukhusen privata med religiösa eller andra organisationer utan vinstsyfte som huvudmän. Övriga ägs och drivs av lokala myndigheter. Allmänläkarna är privatpraktiserande. Där finns dessutom en lag som förbjuder försäkringskas-
37
| Vårdsystem i andra länder | SOU 2002:31 |
sorna och de privata försäkringsbolagen att etablera egna vårdinstitutioner. En annan lag begränsar rätten att driva sjukhus till organisationer som driver verksamheten utan vinstsyfte.
Trots att kassorna och försäkringsbolagen betalar för vård hos många olika vårdgivare har systemen i mycket liten grad byggt på konkurrens. Det gäller för kassornas tänkbara konkurrens med varandra och för sjukhusens relationer till kassor och försäkringsbolag.
Istället finns både i Tyskland och Nederländerna en, i jämförelse med Sverige, betydligt starkare central, överordnad reglering.
I Tyskland upprättar delstaterna sjukhusplaner som anger vårdplatsbehov, inriktning och lokalisering. Varje sjukhus måste ha etableringstillstånd från delstaten för att kunna teckna avtal med försäkringskassorna. Partssammansatta organ samordnar dels försäkringsavgifter och ersättningarna till sjukhusen och andra vårdgivare.
I Nederländerna beslutar hälsoministeriet genom licenser om alla etableringar av sjukhus. Regeringen tar i förhandlingar med försäkrings- och vårdgivare också fram standardavtal för ersättningar till vårdgivarna. Även om sjukhusen drivs privat är det i första hand staten som skjuter till kapital för investeringar och som därför också i högt grad styr var och hur sjukhusen utvecklas.
Den konkurrens som finns mellan sjukhusen handlar därför mer om vart patienterna vill vända sig och mindre om de ekonomiska villkor som sjukhusen kan erbjuda försäkringskassor och försäkringsbolag.
Starkare korporativa drag
Samtidigt finns starka korporativa drag. I den tyska vården har t.ex. läkarnas olika organisationer en viss offentligrättslig ställning och deltar i beslut om ersättningar, sköter kostnadskontroll och medverkar i vissa avseende själva i en form av etableringskontroll.
I Nederländerna finns fler centralt fastställda riktlinjer. Det gäller försäkringsavgifter, fördelning av medel mellan kassorna och standardavtal för ersättning till vårdgivarna. Men även i Nederländerna är den centrala styrningen till stor del resultat av olika förhandlingar och konsultationer med företrädare för intressenterna i vården.
38
| SOU 2002:31 | Vårdsystem i andra länder |
2.2.3Ersättningar styr
Regeln ”att du får vad du betalar för” illustreras väl av tyska erfarenheter. Av tradition har tyska sjukhus fått sina ersättningar från försäkringskassorna efter antal vårddygn. Såväl antalet sjukhussängar i relation till befolkning som genomsnittliga vårdtider är också betydligt högre i Tyskland än i andra länder. Som exempel anges en tabell som redovisar den genomsnittliga vårdtiden inom akutsjukvården och antalet vårdplatser inom akutsjuksjukvården i relation till befolkningstal.
Tabell 2.1 Genomsnittlig vårdtid och antal vårdplatser inom akutsjukvården
| 1998 | 1990 | 1998* | |
| Genomsnittligt | Sjukhussängar | Sjukhussängar | |
| antal vårddagar | för akutsjukvård | för akutsjukvård | |
| på akutsjukhus | per 1000 | per 1000 | |
| invånare | invånare | ||
| Tyskland | 11,0 | 8,3 | 7,1 |
| Nederländerna | 9,2 | 4,0 | 3,4 |
| Storbritannien | 4,8 | 2,3 | 2,0 |
| Danmark | 5,6 | 4,3 | 3,6 |
| Finland | 4,7 | 4,3 | 2,4 |
| Norge | 6,5 | 3,8 | 3,3 |
| Sverige | 5,1 | 4,1 | 2,7 |
* Uppgifterna avser angivet år eller senast tillgängliga uppgifter Källa: European Observator: Health Care Systems in Transition, 2000
Under trycket av ökade kostnader förändras systemen nu också i Tyskland. Man har under en tid prövat ett ersättningssystem för sjukhusen som inneburit att de under året samlat poäng beräknat efter utförda prestationer (antal patientbesök, operationer osv.). För att sedan hindra att ersättningarna ökar och spränger kassornas ekonomiska tak har poängen först vid årets slut getts ett definitivt ekonomiskt värde. Beräkningen har gjorts så att summan av ersättningar ryms inom kostnadsramen och varje sjukhus har därefter
39
| Vårdsystem i andra länder | SOU 2002:31 |
fått sin andel justerad i proportion till de vårdinsatser man utfört. Från år 2003 planerar Tyskland ett nytt system med
2.2.4Förbud att driva sjukhus i vinstsyfte
Nederländerna har näst USA den högsta andelen av privata sjukvårdsförsäkringar (31 %) men samtidigt är Nederländerna det enda land i Europa med lagstiftning innefattande förbud för vinstsyftande företag att driva sjukhus.
I en lag från mars 1971 som reglerar verksamhet vid sjukhus och andra vårdinstitutioner begränsas rätten att erbjuda sjukhustjänster till juridiska personer vars verksamhet förväntas vara
2.3
Efter andra världskriget förstatligades i Storbritannien en rad samhällsfunktioner och även sjukvården inordnades (i avvikelse mot
Medan många delar av det engelska samhället under lång tid genomgått faser av privatisering, nytt förstatligande och privatisering igen har vården hittills i stort varit opåverkad av regeringars politiska färg. Inom NHS har det hela tiden också varit möjligt att ta emot privatpatienter.
2.3.1Storbritannien (England)
Från London styrs och avlönas omkring en miljon vårdanställda inom NHS England medan Skottland, Wales och Nordirland har egna
40
| SOU 2002:31 | Vårdsystem i andra länder |
De flesta sjukhus och andra institutioner ägs och drivs i offentlig regi. Sjuksköterskor och all personal vid sjukhusen är direkt anställda av NHS. Läkarna har i regel också anställning och lön men ofta också sidoinkomster från privat praktik. Allmänläkarna, GP, General Practioners, arbetar helt som egenföretagare men med kontrakt med NHS.
Närmare en femtedel av befolkningen i England (14 procent i Storbritannien som helhet) har privat sjukvårdförsäkring och kan med den få vård vid privata sjukhus och kliniker men också på
Privatpatienter på ett
Köerna till NHS är främsta skäl för att teckna privat sjukvårdsförsäkring. Många läkare och även annan vårdpersonal kombinerar
2.3.2Reformer –
Margret Thatchers regering inledde under
Samtidigt gavs nyinrättade District Health Authorities, DHA, uppdrag att för befolkningen i sitt område upphandla vård från allmänläkare, annan öppenvård och från de mer självständiga NHS- sjukhusen. Rollfördelningen överensstämmer i stort med beställar– utförarsystem som utvecklades i flera svenska landsting, men begränsades till en intern marknadsreform utan inslag av utförsäljning och privatisering.
En skillnad jämfört med svenska förhållanden är den starka centrala styrningen även efter reformerna. Finansiering och budget kommer från London och det är regeringen och NHS centralt som efter förslag från lokalt håll utser administratörer och lokala styrelser för beställarorganisationer och sjukhus.
41
| Vårdsystem i andra länder | SOU 2002:31 |
Ett avsteg från
2.3.3Labours sjukvårdspolitik
Labourregeringen, som tog över 1997, har i allt väsentligt behållit de nya formerna med mer självständiga sjukhus, men tonat ner konkurrensmotivet till förmån för samverkan och långsiktiga partnerskap också med privata företag, i synnerhet för investeringar och infrastruktur inom vården.
Investeringarna i den brittiska vården är eftersatta. Partnerskapen, som utvecklats under begreppen PPP, Private Public Partnership, och PFI, Private Finance Initiative, syftar i första hand till snabbare modernisering och nybyggnad. I olika projekt ges konsortier av privata företag långsiktiga avtal, på upp till 30 år eller mer för finansiering och byggande och därefter underhåll, drift och olika typer av
I labourregeringens planer ingår också att reformera allmänläkarnas roll. Man sammanför i Primary Care Groups, PCG, primärvården till större enheter med fler läkare och samordning med hemsjukvård. I nästa steg planeras integration mellan hälso- och sjukvård och socialtjänsten genom Primary Care Trusts, PCT. De nya organen PCT skall i likhet med den roll GP Fund Holders har haft också beställa specialist- och sjukhusvård för sina patienter.
2.3.4Konkurrens i vården?
Den konkurrens som de konservativa regeringarna eftersträvade blev i praktiken rätt begränsad. Patienterna visade sig vara relativt ointresserade att byta vårdgivare även när de fick möjlighet. Det gäller både för val av allmänläkarna och av sjukhus. Beställarna DHA eller GP Fund Holders fortsatte därför också att teckna avtal med sina traditionella vårdgivare.
42
| SOU 2002:31 | Vårdsystem i andra länder |
Trots det steg de tidigare låga administrationskostnader i den brittiska vården snabbt genom beställarmodellerna. (Allyson Pollack m.fl.). Labour anklagade också systemet för ökade administrativa kostnader och har sedan man tillträtt som regering tonat ned betydelsen av ekonomisk konkurrens och vill istället utveckla vården genom resurstillskott, kvalitetsjämförelser och samverkan – inom NHS och med andra inklusive partnerskap med privata företag. Under en femårsperiod skall vårdkostnaderna, som nu är de lägsta inom EU som andel av BNP, öka med i genomsnitt 6 procent per år i reda priser för att nå upp till ett genomsnitt inom EU. Istället för korta avtalsperioder och konkurrensupphandling betonas partnerskap och långsiktig samverkan.
2.3.5Decentralisering – förvärvad självständighet
NHS har varit och är fortfarande trots reformerna i hög grad centraltstyrt. I planerna för sjukvården ingår också en strategi som sägs kombinera kvalitetsmål och decentralisering. Alla
Systemet skall i första hand stimulera kvalitetsförbättringar och ge patientinformation men är också en metod för decentralisering, sammanfattad i begreppet ”förvärvad självständighet”, acquired autonomy.
Sjukhus med 3 stjärnor får mycket fritt bestämma över sin budget, medan sjukhus med lägre ranking får acceptera allt mer detaljerad styrning. Ingen eller en stjärna kan leda till att sjukhuset ställs under en form av tvångsförvaltning – från London eller genom att ledningsansvar överförs till ledningen för något sjukhus som lyckats bättre.
Primary Care Trusts, som hittills finns i enbart ett fåtal pilotprojekt, är också en form av decentralisering. Pengar och beställarmakt förs till de professionellt ansvariga för primärvård och socialtjänst, som också ansvarar för regelbunden dialog med befolkningen i det område de betjänar.
43
| Vårdsystem i andra länder | SOU 2002:31 |
2.3.6Den privata vården
Andelen hushåll med privata sjukförsäkringar är högre i England än i Skottland och Wales. Förutom vård på privata avdelningar inom NHS får privatpatienterna vård från ett betydande antal privata sjukhus. Det svenska företaget Capio övertog 2001 ett engelskt vårdföretag med ett tjugotal sjukhus.
I likhet med de konservativa har labourregeringen varit restriktiva till att genom upphandling ta in privata vårdgivare för den av NHS finansierade vården. Hittills har uppgörelserna med privata sjukhus avsett tillfälliga köp av specificerad vård för att korta vårdköerna, men labourregeringen söker också lösningar på vårdköerna genom att patienter kan välja vård utomlands eller genom att läkarteam från andra länder erbjuds avtal för arbete hos NHS.
I de långsiktiga avtalen begränsas de privata entreprenaderna hittills till kringtjänster som fastighetsskötsel, catering,
2.4Vårdreformer i de nordiska länderna
De övriga nordiska länderna har vårdsystem som liknar det svenska
– skattefinansierade, vård på lika villkor och med de flesta vårdinstitutioner och sjukhus i offentlig regi. Vi tar här endast upp pågående förändringar och aspekter av särskilt intresse för en diskussion om ägar- och driftsformer för vården.
2.4.1Norge
Vårdens organisation i Norge har i stort sett motsvarat förhållandena i Sverige. Fylkena har i likhet med de svenska landstingen svarat för hälso- och sjukvården och också ägt och drivit sjukhusen. Undantag har varit Rikshospitalet i Oslo och några specialsjukhus. Ett fåtal sjukhus ägs av frivilligorgansiationer men har funnits med i fylkenas planering och arbetat med samma former för finansiering som de offentligt ägda.
I Osloområdet finns också några mindre privatägda sjukhus främst inriktade på olika former av planerad kirurgi.
44
| SOU 2002:31 | Vårdsystem i andra länder |
Under
Utvecklingen tog emellertid sedan en annan vändning. Från år 2002 överfördes alla offentligt ägda sjukhus från fylkena till staten. Samtidigt fick patienterna rätt att fritt välja sjukhus i hela landet. Rikstrygdeverket, motsvarar Riksförsäkringsverket, skall stå för resekostnader över 400 norska kronor medan det egna fylket betalar för vården.
Systemet innebär genom patientvalet en form av konkurrens mellan sjukhus och regioner, men syftet har i första hand varit att underlätta samordning och de ökade kraven på planering för att klara den högspecialiserade vården. De c:a 250 sjukhus som berörs förs samman i ett femtiotal hälsoföretag. Hälsoföretagen i sin tur ägs av fem regionala statliga hälsoföretag som skall vara länk och uppföljningsorgan mellan staten och de som driver sjukhusen.
2.4.2Finland
Finland skiljer sig från Sverige, Norge och Danmark genom att där inte finns någon motsvarighet till landsting, fylken respektive amt. Ansvaret för hälsovård och socialtjänst vilar enligt den nationella lagstiftningen odelat på de 448 primärkommunerna. Drygt hälften av kommunerna har också valt att föra samman primärvård och socialtjänst i en gemensam organisation. Där finns distriktsjukvård, mödravård, förebyggande hälsovård, företagshälsovård, miljöskydd samt styrt av sociallagstiftningen familjesocial rådgivning, barn- och ungdomspsykiatri, socialbidragsförvaltning och ansvar för barn- och äldreomsorg och missbrukarvård.
För den slutna sjukvården har de finska kommunerna tidigare samverkat genom kommunalförbund. Sedan början av
45
| Vårdsystem i andra länder | SOU 2002:31 |
märvård och länssjukvård. Särskilda avtal har därutöver träffats med Stockholm, Uppsala och Åbo för specialistsjukvård.)
Jämfört med övriga nordiska länder har primärvården haft en stark ställning och främsta orsak anses vara att statens bidrag till sjukvården, i form av kostnadsersättning, tidigare varit tydligt uppdelat mellan primärvård och den slutna sjukvården (länssjukvården).
Den finska varianten av
En ny handlings- och strukturplan för vården, som redovisas våren 2002, skall främst på nytt stärka den lokala och nära sjukvårdens ställning. Det sker bl.a. genom statliga utvecklingsbidrag som inriktas på att stärka en integrerad primärvård och länsdelssjukvård och uppmuntra till samordning och arbetsfördelning inom länssjukvården.
Finansieringen av den offentligt administrerade sjukvården fördelas för närvarande med c:a 50 % från kommunal beskattning, 25 % från staten och 25 % genom patienternas avgifter.
Den privata sjukvården
Finland har en betydande andel privat sjukvård, sjukgymnastik m.m. med högre andel av finansieringen från patientavgifter, c:a 70 %, och en mindre andel 30 % från Folkpensionsanstalten, den finska motsvarigheten till Riksförsäkringsverket.
Etableringen inom den privata sektorn är fri och många läkare och andra inom vården har vid sidan av sin ordinarie tjänst också en fritidspraktik i egen regi eller vid läkarcentraler. Det finns både ett bisyssloregelverk som ifrågasätter konkurrerande verksamhet och jävsproblematik, när anställda i den offentliga vården upphandlar
46
| SOU 2002:31 | Vårdsystem i andra länder |
t.ex. elektiv kirurgi från privata vårdgivare. I diskussionen vägs önskan om striktare tillämpning av regler mot det faktum att också Finland har personalbrist inom vården.
Förutom ersättningar från Folkpensionsanstalten finns i det finska vårdsystemet också ett etablerings- och investeringsstöd till ideella och andra organisationer för vårdhem och sjukhus för främst rehabilitering, friskvård och särskilt boende. Det förstatligade finska spelbolaget delar årligen ut betydande delar av sina vinster till sådana ändamål. Politiska partier (centerpartiet och socialdemokraterna), kyrklig diakonala organ, fackliga organisationer och andra har med sådant stöd etablerat olika former av vårdinstitutioner.
2.4.3Danmark
Det danska vårdsystemet är intressant inte för några omfattande förändringar utan mer för motsatsen. Medan i stort sett alla länder i Europa under
Amtskommunerna, den danska motsvarigheten till landstingen, ansvarar för hälso- och sjukvården och äger och driver sjukhusen som de finansierar med egna skatter. Undantag är främst Rigshospitalet i Köpenhamn som ägs av staten.
Husläkarsystem
All öppenvård sköts av privatpraktiker som finns i ett närmast heltäckande husläkarsystem. Husläkarna och specialister i öppenvård får hela sin ersättning från den nationella sjukförsäkringen eftersom det inte finns några patientavgifter. Undantaget gäller de c:a 2 procent av patienterna som valt att stå utan husläkare. De kan vid varje tillfälle gå till valfri läkare men betalar i gengäld avgift för varje besök.
Den nationella sjukförsäkringen betalar öppenvården, men amtskommunerna kontrollerar etableringen. Varje praktik i öppenvården måste ha avtal med sin amtskommun för att få ersättningen från försäkringen.
47
| Vårdsystem i andra länder | SOU 2002:31 |
Trots debatt tycks danskarna vara ovanligt nöjda med sin vård, eftersom Danmark i regel ligger högst i de mätningar av medborgarnas värdering av vården som görs inom EU. Husläkarna anges ofta som orsak. I samarbete med deras organisation har man utvecklat ett ersättningssystem för att undvika både över- och underbehandling och framförallt onödiga remisser. Det har blivit en blandning av ersättning för antal listade, antal besök och en specifik del av prestationsersättningar för särskilt förtecknade behandlingar.
Risken för övervård hos husläkaren balanseras av en årlig granskning av hur prestationsersättningen utvecklats och av ett tak för hur mycket de totala ersättningarna får öka. Kostnaderna hålls också tillbaka genom etableringskontrollen. En ny husläkare i ett område kan etablera sig enbart om en annan slutar eller om befolkningen ökar.
För sjukhusvården införde Danmark under
Det finns också ett fåtal privatläkare som står utanför den allmänna försäkringen och några få mindre privata sjukhus. Inget hindrar amtskommunen att köpa tjänster från de privata sjukhusen men det sker i mycket liten omfattning.
Den borgerliga regeringen som tillträdde efter valet 2001 har utlovat en ny garanti för sjukhusvård från halvårsskiftet 2002. Den patient som inte får vård inom två månader skall kunna söka vård vid en privat klinik eller i annat
Nationell planering för högspecialiserad vård
Rigshospitalet svarar nationellt för högspecialiserad vård, men liksom i andra länder får amten det allt svårare att klara övrig specialistvård. En ny lag från
48
| SOU 2002:31 | Vårdsystem i andra länder |
2.5Nordamerika – USA och Kanada
Vårdsystemen i USA och Kanada beskrivs ofta som varandras direkta motsatser. Vården i Kanada är skattefinansierad och liknar i många avseende de nordiska ländernas; vård på lika villkor, ett brett vårdåtagande och en mycket låg andel privatfinansierad vård. Men till skillnad från i Norden drivs de flesta sjukhus privat, men utan vinstsyfte.
I USA finns, med undantag för de äldre och vissa särskilt utsatta grupper, inget åtagande från samhällets sida om rätten till vård. Vården är en privat angelägenhet och för de medborgare som har möjlighet finns många alternativa sätt att säkra sin rätt till vård vid sjukdom och ohälsa.
Trots skillnaderna finns också ursprungliga likheter mellan vården i USA och i Kanada. Även i USA drivs de flesta sjukhus privat och utan vinstsyfte med religiösa och andra humanitära organisationer som grundare och huvudmän. Sjukvårdsförsäkringarna Medicare infördes i stort sett samtidigt under 1950- och
2.5.1USA
En spridd uppfattning i Sverige är att sjukhusvården i USA i huvudsak sköts av kommersiella företag. Men det stora flertalet sjukhus drivs utan vinstsyfte. Av totalt c:a 5 000 sjukhus är nära 3 000 privata och icke vinstsyftande. Ungefär 1 200 är allmänna sjukhus som drivs av kommuner eller andra offentliga organ. Knappt 1 000, mindre än 20 procent, drivs privat med vinstsyfte.
Andelarna förskjuts något över tiden och en långsiktig trend är att andelen offentliga sjukhus minskar. Däremot finns ingen långsiktig tendens när det gäller fördelningen mellan privata vinstsyftande
49
| Vårdsystem i andra länder | SOU 2002:31 |
Sjukhus utan vinstsyfte
De privata
Genom de federala reformerna på
En annan lätt förbisedd sida är graden av skattefinansiering av vården i USA. Där, som i alla länder, har de äldre de största vårdbehoven och därefter de socialt mest utsatta. Därför finansierar de federala programmen direkt omkring hälften av sjukhus- och övriga vårdkostnader. Det finns också en betydande indirekt skattesubvention via avdrag för avgifter till försäkringsbolag och HMO- företag.
Stöd till privat
Trots att banden till olika grupper tunnats ut finns i USA ett brett stöd för sjukhus och andra verksamheter som drivs privat utan vinstsyfte. Det visar sig också genom gynnsamma skatteregler. Sjukhusen betalar inte inkomst- eller förmögenhetsskatter och har rätt att ta upp lån med skattefria räntor för långivarna. Företag och enskilda kan dessutom göra skatteavdrag för gåvor och donationer. (William M. Gentry m.fl. ”The Tax Benefits of
50
| SOU 2002:31 | Vårdsystem i andra länder |
Hospitals” National Bureau of Economic Research, Cambridge MA, 1998.)
Sjukhus som drivs utan vinstsyfte får inte dela ut vinstmedel. Eventuella överskott måste behållas i verksamheten för investeringar, forskning, vård för oförsäkrade eller annat. Vinster kan dock ges till allmänt humanitära ändamål.
Det finns nu fler oförsäkrade i USA än när de federala försäkringarna infördes på
Kommersiella sjukhus i USA
De privata vinstsyftande sjukhusen etablerades först i USA:s sydstater och på västkusten. I många fall handlade det om att en läkare byggde ut sin privata praktik till ett mindre sjukhus. Först på 1970- talet började större företag att etablera sig inom sjukvården. Det första var restaurangkedjan Kentucky Fried Chicken. De kommersiella vårdbolagen har växt genom förvärv men bygger också nya sjukhus. Fortsatt står de kommersiella sjukhusen för en större andel i sydstaterna och på västkusten än i delstaterna i nord och nordöst.
Public Hospitals
Nära en fjärdedel av sjukhusen i USA drivs av det allmänna och har traditionellt betjänat de fattigare i samhället och minoriteterna. Trenden är att allmänna sjukhus stängs främst i storstadsområden med stor andel minoriteter. (Alan Sager; Threats to Urban Public Hospitals.)
51
| Vårdsystem i andra länder | SOU 2002:31 |
Försäkringslösningar och
Andelen
Det finns en rad alternativ med olika nivåer på vård. Ställningen på arbetsmarknaden återspeglar vilken vårdnivå den anställde kan få. Sjukhusen kan i sin tur ha avtal med upp till 200 skilda beställarorganisationer som var och en har sina regler för vilka insatser som avtalen skall täcka. Även det federala Medicare försöker med regler att bromsa vårdkostnaderna. Reglerna som avgör vilka vårdinsatser som täcks av Medicare uppges nu omfatta c:a 45 000 sidor.
Konkurrens eller samverkan?
Trots att de flesta sjukhusen i USA drivs utan vinstsyfte har vårdsystemet utvecklats för konkurrens – både mellan försäkringsbolag och HMO:s och mellan vårdgivarna. Men vilka resultat har konkurrensen gett i det man kan avläsa kostnader, kvalitet och värdering av vården?
USA:s vårdkostnader är jämförelsevis höga; 1998 var andelen av BNP 13,6 procent jämfört med Sverige 8,4 procent och EU:s genomsnitt 8,5 procent (OECD in Figures). Skillnaden i direkt vårdkostnad är ännu större med hänsyn till högre BNP i USA. Till bilden hör också att en stor minoritet är oförsäkrade med ingen eller begränsad rätt till vård.
Konkurrens och höga kostnader – orsaker?
Som förklaringar till kostnaderna anges höga löner för läkare och annan vårdpersonal i USA. Men ersättningssystemen och konkurrensen mellan vårdgivare driver också fram investeringar i modernast möjliga teknik och i prestigeladdade lokaler, samtidigt som finansiärerna, federala Medicare, försäkringsbolagen och andra, har begränsade möjligheter att stimulera vårdgivarna till förebyggande insatser.
52
| SOU 2002:31 | Vårdsystem i andra länder |
Ett idékompendium med rubriken ”Launching the Growth Initiative – Paths for Growth for America´s Hospitals and Health Systems” ger ett antal råd till sjukhusledningar om hur de skall investera i allt från högspecialiserad vård, ny utrustning, nya undersökningsrum till bättre parkanläggningar och bilar för att nå större lönsamhet och tillväxt.
Figur 2.2 Investeringsråd till sjukhusledningar för lönsamhet och tillväxt
Fueling Richer Product Mix with Capital
−New dedicated specialty centers
−Sophisticated new medical devices and equipment
−Construction of new laboratory and diagnostic space
−Expansion of capacity in specific product line operating rooms
−New office space for specialists in new product line
−New plant equipment and vehicles
−Land improvements and purchases
−Renovation of existing spaces – medical, administrative, and otherwise
Källa: 2000 Health Care Advisory Board – Special CEO Sessions
När investeringar är gjorda går prioritering mot vård som är kapital- och resurskrävande och därför också mest lönsamma. Samma kompendium ger i fyrfältstablån nedan råd i vilken riktning som sjukhus verksamhet bör drivas för maximal tillväxt och lönsamhet. Tävlan skall riktas mot avancerad kirurgi medan t.ex. psykiatri bör närmast ses som välgörenhet - ”a matter of mission”. Bakom detta finns ett betalningssystem som är så utformat att de kirurgiska ingreppen lönar sig bäst.
53
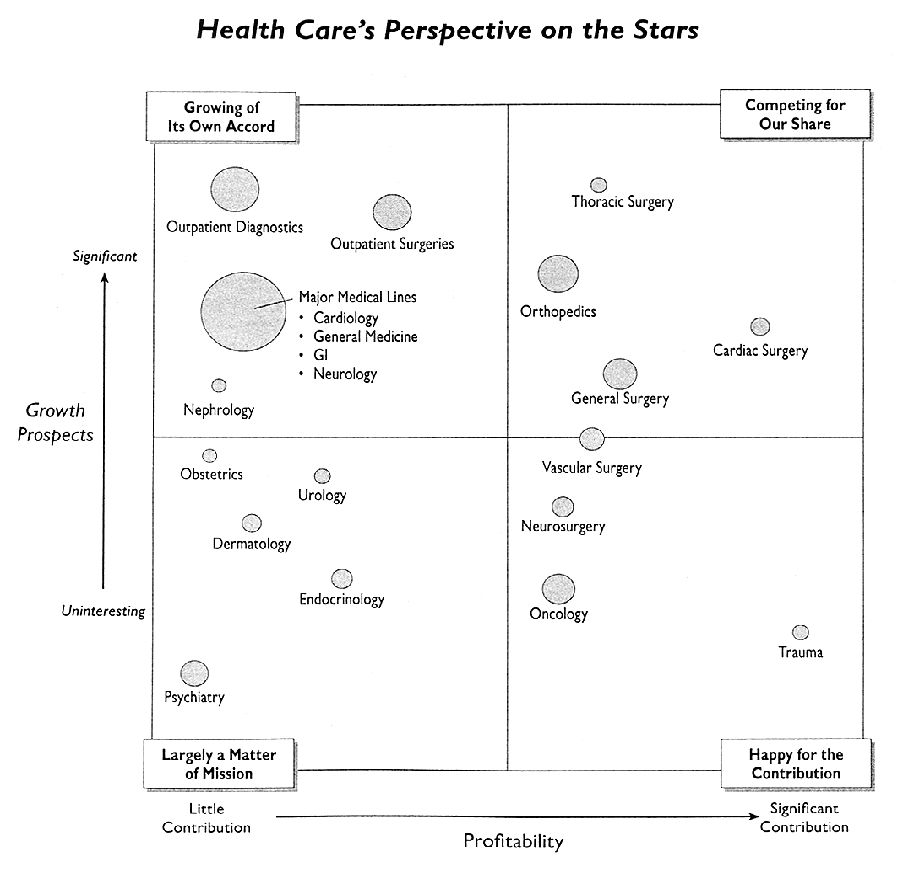
| Vårdsystem i andra länder | SOU 2002:31 |
Figur 2.3 Råd om sjukhusens verksamhetsriktning för lönsamhet och tillväxt
Källa: Investing our way to Greater Profits (2000 Health Care Advisory Board – Special CEO Sessions, s. 53)
Ersättningarna leder i sin tur till likartade strategier mellan sjukhusen oberoende av om de drivs i vinstsyfte eller ej. En studie baserad på Medicares statistik, som jämför hela USA, visar något högre vårdkostnader och också mer kostnadskrävande eftervård för patienter som remitterats till kommersiella vårdföretag. (Frank A Sloan m.fl. An analysis of Medicare Data NBER 1999.)
Konkurrensen bidrar samtidigt till ökade investeringar i sjukhusen vare sig de drivs med vinstsyfte eller ej. Man är också snabbare att ta in nya behandlingsmetoder och tillämpningen sprids. (”Vinsten som drivkraft”, Industriförbundet.)
54
| SOU 2002:31 | Vårdsystem i andra länder |
Sidobelysning 1; NHS, UK vs Kaiser Permanente, US
En sidobelysning i fråga om konkurrens och samverkan inom vård i USA finns att hämta i en jämförelsen mellan brittiska NHS och sjukvårdssystemet Kaiser i USA – ett integrerat vårdssystem som drivs utan vinstsyfte. (British Medical Journal, januari 2002.)
Studien visar efter korrigeringar för bl.a. åldersfördelning, att de två vårdsystemen klarar ett likartat vårdåtagande till ungefär samma kostnad. De försäkrade hos Kaiser, USA, har däremot snabbare och bättre tillgång till såväl primärvård som specialist- och sjukhusvård. I debatten har resultatet tagits upp som bevis på värdet av konkurrens i vården.
Efter korrigering för köpkraft anges kostnaderna till 1.764 USD per person och år för NHS och 1.951 USD för Kaiser Permanente. Det skiljer sig markant från annan internationell statistik. För år 1998 anger t.ex. OECD genomsnittliga vårdkostnaden i Storbritannien (utan korrigering för köpkraft) till 1.461 USD och för USA till 4.178 dollar. Motsvarande uppgift var för Sveriges del 1.746 dollar. (Hälso- och sjukvårdsstatistisk årsbok 2001 – OECD in Fi- gures 2001.)
Studien redovisar alltså för Kaiser Permanente en vårdkostnad mindre än hälften jämfört med genomsnittskostnaden i USA.
Kaiser försäkrar och ger vård till över 8 miljoner amerikaner, varav drygt 6 miljoner i Kalifornien. Till skillnad mot de flesta aktörer i amerikansk vård är Kaiser ett integrerat vårdsystem där finansiering och utförande hålls samman i en organisation. I studien anges möjligheter till vård på optimal vårdnivå och integreringen av kringtjänster som röntgen, laboratorier m.m. som orsak till god tillgänglighet och låga kostnader. Kaiser konkurrerar med andra om försäkringstagare men det egna vårdsystemet har stora likheter med både NHS i Storbritannien och vårdsystemen i Norden.
En fotnot i jämförelsen är att Kaisers läkare och övrig personal är förbjudna att driva egen sidoverksamhet. I det brittiska NHS är det däremot mer regel än undantag att
55
| Vårdsystem i andra länder | SOU 2002:31 |
Sidobelysning 2; Kodak, Xerox och staden Rochester, NY
Ett liknande och i den amerikanska debatten uppmärksammat exempel kan hämtas från staden Rochester, NY. Rochester har c:a en miljon invånare med företagen Eastman Kodak och Xerox som stora arbetsgivare.
På initiativ från storföretagen utvecklade Rochester ett vårdsystem mer baserat på samverkan än på konkurrens. Istället för konkurrens mellan olika försäkringsgivare erbjöds alla företag och medborgare samma avgifter och villkor från en enda gemensam hälsoplan. Konkurrensen mellan sjukhusen ersattes med samordnad ersättning baserad på tidigare kostnad, gemensam planering av investeringar och överenskommelser att fördela högspecialiserad vård mellan sjukhusen.
Rochester fick rykte som avvikande förebild med vård med hög vårdkvalitet och låga kostnader. I början av
Men hoten mot systemen fanns redan. Genom att de federala Medicare under
Konkurrens eller samverkan?
Konkurrens med vinst som stark drivkraft kan utveckla effektivitet, nya behandlingsmetoder och rationellare och bättre system för att hantera vårdkedjor. Men konkurrensen kan också driva fram överkapacitet och onödigt stora investeringar som förr eller senare slår tillbaka som ökade vårdkostnader. I takt med vårdens allt högre grad av specialisering kan klok planering och samverkan få fram
56
| SOU 2002:31 | Vårdsystem i andra länder |
större effektivitetsvinster är de som uppstår från konkurrens mellan vårdgivare.
Erfarenheterna från USA som det enda land där ett konkurrenssystem under relativt lång tid har fått verka relativt fritt inom vården talar inte entydigt till konkurrensmodellens förmån.
Kaiser Permanente och erfarenheterna från staden Rochester ger knappast nya argument för att konkurrens sänker kostnaderna i vården. I jämförelser med övrig vård i USA talar de mer om fördelar med integration och samverkan.
Hur fördelas beslutsrätt mellan nationell och lokal nivå?
Rätten till sjukvård är i USA ett begränsat åtagande för de äldre och socialt mest utsatta. Där finns heller ingen sammanhållande reglering för vården. Det federala inflytandet utövas främst genom de federala programmen Medicare och Medicaid, genom forskningsfinansiering och genom en allmän vårdlagstiftning.
Eftersom vården i stor utsträckning ses som en marknad finns regler och lagstiftning som skyddar marknaden. Aktörerna inom vården står under samma tillsyn när det gäller kartellbildning och truster som andra. Särskilda regler skall hindra beslutsfattare inom vården att gynna egna intressen, så får t.ex. läkare inte remittera patienter till sjukhus i vilket han eller hon äger aktier eller andelar. Sjukhusen å sin sida står under viss tillsyn när det gäller former för marknadsföring och medel att få in patienter. En detaljerad lagstiftning anger skattelättnader för
Delstaterna har i sin tur också möjligheter till lagstiftning. Så har t.ex. delstaten New York sedan länge en lag som förbjuder börsbolag att driva sjukhus i delstaten. (The Economist Health Care in America Jan 25, 2001.) Delstaten Minnesota har en lagstiftning som förbjuder vinstsyftande Health Maintenance Organisations, HMO.
I andra avseenden regleras vården genom överenskommelser och avtal mellan aktörer i vården. Organisationen Joint Commission for Hospitals Accreditation svarar t.ex. för ackreditering och tillsyn av sjukhusen. Läkarnas och sjuksköterskornas förbund har liknande uppgifter, liksom American Hospitals Association.
Flera kommersiella företag svarar också för kvalitetsranking och granskning av sjukhus på sätt som väl närmast bör ses som en
57
| Vårdsystem i andra länder | SOU 2002:31 |
blandning av marknadsföring och granskning. (US 100 Best Hospitals m.m.)
2.5.2Kanada
Vårdsystemet i Kanada har många likheter med de som finns i Sverige och övriga nordiska länder – i huvudsak skattefinansierat, decentraliserat ansvar och en mycket liten andel av sjukhusen som drivs privat med vinstsyfte. Närheten till USA påminner om att vårdsystem också kan skapa stora sociala klyftor. Jämförelsen lyfts fram som stöd för den egna modellen men även i Kanada står hälso- och sjukvården under debatt.
Kanada är en federation med stor självständighet för provinserna, som svarar för sjuk- och hälsovården. De beslutar var för sig om egen vårdlagstiftning. De federala organen har ansvar för vård till ursprungsbefolkningarna, indianer och inuiter – first nations – läkemedelskontroll, smittskydd och annan federal reglering.
Trots decentraliseringen ses sjukvården som en starkt sammanhållande faktor. Kittet är en federal lagstiftning, Canada Health Act, som med fem principer anger inriktningen för vården i Kanada och indirekt markerar skillnaden gentemot vården i USA.
Canada Health Act
Principerna anger (1) att vårdåtagandet omfattar alla, universality, och (2) att det täcker all vård som ges av läkare eller på sjukhus, comprehensive. Läkemedel och äldreomsorg ingår inte, och inte heller tandvård.
Den tredje principen (3) anger rätt till vård i hela Kanada, portability. Den fjärde (4) public administration skall inte tolkas som att all vård drivs i offentlig regi. Allmänläkarna och specialisterna är privatpraktiserande egenföretagare och de flesta sjukhus drivs privat men utan vinstsyfte. Alla vårdgivare inom Canada Health Act står dock under offentlig planering och tillsyn och följer ett förbud mot patientavgifter eller andra privata intäkter. Slutligen skall (5) vård finnas tillgänglig för alla, accessibility, vilket i ett land med Kanadas yta innebär ett stort åtagande att ge vård (eller transporter till vård) för befolkningen i landets alla delar.
58
| SOU 2002:31 | Vårdsystem i andra länder |
Principerna hade under lång tid stöd av ett federalt ekonomiskt bidrag till provinserna. För varje dollar provinsen avsatte för hälso- och sjukvård bidrog den federala budgeten med ytterligare en. Det federala bidraget till finansiering var sammanhållande men också kostnadsdrivande. Genom en skatteväxling reducerades de federala bidragen samtidigt som provinserna fick möjlighet att höja sina skatter. Det har visat sig vara svårare att hålla samman systemet med enbart principer än i kombination med finaniseringsstöd.
Regionala skillnader
Skillnaden i ekonomiska resurser och graden av influens från USA drar utvecklingen i olika riktningar. Spännvidden mellan de av tradition relativt fattiga, små Atlantprovinserna och de rikare provinserna i väster är stor.
I synnerhet i oljerika provinsen Alberta i väster finns stark influens från USA och en nyliberal provinsregering har satt fart på debatten med planer på ett första kommersiellt sjukhus i den skattefinansierade vården. Vården i USA, men också S:t George´s Hospital i Stockholm, har fått stort utrymme i den kanadensiska vårddebatten.
Frågor om vårdens finansiering och drift- och ägarformer i Kanada är för närvarande också ämne för minst två federala utredningar.
Lagstiftning mot sjukhus som drivs i vinstsyfte
Det finns inget federalt förbud mot privata sjukhus som drivs i vinstsyfte. De privata sjukhus som finns måste antingen helt förlita sig på privatbetalande patienter eller för att ha rätt att ta patienter med offentlig finansiering och följa intentionerna i Canada Health Act – dvs. vård på lika villkor, inga patientavgifter och full insyn i verksamheten. Den skarpa gränsen mellan offentligt och privat finansierad vård ses som medel att säkra prioritering efter behov och att undvika skiktning i vårdnivåer beroende på betalningsförmåga och förhindra att vissa patienter köper sig förtur med egen betalning
I minst en av provinserna, Ontario, finns i lagen om privata sjukhus dessutom krav som i praktiken hindrar börsbolag att få li-
59
| Vårdsystem i andra länder | SOU 2002:31 |
cens för att driva sjukhus. För varje ägarskifte, även minsta andel, kräver ny prövning av rätten till licens.
Däremot finns i Kanada kommersiella vårdföretag vilka driver stor verksamhet inom äldreomsorg i både Kanada och USA. Eftersom äldreomsorgen, nursing, ligger utanför Canada Health Act har de också rätt att erbjuda t.ex. extratjänster och bättre boende.
Läkarnas ställning
Läkarna, såväl allmänpraktikerna som specialisterna, är som regel egna företagare och får betalt av provinsen efter de avtal som slutits med läkarorganisationerna.
Allmänläkarna är i regel familjeläkare som följer sin patient till sjukhuset för att ge behandling eller skaffa lämplig specialist. Många allmänläkare är dessutom också specialister eller s.k. grenspecialister. Sjukhusläkarna är i regel, och med undantag för universitetssjukhusen, inte heller anställda utan kontrakterade s.k. consultants.
Starka professionella organ
Även i Kanada har de professionella organisationerna många viktiga funktioner. Canada Hospitals Association, CHA, tillvaratar t.ex. sjukhusens intressen gentemot provinsregeringarna och andra, sluter kollektivavtal med fackliga organisationer, förvaltar pensionsfonder och medverkar i sjukhusens arbete med olika standarder och kvalitetsförbättringar.
På provinsnivå finns läkarsällskapen, som förhandlingsparter till ministerierna om läkarnas villkor och ersättning. Även sjuksköterskeförbunden är av tradition starka maktfaktorer inom vården inte minst beroende på att sjuksköterskorna till skillnad från läkarna i regel är anställda på respektive sjukhus eller institution.
Frivilligarbete inom vården
Frivilligorganisationerna, men framför allt frivilligt engagemang utan att tillhöra någon speciell förening eller organisation, har mycket hög status i Kanada. Det finns inte heller en konflikt där facket ser det frivilliga arbetet som konkurrenter. Tvärtom anser
60
| SOU 2002:31 | Vårdsystem i andra länder |
man att frivilligarbetet tillför samhället och institutionerna något som professionella grupper aldrig kan klara att ge. Mer än 30 procent av kanadensarna bidrar också till samhället genom någon form av frivilliginsats. På sjukhusen finns också personal som planerar och schemalägger frivilligarbetarnas insatser.
Uppslutning kring insatser för ”det allmännas bästa” stöds redan i skolorna, där frivilligarbete ingår som del i utbildningen, och senare när frivilligarbetet räknas som merit för vidareutbildning och i arbetsliv.
2.6Nya Zeeland
Under
Först år 1991 genomfördes reformerna och de begränsades som i Storbritannien till en intern marknadsreform. Marknadslösningarna innebar emellertid inte privatisering av sjukhusen. De offentligt ägda sjukhusen togs över i en form av samhällsägda företag, Crown Health Enterprises, och ansvaret att beställa vård från dessa sjukhus och andra vårdgivare, privata med eller utan vinstsyfte, lämnades till fyra nya Regional Health Authorities, RHA.
När det gäller finansiering uppmuntrades privat försäkring genom skattelättnader. Reformerna gav emellertid inte lägre kostnader. De offentliga vårdkostnaderna steg trots att den offentliga andelen av de totala vårdkostnaderna minskade. Sjukhusens ekonomi försämrades och det kom också rapporter om att vårdkvaliteten hotades.
Senare delen av
Sjukvårdpolitiken har i allt högre kommit att betona samverkan istället för konkurrens. Rollfördelningen med mer oberoende sjukhusföretag finns emellertid kvar men systemet med fyra beställarorganisationer har ersatts med ett centralt planeringsorgan och lokala organ, District Health Boards, där en del ledamöter väljs lokalt och andra utses centralt.
61
| Vårdsystem i andra länder | SOU 2002:31 |
En bestående effekt från reformperioden är att ursprungsbefolkningarna, maorierna och öborna i Stilla havet, fick bättre möjligheter att efterfråga vård på egna villkor. Det har inneburit att de nu har en vårdorganisation med bl.a.
Att de offentliga sjukhusens behölls som samhällsägda företag i marknadsreformerna innebär inte att det i Nya Zeeland finns ett förbud att etablera privata kommersiella sjukhus. Det finns inte heller något lagligt förbud mot att ett offentligt sjukhus säljs.
Både vid etablering av sjukhus och vid en eventuell försäljning krävs däremot tillstånd från hälsoministeriet.
(Hospital Act, part V, 1957, Public Health and Disability Act, clause 43 (1) 2000.)
2.7Lärdomar från en internationell översikt
Det är svårt att överföra vårdmodeller och att värdera vårdresultat! Varje land har sitt vårdsystem uppbyggt med lång tradition.
Effektiv vård och höga vårdkostnader?
Den som har råd med en mer omfattande försäkring har i USA också rätt till mer avancerad vård. Försäkringsbolagens och HMO- företagens olika produkter utgör en provkarta av vad som är möjligt.
Spännvidden i finansiering och vårdåtagande kan i sin tur påverka den medicinskteknologiska utvecklingen. I ett vårdsystem där nya vårdmöjligheter kan utvecklas för en begränsad grupp kan avvägningarna också bli andra än i system där regeln är vård på lika villkor. Det visar sig också ofta att vården i USA ofta ligger i framkant i fråga om transplantationer och annan avancerad kirurgi.
I ett följande steg följer ofta det ömsesidiga intresset från andra patienter och från vårdgivarna att gå vidare med behandlingsformerna. Samtidigt finns genom konkurrensen mellan vårdgivarna och graden av investeringar drivkrafter som styr mot avancerad teknik och behandlingar.
En intressant modell för medicinsk kunskaps- och teknikutveckling lyftes fram i en rapport från Kommittén om Hälso- och
62
| SOU 2002:31 | Vårdsystem i andra länder |
sjukvårdens finansiering HSU 2000 (SOU 1993:38). Modellen beskriver medicinsk teknikutveckling i tre steg.
Figur 2.4 Relationen teknologisk nivå och hälso- och sjukvårdskostnader
1.En fas av ”icketeknologi” där behandlingen egentligen endast kan underlätta livet för den sjuke – men inte bota.
2.Ett andra steg ”halvvägsteknologi” (som ofta uppfattas som ”högteknologi”) som syftar till att kompensera funktionsbortfall från skada eller sjukdom. Hit räknas bl.a. transplantationer och annan avancerad kirurgi.
3.Högteknologi är inte kompenserande utan bygger på kunskap om sjukdomens mekanismer som gör att det går att bota eller förebygga sjukdomen eller skadan.
Medicinsk högteknologi kan vara vaccinationer, profylaktiska läkemedel, livsstil som förebygger eller botar. Jämfört med halvvägsteknologin är högteknologin ofta enkel och kostnadseffektiv.
Många inslag i den amerikanska vården pekar mot att systemet genom att det utgår från konkurrens och lönsamhet tenderar att prioritera ”halvvägsteknologier” framför ”högteknologi”.
Generellt gäller också att ersättningar baserade på prestation lätt riktar fokus mot de större ingreppen och behandlingarna och mindre mot t.ex. förebyggande insatser.
63
| Vårdsystem i andra länder | SOU 2002:31 |
Växande vårdbehov och kritik av vården
Alla länder tycks ha problem att klara ökade vårdmöjligheter och därmed växande vårdbehov och kritiken av vården är omfattande oberoende av hur vården organiserats. I några punkter summeras intryck från den internationella överblicken.
Jämförelsen mellan länder med försäkringsbaserade system och de skattefinansierad vård visar att central styrning och reglering är mer omfattande i länder med försäkringsfinansierad vård.
Tabell 2.2 Central styrning i försäkringsresp. skattefinansierade vårdsystem
| Styrning av sjukhusen | Styrning av primärvården | |||
| Centrala | Nationellt | Etablerings- | Fasta patient- | |
| planer | budgettak | kontroll | avgifter | |
| Försäkringsfinansierade | ||||
| Tyskland1) | Ja | Ja | Ja | Ja |
| Nederländerna | Ja | Ja | Nej | Ja |
| Skattefinansierade | ||||
| Storbritannien | Ja | Ja | Ja | Ja |
| Danmark | Nej | Nej | Ja | Ja |
| Finland | Nej | Nej | Nej | Nej |
| Norge | Ja | Nej | Nej | Nej3) |
| Sverige | Nej | Nej | Nej2) | Nej3) |
| USA | Nej | Nej | Nej | Nej |
| Kanada1) | Ja | Ja | Ja | Ja |
1)delstat eller provins
2)landsting avgör nyetablering av vårdcentral
3)nationellt fastställda högkostnadsskydd
Många länder har via försäkringssystem och oberoende vårdgivare en lång tradition med uppdelade roller mellan finansiering och utförande. Även i dessa systemen har (med undantag för USA) relationer mer utvecklats med sikte på samverkan än på konkurrens.
64
| SOU 2002:31 | Vårdsystem i andra länder |
Jämfört med Sverige drivs i USA, Kanada, Nederländerna och Tyskland en stor andel av sjukhusen av organisationer utan vinstsyfte.
Länder med försäkringslösningar och mångfald bland vårdgivare har högre vårdkostnader. Det gäller USA men också länder i Europa där länder med försäkringsfinansiering redovisar högre vårdkostnader.
Länder med stor andel privata aktörer inom vården har utvecklat ett regelverk för att skydda svagare grupper. Vård- och försäkringsgivare har inte rätt att avvisa patienter eller kunder. I Nederländerna får inte de privata försäkringsbolagen kräva hälsodeklaration eller på annat sätt riskpröva den som vill teckna sjukvårdsförsäkring. Det gäller också i USA för alla som försäkras via avtal med arbetsgivare. Ingen får heller skrivas ut från sina rättigheter på grund av långvarig ohälsa.
Det finns regleringar som avser att förhindra kartellbildningar och monopol. I USA finns en lag som förbjuder läkare att remittera patienter till sjukhus i vilket han eller hon äger andelar. Läkare skall inte kunna gynna egna intressen.
Hälsotalen – medellivslängd, spädbarnsdödlighet etc. mäter i endast begränsade avseenden förhållanden inom vården. Under
Det finns inga exempel i Europa på att stora universitets- och forskningssjukhus drivs i vinstsyfte. De är antingen offentligt ägda eller drivs på
Att jämföra kostnader, resursanvändning och resultat mellan länder är svårt. Det finns stor spännvidd mellan olika redovisningar. På följande sidor återges emellertid några tabeller som på olika sätt belyser och jämför vårdsystemen i de länder som behandlats.
65
Vårdsystem i andra länder SOU 2002:31
Tabell 2.3 Hälso- och sjukvårdsutgifter 1988 respektive 1998
| Andel av BNP | ||||
| Totalt | Offentligt | |||
| 1988 | 1998 | 1988 | 1998 | |
| Sverige | 8,7 | 8,4 | 7,8 | 7,0 |
| Danmark | 8,7 | 8,3 | 7,4 | 6,8 |
| Finland | 7,2 | 6,9 | 5,7 | 5,3 |
| Norge | 7,9 | 8,6 | 6,7 | 7,1 |
| Nederländerna | 8,5 | 8,6 | 5,8 | 6,0 |
| Storbritannien | 5,9 | 6,7 | 7,8 | 7,0 |
| Tyskland | 9,4 | 10,6 | 7,2 | 7,9 |
| Kanada | 8,5 | 9,5 | 6,4 | 6,6 |
| USA | 11,3 | 13,6 | 4,4 | 6,1 |
| Nya Zeeland | 6,5 | 8,1 | 5,5 | 6,2 |
(OECD in figures, 2001 Edition)
Tabell 2.4 Vårdkostnaden per person och år och utvecklingen av andel äldre i befolkningen
| Vårdkostnad per | Andel äldre 65– år | |||
| person och år USD | ||||
| 1988 | 1998 | 1960 | 1999 | |
| Sverige | 1 332 | 1 746 | 11,8 | 17,8 |
| Danmark | 1 349 | 2 133 | 10,6 | 14,9 |
| Finland | 1 042 | 1 502 | 7,3 | 14,8 |
| Norge | 1 239 | 2 330 | 10,9 | 15,4 |
| Nederländerna | 1 157 | 2 070 | 9,0 | 13,4 |
| Storbritannien | 831 | 1 461 | 11,7 | 15,7 |
| Tyskland | 1 487 | 2 424 | 10,8 | 16,6 |
| Kanada | 1 45 | 2 312 | 9,6 | 12,4 |
| USA | 2 244 | 4 178 | 9,2 | 12,7 |
| Nya Zeeland | 800 | 1 424 | 8,7 | 11,7 |
(OECD in figures, 2001 Edition)
66
| SOU 2002:31 | Vårdsystem i andra länder |
Tabell 2.5 Jämförelse mellan länderna av dels nativitet (antal födda) och spädbarnsdödlighet per 1 000 födda barn
| Födelsetal | Spädbarnsdöd | |
| 1998 | 1998 | |
| Sverige | 1,5 | 3,5 |
| Danmark | 1,7 | 4,7 |
| Finland | 1,7 | 4,2 |
| Norge | 1,8 | 4,0 |
| Nederländerna | 1,6 | 5,2 |
| Storbritannien | 1,7 | 5,7 |
| Tyskland | 1,3 | 4,7 |
| Kanada | 1,6* | 5,5** |
| USA | 2,1** | 7,2 |
| Nya Zeeland | 2,0* | 6,8** |
*uppgifter från 1996
**uppgifter från 1997
Tabell 2.6 Jämförelse av medellivslängd för män och kvinnor och förändringen öve en tioårsperiod
| Återstående medellivslängd vid födsel | ||||
| Män | Kvinnor | |||
| 1988 | 1998 | 1988 | 1998 | |
| Sverige | 74,2 | 76,9 | 80,0 | 81,9 |
| Danmark | 71,8 | 73,7 | 77,7 | 78,6 |
| Finland | 70,7 | 73,5 | 78,7 | 80,8 |
| Norge* | 73,1 | 75,5 | 79,6 | 81,3 |
| Nederländerna | 73,7 | 75,2 | 80,2 | 80,7 |
| Storbritannien | 72,4 | 74,6* | 78,1 | 79,7* |
| Tyskland | 72,4 | 74,5 | 78,9 | 80,5 |
| Kanada | 73,4 | 75,8* | 80,1 | 81,4* |
| USA | 71,4 | 73,9 | 78,3 | 79,4 |
| Nya Zeeland | 71,6 | 75,2 | 77,6 | 80,4 |
| * uppgifter från 1997 | ||||
67
| Vårdsystem i andra länder | SOU 2002:31 |
Tabell 2.7 Jämförelse av antal läkare per 1 000 invånare och antalet vårdplatser i sjukvården per 1 000 invånare
| Läkare och vårdplatser | ||||
| per 1000 invånare | ||||
| Antal läkare | Antal vårdplatser | |||
| per 1000 inv. | per 1000 inv. | |||
| 1988 | 1998 | 1988 | 1998 | |
| Sverige | 2,8 | 3,1 | 13,3 | 3,8* |
| Danmark | 2,7 | 3,3 | 6,1 | 4,5 |
| Finland | 2,3 | 3,0 | 13,5 | 7,8 |
| Norge * | 2,5 | 2,4 | 15,3 | 14,5 |
| Nederländerna | 2,4 | – | 11,7 | 11,3 |
| Storbritannien | 1,4 | 1,7 | 6,5 | 4,2 |
| Tyskland | 2,9 | 3,5 | 10,9 | 9,3 |
| Kanada | 2,1 | 2,1 | 6,5 | 4,7 |
| USA | 2,3 | 2,7 | 5,1 | 3,7 |
| Nya Zeeland | 1,9 | 2,2 | 9,0 | 6,2 |
Norge – uppgifter om läkarantal från 1987 resp. 1997 Kanada – antal vårdplatser 1997
*) Förändringar av ansvar för äldrevård påverkar statistiken för Sverige, vilket också kan gälla andra länder.
68
3Vård utan vinstsyfte – villkor i Sverige
I utredningens uppdrag ingår att analysera situationen för personalkooperativ, andra ekonomiska eller ideella föreningar och mindre företag som verkar eller vill verka inom hälso- och sjukvården.
I många länder drivs en stor andel av den allmänna sjukvården privat men utan vinstsyfte
I Sverige drivs endast ett fåtal sjukhus i liknande form och även i andra delar av vården är andelen privata vårdgivare utan vinstsyfte liten. Deras marginella roll visar sig också genom att Sverige till skillnad mot flera andra länder saknar tydliga associationsformer för verksamhet utan vinstsyfte. Sådan verksamhet drivs i många skiftande former och även som aktiebolag. Det gör det också svårt att via statistik få en bild av dess omfattning och utveckling. Företags- eller associationsformer som normalt knyts till verksamhet utan vinstsyfte är stiftelser och ideella och ekonomiska föreningar men gränslinjerna är oklara. Ekonomiska föreningar kan drivas utan vinstsyfte men lagstiftningen anger syftet att främja medlemmarnas ekonomiska intressen. Å andra sidan väljer ibland enskilda, kooperativ eller ideella organisationer att driva verksamhet utan vinstsyfte i bolagsform, där vinstsyftet har skrivits bort i bolagsordningen.
Uppgifter om verksamheternas omfattning, som baseras på företags- eller associationsform är alltså osäkra och bör läsas mer som tendenser än definitiva uppgifter.
69
| Vård utan vinstsyfte – villkor i Sverige | SOU 2002:31 |
Vi söker i avsnittet:
orsaker till den låga andelen av privat
göra bedömningar av hur marknadsreformer och ökat inslag av privata entreprenörer påverkat villkoren för privata
lämna förslag/åtgärder som kan främja privat verksamhet utan vinstsyfte inom vården
3.1Historisk orientering
Vården i Sverige har genom århundraden tillbaka utvecklats som en del av det gemensamma, samhälleliga ansvaret. Till skillnad mot länder med feodal historia utvecklades i Sverige sociala system underifrån i former som t.ex. byalag och landsting. Ett offentligt och kollektivt ansvar för vård och sociala institutioner knyter i Sverige an till en mycket lång tradition av kollektiva och solidariska arrangemang som skall omfatta alla.
De ursprungliga medeltida landstingen hade på sin dagordning förutom rättsliga frågor också sådant som försörjning i nödtider och förhållningssätt till obotligt sjuka och oförsörjda minderåriga och gamla.
I byarnas byalag togs en form av kollektivt ansvar för de oförsörjda och sjuka.
I Sverige, som i andra länder, etablerades medicinsk vård och vårdinrättningar i anslutning till katolska kloster. Reformationen och Gustav Wasas bryska hantering av all katolsk verksamhet innebar att de antingen lades ner eller drogs in till kronan.
Under stormaktstiden utvecklades en statlig länsförvaltning och genom den de första länslasaretten. Även kyrkan var nära knuten till statsmakten. När provinsialläkarsystemet på 1700- talet lagfästes som statligt ansvar, tog det också över prästernas uppgift att till staten redovisa hälsoläget hos befolkningen.
De nya kommunallagarna 1862 återförde efter stormaktstidens centralstyre mer av beslut och ansvar till lokal och regional nivå. Landstingens främsta ansvarsområden blev sjukvård och undervisning.
70
| SOU 2002:31 | Vård utan vinstsyfte – villkor i Sverige |
Kooperativa initiativ
Under
Andra vårdgivare utan vinstsyfte
Ett betydande antal vårdinstitutioner har efter hand kommit att etablerats av olika patientorganisationer. Reumatikerförbundet har t.ex. en stor vårdinrättning, Spenshult i Halland, och riksförbundet för Trafik- och Polioskadade driver rehabilitering genom stiftelsen Mälargården norr om Stockholm. Psoriasisförbundet har en betydande egen vårdverksamhet osv.
Andra verksamheter har utvecklats baserade på specifika vårdfilosofier och alternativ medicin. Antroposofernas Vidarklinik och annan verksamhet i Järna är ett exempel.
De finns också vårdbehov som uppstår genom invandringen och där invandrarnas egna organisationer söker lösningar för sina gruppers specifika behov. Sedan länge driver Judiska församlingarna omsorgsverksamhet för sina äldre och andra invandrargrupper planerar för liknande behov.
71
| Vård utan vinstsyfte – villkor i Sverige | SOU 2002:31 |
Den svenska modellen – intresseorganisationer
Till skillnad mot länder med stark tradition av privata ideella och kooperativa vårdinstitutioner har folkrörelserna i Sverige främst ändå kommit att agera som intresseorganisationer. De har samlat upp och formulerat olika gruppers önskemål och krav på de offentliga organen. De senaste årtiondena har denna roll som intressebevakare och kravställare ytterligare accentuerats.
I några fall avvecklas institutioner med motivering att de försvagar rollen som intressent och opinionsbildare. Organisationerna dras in i verklighetens krav på kompromisser och avvägningar. Dessutom skapas komplicerade relationer till politiker och myndigheter, som man kritiserar och vill påverka genom opinionsbildning samtidigt som de är beställare som finansierar organisationernas verksamhet.
Inom patientföreningarna och i handikapprörelsen görs liknande avvägningar. Frågorna ställs om man renodlat skall driva sina medlemmars intresse mot politik och samhälle eller med sin erfarenhet och kunskap utveckla vård i egen regi.
Nya behov – nya verksamheter
Eftersom vården är en del av samhällets kollektiva åtagande har rollen som företrädare och kravställare varit den naturliga. Undantagen har främst varit när offentliga organ inte klarat att möta nya vårdbehov som uppstått i samhället eller det från det offentligas sida bedömts vara mer lämpligt att verksamhet drivs i annan form. Även under senare årtionden har en rad sådana verksamheter initierats av frivilligorganisationer. Några exempel är traumabehandling för asylsökande, vård för
3.2Mångfald och vård på kontrakt
Under det senaste årtiondet har emellertid relationerna mellan den offentliga sektorn och olika idéburna organisationer också fått annan inriktning.
Statens och kommunernas ekonomiska problem har väckt frågor om den möjliga omfattningen av samhällets åtagande.
72
| SOU 2002:31 | Vård utan vinstsyfte – villkor i Sverige |
Ny betoning av individuell valfrihet förutsätter fler och alternativa vårdgivare.
I FN och andra internationella organ betonas i ökad grad civilsamhället och frivilligorganisationernas roll.
Relationen mellan samhällsorganen och organisations- och föreningsliv har förändrats. Gentemot ”folkrörelsetraditionen” att driva sina gruppers intressen och krav är det nu samhällsorganen som vänder sig till organisationerna med olika uppdrag och önskemål.
Inom vården innebär kontrakts- och beställarsystem att organisationer och kooperativ liksom andra privata vårdgivare bjudits in att med full offentlig finansiering driva tidigare offentlig verksamhet. Det är emellertid något helt annat att ta över befintlig verksamhet än att söka möta nya behov för vilka samhället ännu inte sett eller funnit former för insatser.
Kooperativens roll inom vården
Kopplat till den sociala ekonomin finns många initiativ inom vården som under senare tid tagits av den etablerade kooperationen, de nykooperativa rörelserna (inte bara i glesbygd), personalkooperativ och genom patient- eller brukarkooperativ.
Från den etablerade kooperationen har de bostadskooperativa rörelserna HSB och Riksbyggen engagerat sig i äldreomsorg med en omfattande verksamhet. Kooperativa förbundet har startat en särskild verksamhet inriktad på vård och hälsa där vårdpersonal engageras för hälsotester och preventiva insatser i butikerna.
De nykooperativa initiativen går ofta ut på att i nya kombinationer ordna omsorg och samhällservice på orter där kommunerna inte längre klarar att upprätthålla service av tillräcklig omfattning och kvalitet.
Mest markant ökar inslaget av personalkooperativ. Många kommuner och landsting har på olika sätt stimulerat avknoppning där verksamhet överförs till personal. Motivet har varit att bidra till mångfald, ökat engagemang och att med en ny verksamhetsform bemästra problem att behålla eller rekrytera personal och ge ökat utrymme för personligt ansvarstagande och egna initiativ.
73
| Vård utan vinstsyfte – villkor i Sverige | SOU 2002:31 |
I slutet av
En stor andel av de personliga assistenterna har sin anställning genom brukarkooperativ. Flera patientorganisationer driver vårdverksamhet i egen regi. Några gör det som ideell förening eller genom av föreningen ägda bolag, men det finns också verksamhet i form av patientkooperativ ekonomisk förening.
Praktikertjänst AB är ett stort personalkooperativ med drygt 2 000 ledningsansvariga läkare, tandläkare, sjukgymnaster, sjuksköterskor och andra yrkesgrupper som ägare. Inom företagshälsovården är Kvalita ett liknande, mindre och mer löst sammansatt, nätverk av kooperativa vårdgivare.
Inriktning – att möta försummade behov
Utvecklingen under
De institutioner som ändå etablerats av organisationer, patientföreningar, stiftelser eller som kooperativ har i huvudsak fått sin finansiering från landsting och kommuner. Vårdverksamheter som inte fått del av skattemedel har med få undantag antingen lagts ner eller överförts till egen regi hos kommuner eller landsting.
I andra fall har kooperativen efter en tid övertagits av något av de privata vårdbolagen. Det har gällt enskilda personalkooperativa enheter men också HSB:s Grannskapsservice, vars äldreomsorgsverksamhet numer ingår i vårdföretaget Carema. Lokala
74
| SOU 2002:31 | Vård utan vinstsyfte – villkor i Sverige |
3.3Utveckling under
Omfattningen av privata verksamheter utan vinstsyfte är som tidigare nämnts svår att exakt ange. Det gäller såväl andelen inom den professionella och offentligt finansierade vården som olika former av socialt frivilligarbete.
Fler entreprenader – mindre andel utan vinstsyfte
Under
Inom äldre- och handikappomsorgen ökade andelen anställda i vårdbolag från 0,7 procent 1993 till 9,5 procent år 2000. Andelen anställda i företag utan vinstsyfte ökade samtidigt från 1,8 procent 1993 till 3,4 procent 2000 (SOU 2001:52).)
En annan studie av äldreomsorgen visar en kraftigare ökning av uppdragen till ideella organisationer utan vinstsyfte. År 1995 motsvarade de 312 miljoner kronor och år 2000 1 265 miljoner kronor. (Staffan Johansson, Förvaltningshögskolan, Göteborg.)
Inom hälso- och sjukvården är utvecklingen ännu tydligare. Me- dan de offentligt anställda inom hälso- och sjukvården minskade från år 1993 till år 2000 med 65 000, så ökade antalet anställda i privata vinstsyftande vårdbolag med 5 000. För privata vårdgivare utan vinstsyfte minskade däremot antalet anställda med c:a 1 000 personer.
För den slutna sjukvården visar motsvarande beräkningar att andelen privata entreprenader är något över 3 % räknat i antal anställda. Ökningen från 1993 till år 2000 från knappt 2 % till drygt 3 % förklaras i huvudsak av försäljningen av S:t Görans sjukhus. (SOU 2001:52.) Andelen som avser privat verksamhet utan vinstsyfte är c:a 1 % och har inte ändrats märkbart under
75
| Vård utan vinstsyfte – villkor i Sverige | SOU 2002:31 |
Omfattande ideellt och frivilligt arbete
I länder med stor andel vårdgivare utan vinstsyfte finns i regel också en tradition av frivilliga insatser för det allmännas bästa, bonum commune. Till institutionernas professionella personal och verksamhet fogas kompletterande frivilligt arbete. Även i Sverige görs betydande sådana insatser, men mer i grannskap och föreningsliv och mindre inom institutioner och mer strukturerad verksamhet.
En beräkning av socialtjänstkommittén (SOU 1993:82) visade att de frivilliga sociala insatserna tidsmässigt motsvarade c:a 6 % av det samlade förvärvsarbetet. En annan studie anger att c:a 30 % av medborgarna i åldern
Omkring en femtedel av befolkningen i åldern
Den samlade arbetsinsatsen från de sociala frivilligorganisationerna och anhörigorganisationer beräknas motsvara minst 25 000 helårsarbeten men inkluderar då också arbetsinsatsen från närmare 10 000 som är anställda av dessa organisationer.
Sett från andra sidan angav 12 procent av medborgarna att de minst någon gång under det senaste året fått del av insatser och stöd från någon förening eller organisation – inklusive Svenska kyrkan. (SOU 2001:52.)
Organisationer utan vinstsyfte
Det finns en lång rad organisationer verksamma i Sverige. Sammanfattande kallas de för bl.a. frivilligorganisationer, ideella organisationer, kooperativ, idéburna organisationer, folkrörelser. Det finns också trossamfund, föreningar och klubbar. Internationella influenser gör att det engelskspråkiga begreppet non governmental
76
| SOU 2002:31 | Vård utan vinstsyfte – villkor i Sverige |
organizations, NGO, används. Detta begrepp översätts till ickestatliga organisationer.
Begreppen frivilligorganisationer eller ideella organisationer leder i första hand tanken till frivilligt och ideellt arbete, men många av dem driver professionell verksamhet med anställd personal. De kan också ha en del av sin verksamhet som tar sikte på ideellt arbete och en annan del som arbetar med professionella anställda.
I detta betänkande väljer vi att tala om organisationer utan vinstsyfte, OUV, som begrepp för de olika organisationer som vid sidan av offentliga organ privat men utan vinssyfte driver verksamhet inom bl.a. vård- och omsorgssektorerna och social verksamhet.
I det perspektiv som denna utredning tar sikte på är det angeläget att framhålla att dessa organisationer tillför kvaliteter som gör dem till något annat än offentliga verksamheter eller företag med vinstsyfte. Det kan handla om inslag av frivilligarbetare men också idéer och värden som ger organisationer utan vinstsyfte en särskild profil, alternativa vårdidéer, betoning av särskilda värden eller på annat sätt komplementära bidrag till verksamheten.
Mångfald och konkurrens?
Länder med stor andel ideella och kooperativa vårdgivare har i regel inte kopplat samman mångfald med konkurrens. Ersättningarna till vårdgivarna har i regel varit enhetliga och centralt avtalade och relationerna långsiktiga. Konkurrensen har främst handlat om vart patienterna eller vårdtagarna vänder sig och de väljer oftast invanda vårdgivare.
I Sverige har vi på kort tid sökt etablera former för konkurrensupphandling och har till skillnad från andra
Utvecklingen går nu i två delvis motstridiga riktningar. Den ena innebär stark betoning av mångfald där det framhävs att medborgare med mer utbildning, bättre kunskap och ökad tillgång till information om behandlingsmöjligheter också bör ha möjlighet till mer av individuella vårdval. Å andra sidan motverkas mångfalden genom upphandlingar som ofta detaljerat anger hur verksamheter skall utformas. Även om modeller för alternativt utformade anbud finns, driver krav på jämförbarhet av anbud och ambitionen att i
77
| Vård utan vinstsyfte – villkor i Sverige | SOU 2002:31 |
avtalen säkra sig för alla eventualiteter genom allt mer detaljerade och omfattande underlag.
Mångfalden likriktas och det innebär särskilda problem för vårdgivare, som vill forma verksamheten från egna idémässiga utgångspunkter. De mindre vårdgivarna har dessutom, jämfört med de större företagen, svårt att hantera mycket omfattande anbudsunderlag och möter också krav på bankgarantier som ligger utanför deras möjligheter.
Sidobelysning: Erfarenheter i Storbritannien
Storbritannien har i likhet med Sverige i huvudsak vården i offentlig regi och det var där som marknadslika beställar- och utförarmodeller först lanserades i Europa. Där finns också erfarenheter att hämta av hur de vårdgivare utan vinstsyfte, som finns inom bl.a. äldreboende, psykiatri, rehabilitering och hospisvård påverkats av nya upphandlingssystem. Ut- vecklingen tycks ha gått i samma riktning som vi sett under
Centre for Civil Society Studies vid London School of Economics and Policy Research har granskat vad marknadsorienteringen och kontraktskulturen inneburit för frivilligorganisationer med verksamhet inom vård och omsorg.
Kontraktskulturen har inneburit möjligheter men också risker. Fokus för måluppfyllelse har mer kommit att riktas mot beställarna än mot patienterna. Kontrakten tenderar att i detalj reglera insatser, utförda tjänster, tillgänglighet, ekonomi och ledning – med risk att planeringen mer fokuserar på mätbara värden än på slutlig vårdkvalitet och patienternas värderingar och omdömen. (Jeremy Kendall m.fl.)
I en studie konstateras att de privata kommersiella vårdgivarna i regel nådde bättre resultat i de formella utvärderingarna kring insatser och process än sina
Myndigheterna som beställare har av tradition också haft en roll som medicinska rådgivare till organisationer med verksamhet inom vården, men har efter hand blivit allt mer
78
| SOU 2002:31 | Vård utan vinstsyfte – villkor i Sverige |
upptagna av beställandet vilket i sin tur minskat deras möjlighet att bidra med kunskap och erfarenheter.
Kontraktskulturen kan ge organisationer ekonomisk trygghet och möjlighet att vidga verksamheten men kan också innebära att man styr bort från ursprungliga mål. (Kendall och Knapp.)
Organiserad dialog med frivilligsektorn
Även i den engelska debatten talar man om att organisationernas roll som opinionsbildare och kritiker av regering och myndigheter kan försvagas genom självcensur mot att kritisera de som betalar egen verksamhet och att verksamhetsansvar tränger undan tid och resurser för övergripande samhällsanalys.
Från politikernas sida finns starkt uttalade önskemål om partnerskap också med frivilligorganisationerna. Regeringen och företrädare för organisationerna har också etablerat ett system för dialog i sin samverkan och sina skilda roller. I särskilda Compact klargörs roller, mål och former för löpande dialog och uppföljning.
Tyskland
En utveckling som liknar Storbritanniens, men från en helt annan utgångspunkt, uppmärksammas i Tyskland, där religiösa, humanitära och andra organisationer äger en stor andel av sjukhus och andra vårdinstitutioner. De
Mångfald – fler privata vårdgivare utan vinstsyfte
Tendenserna i Sverige liksom utvecklingen i andra länder ger inte skäl att tro på en snabbt ökad andel privata aktörer utan vinstsyfte i den svenska vården. Samtidigt betonas i den nationella handlingsplanen, och också i denna utrednings direktiv, de små företagens, kooperativens och andra föreningars viktiga roll i vården. Deras möjlighet ”att konkurrera om uppdrag inom hälso- och sjukvården
79
| Vård utan vinstsyfte – villkor i Sverige | SOU 2002:31 |
är helt avgörande för att regeringens ambition om en ökad mångfald skall kunna förverkligas.”
Citatet från direktiven speglar hur mångfald och konkurrens uppfattas som närmast synonyma begrepp. Erfarenheterna från länder som under lång tid haft mångfald av vårdgivare men i system utan upphandlingskonkurrens visar att det kan vara tvärtom. Ökade inslag av konkurrens kan styra mot mer av uniformitet och likriktning. Vårdgivare som på olika sätt sökt att profilera sin verksamhet försvinner även om de kan sägas vara del av den mångfald som skulle ge patienterna större möjlighet till egna val av vårdgivare.
Förutsättningar för privat vård utan vinstsyfte
Det finns viktiga skillnader i utgångspunkt mellan privata vinstsyftande entreprenörer inom vården och de som har kooperativa eller ideella utgångspunkter.
Patientföreningar och patientkooperativ har som en självklar utgångspunkt att den vård de ger skall förbättra villkoren för den egna gruppen. Liknande motiv har invandrarorganisationerna. Man vill skapa en vård som bättre tillgodoser behoven hos t.ex. de äldre i den egna gruppen.
Kooperativa rörelser som HSB och KF bildas av medlemmarna och har som primär uppgift att tillgodose medlemmarnas behov. Det är emellertid inget stort steg att erbjuda sina tjänster också till de utanför medlemskretsen. För religiösa organisationer finns båda tendenserna. En är att finnas till tjänst för alla men i andra fall kan önskan vara att t.ex. inom äldrevården forma en specifik profil och vårdmiljö.
Det behövs en grundligare diskussion hos beställarna om vad mångfald skall innebära. Avses enbart en mångfald av entreprenörer eller skall mångfalden ge olika aktörer rätt att betjäna olika gruppers behov och forma alternativa miljöer?
Kommuner och landsting utvecklar i regel i sin roll som beställare av privata entreprenaderna inom vården efter en linje som går från omsorg till efter hand allt mer tekniskt avancerad medicinsk vård.
Generellt gäller att de vårdgivare utan vinstsyfte, såväl kooperativa som ideella, främst finns inom äldrevård och annan omsorg, rehabilitering och vård för specifika grupper av patienter och vård-
80
| SOU 2002:31 | Vård utan vinstsyfte – villkor i Sverige |
tagare. Förutom personalkooperativ inom primärvård och etablerade institutioner som Ersta, Röda korsets sjukhus, Vidarkliniken, Spenshult m.fl. finns få andra exempel inom allmän medicin.
En rimlig utgångspunkt och strategi om man vill främja ny privat verksamhet utan vinstsyfte inom den svenska vården är att i första hand pröva möjligheter inom de delar av vården som har större inslag av omsorg, omvårdnad och rehabilitering. Det är antagligen också i dessa delar av vården med längre vårdtider och hög grad av medverkan från patienter och vårdtagare som möjligheten att möta olika gruppers intressen och behov har störst värde.
Drivkrafter
All verksamhet behöver motivation och drivkrafter. För vinstsyftande verksamhet är just vinsten en stark och tydlig drivkraft. Men vilka är drivkrafterna för en verksamhet utan vinstsyfte?
Många av de etablerade organisationerna i Sverige har vikande medlemstal, få yngre aktiva och verksamhet som trängs undan. Or- sakerna är komplicerade. Det var inte enbart idealism som byggde och utvecklade de folkliga rörelserna. Uppdrag och ansvar var också steg uppåt på samhällsstegen.
I länder där aktörer utan vinstsyfte spelar en större roll för välfärdstjänsterna finns ofta också en samhällsanda som lyfter fram insatser för det “allmännas bästa”, vilket också påtagligt värderas av samhället. Drivkrafter är att möta behov som finns, enskildas engagemang men också den ram som samhället skapar. I t.ex. Kanada ingår socialt frivilligarbete som en del i gymnasieskolans scheman. I USA utgör frivilligarbete och insatser inom de
I länder där stora vårdinstitutioner byggs på
81
| Vård utan vinstsyfte – villkor i Sverige | SOU 2002:31 |
Kapital
Vårdgivare utan vinstsyfte kan till skillnad mot vinstsyftande bolag inte söka sig till aktiemarknaden och riskkapital för finansiering av investeringar och rörelsekapital. Även för banker och andra låneinstitut är kooperativ, ekonomiska föreningar, stiftelser ovana företeelser. Korta tider för vårdavtal är också hinder för nödvändig kapitalförsörjning och investeringar.
Länder med betydande inslag av vårdgivare utan vinstsyfte har olika sätt att underlätta kapitalförsörjningen. Exempel är lånemöjligheter där räntan är skattefri för långivarna, skatteavdrag för gåvor och donationer, skattefrihet för överskott som används för utveckling.
Nätverk och samverkan
Bland de kommersiella vårdföretagen sker genom sammanslagningar och förvärv en snabb koncentration som bl.a. ger möjlighet till samordnade lösningar för inköp,
Fördel för vårdgivarna utan vinstsyfte är småskaligheten och att verksamhet utvecklas och leds nära patienterna och brukarna. För en rad funktioner, de ovan nämnda och andra, behövs nätverk eller andra former för samverkan.
En rad organ för samverkan finns redan. Föreningen Kooperativ utveckling och lokala kooperativa utvecklingscentra söker på olika sätt främja lokala initiativ. Liknande roller har Folkrörelserådet Hela Sverige skall leva och Hushållningssällskapen. Samordning och stöd finns också att hämta hos
Socialstyrelsen har till sig knutit ett råd med frivilligorganisationer. Där finns också Forum för frivilligt socialt arbete och organisationen Ideell Arena. Konferensen om social ekonomi år 2001
82
| SOU 2002:31 | Vård utan vinstsyfte – villkor i Sverige |
förbereddes av en nationalkommitté med bred uppslutning från folkrörelserna. Kontakterna hålls uppe i lösare sammansatt nätverk.
Tre arbetsgivarorganisationer; Arbetsgivaralliansen, Idea och KFO, Kooperationens Förhandlingsorganisation, har också tagit på sig samordnande uppgifter vid sidan av sina huvuduppdrag som arbetsgivar- och förhandlingsorganisation.
Det är angeläget att hitta former för att fortsatt stödja utvecklingen av nya arbets- och organisationsformer som kan bidra till mångfald. Samtidigt bör sådant stöd utformas så att det bidrar till bättre kontakt och samverkan mellan de olika organisations- och associationsformer som kan sägas tillhöra kretsen organisationer utan vinstsyfte, OUV.
Associations- och företagsformer
Ett viktigt steg är att det finns en eller flera företagsformer för verksamhet utan vinstsyfte som är tydliga, kontrollerbara och möjliga att behandla likvärdigt i skatte- och annan lagstiftning.
Ett arbete har inletts i regeringskansliet att utreda former för en associationsform för verksamhet utan vinstsyfte. En viktig aspekt, sett från vårdsektorns perspektiv, är att en ny sådan associationsform ger möjligheter till koncernbildning, samverkan och samägande.
Forskning och utveckling
Organisationer utan vinstsyfte inom vården behöver få möjlighet till egen forskning och ett utvecklingsarbete som dels tar sikte på specifika vårdinriktningar och behandlingsformer och dels möter de särskilda behoven av management och utbildning för att leda organisationer utan vinstsyfte.
Samverkan och kontakt med den statliga forskningen och med universitetssjukhusen borde kunna vara till ömsesidig nytta. Det bör därtill vara möjligt att utveckla intressanta forsknings- och utvecklingsmiljöer tillsammans med likartade och mer etablerade institutioner i andra länder och i Sverige med de fristående högskolor som etablerats med olika organisationer som huvudmän.
Det forskningsarbete om organisationer utan vinstsyfte och det sociala frivilligarbetet som görs vid
83
| Vård utan vinstsyfte – villkor i Sverige | SOU 2002:31 |
verkan med Handelshögskolan i Stockholm och med forskningsorgan i andra länder är ett exempel på vad som är möjligt. Ett annat är det program för ledarutveckling som sedan några år drivs av Ideell Arena.
84